Беременность в углу матки
Шеечная беременность
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
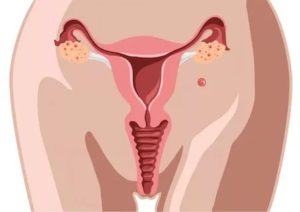
Одной из редких разновидностей внематочной беременности является шеечная, когда оплодотворенная яйцеклетка имплантируется (внедряется) не в слизистую оболочку тела матки, а в ее шейку.
Впервые развитие беременности в канале шейки описал в 1881 году И.М. Львов. Несмотря на появление за последние десятилетия новых методик диагностики и лечения такого крайне тяжелого состояния, каким является шеечная беременность, данная проблема остается особенно актуальной.
опасноТяжесть данного состояния определяется тем, что нисходящие маточные артерии (а их диаметр 3 мм) доходят до шейки матки, и при развитии внематочной беременности данного типа велика вероятность их повреждения и, следовательно, сильнейшего кровотечения.
Частота рассматриваемой патологии колеблется в пределах 0,01-0,03% от всех внематочных беременностей.
Классификация
Существующая классификация основана на месте прикрепления эмбриона. Так выделяют:
- чисто шеечную беременность (эмбрион не выходит за пределы шейки);
- шеечно-перешеечная (перешейком называется переход собственно тела матки в её шейку).
Причины
Причины возникновения связаны чаще всего с различной патологией матки, когда возникают препятствия для имплантации (внедрения) оплодотворенной яйцеклетки в эндометрий (внутренний слой) и оно спускается ниже, прикрепляясь к стенкам цервикального канала. К ним можно отнести:
- предшествующий медицинский аборт;
- перенесенная ранее операция кесарева сечения;
- миома матки;
- синдром Ашермана (образование спаек в полости матки);
- ЭКО-индуцированная беременность;
- различные врожденные аномалии развития матки.
Симптомы
важноДанная патология коварна тем, что часто никак себя не проявляет.
Однако в ряде случаев возможно появление следующих симптомов:
- Женщина может ощущать себя «беременной»: появляется тошнота, изменяются вкусовые пристрастия, случаются перепады настроения, набухают молочные железы и т.д.
- Постоянные кровомазания или периодические выделения кровянистого характера из половых путей, вплоть до обильного кровотечения, представляющего угрозу для жизни больной. Данные симптомы появляются вследствие расплавления мышечной ткани врастающими ворсинами хориона (хорионом называется наружная оболочка зародыша, которая в норме врастет в эндометрий, а в нашем случае — в ткань шейки матки).
- Могут появиться жалобы на частые мочеиспускания и другие признаки нарушенной функции мочевого пузыря из-за резкого увеличения размеров шейки матки.
Диагностика
- Клиническое обследование:
- при осмотре в зеркалах может обратить на себя внимание увеличение шейки в размерах, но при шеечно-перешеечной беременности и при расположении плодного яйца в верхней половине цервикального канала она зрительно может быть не изменена;
- при двуручном гинекологическом исследовании тело матки не соответствует предполагаемому сроку беременности и его размеры меньше шейки, которая имеет мягковатую консистенцию и резко отклонена к лону или крестцу.
- Лабораторные методы исследования:
- Инструментальное обследование:
- Трансвагинальное УЗИ – основной метод диагностики. При этом выявляются следующие эхо-признаки:
- отсутствие эмбриона в полости матки;
- матка имеет вид песочных часов;
- тело матки увеличено вширь, цервикальный канал расширен;
- плодное яйцо определяется в просвете канала шейки матки ниже уровня расположения внутреннего зева;
- ткань плодного яйца не смещается относительно стенок цервикального канала при давлении датчиком на шейку.
- МРТ (магнитно-резонансная томография) – определяется округлое образование с повышенным количеством сосудов, врастающее в стенку шейки.
Лечение
Выделяют несколько методов лечения:
- Радикальное лечение – гистерэктомия (удаление матки);
- Органосохраняющие методики:
- консервативное лечение;
- хирургическое вмешательство (минимально инвазивное).
опасноНаличие развивающейся шеечной беременности является жизнеугрожающим состоянием в связи с риском развития крайне сильного кровотечения.
Ввиду этого длительное время экстренная гистерэктомия считалась основным, и, в принципе, единственным методом лечения. При этом смертность пациенток достигала 40-50%. На современном этапе ситуация изменилась: появились новые методы, благодаря которым выросли шансы произвести органосохраняющую операцию, что особенно актуально для нерожавших женщин.
В настоящее время применяют следующие методы консервативного лечения:
- мероприятия, направленные на снижение кровоснабжения шейки матки;
- механическая остановка кровотечения;
- химиотерапия (введение препаратов токсичных для эмбриона и тормозящих деление клеток).
Современные органосохраняющие операции включают:
- наложение шва на шейку матки;
- гистероскопическая резекция ложа плодного яйца;
- эмболизация (закупорка) маточных артерий;
- лазерное разрушение хориального ложа (места врастания хориона).
В клинике имени И.М. Сеченова разработали способ малоинвазивного хирургического лечения, который показал хорошие результаты. Данный способ включает:
- временное клипирование подвздошных артерий (приводит к прекращению поступления крови к матке для уменьшения кровопотери);
- вакуум-аспирация плодного яйца из шейки;
- тампонада шейки матки катетером Фолея (раздувается баллончик, механически давящий на стенки, что приводит к остановке кровотечения).
важноОднако все эти методы хирургического вмешательства несовершенны и могут привести к тяжелым осложнениям, таким как кровотечение из сосудов ложа плодного яйца или прогрессированию шеечной беременности.
Последствия
Если говорить о последствиях, то всё упирается в два переплетающихся между собой фактора:
- стадия, на которой было выявлено заболевание;
- метод лечения.
Что касается первого пункта, то ситуация такова: чем раньше выявлено заболевание, тем лучше прогноз. Если прогрессирующая шеечная беременность уже привела к началу сильнейшего кровотечения, то о благополучном прогнозе говорить не приходится. В таких случаях чаще всего прибегают к радикальному методу лечения – удалению причинного органа. Впоследствии это приводит к невозможности иметь детей.
Если же заболевание выявлено рано и есть время на приготовления, то возможно проведение одной из более щадящих методик (о них было сказано выше). Но стоит сказать о том, что для этого должен быть как врач, обученный и имеющий опыт проведения данных способов лечения, так и соответствующее оборудование в медицинском центре.
Источник: https://baby-calendar.ru/mama/vnematochnaya-beremennost/sheechnaya/
Внематочная беременность
Акушерство и гинекология Внематочная беременность
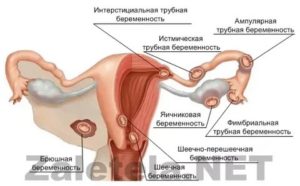
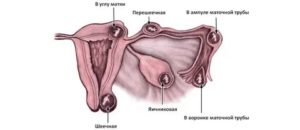
Внематочная беременность (эктопическая беременность) – это опасное состояние, которое характеризуется имплантацией оплодотворенной яйцеклетки вне полости матки. Чаще всего, в 97.
7% случаев внематочная беременность развивается в маточных трубах. Также плодное яйцо может развиваться в брюшной полости, в углу матки (интерстициальная эктопическая беременность), в шейке матки, в яичниках.
Если беременность развивается в маточной трубе, то около 80% случаев составляет локализация в ампуллярном отделе (расширенная часть маточной трубы), 12% — в перешейке маточной трубы – истмическая форма, 5% — в области фимбрий (бахрома на краях маточных труб), 2% в углу матки и 2% в толще матки в области угла (интерстициальная форма).
По мере роста плодного яйца происходит растягивание тех структур, в которых локализовалась беременность. Растяжение тех органов, в которых локализуется растущий эмбрион, ограничено.
Вследствие растяжения органа происходит его разрыв, который сопровождается значительным кровотечением. Иногда кровотечение носит угрожающий жизни характер.
Кроме того вследствие внематочной беременности может наступить бесплодие.
Внематочная беременность возникает вследствие сбоя в нормальном функционировании репродуктивной системы женщины. Как правило в данной ситуации у эмбриона нет шанса выжить. Возникновение этого опасного состояния встречается в 2% случаев среди всех беременностей.
Причины внематочной беременности
Для наступления внематочной беременности необходимо два условия: оплодотворенная яйцеклетка и имплантация ее вне полости матки.
Все те факторы, которые замедляют продвижение оплодотворенной яйцеклетки по маточной трубе, потенциально увеличивают риск развития внематочной беременности. Тем не менее в очень большой части случаев эктопической беременности не удается выявить какие–либо факторы риска.
Среди хорошо исследованных патологических состояний можно выделить наиболее часто встречающиеся, на фоне которых может развиться внематочная беременность:
- Повреждение маточных труб вследствие инфекций, например при хламидиозе, аднексите или в результате хирургических операций в малом тазу.
- Наличие в анамнезе внематочной беременности
- Курение может стать причиной приблизительно в одной трети случаев. Дело в том, что при курении ухудшается двигательная активность маточных труб и повреждается реснитчатый эпителий, который выстилает их полость. Движения реснитчатого эпителия в норме направлены в сторону матки, чтобы перемещать оплодотворенную яйцеклетку к месту имплантации. При повреждении этого механизма продвижение яйцеклетки замедляется и увеличивается риск имплантации в маточной трубе
- Нарушение двигательной активности маточных труб может быть вызвано также применением противозачаточных препаратов, содержащих только прогестерон, а также вследствие использования внутриматочной спирали для контацепции.
- Женщины, у которых не получалось забеременеть на протяжении 2 лет и более, составляют группу риска. Частота встречаемости внематочной беременности у них в 2 раза выше, чем в популяции. Особенно высок риск у женщин, которые лечились от бесплодия при помощи вспомогательных репродуктивных технолгий (ЭКО, перенос гамет)
- Возраст женщины является фактором риска — чем старше, тем больше возникает нарушений в двигательной активности маточных труб
Признаки внематочной беременности
При внематочной беременности возникает классическая триада симптомов: задержка месячных, вагинальное кровотечение и боль внизу живота. Однако далеко не всегда у женщины присутствуют все эти признаки. К тому же, такие симптомы могут развиваться и при угрозе выкидыша.
Тяжесть симптомов зависит от локализации плодного яйца. Например, при абдоминальной форме внематочной беременности, когда имплантация яйцеклетки происходит в брюшной полости, описаны случаи, когда беременность развивалась до 28 недели.
У женщины могут быть все симптомы, характерные для обычной беременности: тошнота, затвердение и увеличение молочных желез.В тех случаях, когда происходит разрыв органа, в котором развивается беременность, может возникать интенсивная боль и нарушения, связанные с кровопотерей – головокружение, слабость, потеря сознания, увеличенная частота сердцебиений и падение артериального давления.
Диагностика внематочной беременности
Прежде всего во всех случаях задержки месячных необходимо провести тест на беременность. Положительный тест на беременность сам по себе уже является поводом для посещения акушера–гинеколога. Первым же методом, который будет предложен, является узи при беременности.
При помощи ультразвукового исследования врач может определить, есть ли плодное яйцо в полости матки. Если плодное яйцо в полости матки отсутствует, а тест на беременность положительный, очень высока вероятность развития внематочной беременности. Для уточнения диагноза используют определение уровня бета-хорионического гонадотропина в крови.
При помощи узи можно визуализировать плодное яйцо, которое располагается в шейке матки, маточной трубе, яичнике, в углу матки. В случае развития беременности в брюшной полости, поиск плодного яйца при помощи узи является достаточно сложным на ранних сроках.
Использование трансвагинального узи позволяет выявить внематочную беременность спустя 24 дня после овуляции или 35 дней после последней менструации (считая от первого дня последней менструации). Таким образом при использовании трансвагинального датчика беременность определяется на 1 неделю раньше, чем при проведении узи через живот.
Чувствительность трансвагинального узи при диагностике внематочной беременности достигает 71%. Если использовать дуплексное сканирование, то чувствительность метода повышается до 87%. Дополнительным признаком при проведении узи может являться наличие жидкости в Дугласовом кармане (углубление между задней стенкой матки и прямой кишкой).
Наличие жидкости в этом месте может свидетельствовать о кровотечении. Очень редко, приблизительно в 1 случае на 30000, встречается одновременно наличие нормальной маточной беременности и одновременно внематочной беременности (при оплодотворении двух яйцеклеток).
Для диагностики кровотечения из брюшной полости при разрыве органа (например, маточной трубы) используют осмотр на кресле и пункцию (прокол) заднего свода влагалища. При этом игла попадает в Дугласов карман и в шприц отсасывается его содержимое. Получение крови при пункци является признаком кровотечения в брюшной полости.
Лечение внематочной беременности
Выбор метода лечения зависит от локализации эктопической беременности, срока ее выявления. В настоящее время существует два подхода к лечению: хирургический и медикаментозный. Если течение заболевания приобретает угорожающий жизни характер, выбор однозначно происходит в сторону хирургического лечения.
Хирургическое лечение заключается в удалении плодного яйца и ушиванию поврежденного органа. Предпочтение отдается лапароскопической методике, которая сокращает время нахождения женщины в стационаре. Доля медикаментозного метода лечения в некоторых странах (например в США) составляет 35%. Для лечения используют антиметаболит Метотрексат.
Действие препарата основано на остановке синтеза ДНК и гибели клеток эмбриона. Применение медикаментозного способа лечения внематочной беременности позволяет избежать таких тяжелых осложнений как удаление матки при шеейчной и интрамуральной локализации плодного яйца, сохранить маточные трубы и может быть применено даже в амбулаторных условиях.
Конечно, для применения Метотрексата необходимы определенные четкие показания, которые регламентированы медицинскими протоколами.Источник: http://ultraclinic.com.ua/akusher-ginekolog/vnematochnaia-beremennost/
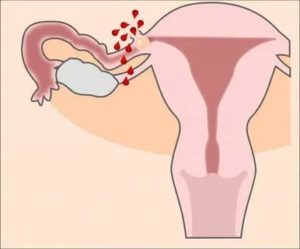
Шеечная беременность: симптомы, лечение, признаки и причины
Опасная шеечная беременность (эктопическая) подразумевает прикрепление зиготы в цервикальном канале матки. Эта проблема встречается примерно у 0,4% женщин, и по десятибалльной шкале оценивается на 10. Несмотря на современные возможности гинекологии, диагноз считается очень тяжелым и может привести к проблемам со здоровьем.
Причины образования шеечной беременности
Шеечная беременность
Проблема появляется, когда плодное яйцо прикрепляется к стенке в цервикальном канале. Чаще всего это происходит при заболеваниях матки. Яйцо не может внедриться во внутренний слой органа, поэтому опускается ниже.
Причиной беременности в шейке матки бывает генетическая предрасположенность или приобретенные травмы:
- врожденные аномалии органа;
- спайки;
- миома;
- неполноценность эндометрия;
- кесарево сечение;
- медицинский аборт;
- аномальное строение органов;
- недостаточность цервикального канала;
- ЭКО.
Симптомы шеечной беременности
проблема патологии в том, что она редко проявляет себя. Даже при диагностике шейная беременность может быть трактована, как предлежание плаценты. Поэтому женщина узнает о проблеме слишком поздно.
Имеются косвенные признаки аномальной беременности шейки матки. Женщина чувствует, что она «в положении». Ее тошнит, часто меняется настроение, молочные железы набухают и появляются необычные предпочтения в еде.
Признаки шеечной эктопической беременности включают постоянные позывы к мочеиспусканию. Женщина часто бегает в туалет, поскольку цервикальный канал увеличивается. Если начнется воспаление, при мочеиспускании чувствуется боль.
Плодное яйцо в цервикальном канале провоцирует выделения. Они различаются по своему характеру. Бывают обильными, слабыми, наблюдаться постоянно или раз в несколько дней.
Если сделать тест на беременность, он будет положительным. Но при пришеечной патологии уровень ХГЧ низкий. Поэтому вторая полоска проявится слабо.
Типы локализаций
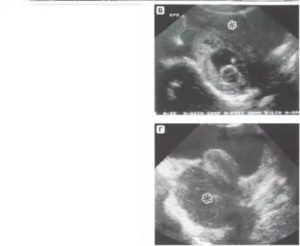
Шеечная беременность – это разновидность дистальной внематочной беременности. Она делится на несколько типов в зависимости от расположения плодного яйца. Точное нахождение эмбриона на шейке можно увидеть на фото при ультразвуковой диагностике.
Один из примеров расположения
Образование в нижней и средней части канала
Данный тип локализации на шейке характеризуется сильным кровотечением. Количество выделений бывает разным, но чем их больше, тем хуже состояние пациентки. Если плод находится в нижней или средней части цервикального канала, женщина чувствует сильную слабость, головокружение, у нее бледнеет кожа, падает давление.
При осмотре диагностируются расширенные вены влагалищной части шейки. С помощью пальпации гинеколог определяет, что она увеличенная. Шейка мягкая и по форме напоминает шар.
За наружным зевом выявляется плодное яйцо. Оно прочно прикреплено к цервикальному каналу шейки. Нельзя пытаться отделить его, иначе начнется сильное кровотечение.
В нижней части
Образование в верхней части
В этом случае выявить внематочную патологию на шейке очень сложно. Уже на первой неделе беременности появляется кровь из половых органов. Выделения слабые или умеренные, могут приостанавливаться, а затем начинаться снова.
Сначала дискомфорт не чувствуется. Он появляется во время прерывания беременности, когда начинается кровотечение, которое очень сложно остановить. При таком варианте патологии во время диагностики выявляется укороченная часть шейки и ее расширенный верх.
Перешеечное нахождение
Эту редкая дистальная беременность очень тяжело диагностировать. Часто врачи не выявляют проблему на шейке даже при обследовании. Какие-либо серьезные изменения не обнаруживаются.
Если проводить осмотр тщательно, можно заметить, что матка не увеличена в соответствии с неделей беременности. При перешеечной патологии верхняя часть органа мягкая. Она соединена с его телом.
Перешеечная беременность выявляется, когда во время аборта не получается устранить плодное яйцо. Начинается кровотечение, которое тяжело остановить. Это состояние представляет серьезную опасность для беременной.Чем позже срок, тем тяжелее сложнее установить диагноз. На 4 месяце женщина не чувствует каких-либо характерных симптомов. Неопытный врач может спутать патологию с предлежанием плаценты.
Установление диагноза
Лечение шеечной беременности
При выявлении проблемы женщину сразу же госпитализируют. Лечение бывает радикальным и органосохраняющим. Выбор метода зависит от состояния пациентки.
Если беременность на шейке запущенная и осложненная, удаляют матку. В иных случаях проводится консервативная терапия или минимально инвазивное вмешательство. Последний вариант позволит женщине впоследствии родить ребенка.
При шеечной беременности сначала нужно остановить сильное кровотечение. После этого вводят медикаменты, которые токсичны для плодного яйца и приостанавливают деление клеток.
Чтобы сохранить женщине шейку и матку, проводится закупорка маточных сосудов, гистерорезектоскопия места имплантации, устранение плодного яйца лазером. Еще один современный способ терапии – вакуумная аспирация. Гинекологи извлекают эмбрион с шейки специальным инструментом, затем устанавливают дренаж для остановки кровотечения.
Метотрексат на раннем сроке
Терапия Метотрексатом
Еще недавно врачи считали, что при наличии шеечной беременности должно проводиться лечение внематочного (эктопического) зачатия путем операции лапароскопии. Но сегодня появилась альтернатива хирургическому вмешательству. Часто используются инъекции Метотрексата.
Лечение должно происходить только под контролем гинеколога. Этот препарат нельзя вводить в последнем триместре. Его применяют при ранних сроках, если маточные трубы целые.
Лекарство вводится небольшими дозами прямо в плодное яйцо. Если выбрана многократная схема приема, параллельно назначается фолинат кальций. Этот препарат устраняет негативные проявления Метотрексата.
Есть три способа лечения. Метотрексат может вводиться однократно, двукратно или несколько раз. Все зависит от состояния здоровья женщины и осложнений шейной беременности.
Профилактические меры
Посещайте гинеколога
Нет какого-либо определенного способа, который защитит от внематочного развития плода. Проблема может встречаться даже если женщина на всю жизнь внимательно заботится о своем здоровье. Есть общие профилактические меры:
- регулярно проходите обследования у гинеколога;
- отмечайте менструацию в календарике;
- при постоянных задержках цикла сразу же консультуйтесь с врачом;
- после любой операции соблюдайте щадящий режим;
- советуйтесь с гинекологом перед использованием оральных контрацептивов.
Как только тест показал наличие беременности, вставайте на учет к гинекологу. Нужно регулярно проводить диагностику и осмотр, чтобы выявить проблему на ранней стадии. Своевременное лечение снизит последствия для организма и в следующий раз удастся родить здорового малыша.
- Проведение диагностики внематочной беременности
- Когда делают второе УЗИ при беременности
- Признаки многоплодной беременности по неделям
- Околоплодные воды или амниотическая жидкость
- Опасна ли ветрянка при беременности
- Какие выделения бывают при внематочной беременности
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник: https://sberemennost.ru/pregnancy/sheechnaya-beremennost
Седловидная матка и беременность: причины, диагностика, особенности родов
Матка – полый орган, состоящий из гладкомышечного эластичного слоя, способный растягиваться. Форма органа напоминают грушу, перевернутую широкой частью кверху.
Вес в норме не превышает 80 г (в детородном периоде).
Маточное дно располагается сверху, а нижняя часть заканчивается шейкой матки.
Матка – главный орган женской репродуктивной системы. Основная функция – механическая защита плода и поддержание его жизнедеятельности с 5 дня от зачатия и до дня родов.
Аномальное развитие половых органов имеет врожденную этиологию. Формируется в момент эмбриогенеза.
На долю заболеваний приходится около 65 % маточных врожденных патологий.
Чаще всего встречается патология в строении органа – двурогая матка.
Классификация двурогой матки
- Седловидная – из названия понятно, что внутренняя часть напоминает седло за счет углубления в дне и соитие маточных рогов. На данную патологию приходится около 1 % репродуктивных аномалий. В поперечном разрезе имеется существенное расширение полости. Маточное дно полностью не разделяется.
- Неполная двурогая матка – формирование «рогов» наблюдается в верхней части органа, захватывая область выше середины.
- Полная двурогая матка – маточная полость разделена перегородкой от крестцово-маточной складки и до ее дна. Рога направлены в противоположные стороны под углом.
Седловидная матка – патологическое развитие органа.
Является причиной невынашивания беременности и неспособности к правильному зачатию.
Причины седловидной матки
Формирование органа начинается с 12-14 недели эмбриогенеза.
Парамезонефральные протоки соединяются, образую две маточно-влагалищные полости, разделенные сагиттальной перегородкой.
В процессе роста плода орган претерпевает изменения. Вытягивается, происходит формирование перешейка, который впоследствии отделяет влагалище от матки.
Сагиттальная перегородка рассасывается и формируется одна мышечная полость.
Если в процессе внутриутробного формирования происходит сбой, то в результате получается аномальное развитие органа. Маточная перегородка рассасывается не до конца, либо остается в неизменном виде.
Причина формирования седловидной формы матки заключается во внутритрубном патогенезе в завершении периода гестации.
Факторы, вызывающие сбой в процессе формирования женского органа:
- неправильный образ жизни (злоупотребление алкоголем, курение, токсикомания, наркомания);
- гиповитаминоз (например, недостаток витамина В9);
- инфекционные заболевания: краснуха, токсоплазмоз, герпес, грипп, цитомегаловирус (все заболевания идентифицируют при постановке на учет по беременности и родам);
- сердечные патологии, вызывающие гипоксическое состояние плода;
- заболевания, связанные с нарушением эндокринных функций (тиреотоксикоз, сахарный диабет);
- поздний токсикоз;
- гестоз;
- наследственный фактор.
Заподозрить седловидную матку возможно в двух случаях: на УЗИ на первых неделях беременности и на этапе планирования.
Клинических симптомов заболевание не имеет.
Возможна ли беременность и как это отражается на плоде
При установлении диагноза «седловидная конфигурация матки» вероятность зачатия снижается. Однако, не всегда данный вид строения органа является причиной бесплодия.
Согласно статистике, физическое строение органа (при седловидной форме) не сказывается на способности закрепиться оплодотворенной яйцеклетке в полости матки.
Данный процесс может нарушаться в виду иных урогенитальных заболеваний.
Существует высокая вероятность зачатия и рождения здорового ребенка.
Плод, находящийся под защитой матки и ее плацентарного барьера, не испытывает дискомфортных ощущений в виду патологического строения органа.
На физическую и умственную развитость форма органа не влияет. Опасность заключается в возможности развития гипертонуса матки и прерывание беременности, вызванной рядом репродуктивных патологий.В данном случае седалищная форма матки является отягчающим обстоятельством.
Позы для зачатия при седловидной матке
Измененная форма не препятствует попаданию мужских половых клеток в маточную полость, поэтому определенных поз для зачатия при данной конфигурации не существует.
Рекомендованные позы для зачатия вне зависимости от строения матки:
- поза «партнерша снизу»,
- поза «догги стайл».
При половом акте в данных позициях сперматозоиды устремляются в полость матки, а оттуда в фаллопиевы трубы для оплодотворения яйцеклетки.
Седалищная форма не препятствует их проникновения, но может стать причиной неправильного прикрепления оплодотворенной яйцеклетки в матке. Впоследствии это может грозить неправильным предлежанием плаценты.
Лечение во время беременности
Патологическое строение матки, возможно, устранить оперативным путем. Реконструкцию проводят при гистероскопии органа.
Хирургическое вмешательство показано при безрезультатных попытках зачать ребенка (шанс увеличивается в разы после реконструкции матки) и при привычных прерываниях беременностей.
Если причина бесплодия или привычного невынашивания кроется в других патологиях репродуктивной системы, то операция по изменению формы полого органа не приведет к успеху.
Особенного специфического лечения при седалищной матке не проводят.
Применяемая терапия необходима при развитии осложнений:
- угроза ранних родов;
- кровотечение в послеродовом периоде;
- предлежание плаценты;
- неправильное расположение плода в утробе.
Применяемое лечение:
- Препараты, улучшающие кровоснабжение плаценты (Курантил, Актовегин).
- Спазматические средства.
- Гормонотерапия (Утрожестан и Дюфастон – местно).
Особенности родов
В процессе родовой деятельности возникают проблемы.
Из-за аномального развития матки, ребенок не может самостоятельно выбраться из утробы. Наблюдается слабая родовая деятельность, угрожающая развитию тяжелой гипоксии.
Естественные роды при седалищной форме матки противопоказаны.
В качестве альтернативы предпочтение отдают операции кесарева сечения под эпидуральным наркозом.
Елена Юрьевна, акушер-гинеколог высшей категории
Специально для сайта kakrodit.ru
: седловидная матка и беременность
Источник: https://kakrodit.ru/sedlovidnaya-matka-pri-beremennosti/
Не по дням, а по часам. Изменения матки во время беременности — Рупор74
В организме будущей мамы происходят многочисленные изменения, которые позволяют выносить ребенка. Но не вызывает никаких сомнений, что самые значительные перемены происходят в матке — органе, в котором развивается новая жизнь.
Матка: немного физиологии
Матка — это уникальный орган, строение которого таково, что она способна во время беременности растягиваться и увеличивать свои размеры в десятки раз и возвращаться к исходному состоянию после родов.
В матке выделяют большую часть — тело, расположенное сверху, и меньшую часть — шейку. Между телом и шейкой матки расположен промежуточный участок, который называют перешейком.
Наивысшая часть тела матки называется дном.
Стенка матки состоит из трех слоев: внутреннего — эндометрия, среднего — миометрия и наружного — периметрия (серозной оболочки).
Эндометрий — слизистая оболочка, которая изменяется в зависимости от фазы менструального цикла. И в случае, если беременность не наступает, эндометрий отделяется и выделяется из матки вместе с кровью во время менструации. В случае наступления беременности эндометрий утолщается и обеспечивает плодное яйцо питательными веществами на ранних сроках беременности.
Основную часть стенки матки составляет мышечная оболочка — миометрий. Именно за счет изменений в этой оболочке происходит увеличение размеров матки во время беременности. Миометрий состоит из мышечных волокон.
Во время беременности за счет деления мышечных клеток (миоцитов) образуются новые мышечные волокна, но основной рост матки происходит за счет удлинения в 10-12 раз и утолщения (гипертрофии) мышечных волокон в 4-5 раз, которое происходит в основном в первой половине беременности, к середине беременности толщина стенки матки достигает 3-4 см.
После 20-й недели беременности матка увеличивается только за счет растяжения и истончения стенок, и к концу беременности толщина стенок матки уменьшается до 0,5-1 см.
Вне беременности матка женщины репродуктивного возраста имеет следующие размеры: длина — 7-8 см, переднезадний размер (толщина) — 4-5 см, поперечный размер (ширина) — 4-6 см. Весит матка около 50 г (у рожавших — до 100 г).К концу беременности матка увеличивается в несколько раз, достигая следующих размеров: длина — 37-38 см, переднезадний размер — до 24 см, поперечный размер — 25-26 см. Вес матки к концу беременности достигает 1000-1200 г без ребенка и плодных оболочек.
При многоводии, многоплодии размеры матки могут достигать еще больших размеров. Объем полости матки к девятому месяцу беременности увеличивается в 500 раз.
Что считается нормой?
Для беременности характерно увеличение размеров матки, изменение ее консистенции (плотности), формы.
Увеличение матки начинается в 5-6 недель беременности (при 1-2 неделях задержки), при этом тело матки увеличивается незначительно. Сначала матка увеличивается в переднезаднем размере и становится шаровидной, а затем увеличивается и поперечный размер.
Чем больше срок беременности, тем более заметным становится увеличение матки. В ранние сроки беременности часто возникает асимметрия матки, при бимануальном исследовании пальпируется выпячивание одного из углов матки.
Выпячивание возникает из-за роста плодного яйца, по мере прогрессирования беременности плодное яйцо заполняет всю полость матки и асимметрия матки исчезает. К 8 неделям беременности тело матки увеличивается приблизительно в 2 раза, к 10 неделям — в 3 раза.
К 12 неделям матка увеличивается в 4 раза и дно матки достигает плоскости выхода из малого таза, т. е. верхнего края лонного сочленения.
Двуручное исследование матки
Для оценки положения, размеров, плотности (консистенции) матки проводится двуручное (бимануальное) исследование.
При проведении бимануального исследования врач акушер-гинеколог вводит указательный и средний пальцы правой руки во влагалище женщины, а пальцами левой руки бережно надавливает на переднюю брюшную стенку навстречу пальцам правой руки. Продвигая и сближая пальцы обеих рук, врач нащупывает тело матки, определяет ее положение, размер и консистенцию.
Со второго триместра беременности (с 13-14-й недели беременности) матка выходит за пределы малого таза, и ее возможно прощупать через переднюю брюшную стенку. Поэтому начиная с этого срока акушер-гинеколог измеряет высоту дна матки (ВДМ — расстояние между верхним краем лонного сочленения и самой высокой точкой матки) и окружность живота.
Все измерения записываются в индивидуальную карту беременной,что позволяет проследить динамику роста матки и оценить темпы роста. ВДМ измеряется сантиметровой лентой или тазомером (специальным прибором для измерения расстояния между двумя точками) в положении беременной лежа на спине.
Перед измерением и осмотром необходимо опорожнить мочевой пузырь.
Для нормального (физиологического) течения беременности характерны следующие показатели ВДМ:
- в 16 недель беременности дно матки располагается на середине расстояния между пупком и лонным сочленением, ВДМ — 6-7 см;
- в 20 недель дно матки на 2 см ниже пупка, ВДМ 12-13 см;
- в 24 недели дно матки на уровне пупка, ВДМ 20-24 см;
- в 28 недель дно матки на 2-3 см выше пупка, ВДМ — 24-28 см;
- в 32 недели дно матки посередине между пупком и мечевидным отростком (нижней частью грудины), ВДМ — 28-30 см;
- в 36 недель дно матки поднимается до мечевидного отростка и реберных дуг. В этом сроке наблюдается самое высокое расположение дна матки. ВДМ — 32-34 см;
- в конце беременности (в 38-40 недель) дно матки опускается, ВДМ — 28-32 см.
При этом на высоту стояния матки влияет размер и положение плода, количество околоплодной жидкости, многоплодная беременность. При крупном плоде, двойне, многоводии матка растягивается больше, а соответственно, дно матки будет выше. При косом или поперечном ВДМ может быть меньше нормы.
Также следует обратить внимание, что высота дна матки при одном и том же сроке беременности у разных женщин колеблется на 2-4 см за счет индивидуальных особенностей, поэтому при определении срока беременности никогда не ориентируются только на размеры матки.
Учитываются и другие показатели, такие, как дата последней менструации, дата первого шевеления плода, результаты ультразвукового исследования.
Как оценивают состояние матки?
Если в первом триместре беременности состояние матки оценивается при бимануальном исследовании, то примерно с четвертого месяца для оценки прогрессирования беременности и состояния матки врач акушер-гинеколог использует четыре приема наружного акушерского исследования (приемы Леопольда):
Все приемы проводят очень осторожно и бережно, так как резкие движения могут вызвать рефлекторное напряжение мышц передней брюшной стенки и повышение тонуса матки.
Вовремя проведения наружного акушерского обследования врач оценивает тонус мышц матки. В норме стенка матки должна быть мягкой, при повышении тонуса матки стенка матки становится твердой. Повышенный тонус (гипертонус) матки является одним из признаков угрозы прерывания беременности, он может возникать на любом сроке, при этом женщина, как правило, ощущает боли внизу живота и пояснице.
Боли могут быть незначительные, потягивающие или очень сильные. Выраженность болевого симптома зависит от порога болевой чувствительности, продолжительности и интенсивности гипертонуса матки. Если повышенный тонус матки возникает кратковременно, то боль или ощущение тяжести внизу живота чаще всего незначительные. При длительном гипертонусе мышц матки болевой симптом обычно более выраженный.
Что чувствует женщина?
Следует подчеркнуть, что при физиологической беременности рост матки женщина чаще всего не ощущает, поскольку процесс увеличения матки происходит постепенно и плавно. В начале беременности женщина может отмечать необычные ощущения внизу живота, связанные с изменением структуры маточных связок (они «размягчаются»).
При быстром росте матки (например, при многоводии или многоплодной беременности), при спаечном процессе в брюшной полости, при отклонении матки кзади (чаще всего матка наклонена кпереди), при наличии рубца на матке после различных операций могут возникать болевые ощущения.
Следует запомнить, что при возникновении любых болевых ощущений необходимо как можно скорее обратиться к врачу акушеру-гинекологу.
За несколько недель до родов многие женщины ощущают так называемые схватки-предвестники (схватки Брекстона-Хикса).Они носят характер тянущих болей внизу живота и в области крестца, имеют нерегулярный характер, короткие по продолжительности или же представляют собой повышение тонуса матки, которое женщина ощущает как напряжение, не сопровождающееся болезненными ощущениями. Схватки-предвестники не вызывают укорочения и открытия шейки матки и являются своеобразной «тренировкой» перед родами.
Что происходит с маткой после родов
После рождения ребенка и последа уже в первые часы послеродового периода происходит значительное сокращение (уменьшение в размерах) матки. Высота дна матки в первые часы после родов составляет 15-20 см. Восстановление матки после родов называется инволюцией. В течение первых двух недель после родов дно матки опускается ежедневно приблизительно на 1 см.
- В 1-2-е сутки после родов дно матки находится на уровне пупка — ВДМ 12-15 см;
- на 4-е сутки ВДМ — 9-11 см;
- на 6-е сутки ВДМ — 9-10 см;
- на 8-е сутки ВДМ — 7-8 см;
- на 10-е сутки ВДМ — 5-6 см;
- на 12-14-е сутки дно матки расположено на уровне соединения лобковых костей.
Полностью матка сокращается до размеров, которые были до родов, приблизительно за 6-8 недель. Обратное развитие матки зависит от множества различных факторов: особенностей течения беременности и родов, кормления грудью, возраста женщины, общего состояния, количества родов в анамнезе.
Матка сокращается медленнее у женщин старше 30 лет, у ослабленных и многорожавших женщин, после много плодной беременности и беременности, осложненной многоводием, при миомематки, а также при возникновении воспаления в матке (эндометрите) во время беременности, родов или послеродовом периоде.
У кормящих женщин инволюция матки происходит быстрее, так как при кормлении грудью вырабатывается гормон окситоцин, который способствует сокращению матки.
Источник
Источник: http://rupor74.ru/ne-po-dniam-a-po-chasam-izmeneniia-matki-vo-vremia-beremennosti/
