Болезнь Крона с запорами и нормальным гемоглобином и отрицательным кальпротектином
Проблемы диагностики и классификации болезни Крона
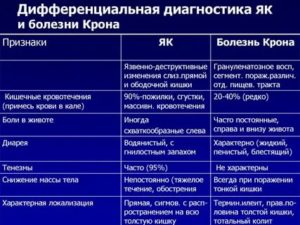
Болезнь Крона — это пожизненное и хроническое рецидивирующее воспалительное заболевание кишечника, потенциально влияющее на любую часть желудочно-кишечного тракта от рта до ануса.
Подобно неспецифическому язвенному колиту, другому основному воспалительному заболеванию кишечника, болезнь Крона чаще всего проявляется во втором и третьем десятилетии, но начало заболевания может происходить в любом возрасте.
У 25% всех пациентов болезнь Крона начинается до 18 лет.
Болезнь Крона и неспецифический язвенный колит являются наиболее часто диагностируемыми воспалительными заболеваниями кишечника. Хотя точный этиопатогенез болезни Крона до конца не определён, было выявлено несколько иммунологических, генетических и экологических факторов, способствующих заболеванию.
Основная причина, по всей видимости, относится к дисбалансу между толерантностью к комменсальной кишечной микробиоте, пищевым антигенам и иммунным ответам на патогены.
Таким образом, воспаление слизистой оболочки, наблюдаемое при болезни Крона, запускается у генетически предрасположенных людей с помощью нерегулярных врожденных и адаптивных иммунных реакций.
В последнее время в метаанализе исследований ассоциации генома количество локусов риска для воспалительных заболеваний кишечника было увеличено до 163; из которых 110 связаны как с болезнью Крона, так и с язвенным колитом.
Кроме того, было показано, что мутации в IL-10 и в рецепторе IL-10 вызывают моногенетическое воспаление кишечника с тяжелым трудноразрешимым энтероколитом у младенцев.
Из-за роста заболеваемости в промышленно развитых странах считается, что факторы окружающей среды, такие как западная диета, способствуют развитию болезней.
Исследования взаимодействия микробиоты кишечника выявили корреляцию между ответами на микобактериальные инфекции и восприимчивость человека к воспалению кишечника.
Также предполагается, что аутоиммунитет является еще одним важным фактором патогенеза.
Диагностические критерии
Болезнь Крона — это, в основном, клинический диагноз, основанный на истории болезни пациента и его исследовании и подтвержденный лабораторными, серологическими, рентгенологическими, эндоскопическими и гистологическими данными. Никаких патогномоничных (характерных) маркеров для болезни Крона не существует, поскольку любые данные (например, гранулемы в биопсии) также могут быть обнаружены при других заболеваниях.
Наиболее важные диагностические критерии болезни Крона.
Симптомы — должны присутствовать в течение 4-6 недель
Диарея с кровью и/или слизью Ночная диарея Явное или скрытое ректальное кровотечение Боль в животе Потеря веса Задержка полового созревания, задержка роста (у детей и подростков) Семейная история воспалительных заболеваний кишечника (родственники первой степени у пациентов с болезнью Крона имеют 10-15-кратный риск возникновения заболевания)
Симптомы, вызывающие подозрение на внеуниверсальные проявления болезни Крона (суставы, глаза, кожа)
Физическое обследование
Абдоминальные массы — пальпируемые образования в брюшной полости ( возможная илеоцекальная инфильтрация или абсцесс) Перианальные заболевания (трещины, фистулы, абсцессы) Афтозный стоматит Орофациальный гранулематоз
Внеуниверсальные признаки (боль в суставах, отек, покраснение или жесткость, узловатая эритема, покраснение глаз). Экстрагинальные проявления, такие как: периферический артрит, анкилозирующий спондилит, увеит и узловатая эритема, выявляются почти у половины пациентов.
Лабораторные данные
Повышенный С-реактивный белок Повышенная скорость оседания эритроцитов малокровие Дефицит железа (низкий ферритин) Дефицит витамина В12 Тромбоцитоз Гипоальбуминемия Повышенный фекальный кальпротектин Антитела к пекарским дрожжам Saccharomyces cerevisiae (ASCA) (антитела к сахаромицетам)
Радиологическая и эндоскопическая диагностика
Ультразвуковое исследование трансабдоминальной области часто является первым методом визуализации, используемым для определения утолщения стенки кишечника и брыжеечного лимфаденита.
У всех пациентов должна выполняться колоноскопия с интубацией конечной подвздошной кишки и гастродуоденоскопия.
В отличие от неспецифического язвенного колита, связанные с болезнью Крона поражения тканей не ограничиваются толстой кишкой, а могут быть обнаружены во всем пищеварительном тракте, часто с участием конечной подвздошной кишки и слепой кишки.Полное и адекватное исследование тонкой кишки должно проводиться с помощью не излучающих методов, таких как магниторезонансная энтерография, которая также может обнаруживать внемагистральное распространение воспаления и осложнения (препятствия, фистулы, абсцессы).
Лабораторные и серологические маркеры
Основные лабораторные данные болезни Крона не являются маркерами специфичными для болезни. Среди маркеров наиболее изученными являются C-реактивный белок, а также фекальный кальпротектин и лактоферрин.
Они могут указывать на активное заболевание и могут прогнозировать рецидив, но тем не менее являются неспецифическими маркерами воспаления. Наиболее часто изучаемыми серологическими маркерами при воспалении кишечника являются антитела к Saccharomyces cerevisiae (ASCA) и антинейтрофильные цитоплазматические антитела — АНЦА.
Распространенность ASCA при болезни Крона колеблется между 45 и 60%, однако также может достигать 15% и при язвенном колите.
Положительность ASCA и отрицательный тест на АНЦА или антитела к b-клеткам поджелудочной железы показывают, что болезнь Крона более вероятна, чем неспецифический язвенный колит. Для комбинаций АНЦА отрицательный, а ASCA положительный и и АНЦА положительный, а ASCA отрицательный достигается специфичность 92-97% при болезни Крона и 81-98% для язвенного колита соответственно.
Классификация болезни Крона
Болезнь Крона может быть классифицирована в соответствии с Монреальской классификацией относительно возраста начала заболевания, локализации заболевания и симптомов.
Монреальская классификация используется главным образом в исследованиях, но имеет некоторые двусмысленности: не существует консенсуса относительно того, является ли микроскопическое воспаление в макроскопически нормальной слизистой оболочке проявлением болезни Крона, а также является ли им заболевание подвздошной кишки с ограниченным вовлечением слепой кишки в L1 или L3. Педиатрическая модификация Монреальской классификации, Парижская классификация, пытаются преодолеть эти проблемы.
Также у 5-10% пациентов с воспалительным заболеванием кишечника и при поражении только толстой кишки не может быть поставлен конкретный диагноз болезнь Крона или язвенный колит. Для этих конкретных случаев используется термин неклассифицированное воспалительное заболевание кишечника.
Показатели активности болезни
Активность заболевания может быть определена как легкая, умеренная и тяжелая, даже если нет точной классификации самого заболевания.
Чаще всего при оценке используется индекс активности болезни Крона (CDAI), но большинство врачей считают CDAI слишком сложным для клинической практики.
Этот индекс представляет собой балльную оценку и включает в себя восемь пунктов, а именно: частота стула, боль в животе, общее состояние здоровья, наличие осложнений и абдоминальной массы, гематокрит, потеря веса.В отличие от CDAI, индекс Харви-Брэдшоу состоит только из клинических параметров: общего состояния здоровья, боли в животе, количества жидкого стула, абдоминальной массы и осложнений с одной балльной точкой для каждого положительного параметра. Для педиатрии был разработан детский индекс активности болезни Крона (PCDAI).
Лечение
На данный момент в лечении болезни Крона существует не только почти идеологическое противоречие в отношении цели терапии, клинической ремиссии или исцеления слизистой оболочки, но также и в способе достижения ремиссии.
Кортикостероиды, аминосалицилаты, иммуномодуляторы, анти-TNF-антитела, антибиотики и другие новые биологические препараты используются в зависимости от тяжести заболевания, локализации, поведения и предшествующей или планируемой операции.
При остром течении болезни Крона у детей исключительно энтеральное питание должно быть предпочтительным не только из-за отсутствия побочных эффектов, но и из-за положительного влияния на рост и увеличение веса ребёнка.
Оригинал статьи
Источник: http://empedokl.ru/crohn-class.html
Кальпротектин фекальный-что показывает, как сдавать и читать анализ
В статье рассматривается кальпротектин фекальный:что показывает, какова его норма для пациентов различных возрастов и о чем говорит его повышение.
При развитии воспалительного процесса в организме человека развивается ответная реакция иммунной системы. Этот процесс сопровождается повышением числа лейкоцитов, особенно нейтрофилов. Рассмотрим более подробно взаимосвязь уровня нейтрофилов и кальпротектина в кале человека.
Что показывает кальпротектин фекальный?
Кальпротектин – это белок, который вырабатывается нейтрофилами. Его концентрация в кале будет прямо пропорциональна количеству лейкоцитарных клеток в кишечнике.
По составу он представляет обычный протеин, соединённый с кальцием. На кальций приходится до 60% от состава кальпротектина. Кальций поступает из цитоплазмы нейтрофилов. При воспалительных процессах кишечника белок начинает активно высвобождаться в кал из активированных нейтрофилов. При этом его уровень в исследуемом биоматериале значительно повышается.
Воспалительный процесс в кишечнике чаще всего носит инфекционный или аутоиммунный характер.
К инфекционным воспалениям относят острые кишечные инфекции (сальмонеллезы, аденовирусные энтериты, ротавирусная инфекция и т.д.).
Аутоиммунное воспаление в кишечнике – это результат нарушения функционирования иммунной системы человека. К данной группе воспалительных патологий относят регионарный энтерит (болезнь Крона) и неспецифический язвенный колит.
К воспалительным заболеваниям кишечника предрасположены люди, в семье которых уже были случаи подобных патологий. Кроме этого, для данной группы людей повышен риск возникновения злокачественных онкологических новообразований.
Реже воспаление в кишечнике связано с дивертикулитами, целиакией, муковисцидозом, желудочно-кишечными кровотечениям и т.д.
Важно: анализ на кальпротектин не является специфичным и достаточным для точного установления диагноза. Однако это простое исследование позволяет провести дифференциальную диагностику и исключить синдром раздраженного кишечника, схожего по симптомам воспалением.
Врач терапевт, педиатр или гастроэнтеролог назначает пациенту комплексное обследование. После получения данных диагностики в совокупности с клинической картиной определяется конкретная патология.
Симптомы повышения показателя
Воспалительные заболевания кишечника проявляются в виде различных симптомов и зависят от стадии патологии и наличия сопутствующих болезней. Наиболее частые из них:
- спазмы и боли в области живота;
- нарушение моторики органов пищеварения;
- частые запоры и поносы;
- кал со слизью или кровью;
- неконтролируемая потеря в весе;
- отсутствие аппетита;
- вздутие живота;
- метеоризм;
- лихорадка;
- тошнота и рвота;
- общая слабость и утомляемость;
- боли суставов при отсутствии высокой физической нагрузки;
- свищи и абсцессы в перианальной области.
Для чего назначается анализ?
Исследование целесообразно проводить для диагностики воспалений в различных отделах кишечника в комплексе с другими инструментальными и лабораторными методами диагностики. Результаты анализа помогут подтвердить или опровергнуть диагноз синдрома раздраженного кишечника.
Несмотря на то, что данный вид лабораторной диагностики не является рутинным и обязательным для всех пациентов, периодически его нужно проводить для профилактики всем.
Особенно актуально исследование для людей с наследственной предрасположенностью к воспалительным патологиям.Это позволит выявить факт развития патологии на самом раннем этапе и существенно улучшить прогноз исхода при грамотно подобранном лечении.
Как сдавать анализ кала на кальпротектин?
Биоматериал для исследования – кал. Собирать его нужно в чистый сухой контейнер, который можно приобрести в аптеке. Требуется небольшое количество, достаточно 1 чайной ложки.
Кал на кальпротектин должен быть собран естественным путём, не следует применять слабительные препараты. Однако если естественным путём сбор кала невозможен, то пациенту следует обязательно сообщить о применяемых слабительных средствах сотруднику лаборатории. Других специальных правил подготовки к анализу нет.
Для получения результатов анализа лаборатория использует иммуноферментный анализ. Срок выполнения может достигать 6 суток, без учёта дня взятия биоматериала.
Нормальные значения
Норма рассматриваемого лабораторного показателя для взрослых и детей не одинакова. Что важно учитывать при интерпретации полученных результатов исследования.
Для новорождённых малышей до 1 года величина кальпротектина в кале не должна превышать 500 мкг/г. У детей с 1 до 4 лет референсные показатели не превышают 150 мкг/г.
Например, в анализах ребенка в графе «результаты» написано — кальпротектин в кале – 2. Данный показатель существенно ниже 150 мкг/г и позволяет с высокой долей вероятности исключить воспалительные заболевания. Однако если у маленького пациента сильно выражены симптомы патологий, врач обязательно назначит дополнительные виды обследования.
Далее нормальные показатели остаются неизменными с 4 до 65 лет. Норма уровня кальпротектина в кале у взрослого человека от 0 до 50 мкг/г.
После 65 лет допускается повышение показателя максимум до 100мкг/г.
Пациенту не следует пытаться самостоятельно расшифровывать полученные результаты. Интерпретация данных обследования и подбор необходимого лечения должны проводиться исключительно лечащим врачом. Это позволит избежать неправильных диагнозов и ухудшения тяжести болезни.
Что это значит,если кальпротектин фекальный повышен?
Рассмотрим подробнее ситуацию, когда показатель кальпротектина выше нормы в полученных результатах анализа.
Если величина рассматриваемого показателя превышает 50 мкг/г, но ниже 200 мкг/г – это говорит об умеренном повышении. Причины умеренного повышенного кальпротектина в кале человека:
- органическое поражение отделов кишечника на фоне длительного приёма нестероидных противовоспалительных препаратов;
- дивертикулиты;
- ремиссия воспалительных заболеваний кишечника;
- начальные стадии воспалительного процесса;
- хроническая язва желудка в стадии вялотекущего обострения (воспаление может быть связано с транзиторным попаданием крови в кишечник);
- слабый ответ иммунной системы на развивающееся воспалительное заболевание. В этом случае пациенту назначаются повторные тесты для наблюдения изменений показателя в динамике.
При превышении показателя более 200 мкг/г назначается дополнительная диагностика. Вероятнее всего у обследуемого пациента развивается воспалительная патология в кишечнике.
Болезнь крона
Регионарный энтерит или болезнь Крона относится к хроническим воспалительным заболеваниям кишечника и может приводить к значительному повышению кальпротектина в кале.
Это тяжёлая патология, характеризующаяся хроническим течением. Поражается любой из отделов пищеварительной системы человека. Однако наиболее часто патология обнаруживается в подвздошной и толстой кишке.
Воспаление распространяется на все слои органа, образуются язвы и рубцы в его стенках.
Патология поражает людей всех возрастов: от маленьких до взрослых. Пик повышенной заболеваемости приходится на детский возраст и возраст 60 лет и старше.
Точные причины болезни не известны. Предполагается влияние нескольких факторов: наследственность, аутоиммунные нарушения, частые острые кишечные инфекции, курение и т.д.
Для лечения начальных стадий патологий, которые не осложнены сопутствующими заболеваниями, достаточно применение лекарственных препаратов. Хирургическое вмешательство проводится пациентам с осложнениями. Следует отметить, что подобная тактика лечения не может привести к полному выздоровлению. Она помогает устранить осложнения и не дать им распространиться.
Прогноз исхода зависит от возраста пациента. У маленьких детей течение болезни сопровождается размытостью картины и тяжёлыми осложнениями. Для патологии характерны рецидивы, что предполагает пожизненный контроль за состоянием пациента и коррекция проводимой терапии по показаниям.
Неспецифический язвенный колит
Патология характеризуется воспалением толстого отдела кишечника. Встречается в среднем у 35-100 человек на 100 000 населения. К причинам возникновения в настоящее время относят:
- генетическую предрасположенность;
- бактериальную или вирусную инфекцию;
- внешние факторы: злоупотребление алкоголем, курением, жесткие диеты и длительный приём оральных контрацептивов.
Для лечения врач назначает специальные лекарственные препараты и диету. В особо тяжёлых случаях питание осуществляется парентерально (путем внутривенного вливания препаратов) или энтерально.
Другие причины повышения показателя кальпротектина
Рассматриваемый показатель увеличивается также на фоне бактериальный или вирусных инфекций органов желудочно-кишечного тракта. Высокий кальпротектин может указывать на онкологические патологии кишечника или дивертикулиты.
Аллергия к коровьему молоку и непереносимость глютена также приводят к повышению кальпротектина в кале. Подобными изменениями сопровождаются и кишечные кровотечения.
Выводы
Подводя итог, следует подчеркнуть:
- повышение рассматриваемого показателя указывает на различные воспалительные заболевания кишечника и позволяет исключить синдром раздраженного кишечника;
- важно правильно интерпретировать результаты и дифференцировать умеренное повышение показателя от сильного;
- одного анализа на белок для диагностики человека недостаточно. Пациенту следует провести также: клинический анализ крови, исследование кала на скрытую кровь, определить уровень ревматоидного фактора и уровень антител к ядерным антигенам.
Читайте далее: Как собрать кал на анализ,и допустимо ли хранить в холодильнике?
Источник: https://medseen.ru/kalprotektin-fekalnyj-chto-pokazyvaet-kak-sdavat-i-chitat-analiz/
Скрытая кровь в кале (гемоглобин и трансферин)
Качественное определение гемоглобина и трансферрина человека в кале с целью обнаружения желудочно-кишечного кровотечения любой этиологии. «Скрытой» называют кровь, которая не изменяет цвет кала и не определяется макро- и микроскопически.
Человеческий гемоглобин в кале является высокоспецифичным исследованием для диагностики кровотечений из нижних отделов ЖКТ, т.к. гемоглобин – нестабильное соединение, он разрушается по мере прохождения по кишечнику и при кровотечениях в желудке, верхних отделах кишечника возможно получение «ложноотрицательных» результатов.
Трансферрин — белок крови, который попадает в просвет кишечника только при заболеваниях, сопровождающихся кровотечениями в ЖКТ и является более стабильным соединением, позволяющий с высокой степенью достоверности выявлять кровотечения в верхних отделах ЖКТ.
Исследование не дает перекрестных реакций с гемоглобином и трансферрином животного происхождения, поэтому перед исследованием пациенту не нужно исключать мясо из рациона питания.
Показания для назначения
1. Раннее скрининговое исследование для диагностики колоректального рака, включая профилактические осмотры в возрасте после 50 лет.
2. Неинвазивная диагностика скрытых кровотечений ЖКТ, отбор пациентов для эндоскопического исследования.
3. Дифференциальная диагностика анемий.
4.
Диагностика заболеваний ЖКТ: полипоза кишечника, дивертикулита, язвенного колита, некротизирующего энтероколита у детей раннего возраста и др. 5. При обнаружении гельминтов – для оценки повреждения слизистых ЖКТ.
6.
Оценка адекватности терапии язвенной болезни желудка, неспецифического язвенного колита, болезни Крона, туберкулёза кишечника и др.
Маркер
Маркер диагностики скрытых кровотечений из верхних и нижних отделов ЖКТ.
Клиническая значимость
Своевременное определение «скрытого» кровотечения крайне важно для диагностики целого ряда тяжелых заболеваний желудочно-кишечного тракта (ЖКТ), в том числе онкологических: 1. Первичные и метастатические опухоли ЖКТ 2.
Язвенные повреждения слизистой ЖКТ3. Дивертикулит4. Туберкулёз кишечника5. Неспецифический язвенный колит, болезнь Крона, некротизирующие энтероколиты6. Гельминтозы с повреждением слизистой кишечника7.
Инфекционные поражения кишечника.
Метод: Иммунохроматографический
Референтные значения:
Метод: Иммунохроматографический
Референтные значения:
Биологический материал
Условия доставки
Контейнер
Объем
Кал
Условия доставки:
24 Час. при температуре от 2 до 8 градусов Цельсия
Контейнер:
Одноразовый контейнер с герметичной крышкой и л/ш
Собрать достаточное количество самопроизвольного кала (1-2 г или мл, если образец жидкий). Образцы должны храниться в чистой сухой емкости (без консервантов или транспортных сред). Доставка БМ в МЛ «ДІЛА» пациентом после сбора в течение 2-х часов. Не требуется соблюдения предварительной диеты.
Не следует собирать биоматериал в период менструации, при наличии кровоточащего геморроя, крови в моче или после значительных усилий при дефекации.
Исследование не следует проводить в течение 2-х недель после проведения инструментальных исследований желудочно-кишечного тракта или медицинских процедур, которые могут вызвать механические повреждения слизистой (например, колоноскопия, ректороманоскопия, очищение кишечника с помощью клизм и пр.).
Вы можете добавить данное исследование в корзину на этой странице
Интерференция:
- Возможны «ложноположительные результаты» при попадании в пробу человеческой крови из других источников кровотечения (менструальная кровь, кровоточащий геморрой, механические повреждения слизистой при колоноскопия, ректороманоскопия, очищение кишечника с п
Интерпретация:
- В пробе обнаружен человеческий гемоглобин и/или трансферрин — «положительно», что сведетельствует о наличии повреждений слизистой оболочки ЖКТ.Следует помнить, что результаты должны оцениваться в комплексе с другими клинико-инструментальными исследованиями, так как сами по себе не могут быть единственным критерием для постановки диагноза.
- Результат — «отрицательно» свидетельствует об отсутствие данных в пользу кровотечений в ЖКТ.Следует помнить, что результаты должны оцениваться в комплексе с другими клинико-инструментальными исследованиями, так как сами по себе не могут быть единственным критерием для постановки диагноза
Образец результата (PDF)
Источник: https://dila.ua/rus/labdir/4274.html
Анализ кала на кровь —
» Анализ кала на кровь
В связи с Указом мэра Москвы по вводу режима самоизоляции, мы предоставляем справку, подтверждающую, Ваше обращение за медицинской помощью и посещение врача в нашей клинике. Клиника работает в штатном режиме
Подтверждаем по телефонному звонку, что Вы записаны в нашу клинику
Уважаемые пациенты, в связи с угрозой распространения новой коронавирусной инфекции (2019-nCoV) медицинский центр «КДС Клиник» принял меры, чтобы обеспечить максимально безопасное пребывание в стенах клиники:
- В клинике размещены кожные антисептики.
Вы сможете найти их при входе и в каждом кабинете.
- Весь медицинский персонал работает в масках.
- Каждый час служебный персонал протирает дверные ручки, перила, а каждые два часа все поверхности.
- Запись пациентов осуществляется с перерывом на проветривание и обработку всех поверхностей.
В связи с повышенным обращением граждан в наш центр, для Вашего удобства мы добавили два дополнительных телефонных номера
+7(495) 121-03-23+7(495) 121-03-53
Звоните! Мы всегда готовы и рады Вам помочь!
Анализ кала на скрытую кровь – лабораторное исследование, которое выявляет скрытое кровотечение внутренних органов ЖКТ.
Во время диагностики обнаруживаются изменения гемоглобина эритроцитов даже в тех случаях, когда определение при микроскопическом исследовании каловых масс невозможно.
Анализ проводится для определения гемоглобина и трансферрина в кале. Обнаруживается внутреннее кровотечение любой этиологии и обильности.Скрытая кровь – это кровь, которая не меняет цвет и структуру кала. Наличие кровянистых примесей определяется только при проведении микроскопического исследования. Что же такое гемоглобин и трансферрин?
- Гемоглобин это нестабильное соединение, которое разрушается при прохождении в отделах кишечника, особенно при обильных кровотечениях. Если же наблюдается внутреннее кровотечение в верхних отделах кишечника, результаты исследования могут быть ложноотрицательными.
- Трансферрин – это белок, который находится в крови. Компонент попадает в просвет кишечника только при развитии патологии и открытии внутреннего кровотечения. Трансферрин считается более стабильным соединением, в сравнении с гемоглобином. Позволяет с точностью выявить наличие кровотечения в верхних отделах желудочно-кишечного тракта.
Перекрестные реакции с гемоглобином и трансферрином животного происхождения при лабораторной диагностике отсутствуют. Именно поэтому нет необходимости в исключении мяса из рациона перед сдачей анализа.
Анализ кала на скрытую кровь считается важным лабораторным исследованием, которое в короткие сроки определяет внутреннее кровотечение в любом отделе желудочно-кишечного тракта.
Кровотечение относится к симптомам, которые свидетельствуют о воспалительном процесса, в том числе и об онкологии, о появлении злокачественных новообразований.
Если внутреннее кровотечение существует даже на длительной основе, определить наличие кровянистых примесей в кале без микроскопического обследования невозможно. Визуальный осмотр каловых масс не принесет никакого результата.
В некоторых случаях в кале все же можно обнаружить кровь. Речь идет об обильных кровотечениях отделов кишечника. В таком случае диагностика проводится визуально. Если открывается кровотечение нижних отделов кишечника, например толстой или прямой кишки, то кровь обретает яркий алый цвет.
Появляются сгустки и слизистые примеси. Если же источником кровотечения становятся верхние отделы, а именно пищевод, желудок, часть тонкого кишечника, то кал обретает черный цвет. Кровь и определенные ферменты, которые продуцируются в кишечнике, взаимодействуют, влияя на окрашивание кала.
Если же внутреннее кровотечение проявляется даже визуально, то речь об обостренной стадии болезни. Потребуются экстренные меры и неотложная помощь в условиях стационара.
Когда нарушения целостности слизистой оболочки не так выражены, в процесс вовлекается небольшое количество сосудов. При этом цвет и консистенция каловых масс не меняются.
Определение эритроцитов в кале производится только при микроскопическом исследовании.
Если микроскопическая диагностика не выявила эритроцитов, но имеется подозрение на скрытое кровотечение, в обязательном порядке проводится анализ кала на скрытую кровь. При исследовании измеряется количество измененного гемоглобина, а не эритроцитов.Неквалифицированные врачи либо пациенты называют анализ на скрытую кровь пробой Грегерсена. Реакция Грегерсена – это бензидиновая проба, которая определяет скрытую кровь в моче, рвотных массах и кале. Не имеет ничего общего с анализом, который описан выше.
Что такое скрытая кровь
Скрытая кровь не влияет на цвет кала и не определяется микроскопически, макроскопически. Согласно медицинским данным, ежедневно в каловых массах выделяется около 2 миллилитров крови, а именно 2 миллиграмма гемоглобина на 1 грамм фекалий. Определение скрытой крови поможет выявить такие проктологические и гастроэнтерологические патологии, как:
- дивертикулит;
- туберкулез кишечника;
- язвенные повреждения слизистой оболочки;
- доброкачественные и злокачественные новообразования;
- неспецифический язвенный колит;
- болезнь Крона;
- инфекционное поражение кишечника;
- некротизирующий энтероколит;
При желудочно-кишечных кровотечениях в кале образуется неизмененный гемоглобин или структура, в которой произошли минимальные изменения. Интенсивность разрушения гемоглобина зависит от локализации и обильности кровотечения, от запущенности патологии, от наличия осложнений. Как известно, гемоглобин – это нестабильный аналит.
К стабильным соединениям относят трансферрин, который выявляет внутренние кровотечения в верхних отделах кишечника. Белок крови попадает в просвет кишечника при запущенных патологиях желудочно-кишечного тракта, при значительном повреждении слизистой оболочки.
Подготовка к исследованию
Как правильно подготовиться к исследованию? Прежде всего, следует посетить лечащего врача, который распишет план подготовки, исходя из индивидуальных особенностей организма. Целью исследования называют объективное оценивание здоровья пациента, установка точного диагноза. Именно поэтому следует соблюдать правила подготовки и прислушиваться к рекомендациям врача.
За три дня до сдачи анализа следует исключить из рациона рыбу, зеленые овощи, помидоры. Не рекомендуется употреблять лекарственные препараты, в составе которых содержится медь и железо. Прием лекарств негативно отразится на результатах анализа, будет получена ложноположительная реакция.
Запрещено употреблять газированные и алкогольные напитки, принимать слабительные препараты. Также не стоит вводить ректальные свечи и масла.
На результат анализа может повлиять прием медикаментов, которые влияют на перистальтику кишечника. Речь идет о белладоннах, пилокарпине.
В течение трех дней до сбора кала воздержитесь от приема препаратов, которые влияют на окраску кала. К ним относят сернокислый барий.
Сбор кала для исследования осуществляется самим пациентом.
Каловые массы для исследования нужно доставить в лабораторию утром, желательно, чтобы с момента дефекации до исследования прошло 6-12 часов.
Сам кал необходимо собрать в чистую посудину, сухую и желательно стеклянную. Также по возможности следует избегать попадания мочи и других выделений из половых органов, способных повлиять на конечный результат.
Результаты исследования
Употребление в пищу определенных продуктов и прием лекарственных препаратов дают ложноположительную реакцию. Правила подготовки к лабораторному исследованию описаны выше.
Положительная реакция кала на скрытую кровь свидетельствует о том, что в организме развивается патологический процесс, который вызывает нарушение целостности слизистой оболочки.
В просвет желудка и двенадцатиперстной кишки выделяется определенное количество крови.
Положительная реакция наблюдается при язве желудка, при болезни Крона, наличии полипов, инвазий гельминтов, при неспецифическом язвенном колите.При появлении доброкачественных и злокачественных новообразований, результат анализа будет положительным даже на ранней стадии патологии.
Положительный результат наблюдается и в том случае, если диагностирован рак толстой кишки. При таком диагнозе скрытое кровотечение начинается уже на ранней стадии.
Кровь в кале обнаруживается при носовом кровотечении. При кровотечении из глотки и десен, при варикозном расширении вен пищевода. Кровотечение открывается при эрозивном эзофагите, геморрое.
Достоверность анализа будет более высокой при повторном проведении лабораторного исследования. Если же результат теста отрицательный, нет гарантии того, что эрозивный или язвенный процесс отсутствует.
Результаты лабораторных исследований оцениваются в комплексе с инструментальной диагностикой.
Выделяют следующие причины положительного результата:
- колоректальный рак;
- первичные опухоли пищевода, желудка, кишечника;
- язвы желудка и двенадцатиперстной кишки;
- язвенный колит;
- туберкулез кишечника;
- гельминтозы, травмирующие стенку кишечника;
- расширение вен пищевода (при циррозе печени и тромбофлебите вен селезенки);
- болезнь Рандю – Ослера;
- эрозивный эзофагит;
- носовые кровотечения;
- стоматиты, пародонтоз;
- геморрой;
Для установки точного диагноза проводится колоноскопия, эндоскопия кишечника, ультразвуковая диагностика. Больной направляется на общий анализ крови, мочи. При отсутствии показаний также проводится компьютерная томография и другие инструментальные методики.
Источник: https://proctolog81.ru/analiz-kala-na-krov/
Симптомы, причины, диагностика и лечение Болезни Крона
Болезнь Крона – неспецифическое хроническое воспаление желудочно-кишечного тракта (ЖКТ), которое может запуститься во многие слои и отделы кишечника или может локализоваться в одном из отделов ЖКТ.
Из-за хронического состояния болезни Крона, периоды обострения могут возникать множество раз. У некоторых пациентов заболевание может переходить в стадию ремиссии и не беспокоить несколько лет. Спрогнозировать ремиссию невозможно.
Болезнь Крона могут диагностировать в любом возрасте. В зоне риска возникновения этой болезни попадают как взрослые, так и дети. Первые симптомы болезни Крона могут проявиться уже в подростковом возрасте.
Из наблюдений за историей возникновения болезни, видно, что достаточно часто она развивается у белокожих людей, в узких общинах, где нередки кровные браки.
Причины возникновения болезни Крона
Явных причин возникновения этой болезни выявлено так и не было. Но выделяют возможные факторы, приводящие к возникновению болезни Крона:
- Генетический фактор. Часто данное заболевание выявляют у близнецов и родных братьев, то есть передача болезни наблюдается у родственников по крови.
- Инфекционный фактор. Эта причина возникновения болезни не была доказана. Но эксперименты на лабораторных мышах показали, что возможность заразиться болезнью Крона через контакт с зараженной тканью возможен. Им вводили смывы кишечника больных пациентов, после чего некоторые мыши заболевали.
- Иммунологический фактор. При заболевании происходит системное поражение органов, что натолкнуло исследователей на возможность аутоиммунной природы болезни Крона.
Болезень Крона толстой кишки симптомы
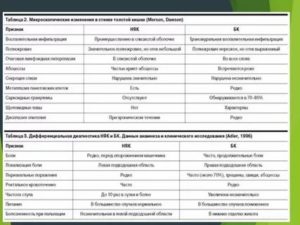
Основная проблема в постановке окончательного диагноза заболевания состоит в том, что многие возникающие симптомы очень похожи на симптоматику колита. Диагностирующий врач при определении диагноза может спутать болезнь Крона с язвенным колитом. Причем, чем запущеннее положение пациента, тем более явно выражены и схожи симптомы. А это усложняет диагностику и постановку верного диагноза.
Симптомом болезни Крона толстой кишки также является поражение лимфоузлов. Это объясняет повышение концентрации в крови антител (Т-лимфоцитов), размножающихся для борьбы с болезнью на ранней стадии ее развития.
Местные симптомы:
- Периодически возникающая боль в животе. Такой же симптом может быть диагностирован и при аппендиците или колите;
- Диарея (понос) с возможным развитием процесса гниения;
- Кровотечения.
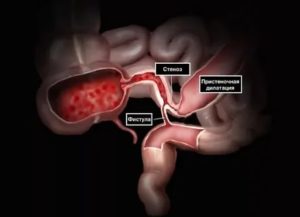
Вследствие всего этого возникают вторичные симптомы. Это инфильтрация, абсцессы, непроходимость в кишечнике, также наблюдаются случаи перфорации стенок кишечника.
Помимо местных симптомов, возникают еще и общие. Они обычно подтверждают диагноз, но характерны и для многих других заболеваний с хроническим течением. Только их сочетание с локальными симптомами помогает определить и поставить точный диагноз.
Общие симптомы:
- Остеомаляция;
- Обезвоживание;
- Остеопороз;
- Повышенная температура тела;
- Потеря веса, при неизменном аппетите к еде;
- Слабость, упадок сил.
Диагностика болезни Крона
- Анализ крови. При болезни Крона в крови наблюдается лекоцитоз, пониженный гемоглобин, нормоцитарная анемия, повышенное СОЭ.
- Проведение посева кала. Этот способ диагностики заболевания выявляет уровень концентрации определенного белка – кальпротектина.
Повышенное содержание этого белка показывает наличие болезни, но не только при болезни Крона, также показатель будет повышен и при колите, инфекционных или онкозаболеваниях.
- Электрогастроэнтерография. Это диагностический метод оценивает работу моторно-эвакуаторной функции ЖКТ. С помощью него можно определить локализацию заболевания.
- КТ или УЗИ.
Эти способы эффективны когда имеются внутренние абсцессы или увеличенны лимфатические узлы.
- МРТ с применением контраста. Скопление контрастного вещества в месте поражения позволяет оценить локализацию болезни.
- Колоноскопия и эндоскопия. Это осмотр отделов ЖКТ в реальном времени с записью на жесткий носитель.
Также, обязательным при этих методах проверки является биопсия – забор биообразцов из всех отделов толстой кишки.
Болезнь Крона толстой кишки лечение
Первое, на что обращает внимание лечащий врач – это питание. Для правильного и результативного лечения болезни Крона толстой кишки, обязательно, назначается строгая диета.
Особенностями этой диеты является большое количество белковых продуктов и витаминов, исключение из рациона молочных и трудноперевариваемых продуктов. Также, исключается клетчатка, чтобы снизить механическое раздражение кишечника.
Консервативное лечение
Обычно назначаются специальные препараты: салицилаты, глюкокортикоиды, гормональные препараты и иммунодепрессанты. Параллельно с ними назначаются витамины и антибиотики. Также могут быть назначены определенные ферменты.
Хирургическое лечение
Если прописанные медикаменты, после назначенного и проведенного курса, не оказывают должного влияния, пациенту назначается операция.
Хирургическое лечение болезни Крона толстой кишки проводится для того, чтобы при помощи оперативного вмешательства удаляется (вырезается) пораженный сегмент кишечника. После чего проводятся реабилитационные мероприятия и назначается специальная диета.
Лечение болезни Крона народными средствами
При диагностировании хронического заболевания, наблюдаются дискомфортные ощущения в области кишечника, ухудшение пищеварения и замедление усваивания питательных веществ. Для снятия или облегчения этих последствий применяются народные средства.
Лечение болезни Крона народными средствами лишь дополняет медикаментозную терапию и помогает в восстановлении после хирургического вмешательства.
- Метеоризм и колики в кишечнике снимаются травяным настоем: цветы ромашки, золототысячник и шалфей заваривают стаканом кипятка. Данный настой выпивают в тот же день по столовой ложке до 8 раз.
- Чрезмерное газообразование также поможет снизить анис. Чайную ложку растения заливают кипятком, настаивают несколько минут, сцеживают и выпивают все в течение дня.
- Хроническая болезнь Крона сопровождается болевым синдромом и воспалением (воспалениями) кишечного тракта. Устранить их помогает сбор из тмина, ромашки, валерианы и мяты. Эти травы смешивают в равных частях и столовую ложку данной смеси заливают кипятком. Настой принимают по 100мл до 3-х раз в день.
Самолечение — не решение проблемы, тем более с данным заболеванием. Для вашего удобства вы можете на сайте получить консультацию, выбрать клинику и записаться на прием (список клиник внизу под статьей), либо подобрать врача по вашей проблеме (форма для над статьей).
Источник: http://skopiya.ru/zabolevaniya/simptomy-prichiny-diagnostika-i-lechenie-bolezni-krona.html
