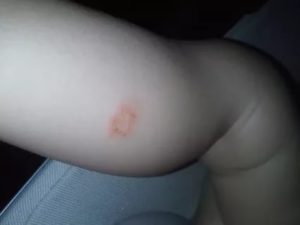
Болячка на коленях
Болячки на коленях чем лечить
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Одного ответа на вопросец о методе исцеления не существует, поэтому что предпосылкой возникновения могут быть поводы самой различной этиологии. В зависимости от того, обычная ли это ссадина, приобретенная при падении, вирусная зараза вроде герпетической, кожное или наследственное болезнь, и определяется предстоящая докторская стратегия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Герпес на колене востребует бактерицидных продуктов и иммуностимуляторов, трофическая язва будет появляться, ежели не устранить основную причину, а псориаз постоянно будет находиться, чем ни намазать нездоровое место.
Даже порекомендовать, к какому спецу обращаться нельзя со 100% уверенностью, поэтому что может потребоваться терапевт, эндокринолог, дерматолог или иммунолог. Потому 1-ое, с чего необходимо начинать исцеление болячки – кропотливая диагностика и достоверная причина возникновения.
Колено (сустав, колено (лат. articulatio genus) — сустав, соединяющий бедренную кость, большеберцовую кость и надколенник) и локоть – упрощенное заглавие 2-ух непростых суставов, от которых зависит функциональность верхней и нижней конечности.
Функция сгибания и разгибания и фактически полное отсутствие сальных желез, выступающие костные сектора, предназначенные для защиты сустава от повреждения – все это предпосылки, из-за которых на локтях (руки: Локоть или локтевой сустав — сочленение между плечом и предплечьем) и коленях кожные поражения возникают почаще, чем в остальных местах. И представляют опасность для здорового состояния организма.
Нередкое травмирование, падения, удары о выступающие поверхности, потертости от соприкосновения с одеждой во время работы сустава приводят не лишь к появлению больных образований на коленках, но и к появлению шрамов при неумелом или неправильном исцеленье. Но для того чтоб верно вылечивать болезнь, и чтоб не образовался шрам, необходимо найти тип повреждения кожи, его естественное или патологическое происхождение.По нраву деформации естественного кожного покрова выделяют несколько самых всераспространенных:
- Ссадина или рана со стесанной поверхностью, приобретенная в итоге травмирования. Патогенный агент находится лишь при занесении в ранку заразы и вызывает нагноение или воспаление. При условии вовремя оказанной помощи (промывании, обработке антисептическими средствами и наложенной, при необходимости, повязки) покоробленная поверхность стремительно заживает. Намазать опосля таковой болячки на коленке, чтоб не было шрамов, можно хоть какой мазью с рассасывающими качествами, подойдет и Медерма, и Ферменкол, и самая обычная и доступная Гепариновая. Ежели ссадина неглубокая и верно обработана, не появится ни шрамов, ни нагноений.
- Аллергическая сыпь возникает в итоге контакта с возможным аллергентом. При этом тревожат лишь местные симптомы – зуд, покраснение, отечность пораженной ткани. В зависимости от степени развития аллергической реакции используются антигистаминные продукты, противозудные мази местного назначения. Но ежели не устранен вероятный провокатор, зуд будет усиливаться, сыпи возрастать в размерах и создавать зрительную бугристость, могут показаться волдыри. Возникновение болячки на коленке, зажившей с волдырями, в которые развилась аллергическая сыпь, просит не лишь сиюминутного исцеления до устранения симптомов, но и гипоаллергенной еды, диеты, осторожности в тактильных контактах.
- Потертость – соответствующее состояние кожи, возникающее от неизменного соприкосновения с синтетической или твердой тканью, раздражающими факторами на рабочем месте или нравом проф деятельности. Можно использовать средства для смягчения кожи и ее регенерации, но лучший выход – устранение нехорошего контакта, по другому они могут так и не зажить. Для потертости кожи соответствующа гиперемия и загрубелость, но волдырь, зуд и отечность соответствующи для аллергии.
Эти предпосылки появления могут болеть, почесываться и доставлять противные чувства, но относятся к числу устранимых.
Потертость и ссадину можно вылечить в домашних критериях, при возникновении сыпи с подозрением на аллергию уже нужно посоветоваться с доктором.
Получить советы по устранению предполагаемой аллергической реакции и исключить инфекционные болезни, для которых сыпь – тоже соответствующий признак. Это может быть краснуха, корь, ветряная оспа, грибковая или бактериальная зараза.
Почему возникает псориаз на локтях?
Принципиально ЗНАТЬ! Средство которое очистит вашу кожу и избавит от псориаза навсегда. Докторы в тайне начали его рекомендовать своим клиентам! Читать дальше >>>
Нарушения функционирования эпидермиса происходит по причине (Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что) очень скорого клеточного деления в его верхних слоях. В реальнее время предпосылки прогрессирования заболевания четко не установлены.
К вероятным нехорошим факторам относятся:
- наследственность: при наличии недуга у 1-го из родителей увеличивается риск его развития у потомства;
- нарушение обменных действий;
- чувственные перегрузки, депрессивное состояние;
- перенесённые заболевания верхних дыхательных путей, вызванные заразой (многозначный термин);
- ослабление защитных функций организма;
- вредные привычки (алкоголизм, курение);
- лишний вес, неверное питание;
- повреждение кожи механическим методом или солнечные ожоги;
- приобретенные болезни.
Вредные привычки способны вызвать псориаз
Псориаз на локтевом сгибе — неинфекционная заболевание (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз), так как не передаётся через контакты с пациентами. Псориаз характеризуется сезонностью, более выраженное обострение наблюдается в прохладное время года: осень – зима.
Предпосылки (это утверждение, предназначенное для обоснования или объяснения некоторого аргумента) болезни
Аллергический дерматит на локте
Огрубевшая кожа на локтях или коленях может встречаться у людей старшего возраста. Это соединено с замедлением естественных действий регенерации, малой выработкой коллагена. Для юных людей – это сигнал организма, что кожа мучается от действия патогенных возбудителей, которые могут стать предпосылкой чешуйчатого лишая, грибковой себореи или дерматита.
Разные виды грибковых воспалений кожи могут поражать эпидермис на локтях и коленях. Главные предпосылки появления микоза на этих участках:
- травмирование кожи хоть каким методом;
- повреждение при псориазе или экземе;
- натирание твердой тканью;
- проф травмы.
Чешуйчатый лишай на локте
Нередко на делему грибка на локтях жалуются офисные работники, которые много времени проводят за столом, опирая руки при письме на локтевой сгиб. Кожа имеет неприметные микротрещины, а патогенные грибки просто поникают под верхний слой дермы, вызывают мощное шелушение, появление больных корочек.
Спровоцировать микоз на локтях или коленях могут вредные грибки, составляющие естественную микрофлору человека. В хоть каком возрасте они находятся на слизистых носа или рта, на волосяном покрове головы или в кишечном тракте. При лабораторном исследовании анализ может показать:
- кандидозные грибки;
- дерматофиты;
- эпидермофитоны;
- редкие подвиды Malassezia.
С таковыми вредными грибками просто столкнуться при посещении раздевалки в спортивном клубе, бассейне или сауне. Они передаются через предметы обихода, полотенца или постельное белье, общую обувь или одежду.
Строение коленного сустава
Чтоб лучше осознать, почему болят колени, необходимо разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые огромные кости имеют по два выступа: внутренний и внешний мыщелки.
Все поверхности, которые соприкасаются друг с ином, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные характеристики. Вокруг этого соединения костей находится типичная капсула, изнутри выстланная синовиальным слоем. Она заполнена синовиальной жидкостью, благодаря которой делается питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не лишь из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мускулами, сухожилиями. Коленная чашечка крепится к иным элементам средством своей связки.
Для того чтоб колено двигалось, нужно 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется средством нервишек и кровеносных сосудов, которые расположены в мягеньких тканях, окружающих сустав.
Чешуйчатый лишай на локтях: этиология и симптоматика
Настоящие предпосылки возникновения розовых шелушащихся бляшек не установлены. Но ученые выделяют ряд стимулирующих причин:
- Наследственность – у 60% нездоровых в анамнезе указано наличие аналогичного недуга.
- Заразы – у большая части пациентов выявляются стрептококки.
- Неизменные стрессы и чувственные потрясения.
- Несбалансированное питание.
- Внедрение определенных продуктов (бета-блокаторы, средства с литием).
- Повреждения кожных покровов.
- Пагубные привычки.
- Эндокринные нарушения.
- Солнечные ожоги.
- Сухой и прохладный климат.
Когда развивается псориаз на коленях и локтях, предпосылки его появления (чего-либо или кого-либо: Возникновение жизни Возникновение и эволюция галактик Возникновение млекопитающих Возникновение христианства) кроются в аутоиммунном нарушении, при котором защитные силы организмы начинают атаковать собственные клеточки. Это стимулирует очередной рецидив заболевания. Сравнив все причины и найдя наличие желая бы 1-го из них, пациент может осознать отчего возникает псориаз на локтях и по способности устранить причину.
Существует много разновидностей болезни, но их симптомы в основном сходны. Сначала на эпидермисе у нездорового могут показаться мелкие розовые пятна. Равномерно образования растут в размере или соединяются в группы, захватывая огромные участки кожи. При отслоении эпидермиса, на пораженных областях появляются зудящие серебристые чешуйки.
Псориаз (хроническое неинфекционное заболевание, дерматоз, поражающий в основном кожу) на локтях и коленях просто разрушить, из-за чего высыпания начинают кровоточить.
В этих частях тела болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) в большей степени протекает без отягощений, но запущенные формы доставляют нездоровому мощный дискомфорт, мешая ему спать и делать обыкновенные деяния. Течение заболевания цикличное, обострение продолжается от 2-ух неделек до пары месяцев, позже наступает временная ремиссия. Чтоб чешуйчатый лишай не стал приобретенным, принципиально знать, как избавиться от псориаза на локтях, используя фармацевтические и народные средства.
Домашнее исцеление или обращение к доктору
1-ое, что нужно сделать пострадавшему или его близкому – найти, как сурова приобретенная рана. Ссадина – это повреждение кожных покровов с излиянием крови. Традиционно кровотечение несильное, ограничивается каплями крови на поверхности эпидермиса, при этом обработать ссадину на коленке не представляет трудности. Но в неких вариантах нужно обратиться к доктору:
- кровотечение мощное, его не выходит приостановить при помощи стягивающей повязки, марли (жгут накладывать не нужно);
- падение спровоцировало большую гематому;
- содрано несколько слоев кожи;
- в кровь могла попасть зараза (в итоге контакта с грязюкой, попадания в ранку частиц пыли, асфальта);
- при травме у беременной дамы (стресс может привести к выкидышу);
- травмирован ребенок;
- у пациента заболевание – гемофилия;
- в итоге долгого отсутствия верного ухода появилось нагноение;
- под кожу (наружный покров тела животного — орган) попали частички дорожного покрытия: земля, асфальт, глина или песок, которые нереально или небезопасно извлекать без помощи других;
- ссадину успели помазать средством с истекшим сроком годности.
Ежели ничего из перечисленного выше не увидено, можно остаться дома и не обращаться в поликлинику за мед помощью. Но при этом нужно обеспечить нужные средства для излечения в домашних критериях.
Источник: https://anatomiya.asustav.ru/sustavy/bolyachki-na-kolenyah-chem-lechit/
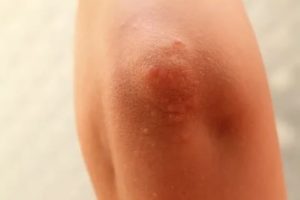
Экзема на локтях: 6 фото, лечение, начальная стадия, причины, симптомы
: 17 декабря 2018Изменено: 30 декабря 2018О редакторе
Экзема может проявиться в виде покраснений на коже, впоследствии покрывающимися папулами. Они лопаются, из них выделяется серозная жидкость, и на их месте образуются так называемые «серозные колодца». Экзема может появиться на разных частях тела: лице, руках, стопах, коленях и локтях.
Экзема на локтях – это заболевание, которое требует незамедлительного лечения. Она может появиться по разным причинам, будь то генетическая предрасположенность или плохая экологическая обстановка, но главный фактор, который напрямую влияет на появление болезни, до сих пор остается загадкой для специалистов со всего мира.
Перед тем, как узнавать, какие причины и лечение у экземы на локтях, просмотрите фото пораженных участков.
Если вы заметили красноватые пятна на своем теле, особенно на конечностях (ладонях, локтях, коленах и стопах), сходство симптомов с фото, то незамедлительно обращайтесь к врачу-дерматологу для скорейшей постановки диагноза и лечения болезни.
Причины экземы на локтях
Как уже говорилось выше, первопричина болезни не известна. Но специалисты проводят исследования, из которых выявляют, какие люди чаще болеют этой болезни, и делают соответствующие выводы. Экзогенные и эндогенные факторы, при которых люди чаще заболевают экземой на локтях:
- Люди, страдающие от аллергии, чаще болеют экземой. Аллергены становятся причинной почти в каждом случае появления экземы на локтях. Это связано с тем, что в крови понижается содержание лимфоцитов и повышается содержание иммуноглобулина Е.
При этом аллергия может быть по разным причинам:
- Бытовая химия
- Длительное ношение резиновых перчаток
- Декоративная косметика плохого качества
- Шерсть животные
- Синтетические или шерстяные ткани
- Укусы насекомых
- Перепады температуры, сильный холод
- Аллергия на различные продукты
- Продолжительный прием фармацевтических препаратов
- Помимо внешних причин экземы на локтях, есть внутренние. В первую очередь фактором, при котором повышается риск заболеть, являются заболевания ЖКТ и эндокринной системы.
- Ультрафиолетовые лучи также становятся предрасполагающим к заболеванию фактором.
- Стрессовые ситуации очень негативно влияют на организм, особенно на кожу. Переживания, волнение, нервное состояние приводят к экземе на локтях.
- Немаловажным значением обладает наследственность. В семьях, где родители или другие родственники болеют экземой, с некоторым риском родятся дети с такой же болезнью.
- Плохой иммунитет и метаболизм, недостаток витаминов и макроэлементов, повреждения кожи, ожоги становятся дополнительными факторами.
Узнать подробнее
Виды экземы на локтях
- Истинная. Характеризуется возникновением папул на покрасневших участках с нечеткими границами с серозной жидкостью, при самостоятельном вскрытии которых образуется точечная эрозия кожи. Сопровождается мокнутием, может развиться у людей всех возрастов.
- Профессиональная. Появляется у часто контактирующих с химическими аллергенами, например, работников различных предприятий по производству лекарств, красителей, бытовой химии и др. Часто смена работы проводит к излечению.
- Микробная. Развивается у людей со слабым иммунитетом в результате инфекций. Сопровождается ассиметричными шелушащимися участками с образованием корок.
- Детская экзема. Возникает у детей на голове, лице, часто переходит на другие участки кожи.
- Себорейная экзема в основном развивается на коже лица, груди, откуда есть риск распространения до локтей, но это происходит редко вследствие небольшого количества сальных желез в этой области.
Экзема на локтях чаще всего является профессиональной или истинной.
Симптомы экземы на локтях
Экзема появляется на наружной части локтевого сгиба. Начальная стадия является сухой, впоследствии она может стать влажной.
Сухая экзема сопровождается
- Сухостью кожи на подверженным болезни участках кожи.
- Покраснениями, сопровождающимися сильным зудом и жжением. На фото отлично видно, как выглядит начальная стадия экземы на локтях.
Если не принять меры вовремя, сухая экзема перетечет во влажную. Эта стадия сопровождается следующим:
- Появлением папул на локтях, у пациента наблюдается умеренный или сильный зуд.
- Папулы могут стать везикулами с серозной жидкостью.
- При вскрытии образуются серозные колодца – кожные эрозийные участки.
- При подсыхании участков эпидермис уплотняется. При хронической экземе на коже появляются глубокие трещины.
- Появлением новых пузырьков.
Чтобы внешне оценить и самостоятельно предположить, болеете ли вы экземой на локтях, просмотрите фото.
Лечение экземы на локтях
В первую очередь перед лечением надо проконсультироваться со специалистом. Врач-дерматолог должен установить точный диагноз болезни, исходя из которого сможет назначить лечение. Для диагностики врач:
- Осматривает пациента и проводит его опрос.
- Направляет пациента на общий анализ крови и мочи.
- Проводит биопсию – взятие соскоба с пораженного участка с его изучением под микроскопом. Биопсия обладает высокой точностью диагностирования.
- Проводит аллергопробы на выявление аллергенов, вызывающих аллергию у больного.
На период лечения назначается строгая диета, исключающая любые аллергены. При ней запрещается употреблять сладкое, соленое, острое, жареное, шоколад, цитрусовые, чай и кофе, алкоголь и табак. Рекомендуется готовить пищу на пору, предпочесть растительные и молочные продукты.
Помимо диеты, во время лечения экземы следует:
- Соблюдать здоровый образ жизни, режим питания и сна, соблюдать личную гигиену.
- Не подвергаться воздействию аллергенов.
- Для устранения зуда принимать антигистаминные препараты и седативные лекарства.
- Использовать мыло и шампунь по минимуму, не мыться в горячей воде.
Лечение экземы на локтях народными средствами
Домашнее лечение следует использовать в качестве дополнения к основному. Народная медицина знает большой список того, чем лечить экзему на локтях.
- Тертый картофель используется в качестве компресса. Для этого его выкладывают на несколько слоев марли и прикладывают к локтям на час, обмотав пищевой пленкой.
- Капустные листья отварите в молоке и приложите к пораженному участку. Процедуру можно проводить несколько раз в день.
- Из ромашки, шалфея и календулы в пропорция 2:1:1 делают отвар. В нем смачивают марлю и прикладывают ее к локтям.
- Одним из самых действенных способов является применение облепихового масла. Оно обладает ранозаживляющими свойствами, поэтому для скорейшего выздоровления им смазывают локти.
- Измельченную капусту смешивают с куриным белком. Смесь прикладывают на полчаса на пораженные участки дважды в день.
Лечение экземы на локтях медикаментозными средствами
Лечение экземы проводится комплексно. Помимо соблюдения диеты, необходимо принимать назначенные лечащим врачом лекарства.
Фармацевтические препараты, в зависимости от цели их применения в лечении экземы на локтях, делятся на несколько видов:
- Антигистаминные препараты. Справляются с аллергией, из симптомов – с зудом и жжением на пораженных участках. Могут быть седативными, то есть с повышенной силой действия, и не седативными. К ним относятся: Супрастин, Кларитин, Зиртек, Зодак и другие.
- Успокоительные средства. Так как стрессы могут вызвать рецидивы и обострение, желательно использовать успокоительные препараты на растительной основе: Тенотен, Новопассит, Афобазол, Атарекс
- Гормональные препараты. Наиболее сильные препараты, которыми надо пользоваться в течение короткого промежутка времени во избежание привыкания. К наиболее известным и применяемым относятся мази Тридерм, Дермовейт, Содерм, Адвантан.
- Для длительного лечения применяются мази местного назначения. Хорошим эффектом отличаются бази с серой, цинком и бором. Кроме них, помогают в лечении экземы на локтях ихтиоловая мазь, нафталиновая, мази с дегтем.
- Если на пораженные участки попадают грибковые бактерии, на них может развиться грибок. В таком случае необходимо использовать антибактериальные и противогрибковые препараты. К ним относятся Левомеколь, Флуцинар, Тетрациклин, Экзодерил, Ламизил и другие.
Профилактика экземы на локтях
Экземе характерны частые рецидивы и периоды обострений. Обостряться болезнь может и сезонно, часто она рецидивирует в осенне-зимнее время. Для того чтобы не подвергнуться быстрому рецидиву, необходимо соблюдать ряд условий:
- Соблюдать диету, исключающую аллергены. Рекомендуется есть пищу, приготовленную на пару, включающую крупы, овощи, фрукты, нежирное мясо (курятина, индейка, кролик), молочные продукты. Также при составлении рациона надо учитывать персональную непереносимость продуктов.
- Не носить синтетическую и шерстяную одежду, отдать предпочтение качественной кожаной обуви и одежде из хлопка.
- Пользоваться качественной косметикой.
- Отказаться от вредных привычек – алкоголизма и табакокурения, вести здоровый образ жизни, испытывать легкие физические нагрузки.
- Некоторые виды экземы появляются под действием ультрафиолетовых лучей, поэтому она чаще появляется у любителей солнечных ванн. При выходе на солнце пользуйтесь солнцезащитными кремами.
- Не контактировать с химическими веществами, при работе с бытовой химией пользоваться резиновыми перчатками или повязками.
- Если у вас профессиональная экзема, лучшим вариантом будет сменить работу, так как болезнь пройдет только в этом случае.
- Проходить комплексное лечение, включающее физиотерапию, медикаментозные препараты, народные средства.
(1 5,00 из 5)
Загрузка…
Источник: https://www.dermatit.net/ekzema/na-loktyah/
Рожистое воспаление колена: симптомы и лечение
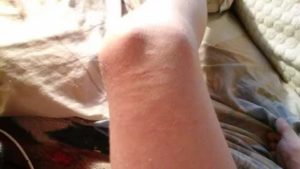
Рожистое воспаление колена или рожа относится к заболеваниям, главным возбудителем которых является микроорганизм стрептококк. Заболевание сопровождается воспалительным процессом, охватывающим кожные покровы, а также повышением общей температуры, признаками интоксикации организма.
Патология относится к широко распространенным инфекционным заболеваниям. Степень заразности крайне низка. Относительно распространенности – на 10 000 населения каждый год диагностируется от 15 до 20 случаев. Согласно МКБ 10 рожистое воспаление имеет код А46.
Причины патологии
Трофические язвы на ногах
Бета-гемолитический стрептококк группы А – главный возбудитель рожи неосложненного течения. На фоне снижения иммунитета (независимо от причины) стрептококковое воспаление осложняется заражением иными микроорганизмами, например, стафилококком. В этом случае заболевание протекает в более тяжелой форме и, соответственно, сложнее поддается лечению.
Главный возбудитель рожистого воспаления отличается сильной устойчивостью к влиянию факторов внешней среды. Жизнеспособность сохраняется при замораживании, высушивании. Гибель микроорганизма наблюдается при температуре 560°С, но по прошествии 30 минут. Моментально и полностью избавиться от возбудителя помогут стандартные, доступные всем дезинфицирующие составы.
На колене рожистое воспаление возникает вследствие иных тяжелых патологий. А именно:
- сахарный диабет любого типа;
- варикозное расширение вен;
- тромбофлебит;
- трофические язвы (даже единичные и слабо выраженные);
- грибковые поражения;
- алкоголизм;
- повышенная масса тела.
Следует добавить, что стрептококк в организм человека может попасть при контакте с предметами, принадлежащими больному рожей. Еще один источник – недостаточно или неправильно стерилизованный перевязочный материал, медицинский инструмент.
«Воротами инфекции» являются ссадины, трещины, укусы, царапины, незначительные нарушения целостности кожи (часто незаметные невооруженным взглядом). Как отмечалось, здоровый организм сможет справиться с микроорганизмом, тогда как при сниженном иммунитете чаще всего развивается рожистое воспаление.
Чаще всего ослабление защитных сил наблюдается у беременных, людей преклонного возраста, лиц с хроническими заболеваниями длительного течения. Даже если больной пройдет полный курс лечения, его иммунитет не восстанавливается. У него развивается повышенная чувствительность к стрептококку, из-за чего отмечаются частые рецидивы болезни.
Клинические проявления
Сильный отек колена — симптом рожистого воспаления
От заражения и до наступления острой стадии заболевания, когда начинают проявляться симптомы заболевания, проходит, как правило, не больше недели. Первоначально у больного отмечаются симптомы интоксикации:
- резко развившаяся слабость;
- повышение температуры до отметки 40°, часто это состояние сопровождается ознобом;
- головная боль;
- ощущение ломоты в мышцах и костях;
- рвота и тошнота (могут отсутствовать).
По прошествии суток на кожных покровах становятся заметными такие признаки рожистого воспаления колена (это также отражено на фото выше):
- резко развившийся отек пораженного участка;
- кожные покровы лоснятся из-за натяжения, а позднее они становятся красными.
Воспаленный участок от здоровых участков отграничивается демаркационным валиком. Выраженный красный тон кожных покровов объясняется тем, что красные кровяные клетки (эритроциты) разрушаются под воздействием стрептококка. Пораженное колено болит, больные жалуются на ощущение жжения. Можно наблюдать воспаление паховых и подколенных лимфатических узлов. Постепенно развивается лимфаденит.
Диагностика состояния
Достаточно часто диагноз «рожистое воспаление» устанавливается на основании местных и общих клинических проявлений. Только в случае развития этого заболевания признаки интоксикации проявляются раньше, чем местные признаки.
Лабораторный анализ крови – метод подтверждения факта заражения одним или же несколькими микроорганизмами.
Формы состояния
Характер местных изменений при рожистом поражении бывает разным. Исходя из этого выделяют такие формы патологии:
- Эритематозная – у пораженного участка окраска яркая, равномерная, с четкими границами.
- Эритематозно-геморрагическая – помимо общего покраснения или эритемы наблюдается формирование точечных кровоизлияний. Это признак того, что кровеносные капилляры поражены микроорганизмом.
- Эритематозно-буллезная – на третьи сутки после заражения верхние слои кожных покровов начинают расслаиваться, образовываются пузыри. В них содержится значительное число стрептококков, готовых к дальнейшему размножению. Именно поэтому самостоятельное вскрытие пузырей строго запрещено. Делать это должен исключительно врач, обязательно проводится антисептическая обработка.
- Буллезно-геморрагическая – схожа с предыдущей формой. Только в рассматриваемом случае пузыри наполнены кровянистой жидкостью.
- Гангренозная – можно наблюдать образование некрозов.
Лечение патологии
Лазерная коагуляция пораженного колена
После выяснения симптомов рожистого воспаления колена, легко определить и основные методы лечения.
В случае легких, начальных форм рожи лечение проводится амбулаторно. В условиях стационара поддаются терапии тяжелые, запущенные формы. В этом случае прежде всего назначаются антибиотики. Наиболее эффективный метод введения – внутримышечные инъекции. Врачи отдают предпочтение антибиотикам пенициллиновой формы. На протяжении двух недель используется комбинация с эритромицином, фуразолидоном.
Для усиления указанных препаратов назначаются медикаменты из группы сульфаниламидов. Чтобы восстановить защитные силы организма обязателен прием витаминов и биостимуляторов.
Рожистое воспаление сопровождается повышением температуры тела. Чтобы уменьшить горячку принимают нестероидные средства. Также они помогают бороться с воспалительным процессом – неотъемлемой частью рожи.
Интоксикация организма иногда может угрожать жизни. Чтобы уменьшить негативное воздействие на организм вводятся растворы глюкозы, реопирина внутривенно посредством капельницы. Эти вещества помогают восстановить баланс витаминов и минералов. Дополнительно проводится курс приема мочегонных препаратов – так почки очищаются от следов распада микроорганизмов.При остром периоде большое значение имеет устранение быстро размножающихся микроорганизмов. Облучение ультрафиолетом имеет хорошее бактериостатическое действие. Магнитотерапия, электрофорез и озокерит незаменимы для восстановления лимфотока. За счет этого уменьшается отек.
Если у больного отмечается образование пузырей, назначается склеротерапия. Эта процедура заключается в том, что в вены на пораженных участках вводится вещество, которое приводит к сужению сосуда и рассасыванию сгустков. Как результат – пузыри быстро заживают, воспаленные зоны быстро восстанавливаются.
С возможным лимфостазом удается бороться эндовазальной лазерной коагуляцией. В особенно тяжелых случаях проводится хирургическая обработка пораженных зон.
Источник: https://zen.yandex.ru/media/id/59db83643dceb714863af3d7/5aa84c92c89010b45c59854b
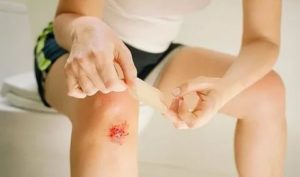
Болячка на коленке
Людьми страдающими псориазом очень часто допускается одна большая ошибка:
Пациент, пытается устранить внешние признаки заболевания, но устранение внешних проявлений псориаза, не решает проблему изнутри.
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок — внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом — это специальное средство «PsoriControl», которое выдается по льготной цене. Читайте подробности в официальном источнике.
Псориаз на коленях, фото которого показывает все особенности патологии, — это кожное заболевание, сопровождающееся образованием воспаленных шелушащихся бляшек. Наиболее часто поражаются сгибы конечностей колен и локтей. Заболевание также носит название вульгарный псориаз.
Псориатические высыпания на коленях и локтях приносят наибольший дискомфорт, т. к. в этих местах кожа подвижна, а это вызывает дополнительное травмирование пораженных участков, в результате воспаленные ткани заживают очень долго.
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок – внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом – это специальное средство “PSORIDEL”, которое до выдается по льготной цене – 1 рубль. Читайте подробности в официальном источнике.
Сущность проблемы
Заболевание начинается в виде небольших участков с красной сыпью. Она постепенно захватывает все большие территории, сливается, превращаясь в бляшки с четкими границами. Затем эти места иссыхают высыхают и начинают шелушиться. Поражение кожи сопровождается зудом и воспалением бляшек при попадании в них инфекции.
Псориаз на локтях и коленях имеет некоторые отличия по сравнению с высыпаниями на других частях тела, бляшки на этих участках больше покрываются белыми чешуйками. Вылечить данный недуг полностью невозможно, т. к. это системная патология, характеризующаяся периодами обострения и затухания симптомов.
Лечение псориаза сводится к облегчению его проявления и продлению стадии ремиссии.
Главной особенностью данной патологии является то, что одно и то же лечение на всех действует по-разному — у кого-то в период затишья исчезают все высыпания и симптомы, а у другого, наоборот, провоцируется очередной рецидив.
Обострение продолжается, как правило, несколько дней, затем начинается постепенное убывание недомогания. Сроки ремиссии также у каждого больного разные — от нескольких дней до года и более.
Псориаз на ногах — возможные причины
В настоящее время медициной не выявлены явные причины возникновения заболевания. Существует 2 теории, согласно которым в основе лежит генетические патологии в организме. Первая теория базируется на утверждении о наследственном факторе заболевания, т. е.
псориаз передается через родителей. Приверженцы второй теории выдвигают гипотезу, что высыпания провоцируются мутацией генов в организме самого человека, т. е. на протяжении жизни у любого индивида могут проявиться признаки недуга.
Согласно медицинской статистике, патология встречается у 15% людей любого пола и возраста.
Псориаз может быть спровоцирован различными факторами:
- психологические переживания, внезапный нервный шок, стрессы;
- злоупотребление спиртными и табачными изделиями;
- общее переохлаждение или чрезмерное перегревание организма;
- травмирование кожи в результате порезов, ожогов, воздействия химических раздражителей;
- развитие воспалительных и инфекционных заболеваний;
- слабый иммунитет;
- заболевания эндокринного характера (сахарный диабет, недостаточность поджелудочной железы и др);
- нарушенный метаболизм;
- аллергические реакции;
- длительное лечение различными препаратами;
- лишний вес и др.
Заболевание протекает в несколько этапов:
- Для начальной стадии псориаза характерно появление водянистых красных папул, поражающих коленный или локтевой сгибы.
Больной жалуется на зуд в местах поражения кожных покровов.
- На второй стадии зуд усиливается, бляшечные очаги воспаляются и болят. Пораженная кожа на подвижных коленных и локтевых суставах трескается, кровится и разрастается в более крупные пятна.
- Третья фаза относительного затишья проявляется посинением кожи в пораженных местах. Новые высыпания не появляются, но и старые плохо заживают. Затем наступает регресс, клинические признаки постепенно отступают, бляшки исчезают, восстанавливается структура и цвет кожи. Важно отметить, что лечение необходимо продолжать на всех этапах течения болезни, особенно в период ремиссии.
Лечение псориаза на коленях
О том, как лечить псориаз, должен думать врач: терапия индивидуальна для каждого пациента. Медикаментозное лечение направлено в основном на заживление кожных бляшек и предотвращение высыпания новых. Широкое применение получили различные лечебные мази — серная, дегтярная, салициловая.
Пораженные участки смазывают мазями и гелями с содержанием кортикостероидов (Гидрокортизон).
Для купирования болевых синдромов и зуда назначают пероральные обезболивающие и антигистаминные препараты (Каловит, Кларитин, Зодак, Тавегил, Зиртек, Диазолин).
В качестве поддерживающей терапии делают назначение иммуномодуляторов и витаминных комплексов (витамины А, Е, С, Д3). Витамин Д3 способствует быстрому заживлению и регенерации кожных клеток.
Для восстановления нервно-психологического состояния пациента используют антидепрессанты и успокаивающие.
Для снятия аллергических реакций и вывода из организма от токсинов проводят очищение кишечника путем клизм, также назначают диуретики для вывода продуктов распада из почек и печени, для снятия отечности кожных покровов.
Многие годы пытаетесь избавиться от ПСОРИАЗА?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от псориаза принимая каждый день…
Читать далее »
Народные методы лечения недуга
Фитотерапия в совокупности с традиционным лечением оказывает благотворное воздействие на облегчение симптоматики псориаза и увеличение продолжительности периода затишья.
Очень полезны фиточаи из зверобоя, крапивы, листьев одуванчика.
Для употребления внутрь используются отвары лавровых листьев, семян укропа, травяные сборы из мяты перечной, календулы, бессмертника, семян расторопши и пастернака.
Рекомендуются ежедневные компрессы на березовом дегте с добавлением чистотела, из чесночной настойки.
На колени и локти можно применять ванны из морской соли, медного купороса, отваров череды и тысячелистника, мать-и-мачехи, из сбора трав (корней валерианы и цикория, листьев чистотела).Хорошим заживляющим эффектом обладают домашние мази, приготовленные с добавлением прополиса и натурального меда.
Профилактика псориаза
Как уже отмечалось, лечение и профилактику, направленные на предотвращение новых обострений, нужно продолжать все время. Основные принципы следующие:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от псориаза наши читатели успешно используют PsoriControl. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- следует стараться избегать ситуаций, провоцирующих нервные расстройства и стрессы;
- соблюдать основные принципы здорового питания — исключение из рациона жирной, жареной, острой и соленой пищи, употребление свежих фруктов и овощей с большим содержанием клетчатки, отказ от продуктов с холестерином;
- для успокоения нервной системы обязателен полноценный здоровый сон — не менее 8 часов;
- отказ от вредных привычек (курение, алкоголь, фастфуд, малоподвижный образ жизни);
- защита кожи от различных повреждений и химических ожогов;
- носить белье и одежду из натуральных тканей;
- регулярные прогулки на свежем воздухе, занятия спортом;
- контроль собственного веса;
- регулярное посещение врачебного кабинета и контроль уровня холестерина и глюкозы в крови;
- своевременное лечение всех заболеваний.
Важно помнить, что псориаз — это хроническое заболевание. Соблюдение врачебных рекомендаций и грамотное лечение помогут с легкостью перенести обострения и наслаждаться периодом ремиссии патологии без влияния на качество жизни больного.
Чем опасна воспаленная родинка?
Несмотря на изначально доброкачественный характер родинок, они способны претерпевать разнообразные неблагоприятные изменения. Одним из таких изменений является воспаление образований, которое чревато трансформацией в злокачественный процесс. Для его запуска элемент должен превратиться в меланому – настоящий злокачественный очаг.
Патологию признают начальной стадией рака кожных покровов, при этом болячка на родинке может вести себя следующим образом:
- пигментное пятнышко невуса находится в окружении заметного покраснения;
- родинка меняет свою тональность в большую или меньшую сторону, то есть становится либо очень яркой, либо белесой и даже бесцветной;
- контуры образования искажаются и становятся нечеткими, однако некоторые люди замечают полностью противоположные изменения;
- разрастание новообразования в размерах (по скорости судят о серьезности и тяжести процесса).
От чего же запускается механизм воспаления родинки? Предрасполагающих факторов может быть несколько, но все они классифицируются такими категориями, как влияние солнечных лучей и бытовые травмы.
Бледнокожие и веснушчатые люди должны избегать длительного пребывания под палящими лучами светила. Чрезмерное воздействие ультрафиолета пагубно для любых организмов, но эта категория лиц специалистами обозначена как наиболее уязвимая.
В процессе хозяйственно-бытовой деятельности человеческая кожа подвергается трению и микротрещинам. И даже малый размер очага уже становится вратами для инфекции, которая впоследствии поразит родимое пятно. Поэтому если родинка воспалилась, стала зудеть, краснеть и отторгать свой верхний слой, причину ее поведения следует прояснить на консультации у дерматолога или онколога.
Родинки способны формироваться на любом участке человеческого тела. Медицине известны случаи обращения к специалистам по поводу новообразований на глазном яблоке, слизистой оболочке рта или носовых ходов. Невусы развиваются независимо от того, волосистая ли данная анатомическая зона или нет.
Как бороться с патологическим процессом?
Когда родинка гноится, увеличивается в размерах и всячески видоизменяется, нужно поторопиться к врачу.
Специалист даст объективную оценку состояния новообразования и пропишет препараты, способствующие решению проблемы. В определенных случаях доктора берут биопсию, то есть отщипывают клетки измененной ткани. Целью манипуляции является выяснение характера невуса – вдруг он стал злокачественным.
В тоже время некоторые научные деятели в области дерматологии считают взятие биоптата неоправданной и даже рискованной мерой, поскольку повреждение уже воспаленного образования способно усугубить положение. Они предлагают прибегать к более щадящей диагностике – компьютерному исследованию или дерматоскопии.
Если факт нахождения родинки на промежуточной стадии перерождения подтвердится, врач порекомендует от нее избавиться.
А что делать в том случае, если родинка воспалилась, а возможности обращения к врачу нет? Реально ли унять процесс собственными силами? Да, но для этого необходимо иметь при себе настойку календулы, спирт, мазь с содержанием антибиотика и прочие лекарственные средства.
Самолечение может осуществляться в виде таких мероприятий, как:
- обработка воспаленного элемента медицинским спиртом. Действие повторяют до полного исчезновения покраснения. Спирт разрешается заменять/ чередовать настойкой сырья календулы.
- Долгожданное облегчение дает антибиотиковая мазь. Будет хорошо, если ее компонентами окажутся цинк или салициловая кислота.
- Невус разрешается посыпать порошком, полученным из таблеток Стрептоцида, и смазывать льняным маслом.
- Ватный диск окропляют настойкой чистотела и делают примочку. Через 10 минут аппликацию убирают. Манипуляцию выполняют 3 р. в день.
Чтобы случайно не травмировать родинку своими же руками, нужно следить за состоянием ногтей и отдавать предпочтение удобной одежде и обуви. Некачественные и тесные предметы гардероба способны оказывать давление на новообразования, а неухоженные ногти – расцарапывать его во время одевания или при совершении гигиенических процедур.
Первая помощь при травмировании родинки
Женщина может травмировать невус неухоженными или слишком длинными ногтями.
Как помочь себе, что делать, если поранила родинку? Для начала следует прекратить кровотечение. Поскольку образование обогащено мелкими капиллярами, то даже незначительное ранение способно заканчиваться длительной кровоточивостью. С задачей поможет справиться 3 %-ный раствор перекиси водорода. Орошенный ватно-марлевый тампон прикладывают к пострадавшей зоне на 10 минут.
Вторым этапом идет обработка поврежденного элемента зеленкой или медицинским спиртом. Это очень важный момент, ведь любая ранка на теле облегчает проникновение в организм патогенных бактерий и грибков.
Частые травмы, ведущие к порезу родинок, провоцируют замещение здоровых клеток мутировавшими. Их опасность состоит в возможном превращении невусов в злокачественные опухоли.
После оказания первой помощи нелишне показаться врачу. Дерматолог или хирург оценит состояние пострадавшего очага и сделает прогноз касательно дальнейшего поведения родинки. По ответам гистологического исследования взятых клеток судят, стоит ли удалять новообразование. От случайно надорванных родинок доктора советуют избавляться в силу высокой вероятности повторного травматизма.Если же родинка загноилась, не стоит рисковать и заниматься самолечением. Необходимо срочно обратиться к хирургу и избрать подходящий способ удаления больного очага. Современные виды оперативного вмешательства проводятся очень быстро и безболезненно и не требуют длительной госпитализации.
Источник: https://iffcat.ru/narodnye-sredstva/bolyachka-na-kolenke/
