Борозда на кале
О чем расскажет ваш стул
Внешний вид кала меняется в зависимости от многих факторов и довольно часто может сигнализировать о серьезных проблемах со здоровьем. Поэтому иногда в туалете стоит остановиться, наклониться и взглянуть вниз. Форма, консистенция и цвет — могут поведать о многом.
Проктолог и хирург высшей категории Елена Смирнова (Санкт-Петербург).
Нормальным кал считается, если он коричневого цвета, мягкий, длиной 10-20 см. При таком кале процесс дефекации происходит легко и непринужденно.
Если есть незначительные отклонения — сразу беспокоится не стоит, потому что кал может изменяться в зависимости от нашего образа жизни и особенностей питания.
Например, свекла вполне может дать стул красного цвета, а белковая пища — придать ему резкий и слишком отталкивающий запах.
Бледный, белый или серый стул
Говорит о нарушении транспорта желчи в двенадацатиперстную кишку.
Это может быть связано с проблемами с поджелудочной (панкреатит), или с печенью (желчекаменная болезнь, гепатит, цирроз).
Зеленый стул
Возможно вы поели много зеленых овощей? Или продуктов с пищевыми красителями? Долго принимаете антибиотики? Если нет, то у вас усилена перистальтика.
Значит, пища проходит быстро и зеленый цвет дает невсосавшийся билирубин. Другими словами, в стуле присутствует желчь.
Такое явление может быть при синдроме раздраженного кишечника (СРК), болезни Крона или целиакии.
Желтый стул
Чаще всего желтый стул сопровождается неприятным запахом. Такое явление встречается при закупорке желчных протоков и, как следствие, плохого всасывания жиров.
И при заболеваниях поджелудочной железы, когда она не вырабатывает ферменты. А также может быть признаком инфекции и заражения лямблиями.
А может вы просто поели ооочень жирной пищи? Обратите внимание на это после обильного застолья.
Черный или темно-красный стул
Принимаете часто аспирин, ибупрофен? Препараты железа? Но чаще всего дело в питании — много мяса, свекла, голубика, лакрица дают такой цвет.
Если все это отметается, нужно обследовать кишечник (особенно верхний отдел) на предмет кровотечения.
Кровь в кале
Это может быть анальная трещина, геморрой, язвенный колит или рак! При появлении этого симптома незамедлительно обращайтесь к врачу.
Стул со слизью
В совсем небольших количествах — нормальное явление. Но если ее слишком много, это может быть опасным симптомом.
Так могут проявляться как некоторые инфекции, так и болезнь Крона и язвенный колит (НЯК), рак толстой кишки.
«Узкий» или тонкий кал
Такая форма должна вас насторожить. Это значит, что какое-то препятствие мешает прохождению кала по толстой кишке, или существует какое-то давление на нее снаружи.
Так может проявляться кишечная непроходимость, спаечная болезнь, онкология.
Овечий кал
Небольшое количество твердого кала в форме шариков говорит о банальном запоре. Скорее всего, в вашем рационе мало клетчатки и жидкости.
Не стоит запускать эту проблему, так как именно такой кал приводит не только к геморрою и трещинам анального канала, но и может стать причиной колоректального рака.
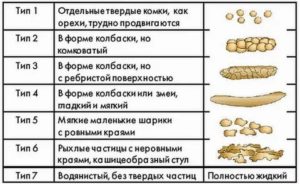
Для облегчения взаимопонимания между врачом и пациентом (и улучшения диагностики) существует Бристольская шкала формы кала. По этой шкале пациент может определить свой тип кала и просто назвать его номер.
Тип 1
Таким стул быть точно не должен. Как я выше писала, называется «овечий». Это очень плотные каловые массы, которые при прохождении через прямую кишку вызывают сильную боль, и даже могут вызвать разрывы с трещинами.
Обычно возникает при длительном запоре, когда пищевой комок в кишечнике более 3-х суток.
Тип 2
Часто появляется на фоне недостатка воды, недостаточной выработки слизи кишечной стенкой.
Встречается, когда человек регулярно ест фаст-фуд, или питается нерегулярно и всухомятку. В рационе обнаруживается недостаток клетчатки.
Оба этих варианта говорят о запоре и требуют консультации врача. Но многие предпочитают лечиться самостоятельно, принимать слабительные, что я делать категорически не рекомендую.
Кишечник начинает лениться, нарушается его моторика и формируется зависимость от слабительных.
Тип 3 и 4
Это то, что называется нормой. Так должен выглядеть хороший, здоровый стул: оформленный, мягкий, иначе говоря, в форме колбаски.
Тип 5
Отдельные мягкие шарики с ровными краями. Встречается в случае нарушенной моторики кишечника, ферментативной недостаточности, опухолях ЖКТ.
Тип 6
Кашицеобразный кал. Рыхлые частицы с неровными краями. Появляется при дисбактериозе, паразитарных заболеваниях и воспалении разных отделов кишечника.
Тип 7
Водянистый с отсутствием твердых частиц. Возникает в основном на фоне кишечных инфекций и отравлений.
Как правило, при типах 5,6,7, помимо диареи, есть еще симптомы: боль в животе, метеоризм.
Обратите внимание, если у вас резкое изменение качества стула после 45-50 лет и это не связано с погрешностями в питании, нужно срочно пойти на прием к проктологу или гастроэнтерологу.
Такие изменения могут быть симптомами очень серьезных заболеваний, вплоть до рака кишечника.Если появились подозрения, что что-то «не то» — вперед к врачу.
Не стесняйтесь и называйте все своими именами, это значительно облегчает диагностику.
Источник: https://doctor.rambler.ru/pharma/43640972-o-chem-rasskazhet-vash-stul/
Примеси в кале: 5 признаков, которые должны вас насторожить
Безусловно, далеко не все скрупулезно анализируют свои экскременты. Да и конструкция нынешних унитазов не располагает к таким исследованиям.
Однако появление в каловых массах нехарактерных примесей и включений может быть первым «сигналом тревоги», свидетельствующим о возникновении в организме серьезных проблем.
Некоторые из них являются весовым поводом для похода в клинику и обследования.
Обычно наш кал представляет собой достаточно однородную массу. Появление в ней примесей или инородных включений может быть обусловлено как характером рациона, так и развитием заболеваний. Любому здравомыслящему человеку следует насторожиться при появлении в фекальных массах видимых:
- крови;
- гноя;
- слизи;
- пищевых остатков;
- инородных включений.
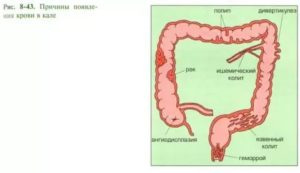
Кровь
Обнаружение крови в экскрементах всегда является серьезным симптомом, требующим безотлагательного обращения к доктору. Она может быть проявлением (зачастую первым):
- рака кишки;
- воспалительных аутоиммунных болезней кишечника (язвенного колита, болезни Крона);
- крупных доброкачественных новообразований (например, полипов);
- патологии прямой кишки и заднего прохода (трещины, язвы, геморрой, проктиты и др.)
- ишемического колита (обусловленного патологией сосудов, питающих кишечник);
- кишечной ангиодисплазией;
- патологией свертывания крови;
- инфекционным поражением кишки (например, дизентерии, амебиаза, кишечного туберкулеза и др.);
- лекарственным поражением кишки (из-за приема жаропонижающих, нестероидных противовоспалительных средств и др.);
- глистными заболеваниями (аскаридозом, трихоцефалезом и др.).
Количество крови может быть разным: от еле заметных прожилок до нескольких стаканов. Иногда вместо стула при опорожнении кишечника у больного выходит только кровь или кровь со слизью. Цвет крови отражает местонахождение источника кровопотери.
Алая свежая кровь характерна для «низкого» расположения (анус, прямая кишка, сигмовидная кишка или нисходящая кишка). Нередко она находится поверх кала.
Темная кровь (в особенности, если она смешана с фекальными массами) или кровяные сгустки свидетельствуют о «высокой» локализации, то есть патологический процесс находится в правой части ободочной кишки или в тонкой кишке.
Гной
Примесь зеленоватого или желтоватого гноя в экскрементах всегда является признаком серьезного воспалительного процесса. Она появляется при:
- инфекционных колитах;
- проктитах;
- аутоиммунных воспалительных процессах в толстой кишке (язвенный колит, колит Крона);
- дивертикулитах;
- прорыве гнойников в кишку;
- распаде злокачественной опухоли (такое случается на далеко зашедших стадиях болезни).
Поэтому гной в кале тоже считается тревожным сигналом. Самолечение при этих болезнях малоэффективно и может обернуться грозными последствиями.
Слизь
В здоровом кишечнике всегда имеются клетки, вырабатывающие слизь. Она необходима для своевременного прохождения кала по кишке. Поэтому малое количество прозрачной слизи в фекалиях может встречаться и в норме.
Кроме того, небольшие вкрапления или комочки слизи характерны для стула младенцев, питающихся грудным молоком. Они связаны с излишней жирностью материнского молока, с которой не в состоянии справиться еще слабые пищеварительные ферменты детского организма.
Однако большое количество слизи, желтоватая или коричневатая ее окраска нередко являются проявлениями:
- повышенной двигательной активности кишечника;
- инфекционных заболеваний (сальмонеллез, брюшной тиф, дизентерия и др.);
- воспалительных процессов в кишечнике неинфекционного происхождения (дивертикулит и др.);
- глистных заболеваний;
- новообразований;
- муковисцидоза.
Кроме этого, слизь бывает спутником запоров и предвестником обострения хронических аутоиммунных болезней кишечника (болезни Крона или язвенного колита).
Остатки пищи
Некоторые виды пищи невозможно полностью переварить, поэтому присутствие семечек, маковых зернышек, косточек, фрагментов плотной кожуры, жилок и хрящей мяса, костей рыбы не должно быть причиной для беспокойства. Пищеварительные ферменты не способны справиться с такой грубой клетчаткой и соединительной тканью.
Насторожиться следует, если в стуле заметны остатки мяса, яиц, творога, жира. Их присутствие отражает тяжелую недостаточность образования нужных для пищеварения ферментов. Такое бывает при:
- распространенной и тяжелой атрофии желудочной слизистой;
- угнетении выработки панкреатического сока (следствие панкреатитов или удаления части поджелудочной железы);
- недостаточности кишечных ферментов.
Также остатки пищи в фекалиях наблюдаются при ускоренной моторике кишки (синдроме раздраженного кишечника).
Инородные включения
Иногда при рассматривании каловых масс в них можно увидеть округлые или продолговатые белые или светло-желтые плотные включения. Это могут быть фрагменты глистов (цепней) или сами черви (острицы, власоглав, аскариды и др.).
Крайне желательно собрать такой кал со всеми инородными телами и отнести в лабораторию клиники инфекционного профиля.
Ведь лечение глистных заболеваний во многом зависит не только от самого факта наличия, но и от вида обнаруживаемых червей.
Пленки в стуле могут появляться при серьезном поражении кишки: псевдомембранозном колите, связанным с лечением антибиотиками. Иногда же мнительные пациенты за пленки или глистов принимают плотные комочки слизи. Кроме того, в ряде случаев в экскрементах могут содержаться остатки оболочек лекарств (чаще гранулированных) или самих препаратов (например, крупинок активированного угля).
Таким образом, появление в фекальных массах тех или иных примесей должно настораживать пациентов. Большинство из этих включений требует комплексного обследования и активных врачебных действий.
К какому врачу обратиться
Если у вас появились примеси в кале, обратитесь к гастроэнтерологу. Если такой возможности нет, первичную диагностику осуществят терапевт или семейный врач. После уточнения диагноза пациенту может быть назначен осмотр проктолога, онколога, хирурга, гематолога, инфекциониста. Для диагностики очень важна квалификация врача-эндоскописта и применяемое им оборудование.
Подготовлено по материалам статьи: https://myfamilydoctor.ru/primesi-v-stule/
Берегите себя и подписывайтесьна наш дзен канал, удачи!
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Источник: https://zen.yandex.ru/media/id/5a294b285a104f22356138b9/5bd6e3cf6b4c0f00aa286453
Кровь в кале, в зависимости от ее количества может по-разному выглядеть (от прожилок до кровотечения). Но в любом случае в норме кровь в кале быть не должна.
Состояния, при которых обнаруживается кровь в кале, будут рассмотрены ниже. Часть из них связаны с заболеваниями инфекционного характера, другие – с хирургической патологией и т.д.
Итак, при обнаружении крови в кале, какие заболевания можно заподозрить?
Энтерит.
При нем количество крови в кале может быть незначительным и устанавливается только при рассмотрении каловых частиц, содержащих прожилки слизи, вблизи.
Колит.
В этом случае кровь в кале обычно светло-красного цвета, в б?льшем, чем при энтерите, количестве и нередко с примесью слизи и гноя.
Причиной данного состояния могут быть как бактериальные инфекции (шигеллы, патогенные штаммы колибактерий), так и амебиаз, при котором стул не слишком учащен и кровавая слизь в виде “малинового желе” отходит с тенезмами.
Если провести ректороманоскопию, то на слизистой прямой кишки можно выявить ограниченные инфильтративные изменения, изъязвления и абсцессы. Схожую картину можно наблюдать и при балантидиазе, реже при малярии (особенно тропической).
Неспецифический язвенный колит и некротический ейюнит.
Происходит выделение слизисто-кровавых масс.
Развитие последнего зачастую связано с последствиями инфекционно-токсического поражения или аллергической реакции тощей кишки с частичным тромбозом кровеносных сосудов и некротическими изменениями на ее слизистой.
Живот при этом сохраняется мягким, а в клинике преобладают явления интоксикации и коллапса, что напоминает проявления токсикоинфекции, вызванной сальмонеллами.
Интоксикация мышьяком.
Сопровождается поносом с примесью крови.
Инвагинация.
Кровотечение может сопровождаться сильными болями в животе. Если инвагинация произошла недавно, то кровь сначала может быть примешана к еще невыделившимся фекальным массам. Но потом кровавая масса начинает отходить в чистом виде или с примесями слизи.
Кровь можно обнаружить при пальцевом исследовании через задний проход. О том, что в данном случае имеет место инвагинация, может служить такой признак, как усиление и ослабление начальной боли при мягком животе, рвота и нормальная температура.
Но самым главным признаком является прекращение пассажа по кишечнику.Перистальтика может прекратиться и при токсических формах колита в результате пареза кишечника, поэтому для уточнения диагноза особое значение имеет рентгеновское исследование при помощи контрастной ирригоскопии или вдуванием воздуха для выявления инвагината.
Брюшной тиф.
Энтероррагии возникают на 2-3-ей неделе от начала заболевания в виде отхождения жидкой кровавой массы с быстро наступающим коллапсом. Кровь в кале при этом имеет темный или светлый цвет в зависимости от места (выше ниже) кровотечения.
Геморрагическая лихорадка (крымского типа).
Часто протекает с высокой температурой. Кровоизлияния, которые могут проявиться меленой, возникают на второй волне подъема температуры. Геморрагии на коже напоминают сыпь при тромбоцитопенической пурпуре, но отличаются тем, что даже при значительной тромбоцитопении геморрагическая лихорадка может протекать без изменений на коже.
Гемофилия.
В отдельных случаях заболевание может проявиться в виде кровотечения из носа при травме (удар, ранение слизистой носа). Кровь проглатывается и может быть вырвана или, пройдя дальше, окрашивает каловые массы в темный цвет.
При таких кровоизлияниях подозрение на гемофилию основывается на необыкновенно длительных кровотечениях у мальчиков. Посттравматические кровоизлияния могут быть в кожу, суставы (коленные, локтевые), мышцы.
При повторных кровоизлияниях в суставы есть риск развития гемартроза с повреждением хряща.
Гипергаммаглобулинемическая пурпура Вальденстрема.
Редкое заболевание крови, при котором обнаруживается нарушение проницаемости стенок сосудов, тромбоцитопения. Происходит увеличение времени кровотечения и свертывания. Печень и селезенка увеличиваются в размерах. В крови отмечается гиперпротеинемия со значительным нарастанием глобулинов (гамма-глобулиновой фракции в частности).
Анафилактоидная пурпура Шейнлен-Геноха.
При абдоминальной форме этого заболевания на фоне скудных кровоизлияний в коже могут отмечаться сильные боли в животе приступообразного характера, плохо купирующиеся спазмолитиками. При этом кровь в кале, может содержаться в различном количестве. Нередко, даже после отхождения значительного количества темной крови боли не успокаиваются.
Узелковый периартериит.
Образование аневризм и тромбов в брыжеечных артериолах сопровождается острой спастической болью в животе с последующим выделением крови. При подозрении на данную патологию следует искать и другие ее симптомы – установить изменение периферических сосудов путем пальпации, а так же гистологически исследовать биопсийный материал.
Эссенциальная тромбоцитопения (Верльгофа).
Вирус или прием сульфаниламидов может спровоцировать значительное падение числа тромбоцитов. При этой нозологии кровотечения из пищеварительного тракта довольно редки и слабы и в отличие от вышеперечисленных заболеваний безболезненны.
В большинстве случаев кровь в кале появляется ввиду ее заглатывании при носовых кровотечениях, которые могут быть весьма продолжительны, особенно во время сна.
Наряду с этим, у больного отмечается крупнопятнистая сыпь, рассеянная по коже, разной величины и разного времени высыпания.
Вторичные тромбоцитопении.
Возникают при острых лейкозах, при которых легко обнаруживаются некротические изменения рта и глотки. Кровотечения из желудка диффузного характера очень редки. Они могут быть в тромбопенической стадии, когда налицо будут и другие симптомы лейкоза, а так же геморрагические сыпи на видимых слизистых и коже.
Острое коррозивное поражение пищевода.
Развивается после употребления разъедающих веществ (кислоты и щелочи). При отделении некротизированной слизистой в рвотных массах может появляться кровь в разных количествах. Диагноз ставится на данных анамнеза и результатов эзофагоскопии.
Варикозное расширение вен пищевода.
Может наблюдаться при
хронических гепатомегалиях с переходом в циррозе печени – гематемезис может возникнуть и до появления асцита.
Зачастую кровоизлияния при расширенных венах пищевода имеет характер гематемезиса, реже исходит из геморроидальных шишек с кровотечением из заднего прохода.
Диагностика проводится не только по характерным признакам цирроза и тромбоза, но и по осторожной эзофагоскопии или контрастной рентгенографии через какое-то промежуток времени после прекращения кровотечения, когда происходит наполнение вен.
тромбозе v. portae – сопровождается болями в животе и диспепсией. Отмечается гепатоспленомегалия.
Вены брюшной стенки могут расширяться, и, как и при циррозе, образуется асцит.
При ретроградном увеличении венозного давления кровавая рвота и стул могут повторяться до канализации тромба и восстановления пропускной способности вены. Такой же исход может быть и при тромбозе v. lienalis.
тромбоз v. lienalis – может наступить остро при тяжелом сепсисе и сопровождаться смертельным кровоизлиянием. Из симптомов можно отметить быстрое увеличение селезенки при злокачественном течении заболевания.
Но чаще имеют место тромбозы с хронификацией процесса после инфекционного поражения (особенно сепсиса). В этих случаях спленомегалия сохраняется, и кровотечение в виде гематемезиса возникает внезапно и бывает обильным.
После этого размеры селезенки уменьшаются с последующим нарастанием. Кровотечения характеризуются периодичностью.
Тромбоз, эмболия брыжеечных сосудов.
Причина редкая, но ее нужно иметь в виду при пороке сердца и септических заболеваниях. Начинается острыми болями в животе, пульс учащается, нередко наступает коллапс.
В ряде случаев картина дополняется явлениями энтерита, в других же – рано появляются симптомы раздражения брюшины с ограниченной мышечной защитой из-за быстро наступающего некроза кишки.
Так же может наблюдаться глюкозурия, которая объясняется нарушением кровоснабжения поджелудочной железы.
Острая дистрофия печени, вследствие вирусного гепатита.
Как правило, кровавая рвота проявляется уже в терминальной стадии заболевания.
При этом налицо и другие симптомы данной патологии: печень уменьшается и размягчается, быстро нарастает желтуха, слабость, потеря сознания и кома.
Кровотечение объясняется поражением печени, нарушением свертываемости крови, а также повышением желчных кислот. Этой картине обычно предшествует склонность к кровоизлияниям в кожу.
Язва желудка.
Важное место занимает правильная оценка клинических проявлений при этом заболевании (изжога, кислая отрыжка, связь боли с питанием), т.к. при рентгеновском исследовании не всегда удается обнаружить нишу.
Полипоз желудка.
Жалобы, как правило, неопределенные. Болей нет, но кровотечения периодически появляются. В большинстве случаев, это один периодически кровоточащий полип.
Вследствие этого кровотечение может быть оккультным, но в ряде случаев возникает обильный гематемезис, как при язве желудка. При этом кровопотеря через желудочно-кишечный тракт нередко, определяется только при помощи анализа на скрытую кровь в кале.
Диагноз ставится при рентгеновском исследовании (физикальное обследование особого значения не имеет, гиперацидность отсутствует).
Язва 12-типерстной кишки.
Заподозрить заболевание можно по болям натощак, по утрам, с пальпаторной болезненностью в верхних отделах живота вправо от средней линии.
В ряде случаев после неопределенных жалоб происходит рвота с кровью или отходит стул с примесями крови, а иногда обильное кровоизлияние вплоть до коллапса. Рентгенологически так же не всегда удается подтвердить диагноз.
Часто обнаруживаются грубые складки слизистой с усиленной или ослабленной перистальтикой.
Язва дивертикула Меккеля.
Кровавому стулу предшествуют периодические боли в животе, носящие коликообразный характер с локализацией вокруг пупка.
Часто возникает вторичная анемия вследствие оккультных кровоизлияний, чередующихся с обильным содержанием крови в каловых массах.
Особенную настороженность в плане данного заболевания должен вызывать отходящий черный стул без данных за заболевание 12-типерстной кишки.
Полипы кишечника.
При множественных полипах толстой кишки (тонкой бывает гораздо реже) у больного появляются периодические боли в животе, частый понос с выделением слизи и крови, а иногда и массы обильной свежей крови. Но кровоточивость может быть и незначительной в конце дефекации в виде капли крови.
Этого бывает достаточно для того, чтобы провести ректоскопию и обнаружить полип, если он находится в нескольких сантиметрах от заднего прохода или выше в прямой кишке (что бывает довольно часто). При пальцевом исследовании полип прощупывается в виде мягкой небольшой скользящей под пальцами опухоли.
Если у пациента случается запор, то в таких случаях на оформленном кале можно увидеть продольную борозду, образовавшуюся при прохождении его мимо полипа.
Выявление полипа вполне достаточно, чтобы отдифференцировать язву дивертикула Меккеля и хронический язвенный колит, при которых можно допустить диагностическую ошибку вследствие наличия в каловых массах слизи.
Пролапс ануса или слизистой прямой кишки.
Из заднепроходного отверстия может выстоять красное набухшее кольцо слизистой оболочки, которое отличается от полипа отсутствием ножки. Если имеет место пролапс ануса, палец при пальцевом исследовании сфинктера не может проникнуть глубоко. При выпадении же слизистой прямой кишки палец проникает глубоко.
Геморроидальные шишки.
Кровь в кале при этом алая, прилипшая к каловым массам. Чаще встречается у людей, страдающих запорами, но необходимо выявить причины застоя. Особенно при циррозе печени.
Ангиома прямой кишки.
Встречается редко, но тем не менее может давать кровавый стул, особенно при локализации недалеко от ануса.
Трещина заднего прохода.
Стул особенно болезнен. Трещина, как правило, обнаруживается на задней комиссуре.
Проглоченная кровь.
При носовых кровотечениях (см. выше), при наличии венэктазий или ранок. Вид рвотной крови напоминает таковую при кровоизлиянии в желудок, но в ноздрях обнаруживается засохшая кровь, а на задней стенке глотки – кровяной сгусток. Локализация места кровотечения определяется при помощи риноскопии. Так же местом локализации может быть расширенный сосуд миндалин.
Кровь можно проглотить и при кровохаркании при туберкулезе легких, бронхоэктатической болезни, прорыве абсцесса легкого, отеке легких и инфаркте.
Оккультные кровотечения.
Наряду с явными примесями крови, в кале могут присутствовать следы ее, не различимые глазом (оккультные кровотечения). Они могут встречаться при язвенных процессах, венозном застое, полипы кишечника, сепсисе, брюшном тифе, анкилостомозе, трихоцефалезе. В некоторых случаях кровь, обнаруживаемая в кале, может быть из кровоточащих десен.
Определяется гемоглобин в кале при помощи бензидиновой пробы, но для того, чтобы не получить ложноположительный результат (при выявлении гемоглобина, содержащегося в пище), больного оставляют на 3-5 дней без мясной пищи, а так же пищи, богатой хлорофиллом (салат). Перед исследованием не следует принимать препараты, содержащих гемоглобин или железо. При микроскопии фекальных масс наличие эритроцитов можно установить только при условии, если кровотечение исходит из конечных отделов кишечника.
Источник: http://esmarh.ru/krov-v-kale/
О чем говорит ваш кал: как по форме, цвету, внешнему виду и запаху стула определить болезнь | университетская клиника

Идея наблюдать за калом, даже за своим, кажется неприятной. Но посмотрите на этот вопрос с медицинской точки зрения. Форма, внешний вид, цвет и запах стула могут многое сказать о здоровье.
Узнайте, как должен выглядеть кал здорового человека, и какие изменения в нем могут свидетельствовать о наличии патологий в организме.
Некоторые факты о каловых массах
Внешний вид стула может многое сказать о здоровье, поэтому стоит внимательно следить за тем, что выходит из организма при дефекации, даже если это не вызывает энтузиазма.
Во время дефекации человек теряет около 100 мл воды, и она составляет около 70-75% кала. Оставшаяся часть фекалий – это отходы обмена веществ. Они содержат почти 1/3 бактерий и еще 1/3 растительных волокон. Люди, которые едят больше клетчатки, выделяют больше каловых масс.
Правильный кал имеет коричневый цвет, форму банана, консистенцию зубной пасты. Такой стул указывает на правильное пищеварение и хорошее состояние всего пищеварительного тракта.Нормальное число испражнений не должно превышать 3-х в сутки. Если приходится чаще пользоваться туалетом — это диарея. Если испражнения происходят менее 3 раз в неделю — это запоры.
Существуют отклонения от нормы, которые, если нет других причин, чаще всего являются результатом ошибок в питании. В этом случае, если человек здоров, через несколько дней все приходит в норму. Однако бывают ситуации, когда лучше повнимательнее взглянуть на фекалии и, в случае сомнений, записаться к проктологу.
Бристольская шкала формы кала
Жидкий стул, но не понос
Причины повышенной жидкости стула:
- Непереносимость некоторых продуктов. Жидкий стул может сигнализировать о повышенной чувствительности к некоторым пищевым ингредиентам. В этих случаях пища раздражает пищеварительную систему, которая в ответ производит больше слизи, что приводит к потере консистенции стула. Непереносимые пищевые ингредиенты можно распознать по методу исключения. Продукты, по одному нужно отложить на неделю, отслеживая будет ли в это время стул ближе к нормальному. Помочь с гиперчувствительностью к пище могут пробиотики.
- Большое количество сырых продуктов. Чтобы понять, связано ли состояние с этим фактом, исключите из рациона на время сырые фрукты и овощи.
- Заболевания поджелудочной железы. Также жидкий стул также может быть признаком неправильной работы поджелудочной железы. В этом случае нужно обязательно обратиться к врачу.
- Недостаток клетчатки. Жидкий стул, похожий на тонкие полоски, указывает на неправильную работу толстой кишки. Чтобы исключить серьезную патологию, нужно добавить в рацион больше зеленых листовых овощей и клетчатки. Если это не помогает, срочно нужен осмотр у проктолога.
Жирный стул
Жирный, часто утолщенный стул, прилипающий к унитазу — признак патологий печени, язвенного колита или болезни Крона. Аналогичным образом проявляется и рак толстой кишки.
Рак толстой кишки
Поэтому при таком признаке нужно немедленно посетить проктолога и пройти доскональное обследование.
Твердый, плотный стул
Этот симптом может означать, что организму слишком мало воды и клетчатки, поэтому образуется запор. Чтобы справиться с этой проблемой необходимо правильно увлажнять организм (минимум 2 литра воды), часто менять рацион, включая богатые клетчаткой продукты, овощи, фрукты.
Также частая причина запоров — малоподвижный образ жизни.
Запор вызывает:
- Чувство неприятного переполнения в желудке, метеоризм, из-за повышенного производства газа. Также приходится долго сидеть в туалете.
- Проблемы с внешностью. Люди, которые часто борются с запорами, имеют землистый цвет лица и кожу, склонную к прыщам. Картину дополняет неприятный запах изо рта, хроническая усталость, тяжесть или слабость .
Частые запоры также являются причиной геморроя и повышенного риска эрозий кишок, анальных трещин и рака.
Запор
Лечить запоры нужно под контролем врача. При этом часто безрецептурных слабительных недостаточно. Не рекомендуется применять слабительные постоянно.
Цвет кала
- Обесцвеченный кал. Может свидетельствовать о нарушении функции печени, то есть о выработке слишком малого количества желчи. Следствие этого — низкая детоксикация организма. Необходимо проконсультироваться с гастроэнтерологом
- Светлый кал. Появляется у людей, плохо усваивающих жирную пищу, особенно животный жир. Также может быть сигналом того, что в организме не хватает полиненасыщенных жирных кислот. Чтобы восполнить недостатки, вам нужно есть продукты, содержащие омега-3 жирные кислоты .
- Черный кал. Может появляться в результате приема железа, кодеина или антидепрессантов. Но в большинстве случаев указывает на наличие крови в кале. Черные каловые массы с четкими следами крови (ярко-красными) свидетельствуют о желудочно-кишечном кровотечении. Даже незначительные желудочно-кишечные кровотечения опасны для здоровья. Они являются причиной анемии, которая влияет на функционирование всего организма. Это прямое показание для консультации проктолога.
- Кал с кровью. Появление следов свежей крови на стуле может быть результатом кровотечения из-за геморроя. Часто наблюдается у людей, страдающих запорами. При появлении крови в стуле, необходимо проконсультироваться с врачом и выполнить простой тест на наличие скрытой в кале крови.
- Желтый кал. Встречается у людей, предпочитающих жирную пищу, и у тех, у кого нарушено всасывание в кишечнике. Если после смены диеты цвет стула не нормализуется, необходимо обратиться к врачу, который проверит, не страдаете ли вы от целиакии, т.е. целиакии. Это генетическое иммуноопосредованное заболевание, которое характеризуется, среди прочего, непереносимость глютена.
Плавающий стул
Если кал плавает в воде в унитазе и не тонет — это, вероятнее всего, желудочно-кишечная инфекция. Еще одна причина слишком легкого стула — нарушение всасывания питательных веществ из пищи.
Люди, которые имеют такие испражнения, часто страдают от избытка газа. Состояние требует консультации врача.
Кал, похожий на карандаш
Этот симптом нельзя недооценивать. Стул с диаметром карандаша может быть симптомом различных форм колоректального рака, при котором развивающаяся опухоль блокирует просвет кишечника.
Такой стул может также появляться, когда в кишечнике развиваются полипы, которые блокируют просвет кишечника и препятствуют правильному образованию каловых масс и их продвижению.
В такой ситуации нужна срочная колоноскопия — эндоскопическое исследование нижнего отдела желудочно-кишечного тракта. Во время осмотра проктолог оценивает состояние кишечника и может удалить найденные там полипы.
Стул с сильным запахом
Любая дефекация связана с неприятными запахами. Но когда запах чрезвычайно отвратителен, врачи предполагают наличие бактериальной, вирусной или паразитарной инфекции.
Неприятный запах
Вонючий стул часто бывает у людей, страдающих запорами, так как пища, которая долгое время находилась в желудке или кишечнике, начинает загнивать. Образуются пищеварительные газы, в которых преобладают метан, сера, углекислый газ, азот и водород.
Причиной неестественного запаха кала может быть также неправильное пищеварение, вызванное целым рядом заболеваний: целиакией, муковисцидозом, хроническим панкреатитом и болезнью Крона.
Выбирайте унитаз с “полочкой» и другие советы проктолога
Проктологи и гастроэнтерологи, рекомендуют тщательно выбирать унитаз.
Большинство современных унитазов не имеют так называемого полка, на который изначально попадают экскременты.
На первый взгляд это кажется более эстетичным, но по факту в таком унитазе сложно или невозможно наблюдать за стулом. Кроме того, проблемы будут и когда по разным причинам необходимо взять образец кала для анализа.
Поэтому, если хотите вовремя выявлять желудочно-кишечные патологии, выбирайте старомодный вариант.
Помните, что неправильная консистенция, цвет, форма или запах кала, если это длится дольше 3-х суток, должны побудить вас обратиться к врачу и рассказать о проблеме.
Не занимайтесь самолечением. Желудочно-кишечная система очень нежная, ее легко нарушить и даже полностью уничтожить. В этом случае, то, что можно было вылечить легко, с помощью таблеток или свечей, закончится операцией.
ссылкой:
Источник: https://unclinic.ru/kal-kak-po-forme-cvetu-vneshnemu-vidu-i-zapahu-stula-opredelit-bolezn/
Бристольская шкала кала: описание и расшифровка

Бристольская шкала формы кала (шкала Мейерса) – это классификация форм и консистенции человеческого кала, которая имеет важное диагностическое значение.
Диагностическая ценность формы и консистенции кала в том, что можно узнать, как долго находились конечные продукты пищеварения в толстой и прямой кишке. Характеристики кала изменяются в зависимости от заболеваний, особенно при запорах и поносах.
Это зависит от тонуса и моторики кишечника, количества поступившей воды и качества пищи, наличия инфекции.
Ценность шкалы – в унификации понятий, позволяет врачу и пациенту говорить на одном языке.
Бристольская шкала кала
| Тип кала | О чем свидетельствует |
| Тип 1. Твердые комки, которые трудно продвигаются, напоминают орехи (старое название – овечий кал) |
|
| Тип 2. Комковатая колбаска |
|
| Тип 3. Колбаска с ребристой поверхностью | норма |
| Тип 4. Гладкая и мягкая колбаска или змея | норма |
| Тип 5. Отдельные маленькие шарики с ровными краями | |
| Тип 6. Кашицеобразный кал, рыхлые частицы с неровными краями |
|
| Тип 7. Водянистый, твердые частицы отсутствуют |
Читайте подробнее: Методы проверки кишечника на наличие заболеваний
По форме кала можно только предположить, какое именно заболевание имеется. Шкала является приблизительной, в ней не учитываются примеси – кровь, слизь, непереваренные волокна, гной или цисты простейших, а также цвет, который изменяется при нарушении обмена желчных кислот.
В общем случае по форме кала можно судить о том, насколько серьезен запор и диарея. Нормой считается 3 и 4 форма. Первая и вторая – запор и склонность к нему. Форма с 5-й по 7-ю – склонность к диарее, собственно диарея и сильная диарея.
Когда следует обратиться к врачу?
Консистенция кала изменяется в зависимости от питания и количества потребленной воды. Если человек употребляет рафинированные продукты – белый хлеб, молотое паровое мясо, мягкие каши, консервы – то склонность к запору будет обязательно. Наоборот, в сезон свежих фруктов и овощей у подавляющего количества населения отмечается склонность к послаблению стула.
Норма опорожнения кишечника – от 3-х раз в день до 1 раза в 3 дня. Все, что не укладывается в эти рамки – следствие либо погрешностей в еде, либо болезни.
Единожды возникший запор – если есть явные причины – можно устранить с помощью медикаментов (Пиколакс, микроклизма Микролакс) или клизмы. Диарея, вызванная нарушением питания, длится около суток и не вызывает изменения общего состояния.
К врачу нужно обращаться, если:
- запор повторяется, несмотря на нормализацию питания и достаточное количество воды;
- болит живот;
- перестали отделяться газы;
- повышается температура тела;
- присоединяется сухость и неприятный привкус во рту;
- кружится голова;
- беспокоит слабость;
- понос не прекращается более суток;
- кал изменил нормальный цвет (вместо коричневого стал белым, серым или зеленоватым);
- появились примеси – непереваренные куски пищи, слизь, кровь;
- в кале появилась пена и зловонный запах.
Любая из этих причин – признак болезни, которой нужно заниматься срочно.
Какие еще параметры кала важны?
Анализ кала называется копрограмма. Это исследование физических и химических свойств, а также результат микроскопии.
Копрограмма исследует такие параметры:
- свойства соляной кислоты и ферментов желудка;
- ферментативная активность поджелудочной железы;
- работа печени;
- скорость продвижения пищи по желудку и кишечнику;
- качество всасывания в 12-перстной и тонкой кишке;
- наличие воспалений в разных отделах пищеварительного канала;
- нормальный или патологический состав микрофлоры;
- наличие колита – язвенного, аллергического или спастического.
Нормальная копрограмма выглядит так:
- форма – оформленный;
- консистенция – мягкий;
- цвет – коричневый;
- запах – специфический нерезкий;
- реакция – нейтральная;
- соединительная ткань – нет;
- мышечные волокна – нет;
- исчерченность мышечных волокон – нет исчерченности;
- нейтральный жир – нет, малое количество обнаруживается у детей первого месяца жизни;
- жирные кислоты – нет;
- клетчатка неперевариваемая – умеренное количество;
- мыла – нет;
- клетчатка перевариваемая – нет;
- крахмальные зерна вне – и внутриклеточные – нет;
- йодофильные бактерии – нет;
- слизь – нет;
- лейкоциты – допускаются единичные;
- эритроциты – нет;
- эпителий – нет;
- простейшие – нет;
- дрожжевые грибки – нет;
- кристаллы – нет.
О каких болезнях говорят отклонения в копрограмме?
Каждое заболевание изменяет состав кала по-разному:
- много непереваренной мышечной и соединительной ткани (креаторея) – недостает ферментов поджелудочной железы и желудка;
- непереваренная клетчатка и крахмал (амилорея) – болезни тонкой кишки;
- наличие нейтрального жира (стеаторея) – нарушение отделения желчи;
- много лейкоцитов – воспалительный процесс;
- кал белого цвета – механическая желтуха;
- черный дегтеобразный (мелена) – кровотечение из верхних отделов пищеварительного канала;
- примесь алой крови – геморрой, трещина ануса, опухоль;
- гной – абсцесс прямой кишки;
- цисты простейших – глистная инвазия.
Лабораторный анализ кала может рассказать практически все о здоровье.
Источник: https://ProKishechnik.info/anatomiya/funkcii/bristolskaya-shkala-kala.html
