Дисплазия шейки матки 1 степени при планировании беременности
Чем грозит дисплазия шейки матки при зачатии и вынашивании ребенка
Беременность — испытание даже для здорового организма. А если она протекает на фоне гинекологических проблем, то требует особого контроля. Среди них может обнаружиться дисплазия шейки матки.
Заболевание хотя и является очень серьезным и опасным, часто развивается без заметных признаков.
Поэтому когда диагностируются одновременно дисплазия шейки матки и беременность, женщина находится под пристальным наблюдением не только гинеколога.
Подробнее о дисплазии
Шейка матки из всех участков репродуктивной системы наиболее подвержена изменениям. Ведь она связывает влагалище и сам орган.
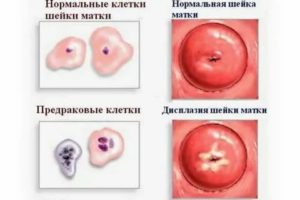
Подобное состояние называется дисплазией и характеризуется, как предрак. Другое ее название — цервикальная интраэпителиальная неоплазия (ЦИН).
Изменения эпителия при заболевании не являются необратимыми. Если дисплазию обнаружить на ранней стадии, устранить ее можно медикаментами. С развитием патологии показано хирургическое лечение.
Виды дисплазии
Плоский эпителий, которым покрыта наружная часть шейки матки, имеет несколько слоев:
- самый глубокий базальный;
- следующий за ним промежуточный;
- поверхностный функциональный.
Вид дисплазии в каждом случае заболевания определяется в соответствии с тем, насколько глубоко зашли патологические процессы. В норме клетки всех слоев имеют округлую конфигурацию и такое же ядро.
Чем ближе к поверхностному, тем более плоскими они становятся. При дисплазии очертания клеток нарушаются, они лишаются правильной формы, укрупняются, приобретают множественные ядра.
Если подобные изменения происходят:
- в наружном слое эпителия, занимая 1/3 покрытия, заболевание имеет 1-ю степень и считается легким;
- в поверхностном и среднем слое, локализуясь в 2/3 слизистой, патологии присваивают 2-ю степень, называемую умеренной;
- во всей толще покрытия шейки, не касаясь нервов, сосудов и мышц, — это уже тяжелая степень недуга, то есть 3-я.
Симптомы дисплазии
Опасность дисплазии в том, что она не имеет четких клинических признаков, особенно в начале.
Покрытие шейки меняется внешне, но увидеть это может лишь гинеколог, а для установления виновника образования патологического участка нужно дополнительное обследование.
Дальнейшее развитие нередко приводит к присоединению инфекции или возникновению воспалительного процесса. Поэтому все проявления вызваны, скорее, ими:
- Выделения очевидно нездорового характера. Они могут быть творожистыми, с примесями крови, гноя, скудными или обильными. Выделения способны вызывать зуд и жжение или не иметь такого сопровождения. Словом, все зависит от сопутствующих дисплазии заболеваний, которые одновременно являются и провокаторами клеточных изменений в эпителии.
- Боль. Этот признак в большинстве обнаруживается на последней стадии патологии. Но может беспокоить и раньше, если к дисплазии присоединился эндометрит, аднексит, сальпингит. Боль возникает на фоне повышенной температуры в первом случае, бывает очень сильной во втором, нарастает в конце цикла в третьем. При переходе дисплазии в последнюю стадию она ноющая, долго длящаяся, дополняется кровавыми выделениями с запахом и необычной консистенцией.
- Формирование остроконечных кондилом на вульве, влагалище и заднем проходе. Это происходит из-за ВПЧ, обнаруживаемой в 95% случаев ЦИН.
Диагностика заболевания дисплазии
Потенциальная опасность дисплазии и невозможность выставления диагноза по клиническим признакам требуют тщательного обследования для определения заболевания и степени его развития. Для этого применяют:
- Гинекологический осмотр. Зеркало позволит увидеть измененные в виде блестящих пятен участки, разрастание слизистой.
- Кольпоскопию. Аппарат дает возможность рассмотреть нарушение развития клеток эпителия в увеличении и с применением реактивов.
- Мазок на цитологию. Исследование подтвердит или опровергнет присутствие атипичных клеток в тканях. Их берут с разных участков. Кроме того, цитология выявляет одного из виновников диспластических изменений — папилломавирус.
- Гистологию. Метод устанавливает потенциальную опасность заболевания на основе анализа взятых при кольпоскопии тканей. Рассматривается структура клеток, морфология и количество слоев.
- ПЦР. Исследование даст знать о присутствии в организме ВПЧ, определить вид вируса, его концентрацию.
Планирование беременности при дисплазии
Совместимы ли дисплазия шейки матки и планирование беременности должен ответить врач, опираясь на конкретный диагноз. Необходимо учитывать возможное влияние состояния на развитие патологии. Ведь беременность меняет гормональный фон, что способно стимулировать неправильное развитие клеток эпителия шейки матки. Но это нельзя назвать стопроцентно провоцирующим фактором.
И все же в большинстве случаев начальной и 2-й стадий дисплазии планирование возможно. Ведь болезнь способна долго оставаться на таком уровне, что требует не лечения, а наблюдения. Но перед тем, как забеременеть, женщина должна:
- пройти еще раз обследования по всем существующим в диагностике дисплазии направлениям;
- избавиться от сопутствующих патологий, особенно ВПЧ (то же нужно сделать и ее партнеру);
- определить собственный гормональный статус.
Рекомендуем прочитать статью о месячных во время беременности. Из нее вы узнаете о нормальных и патологических выделениях в период вынашивания ребенка, причинах появления выделений, профилактике нарушений.
Если дисплазия выявлена при беременности
Не все подходят ответственно к планированию семьи, поэтому выявление диагноза «ЦИН» возможно уже после установления факта беременности.
Это не означает, что от будущего ребенка придется отказаться ради спасения жизни женщины.
Но патология значительно усложняет ведение пациентки, так как требует постоянного контроля, отличающегося от того, что нужно здоровым будущим мамам. Риски, существующие на разных уровнях развития болезни, врачи разделяют так:
- На 1-й стадии они минимальны. Вероятность прогрессирования опухолевого процесса и превращения его в рак очень мала. К тому же, этот вид ЦИН поддается консервативному лечению, которое при беременности не противопоказано. А у некоторых на фоне гормональных изменений эпителий восстанавливает свои свойства самостоятельно.
- Дисплазия шейки матки 2 степени и беременность совпадают в 5% случаев ожидания прибавления. Здесь тоже целесообразно медикаментозное лечение, но из-за более серьезных изменений оно не всегда дает нужный результат. А хирургическое вмешательство при беременности противопоказано, его делают после родов. За это время дисплазия развивается до следующей степени у 15 — 20% женщин.
- 3-я стадия ЦИН в сочетании с беременностью опасна тем, что вынуждает откладывать единственно правильное в данном случае хирургическое лечение на период после родов. А при его отсутствии у 20 — 30% пациенток она превращается в рак.
Особенности вынашивания при дисплазии
Беременность при ЦИН делает ведение состояния иным, чем у здоровых женщин. Кроме обычных видов обследования, контролирующих ее протекание, развитие плода, понадобятся те, что будут информировать о процессах в эпителии шейки матки:
- мазки на онкоцитологию раз в 3 — 4 месяца;
- анализ на наличие венерических заболеваний (однократно);
- кольпоскопию от 1 до 4 раз в зависимости от степени заболевания;
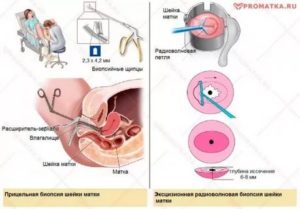
- биопсию и гистологию при тяжелой дисплазии;
- выскабливание цервикального канала, если есть основания подозревать рак;
- конусовидную биопсию при тяжелой дисплазии.
Кроме гинеколога, всю беременность женщина наблюдается и у онколога. Для лечения двух первых стадий заболевания специалист может назначить местно такие препараты:
- «Тержинан»,
- «Генферон»,
- «Бетадин»,
- «Ливарол»,
- «Гексикон».
Выбор периода терапии тоже остается за врачом, так как некоторые из препаратов нежелательны в первом триместре.
Дисплазия шейки матки во время беременности не влияет на плод, достаточно редко прогрессирует. Но имея в виду осложнения, которые она может создать для вынашивания, и вызываемые опасности в отношении здоровья женщины, возможно, стоит пролечить недуг еще до зачатия.
Источник: http://ProMesyachnye.ru/displaziya-shejki-matki-i-beremennost/
Симптомы и лечение цервикальной интраэпителиальной неоплазии(ЦИН)
Шанс быть здоровой есть всегда, особенно, если вы осведомлены и знаете, как избежать беды и как с ней бороться! Несмотря, на то, что дисплазию шейки матки относят к предраковым заболеваниям, рак развивается не у всех женщин, и только при совокупности многих факторов и дисплазии риск возрастает.
Анатомо-физиологические особенности здоровой шейки матки
Шейка матки снаружи (видимая часть глазом гинеколога) покрыта многослойным плоским эпителием (экзоцервикс), а внутри неё расположен цервикальный канал (эндоцервикс), который соединяет влагалище с полостью матки, и он покрыт цилиндрическим эпителием, где расположены железы, вырабатывающие секрет.
Соединяются оба эпителия в зоне стыка, она называется, еще зоной трансформации, и чаще в ней начинает развиваться патологический диспластический процесс.
Что же такое дисплазия шейки матки?
Другое название дисплазии – цервикальная интраэпитеальная неоплазия (CIN).
Это такой патологический процесс, при котором в толще слизистого эпителия шейки матки появляются атипические клетки ( несвойственные данному типу эпителия ), в результате чего меняется последовательность расположения слоев слизистой шейки матки. А атипические клетки могут вести себя не контролировано, размножаясь и увеличиваясь в объёме, изменяя свою форму.
В конечном итоге переходя в раковые клетки. Этот процесс может быть, как молниеносный, так и развиваться в течение многих лет, опять же, в зависимости от сопутствующих факторов. Дисплазия – это лабораторный диагноз, подтвержденный после исследования клеток (тканей) пораженного эпителия, внешне врач может только заподозрить ее наличие.
Не стоить путать с эрозией, так при ней происходит не морфологические изменения в клетках, а выявляется только дефект покровного эпителия различной этиологии. Так при постановке диагноза гинеколог может говорить вам о наличии эрозии шейки матки, а при исследовании взятых клеток или тканей с пораженного места и подтверждении микроскопически, уже о наличии дисплазии.
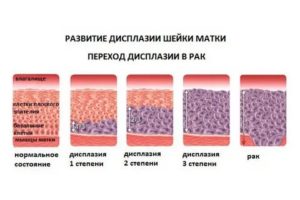
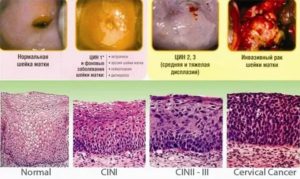
Патологический процесс затрагивает разные слои клеток многослойного плоского эпителия шейки матки, в зависимости от этого различают степени дисплазии шейки матки(CIN):
- Легкая степень дисплазии(CIN 1). Слабо выраженные изменения в самих клетках. В процесс вовлечена нижняя треть многослойного плоского эпителия шейки матки.
- Умеренная степень дисплазии (CIN 2).Измененные клетки наблюдаются в нижней и средней трети многослойного плоского эпителия шейки матки.
- Тяжелая степень дисплазии (неинвазивный рак или CIN 3).Когда измененные клетки выявляются на всем протяжении всех слоев плоского многослойного эпителия. Соответственно следующим этапом патологического уже ракового процесса будет инвазия (внедрение) глубже в ткань – мышцы, сосуды, нервы и другие близлежащие органы.
Симптомы дисплазии шейки матки:
Обычно неоплазия эпителия шейки матки протекает безсимптомно. И очень часто выявляется при профилактических осмотрах у гинеколога. И даже при обычном обследовании в зеркалах может быть не видна, и выявляется только при цитологическом (взятие материала щеточкой) или гистологическом обследовании (взятие биопсии).
Или заподозрена при кольпоскопии (осмотр слизистой шейки матки под микроскопическим оборудованием и окраской специальными растворами). При сочетании дисплазии с инфекцией половых органов могут наблюдаться обильные различные слизистые выделения, возможны так же мажущие кровянистые выделения на фоне эрозивных процессов шейки матки или использовании тампонов, спринцовок.
Иногда наблюдается клиника кольпита (воспаление влагалища), цервицита (воспаление шейки матки) с соответствующей клиникой.
Дисплазия шейки матки часто сочетается с наличием остроконечных кондилом наружных половых органов. Очень редко присутствует болевой синдром.Сама неоплазия может регрессировать (уходить) на фоне лечения от сопутствующей патологии, но чаще она имеет прогрессирующий характер, переходящий в рак.
Методы диагностики дисплазии шейки матки
- Осмотр шейки матки в зеркалах. Проводится при профилактических осмотрах. Врач может обратить внимание на измененный эпителий слизистой шейки матки – окраска, пятна, изъязвления и др.
- С помощью кольпоскопии. Оптический прибор, увеличивающий изображение слизистой шейки матки. При этом могут быть видны – изменения цвета, пораженные участки слизистой, патологические сосудистые изменения (обрывистые сосуды). А так же при этом выполнение диагностических проб с помощью уксусной кислоты и Люголя, при которых изменяется окраска ткани слизистой и видны патологические процессы на шейке матки.
- Цитологическое исследование. С помощью специальной диагностической щеточки берутся клеточки со слизистой поверхности многослойного эпителия и шейки матки и цилиндрического эпителия цервикального канала. Полученный материал рассматривается под микроскопом и выявляется патологические атипические клетки.
- Гистологическое исследование. Проводится биопсия патологически измененного участка шейки матки и рассматривается данная ткань под микроскопом. Последние два метода наиболее информативны для постановки диагноза – дисплазии шейки матки.
- Иммунологическое исследование методом ПЦР (полимеразная цепная реакция), для выявления ДНК вируса папилломы человека. При обнаружении вируса – определяется тип онкогенности и его количество. В случае положительного результата данное обследование проводится и половому партнеру, и решается вопрос о тактики лечение дисплазии у женщины.
- Обследование на инфекции, передающиеся половым путем.
- Выскабливание цервикального канала проводят при выявлении подозрительного очага в цервикальном канале, чаще при подтверждении атипии клеток цилиндрического эпителия эндоцервикса.
Дисплазия шейки матки при беременности
При постановке на учет по беременности в женской консультации, гинеколог при осмотре беременной женщины берет мазки на флору и обязательно проводит цитологическое исследование.
Во время беременности у женщины меняется гормональный фон и под действием гормонов и иммунодефицитного состояния (что является нормой при наступлении беременности, чтобы организм матери не признал плод, как чужеродный и не было выкидыша), могут активизироваться процессы атипии клеток, которые имели место еще до беременности, но не как не обнаруживались.
Могут проявиться и прогрессировать кондиломы половых органов , которые при усугублении процесса могут помешать родам через естественные половые пути.
В практике был случай, когда в 20 недель беременности под общим наркозом пришлось удалять огромные разросшиеся кондиломы влагалища и вульвы.
Наличие ВПЧ инфекции при ее клинической и лабораторной выраженности может принести вред новорожденному.
При подозрении на дисплазию врач может предложить проведение кольпоскопии и диагностические пробы с уксусной кислотой и раствором Люголя. Это абсолютно не вредно при беременности. Биопсию проводят только при подтверждении цитологией умеренной или тяжелой дисплазии, так как при беременности есть опасность развития кровотечения. Выскабливание цервикального канала не проводят.
Тактика ведения беременных с дисплазией шейки матки такова:
- При CIN 1-2 проводят кольпоскопию, при наличии атипии клеток повторяют цитологию. При удовлетворительном результате кольпоскопии – биопсия не требуется, а только цитология раз в триместр.
- При CIN 3 выполняют биопсию с гистологией и при подтверждении атипии – каждый триместр наблюдают за цитологией и кольпоскопией. Как правило, она не прогрессирует. Окончательное лечение после родов. Такие женщины наблюдаются вместе с онкологом.
Тактика ведения родов индивидуальна. Но чаще через естественные родовые пути, с последующим послеродовым наблюдением.
Лечение дисплазии шейки матки
Перед началом лечения проводят противовоспалительную терапию, и если необходимо – лечение специфической инфекции, при выявлении ВПЧ – противовирусную терапию с использованием противовирусных вакцин (церварикс), нормализация гормонального фона и восстановление микрофлоры.
Методики лечения дисплазии шейки матки:
- Электрическая эксцизия (диатермокоагуляция), прижигание дисплазии током, практически не применяется в настоящее время из-за образования грубых рубцов, впоследствии препятствующих раскрытию шейки в родах.
- Холодовая деструкция (криодеструкция ,криоконизация), выполняется с помощью жидкого азота. Часто после нее наблюдаются длительные водянистые выделения – процесс заживления и выделение лимфы из коагулированных лимфатических сосудов шейки.
- Лазерная коагуляция (прижигание). Побочный эффект – перегрев и ожог тканей.
- Радиоволновая коагуляция с помощью токов высокой частоты.
- Аргоноплазменная коагуляция. Воздействие на ткани плазмой, продуцирующею аргоном. Метод бесконтактный, с четким контролем глубины воздействия на очаг. Не оставляет рубцов. Самый современный и надежный метод на сегодняшний день.
- Ампутация шейки матки (ножевая, ультразвуковая) или конизация. Иссечение тканей скальпелем.
При дисплазии легкой и умеренной степени женщин наблюдают и проводят цитологию каждые 3 месяца, в случаи подтверждения диагноза 2 раза подряд предлагают ей лазерное, радиоволновое, аргоноплазменное лечение или криотерапию. Если дисплазия тяжелой степени, женщину наблюдают совместно с онкологом, с обязательным удалением пораженного участка, вплоть до конизации или ампутации шейки матки.
Итак, мы разобрались, что дисплазия шейки матки является обратимым процессом. И шанс быть здоровой при своевременном обнаружении заболевания и лечении – есть! Не теряйте его, посещайте каждые полгода – год своего гинеколога и будьте здоровы!
Источник: http://ladymadonna.ru/%D0%B4%D0%B8%D1%81%D0%BF%D0%BB%D0%B0%D0%B7%D0%B8%D1%8F-%D1%88%D0%B5%D0%B9%D0%BA%D0%B8-%D0%BC%D0%B0%D1%82%D0%BA%D0%B8
Дисплазия шейки матки и беременность: совместимость — ГИНЕКОЛОГИЧЕСКАЯ БОЛЬНИЦА ОМСКОЙ ОБЛАСТИ
06.11.2019
Возможна ли беременность после дисплазии? Процесс зачатия и вынашивания ребенка после патологии зависит от некоторых факторов: особенности протекания заболевания, применимые методы для его лечения, состояние иммунной системы. Но в целом дисплазия шейки матки и беременность – это два вполне совместимых процесса.
Возможна ли беременность?
Если у женщины дисплазия 1 степени, она без проблем может забеременеть, поскольку заболевание не влияет на процесс зачатия и вынашивания ребенка.
Притом в этот период нормализуется уровень гормонов, поэтому патология может самоизлечиться. Правда, на этапе планирования рождения малыша необходимо пройти ряд тестов.
В процессе них доктор определит, с какой скоростью развиваются атипичные клетки.
Беременность при заболевании 2 степени не рекомендована. Женщине необходимо сначала полностью вылечиться, а только после этого беременеть. Умеренная форма патологии редко склонна к самоизлечению – только в случае высокого иммунитета. Поэтому во время вынашивания плода заболевание может прогрессировать.
Иногда она не может забеременеть естественным путем, поэтому требуется искусственное оплодотворение. Но если врач провел конизацию или ампутацию шейки матки, пациентка становится бесплодной. Правда, если один из яичников нормально функционирует и может произвести здоровую яйцеклетку, можно воспользоваться суррогатным материнством.
Можно ли выносить и родить ребенка с дисплазией
При дисплазии 1 степени процесс вынашивания ребенка не отличается от обычного. Женщине рекомендуется посещать врача раз или 2 раза в неделю. Доктор должен следить за прогрессированием заболевания.
Если на начале беременности наблюдается высокая вероятность появления осложнений, гинеколог может назначить аборт.
На последних месяцах беременности, если дисплазия не самоизлечилась, пациентка должна лечь в больницу на сохранение.
В случае заболевания 2 степени процесс вынашивания плода протекает без осложнений. Однако женщина должна регулярно проходить осмотр у врача, а раз в 2 недели сдавать анализы (ПАП-мазок, биопсию, проходить УЗИ) чтобы убедиться, что атипичные клетки не перерождаются в раковые.Если женщина беременеет при дисплазии 3 степени, требуется абортивное вмешательство. Не рекомендуется вынашивать плод до полного излечения заболевания. Уже после патологии можно беременеть, но все 9 месяцев следует лежать на сохранении.
Особенности вынашивания
Дисплазия при беременности практически не дает о себе знать. Однако в этом случае необходимо учитывать ряд особенностей вынашивания малыша:
- Поскольку наблюдается временное снижение иммунитета, чужеродные частицы в организме размножаются намного быстрее. В результате этого вероятность развития дисплазии значительно увеличивается. Поэтому необходимо проконсультироваться с лечащим врачом, чтобы он назначил подходящие иммуностимулирующие препараты.
- В результате изменения гормонального фона вырабатывается большое количество эстрогенов. Под их влиянием меняются клетки эпителиального слоя, матка укорачивается, а ее диаметр увеличивается на несколько см. В результате этого внутренний слой слизистой оболочки выворачивается к влагалищу, где среда более кислая. Под действием кислоты поверхность эпителия разрушается, появляются язвочки. Это приводит к тому, что вирус легче проникает на слизистую, приводя к мутации клеток. Поэтому в 30 случаев из 100 дисплазия прогрессирует до боле сложной степени, а в 25 она бесследно исчезает. Именно поэтому в период вынашивания необходимо чаще посещать гинеколога – хотя бы раз в неделю. Он следит за состоянием дисплазии и может назначить лечение, подходящее беременной женщине.
- С 5 месяца беременности встает вопрос о помещении женщины в стационар. Необходимость этого наблюдается только в том случае, если процесс вынашивания протекает с осложнениями.
Иногда в процессе беременности с дисплазией развивается рак. Это состояние опасно для роженицы, так как из-за ослабления организма она может не выжить во время родов. На ребенка появившийся в период беременности рак не влияет. После родов шейку матки удаляют.
Протекание родов
Дисплазия шейки матки и беременность совместимы, однако во время родов может появиться ряд сложностей. При тяжелой степени заболевания родовой процесс может начаться преждевременно. В некоторых случаях патология приводит к вынужденному аборту.
Если патологический процесс распространился на большую поверхность органа, его канал может быть поврежден во время родовой деятельности. При травмировании органа начинается кровотечение. Слишком обильное выделение крови может привести к летальному исходу роженицы.
На младенца дисплазия также может повлиять негативно. Если ребенок рождается естественным путем, то при его прохождении через поврежденную область, часть патологических клеток могут оказаться в его ротике.
В результате этого папилломавирус может попасть в дыхательные пути младенца, что негативно скажется на респираторной функции.
Однако подобное осложнение после родов наблюдается крайне редко – всего у 0,01 % детей.
Беременность после лечения заболевания
Можно ли забеременеть при дисплазии шейки матки? Зачать, выносить и родить здорового малыша можно как во время протекания заболевания, так и после его лечения. Однако при применении различных терапевтических методов, необходимо учитывать ряд нюансов.
Беременность после диатермокоагуляции (прижигания) дисплазии можно планировать через 5-8 месяцев. Но совершать попытки зачатия малыша можно не раньше полного заживления ранки.
В большинстве случаев женщина может забеременеть естественным путем без помощи врачей. Если после прижигания появился большой рубец, может снизиться проходимость маточных труб, в результате чего забеременеть будет сложнее.
В таких случаях прибегают к искусственному оплодотворению.
Следует почитать: Диета при болях в суставах
Беременность после криодеструкции можно планировать в любое время, начиная с окончания первых месячных после процедуры. Замораживание азотом протекает безболезненно, практически не сопровождается осложнениями. Поэтому противопоказаний против зачатия малыша нет.
Лазерная вапоризация – это безопасный метод, который подходит для женщин и девушек, планирующих забеременеть. Лазерное излучение убивает атипичные клетки, но при этом целостность здоровых тканей не нарушается. Период полного выздоровления после процедуры составляет 2-4 недели, после чего женщина может беременеть.
В случае радиоволновой хирургии пораженный участок прижигают радиоволновым излучением. Рубцов в таком случае не образуется, поэтому беременность после такой терапии протекает без осложнений. Зачать ребенка можно уже через несколько недель после процедуры.
Источник: vashamatka.ru
Дисплазия шейки матки и беременность
Несмотря на то, что большинство беременных женщин относятся к молодой возрастной категории и заражены вирусом ВПЧ, рак шейки матки встречается очень редко – от 1.5 до 12 случаев на 100 000 беременностей.
Особенности состояния эпителия шейки матки у беременных женщин в том, что высокие уровни прогестерона и других гормонов могут вызывать гормональные изменения многослойного и железистого эпителия шейки матки, в том числе атипические и в виде дисплазии.
В норме при беременности наблюдается эктропион шейки матки (псевдоэрозия). Многие врачи рекомендуют проводить цитологическое исследование у всех беременных женщин с постановкой их на учет.
Однако, если женщина до беременности проходила скрининг на рак шейки матки и результаты цитологического исследования были в норме в течение 2 лет до беременности, повторное обследование не обязательно.Если результаты цитологического исследования у беременной женщины в норме, дальнейшее наблюдение и обследование шейки матки не рекомендуется. Кольпоскопическое исследование не противопоказано при беременности, несмотря на применение уксусной кислоты, но оно не должно проводиться у всех беременных женщин.
Тактика ведения беременных женщин при обнаружении изменений в цитологическом мазке и шейке матки следующая: • При обнаружении плоскоклеточной атипии рекомендовано наблюдение. Кольпоскопию проводить не обязательно. Повторное цитологическое исследование проводят в послеродовом периоде (обычно через один год после родов).
• При обнаружении легкой дисплазии рекомендована кольпоскопия или наблюдение. Повторное цитологическое исследование – через 1 год. • При обнаружении умеренной дисплазии рекомендована кольпоскопия. Прицельная биопсия проводится только в случаях, когда подозревают тяжелую дисплазию или рак.
Если биопсия показала легкую дисплазию, повторное цитологическое исследование – через 1 год. Если результаты биопсии подтвердили тяжелую дисплазию, проводится повторная кольпоскопия каждые 3 месяца до родов и первые 6 недель после родов. • При обнаружении тяжелой дисплазии рекомендована кольпоскопия и биопсия.
Кольпоскопию проводят каждые 3 месяца.
• При обнаружении рака тактика ведения беременной индивидуальна и требует наблюдения онколога.
Проведение биопсии при беременности не рекомендуется в большинстве случаев.Эндоцервикальный кюретаж и введение инструментов в канал шейки матки строго не рекомендуется. Состояние дисплазии не ухудшается во время беременности, как и дисплазия не ухудшает состояние беременности.
Хотя при тяжелой дисплазии наблюдается незначительное повышение риска преждевременных родов, однако хирургическое лечение дисплазий строго не рекомендуется. Доказано, что любое хирургическое лечение дисплазий во время беременности повышает уровни преждевременных родов, внутриутробной гибели плода, выкидышей, мертворождения, неполноценности шейки матки и ряд других осложнений.
Также, строго не рекомендуется частое повторное обследование, в том числе цитологическое исследование и кольпоскопия.
После родов, особенно у кормящих грудью матерей, на шейке матки могут наблюдаться изменения, поэтому обследование и лечение желательно проводить после завершения кормления и послеродового периода (1 год после родов), за исключением случаев подозрения на тяжелую дисплазию и рак шейки матки.
Вопрос: Опасна ли дисплазия шейки матки при беременности?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Существует ли опасность для беременности при дисплазии шейки матки?
Дисплазия шейки матки, в целом, не опасна при беременности, однако существует небольшой риск прогрессирования данной патологии с осложнениями как для роженицы, так и для плода.
Дисплазия характерна нарушением роста и созревания клеток эпителия слизистой шейки матки. Основная причина этих изменений – инфицирование вирусом папилломы человека (ВПЧ).
ВПЧ может попасть в организм женщины задолго до беременности и находиться в «спящем» состоянии длительное время. Но также папилломавирусом можно заразиться и во время беременности. От 10 до 45 процентов беременных инфицированы ВПЧ.При воздействии неблагоприятных факторов инфекция активируется и может привести к появлению дисплазии.
Понижение иммунитета при беременности.
При беременности наблюдается временное снижение иммунных сил организма, особенно клеточного иммунитета. Клеточный иммунитет отвечает за нахождение и уничтожение любых чужеродных частиц, попавших в организм. Снижение его защитных функций может способствовать развитию инфекции и росту дисплазии.
Гормональный сбой при беременности.
Во время беременности наблюдаются изменения в гормональном состоянии женщины с выработкой большого количества эстрогенов.
Под воздействием эстрогенов происходит изменение клеток эпителия в слизистой шейки матки и изменение самой матки. Шейка матки увеличивается в диаметре и укорачивается, при этом внутренний слой эпителия выворачивается в полость влагалища.
Здесь он подвержен влиянию различных «агрессивных» факторов — кислая среда влагалища, микротравмы, воспаления.
Нарушение целостности слизистого слоя позволяет вирусу легче проникнуть и вызвать мутацию эпителиальных клеток. У 28 – 30 процентов беременных дисплазия шейки матки легкой степени прогрессирует в более тяжелую степень, а в 25 процентах случаев спонтанно исчезает. При прогрессировании дисплазии, менее чем в одном проценте случаев, развивается рак шейки матки.
Умеренная и тяжелая дисплазия шейки матки с активной ВПЧ инфекцией может привести к осложнениям при родах или отрицательно повлиять на новорожденного.
Осложнения во время родов.
Дисплазия тяжелой степени может привести к преждевременным родам. Крайне редко она является причиной абортов. Когда патологический очаг занимает большую площадь слизистой канала шейки матки, он может быть поврежден при родах. Его травмирование вызывает кровотечения различной степени тяжести.
Источник: https://gb8-omsk.ru/zabolevaniya/displaziya-shejki-matki-i-beremennost-sovmestimost.html
Чем опасна дисплазия шейки матки при беременности: причины патологии и возможные методы лечения
Дисплазия шейки матки – опасное предраковое состояние, которое проявляется в виде появлений на слизистой атипичных клеточных структур.
Этот недуг редко сопровождается симптоматикой, и зачастую женщина узнает о нем уже в запущенной стадии.
Основную опасность для здоровья женщины представляет 3 степень заболевания, которая по-другому называется неинвазивный рак.
При отсутствии адекватного лечения риск образования злокачественной опухоли в шеечной области достаточно велик.
Что такое дисплазия?
Злокачественный процесс в шейке матки на сегодняшний день занимает третье место среди всех онкологических патологий и составляет 16%.
Этому предшествуют 3 степени дисплазии.
Дисплазия – это изменение структуры клеток, которые составляют эпителиальный слой слизистой шейки.
Здоровая шейка матки имеет три слоя, которые имеют между собой границы. Патология приводит к стиранию этих границ по причине образования атипичных клеток, которые по мере прогрессирования заболевания замещают здоровые клетки.
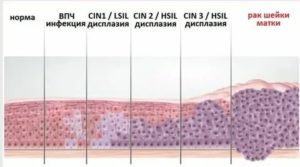
В соответствии с распространением патологического процесса, дисплазия делится на 3 степени:
- Первая степень называют легкой. В этом случае патология распространяется на треть эпителиального слоя слизистой оболочки, и поражает только самый нижний базальный слой.
- Вторая степень называется умеренной. Атипичные клетки можно наблюдать в половине эпителиального слоя.
- Третья степень – тяжелая. Патологический процесс распространяется на все слои эпителия, но при этом за границы шейки не выходит. То есть ни расположенные поблизости ткани, ни нервы, ни сосуды, ни мышцы в процесс не вовлекаются.
Причины патологии
Главной причиной патологии считается вирус папилломы. Он, находясь на слизистой шейки, встраивается в здоровые клетки, вызывая в них изменения.
Вирус папилломы имеют несколько разновидностей, но самыми опасными считаются 16 и 18, так как их онкогенный индекс наиболее высок.
Как показывают многочисленные исследования, практически все женщины после 25 лет имеют в крови вирус папилломы, однако дисплазия выявляется не у всех.
Дело в том, что для активации папилломавируса необходимы определенные факторы:
- низкий иммунитет;
- эндокринные нарушения;
- наследственность;
- воспалительные и инфекционные процессы, которые длительное время не лечатся;
- наличие кондилом во влагалище или на половых губах;
- сексуальные отношения и роды до 16 лет;
- механические повреждения шейки матки – роды, аборты, хирургические манипуляции;
- авитаминоз;
- курение;
- частая смена интимных партнеров.
Симптомы заболевания
Как уже было сказано, дисплазия редко сопровождается клинической картиной, в этом и проявляется ее коварство.
Симптомы можно заметить только в более тяжелых стадиях недуга, или, когда происходят осложнения в виде воспалительных и инфекционных процессов.
Женщину может беспокоить следующее:
- боль во время сексуального контакта;
- кровянистые выделения после сексуального контакта;
- увеличение количества белей;
- нарушение менструального цикла;
- жжение и зуд во влагалище.
Как такового болевого синдрома дисплазия на ранних стадиях практически никогда не провоцирует, поэтому появление боли может свидетельствовать о тяжелой степени недуга.
Можно ли забеременеть?
Сама дисплазия на возможность зачатия влияния не оказывает, поскольку на работе яичников этот недуг не отражается. Однако сочетание ее с беременностью — достаточно тревожное состояние.
Многое безусловно зависит от степени недуга, от возраста будущей мамы, от наличия фоновых патологий, но в целом женщина должна понимать, что в случае наступления беременности во время дисплазии, лечение недуга придется отложить на пару лет.
Дисплазия легкой степени вполне может корректироваться и во время вынашивания ребенка, но умеренную и тяжелую степень недуга лучше лечить до зачатия.
Беременность и дисплазия понятия вполне совместимые, но только в том случае, когда лечение недуга можно отложить на некоторое время. Если ситуация критичная, то необходимо сначала пролечить дисплазию, а уже потом задумываться о планировании беременности.
Надо сказать, что в некоторых случаях патология во время беременности может начать регрессировать, это связано с тем, что вынашивание ребенка сопровождается гормональными изменениями, которые могут оказать влияние на клетки эпителия. Однако, рассчитывать на такой исход событий нельзя, поскольку как именно повлияет гормональная перестройка на слизистую шейки предсказать невозможно.Женщина должна понимать, что лечение дисплазии во время беременности невозможно, поэтому лечить недуг желательно до беременности.
Какое оказывает влияние?
Что делать, если дисплазия и беременность диагностированы одновременно?
Если у женщины диагностирована 1 степень дисплазии, беременность ее будет протекать в обычном режиме, но посещение врача должно быть как можно чаще.
При 2 степени вынашивание плода тоже практически никогда не осложняется. Но в этом случае очень важно как можно чаще сдавать анализы для контроля атипичных клеток – необходимо следить, чтобы они не трансформировались в злокачественные.
Если при наличии беременности врач поставил диагноз «дисплазии 3 степени», к сожалению, рекомендуется прервать беременность. На процесс вынашивания малыша патология влияния не оказывает, единственной угрозой может стать присоединение к патологии воспалительного или инфекционного процесса.
Дисплазия может оказывать влияние на роды. Дело в том, что этот недуг приводит к ухудшению эластичности шейки матки, и при родоразрешении она может не раскрыться в нужном объеме. Это может спровоцировать разрывы тканей, а в тяжелых случаях может потребоваться экстренное кесарево.
Может ли исчезнуть?
Во время беременности в организме женщины периодически происходят гормональные перестройки, которые влияют на весь организм в целом, включая слизистую шейки.
Улучшение состояния слизистой во время беременности можно наблюдать только в том случае, если дисплазия имеет легкую степень.
Во 2 и 3 степени состояние слизистой может ухудшаться.
Нужно ли лечить?
Лечение во время беременности проводится в двух случаях – если заболевание было спровоцировано вирусом, и, если дисплазия развилась на фоне гормональных нарушений. В первом случае активная противовирусная терапия во время вынашивания ребенка не назначается, а предпочтение отдается средствам местного воздействия.
Что касается применения народных методов, то они допустимы с разрешения врача.
Будущая мама должна понимать, что не все народные рецепты абсолютно безопасны, и что многие из них во время вынашивания малыша противопоказаны.
Появление после родов
Дисплазия до родов и после родов встречается с одинаковой частотой.
Если у женщины до родов была диагностирована дисплазия, после родов могут наблюдаться следующие изменения:
- регресс недуга в 25%;
- стабильная стадия в 45%;
- трансформация в рак (при 3 степени) в 20%.
После родов женщине необходимо обязательно наблюдаться у врача, поскольку дисплазия может появиться первично, или осложниться уже имеющийся недуг в результате тяжелых родов с разрывами.
Методы лечения
Лечение дисплазии проводится в соответствии со степенью недуга. Начальная и умеренная стадия может лечиться консервативно, а тяжелые или запущенные состояния лечат преимущественно хирургическим путем.
Консервативное лечение включает в себя следующее:
- противовирусные препараты;
- антибактериальные средства;
- противовоспалительные препараты;
- иммуномодуляторы;
- витаминные комплексы.
Если медикаментозное лечение в течение трех месяцев не приводит к положительной динамике, назначается хирургическое лечение:
- диатермокоагуляция;
- лечение радиоволнами;
- лазерная вапоризация;
- замораживание жидким азотом – криодеструкция.
Что касается терапии во время вынашивания ребенка, никакого активного лечения в этот период времени не проводится. Врач только наблюдает за процессом при помощи кольпоскопии и ПАП-тестов.
В некоторых случаях возможно потребуется санация влагалищной полости антимикробными и противогрибковыми средствами местного воздействия. Это необходимо для ликвидации раздражения в шеечной области.
Активное лечение дисплазии возможно только через год после родов – когда матка полностью восстановится.
Беременная женщина с дисплазией должна своевременно приходить на профилактические осмотры и сдавать все необходимые анализы.
Народные методы лечения во время беременности рекомендуется применять с большой осторожностью. Важно внимательно наблюдать за выделениями, и при малейших изменениях сообщать о них лечащему врачу.
Заключение и выводы
Что касается прогноза рождения здорового малыша, он положительный. Патология на сам плод не оказывает никакого влияния, и поэтому здоровью ребенка ничего не угрожает.
А вот прогноз для матери может быть и не таким хорошим. Поэтому корректировать данную патологию нужно уже сразу после родов, а по окончании послеродового периода необходимо срочно приступать к активному лечению патологии.
Безусловно, лечить дисплазию лучше всего до наступления зачатия, а, чтобы и вовсе предотвратить это заболевание нужно придерживаться одного очень простого правила – регулярно и своевременно проходить плановые профилактические осмотры у гинеколога.
Из видео вы узнаете о беременности и дисплазии шейки матки:
Источник: https://zhenskoe-zdorovye.com/ginekologija/bolezni-matki/displaziya-shejki/vo-vremya-beremennosti.html
Опасна ли дисплазия шейки матки при беременности
Афанасьев Максим Станиславович.
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
В этом материале я не буду рассказывать, что такое дисплазия шейки матки. Об этом я много и подробно пишу в других своих статьях.
Чтобы понять суть дисплазии, я настоятельно рекомендую предварительно ознакомиться с материалом про начальную форму дисплазии шейки матки, так как под этим диагнозом скрываются два разных по своему канцерогенному потенциалу заболевания.
Соответственно, отличаются их риски в отношении беременности, подходы к лечению и озабоченность по поводу исхода.
Здесь мы не будем углубляться в особенности дисплазии. Мы будем говорить только о том, что делать, если диагноз «дисплазия» ставится во время планирования или во время беременности. Итак, начнем.
Можно ли забеременеть при дисплазии шейки матки
Меня часто спрашивают, мешает ли дисплазия шейки матки забеременеть. Если дисплазия обнаружена во время планирования беременности, влияет ли дисплазия на зачатие? Возможно ли забеременеть на ее фоне?
Да, она снижает шансы на зачатие, но ничуть не исключает его. Чисто физически забеременеть на фоне дисплазии вполне возможно. Но как врач я категорически не рекомендую беременеть на ее фоне.
Можно ли планировать беременность на фоне дисплазии?
Итак, можно ли беременеть при дисплазии?
К беременности я всегда советую готовиться – посетить гинеколога, сдать анализы на инфекции, пролечить их.
И не важно, когда был поставлен диагноз – год назад или вы только что узнали о нем. Даже если ваш лечащий врач когда-то принял решение о наблюдении дисплазии, планировать беременность на фоне этого диагноза нежелательно. Здесь возможны два варианта лечения.
Вариант 1. Ваш диагноз – легкая форма дисплазии (ее второе название – LSIL). В этом случае вам нужно провести дообследование и исключить возможность ВПЧ-ассоциированной дисплазии.
Если обследование исключает наличие вируса папилломы человека, можно говорить, что бактериальное воспаление на шейке вызвало лёгкую дисплазию. Например такие инфекции инфекция как хламидии или микоплазмы.
Такая дисплазия не относится к предраковым заболеваниям. Но любая длительно протекающая инфекция негативно сказывается на способности женщины к зачатию и вынашиванию. Соответственно, можно говорить, что в какой-то степени дисплазия мешает забеременеть. Воспалительный процесс также негативно отражается на развитии плода и повышает риск развития многочисленных врожденных заболеваний.
Очевидно, что ни один врач не даст вам совет, как забеременеть при дисплазии: в первую очередь вам нужно не беременеть, а найти причину дисплазии и пролечить ее. Только такой подход обоих родителей к планированию послужит залогом рождения здорового ребенка.
Вариант 2. Дисплазия спровоцирована вирусом папилломы человека. Легкую дисплазию на стадии LSIL гинекологи обычно наблюдают и не лечат, так как принято считать, что она способна к самоизлечению.
Но подготовка к беременности – другое дело, так как во время беременности есть риск злокачественной трансформации. Если на фоне легкой дисплазии определяется высокая вирусная нагрузка и экспрессия белка р16, такую форму дисплазии настоятельно необходимо пролечить еще на этапе планирования.
И ни в коем случае нельзя планировать беременность на фоне ЦИН 2, ЦИН 3, тем более – на фоне рака ин ситу. Такие формы дисплазии относятся к предраковым заболеваниям шейки матки (истинный предрак) и обязательно требуют лечения.
Я всегда рекомендую пройти лечение дисплазии методом фотодинамической терапии (ФДТ). В 2019 году исполняется 10 лет с тех пор, как я провёл первый сеанс ФДТ по поводу рака ин ситу шейки матки. — это единственный нехирургический метод лечения дисплазии, — лечит дисплазию с минимальной потерей тканей, — восстанавливает здоровый эпителий здоровой шейки матки, — отсутствие хирургической травмы исключает формирование рубца, — сохраняет целостность шейки для зачатия, вынашивания и естественных родов, — не увеличивает риск выкидышей, — прицельно устраняет атипичные клетки, — устраняет вирус папилломы человека в шейке матки, — служит надежной профилактикой рецидивов дисплазии и раковой трансформации, — в 95% случаев одной процедуры ФДТ достаточно для полного выздоровления.
Обычно же в качестве лечения предлагают лазерную вапоризацию, радиоволновую эксцизию или конизацию шейки матки. Но эти методы лечения ассоциированной с ВПЧ дисплазии вызывают осложнения, которые негативно сказываются на зачатии и увеличивают риски невынашивания. О них и поговорим.
Сложности планирования беременности после лечения дисплазии шейки матки методом конизации или эксцизии
Можно ли забеременеть после лечения дисплазии шейки матки – частое опасение планирующих беременность женщин. Я не буду тенденциозно утверждать, что женщина после конизации теряет способность зачать, выносить и самостоятельно родить.
Но как показывает практика, рисков у этой категории пациенток становится больше. Поэтому вопрос, можно ли родить после дисплазии, далеко не праздный. По определенным причинам конизация зачастую затрудняет зачатие, вынашивание и роды. А в ряде случаев беременность после «прижигания» дисплазии шейки матки становится попросту невозможной.
Этот отзыв я позаимствовал на форуме:
«Девочки, ситуация такая: после конизации шейки матки в 2014 году, во время беременности пришлось наложить швы на шейку в 16 недель (сейчас уже 28 недель), шейка по цервикометрии сейчас 1 см, была 28 мм. Были ли у кого такие ситуации, доносили ли ребёнка до положенного срока? Думаю, выдержит ли такая короткая шейка со швами. Мне отказались ставить дополнительно пессарий, типа не на что уже».
Единственное, что может предложить медицина этой женщине – строгий постельный режим. Фактически, ей придется «вылежать» беременность на протяжении еще трех месяцев.
| Слева – широкая, справа – высокая конизация шейки матки, с захватом цервикального канала. |
Конечно, анатомия шейки матки у каждой женщины разная. И объем удаленного конуса шейки матки – тоже. Но в общем и целом конизация оказывает отрицательное влияние и имеет негативные последствия для планирующих беременность:
1. Даже самая щадящая конизация необратимо изменяет анатомию шейки матки и цервикального канала.
2. В цервикальном канале возможно образование так называемых рубцовых стриктур – рубцов, которые закрывают просвет шейки матки и являются препятствием для сперматозоидов, приводя в ряде случаев к бесплодию.
3. Вместе с конусом из цервикального канала удаляются и железы, ответственные за выработку цервикальной слизи. Она служит барьером для инфекции и помогает сперматозоидам попадать в матку в период овуляции. Потеря смазки повышает риск воспалительных заболеваний матки, труб и яичников и ухудшает прогноз на успешное зачатие.
Источник: https://rakshejkimatki.ru/displaziya-shejki-matki-pri-beremennosti/
