Хронический цервицит
Активный хронический цервицит шейки матки
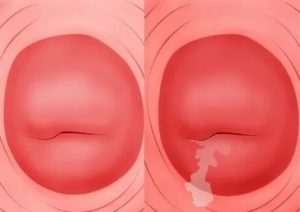
Воспаление шейки матки, вызванное присутствием инфекции, называется цервицит.
Данное заболевание наиболее часто встречается – по статистике – половина женского населения хотя бы раз в жизни перенесла цервицит. Подвержены женщины любого возраста.
Редко скрытые формы обнаруживаются у девочек-подростков, не ведущих активную половую жизнь, что объясняется наличием инфекции в организме и низким иммунитетом.
Острые воспаления, вызванные наличием специфической микрофлоры, чаще лечатся, так как имеют ярко выраженные симптомы и создают неудобство в повседневной жизни – обильные выделения, запах, ощущения зуда во влагалище. В данном случае шансов, что женщина придет в гинекологический кабинет на обследование и пролечится, больше.
Неспецифическая флора не вызывает симптомов (или очень слабые), поэтому пациентки редко обращаются к врачу для постановки диагноза и лечения.
Заболевание может быть выявлено случайно при постановке женщины на учет по поводу наступившей беременности. Процесс к моменту обнаружения может протекать в хронической форме.
При обследовании ставится диагноз – хронический низкой степени активности цервицит.
Что это?
Незамеченное заболевание, которое длительно протекало, не было пролечено, называется хроническим. Симптоматика сглажена настолько, что позволяет женщине вести нормальную жизнь и не испытывать неприятных ощущений или боли. Способствует такому состоянию:
- низкий иммунитет, когда организм самостоятельно не способен справиться с инфекцией, так как не имеет необходимых ресурсов (плохое питание, курение, употребление алкоголя);
- сопутствующие заболевания (недостаток половых гормонов, нарушения функции щитовидной железы);
- постоянная смена половых партнеров, что способствует увеличению количества видов инфекции, передающихся половым путем;
- аллергические заболевания, снижающие защитный потенциал организма;
- вирусные заболевания;
- механические повреждения шейки матки;
- наличие гинекологических болезней и воспаления органов малого таза.
При неполноценной половой жизни (отсутствие оргазма) может развиться активный хронический цервицит по причине застоя крови, даже при отсутствии патогенной специфической микрофлоры.
Важно! Не обращаясь в лечебное учреждение, не принимая меры по устранению болезни, женщина подвергает себя риску злокачественных новообразований, развивающихся вследствие постоянного присутствия инфекции и патологического изменения тканей.
Классификация
По происхождению различают:
- попадание инфекции, которая передается половым путем;
- структурные изменения тканей цервикального канала;
- активизация условно-патогенной флоры (молочница).
По месту дислокации воспалительного процесса:
- поражена вся слизистая – диффузный процесс;
- пятнистый (макулезный) хронический цервицит, при котором происходит образование отдельных очагов воспаления;
- экзо и эндоцервициты – поражается либо влагалищная часть шейки матки, либо слизистая цервикального канала.
Различают острую стадию заболевания с характерной симптоматикой и стадию ремиссии.
Патогенные организмы, вызывающие активный цервицит
Среди инфекционных агентов, вызывающих воспаление шейки матки, можно выделить:
- Специфические микроорганизмы. Это хламидии, уреаплазмы, трихомонады, амебы, туберкулезные палочки, гонококки, генитальный герпес. При наличии данной инфекции процесс протекает остро и требует срочного лечения антибиотиками и противовоспалительными препаратами, то есть, наблюдается хронический цервицит высокой степени активности;
- Неспецифические. Грибок кандида, гарднерелла, кишечная палочка. Данные микроорганизмы провоцируют хронический цервицит умеренной степени активности.
В обоих случаях развивается воспаление – так проявляется защитная реакция организма на микробы.
Бактериальная природа активного цервицита
Бактериальный цервицит может возникать на фоне уже имеющейся вирусной инфекции, которая ослабляет защитные силы. В таком случае имеет место хронический активный цервицит с периодическими рецидивами и ремиссиями, плохо поддающийся лечению до тех пор, пока не восстановится иммунитет и не будет устранен вирусный агент.
Осторожно! На фоне вирусных инфекций бактерии могут трансформироваться в неактивные формы, которые при благоприятных условиях восстанавливают свою активность. В таком случае женщина будет источником инфекции, сама о том не подозревая. В медицинской литературе описаны подобные случаи с трихомонадой.
Вирусная природа цервицита
При низком иммунном статусе велика вероятность развития вирусных инфекций, передающихся половым путем. Таковыми являются:
- вирус герпеса;
- уреаплазмы (промежуточные микроорганизмы между бактериями и вирусами)
- вирус папилломы человека;
- вирус иммунодефицита человека.
Данные возбудители ослабляют организм и создают благоприятную среду, в которой хорошо себя чувствуют бактерии и грибы, при этом активно размножаясь.
Причины, способствующие образованию активного очага воспаления
Обострение активной хронической инфекции может вызвать:
- прерывание беременности;
- гормональные нарушения;
- повреждения шейки матки в процессе родов;
- установка ВМС;
- диагностические осмотры и микроповреждения эпителия;
- рубцы на шейке матки.
При сочетании нескольких факторов – инфекция, механические повреждения, низкий иммунитет – велика вероятность воспалительного процесса в шейке матки.
Признаки активного хронического цервицита
Высокоактивный цервицит проявляется следующими симптомами:
- гнойные выделения желто-зеленого цвета в больших количествах;
- наличие специфического запаха;
- дизурия – болезненное мочеиспускание;
- тянущие болевые ощущения в нижней части живота;
- наличие язвенных очагов на влагалищной части шейки матки;
- болезненный половой акт.
Активный хронический цервицит характеризуется:
- мутные слизистые выделения;
- слабые боли при половом акте;
- возможен зуд или чувство жжения во влагалище.
Важно! Активный хронический воспалительный процесс на шейке матки намного чаще переходит в злокачественные опухоли и представляет большую опасность для женщин репродуктивного возраста.
При сильном иммунитете и при наличии инфекции цервицит может иметь бессимптомное течение. Симптомы обнаруживаются при случайном посещении женщиной врача – например – при профосмотре.
Пациентка ни на что не жалуется и не чувствует проблемы.
При неактивном цервиците причиной может быть наличие эрозии, кисты яичника в начальной стадии, дисплазии первой степени (CIN 1), при котором дистрофический процесс только начинается и не дает о себе знать.
В обязательном порядке женщине дается направление на цитограмму и общие анализы, чтобы определить возбудителя и установить степень поражения эпителия.
Низкая степень активности воспалительного процесса
Умеренная или низкая степень активности хронического цервицита не является безопасным состоянием, так как медленно подтачивает силы и вызывает изменения на клеточном уровне, что может вызвать необратимые процессы в шейке матки без своевременного лечения.
Диагностика цервицита
Диагностика заключается в следующих процедурах:
- Мазок из влагалищной части шейки матки на определение активной или скрытой инфекции (в острой фазе заболевания и при скрытом течении).
- Гистология в виде мазка на выявление атипичных клеток после исследования мазка и обследования с помощью зеркал.
- Биопсия. При подозрении на онкологию или при наличии вируса папилломы человека высокого онкогенного риска требуется взять кусочек ткани (или несколько) для исследования под микроскопом. Назначается для уточнения диагноза при дисплазии или раке шейки матки после получения плохих результатов цитологического обследования.
Для диагностики полости матки при подозрении на эндометриоз врач может назначить гистероскопию. Это процедура, при которой в матку вводится прибор с камерой, которая передает изображение на монитор компьютера. Таким образом, есть возможность выявить патологию внутреннего слоя, различные утолщения мышечного слоя.
При диагностировании ВПЧ, врач обязательно назначает биопсию, для того чтобы выявить койлоциты – клетки с видоизмененными увеличенными ядрами. Койлоцитарная атипия характерна для папиллома вирусной инфекции: встречаются клетки с двумя или более ядрами, имеющими своеобразное свечение вокруг центра.
Койлоцитоз – это длительный процесс преобразования клеток. Наблюдается он только в активной стадии ВПЧ, что говорит о нестабильном иммунитете и необходимости лечения.
Опасность цервицита – в чем заключается
Венерический цервицит может спровоцировать заболевание перигепатит, в основном связанное с деятельностью хламидий или гонококков. В печени появляются капсулы со скоплением микробов, вызывающие спайки. Симптомом данной патологии являются боли в правом подреберье. В 9 случаях из 11 была обнаружена хламидийная инфекция в анамнезе или в активной форме.
При нелеченном цервиците воспалительный процесс может иметь восходящую тенденцию и поражать матку с придатками, что обычно приводит к образованию спаек в трубах и последующей внематочной беременности.
Осторожно! Прикрепление плодного яйца в трубе вызывает ее разрыв и необходимость срочного удаления. Впоследствии это приводит в необходимости экстракорпорального оплодотворения (ЭКО).
Иногда воспаляются протоки бартолиновых желез, что при запущенном процессе приводит к гнойному абсцессу и разложению железы.Возникновение эрозии шейки матки на фоне длительного воспалительного процесса и гормональных нарушений.
При наличии ВПЧ риск магнилизации увеличивается в десятки раз. Начальным симптомом можно считать лейкоплакию, при которой изменяется эпителий шейки матки. Появляются белые бляшки, которые выделяются на фоне здоровой ткани в виде возвышения.
Цервицит и беременность
Активный хронический цервицит может обостряться в период беременности из-за природного снижения иммунитета и большой нагрузки на организм.
При низком социальном статусе женщины данное состояние провоцирует плохое недостаточное питание, которого не хватает на обеспечение потребностей женщины и ребенка.
Организм запрограммирован на выживание плода, поэтому большая часть витаминов и минералов идет на формирование систем и органов ребенка. Женщине достается очень мало полезных веществ, что ослабляет ее организм. Инфекция получает шанс для размножения.
Лечение активного хронического цервицита
Схема лечения активного хронического цервицита зависит от вида инфекции, возраста пациентки, состояния иммунной системы, наличия сопутствующих заболеваний.
При вирусном поражении затраты на лечение несоизмеримо выше, так как необходимо употребление стимуляторов, иммуноглобулинов, витаминов. Вдобавок, необходимо строго следить за качеством и режимом питания.
Возраст женщины также играет роль. В период менопаузы может потребоваться дополнительная гормональная терапия и прием препаратов кальция для балансировки состояния организма. Лечение цервицита в период беременности осложняется тем, что многие препараты противопоказаны и нужно использовать гомеопатические свечи или таблетки с бактерицидными свойствами.
Для поднятия иммунитета можно пить БАД на растительной основе. Как вариант – Энтоцид – биологически активная добавка, которая приводит в порядок кишечник.
Важно! Основная часть иммунных клеток находится в кишечнике человека, поэтому нормализация его работы сказывается на общем состоянии организма.
Все виды активного хронического и острого цервицита поддаются лечению антибиотиками широкого спектра действия, к примеру, Азимед (действующее вещество азитромицин). В дополнение назначаются противовоспалительные медикаментозные средства, которые вполне можно заменить отварами трав, имеющих аналогичные свойства: зверобой, шалфей, тысячелистник, душица, эхинацея.
Женщинам в период климакса можно посоветовать употреблять отвары трав, которые нормализуют гормональный фон, чем способствуют выздоровлению: боровая матка, красная щетка, льняное семя, шалфей, шишки хмеля, корень солодки, кунжутное семя. Рекомендуется включать в рацион абрикосы, которые богаты веществами, близкими по действию с эстрогеном. Сушеные плоды обладают теми же качествами, что и свежие.
Последнее время получило распространение средство для лечения животных АСД фракция 2. Данный препарат, по отзывам, имеет мощное исцеляющее действие, даже при запущенных формах рака.Минус АСД в том, что запах у него крайне неприятный и большинство людей просто отказывается использовать его для лечения, к тому же – «аромат» длительно не выветривается из помещения, что создает проблемы для окружающих.
Выводы
Лечение активного хронического цервицита низкой степени активности длительное и требует ответственного подхода со стороны женщины. Если она заинтересована в дальнейшем рождении детей, то стоит посвятить своему здоровью значительную часть времени.
: лечение кольпитов, цервицитов и эрозий натуральными свечами
Источник: https://sheika-matka.ru/zabolevaniya/cervicit/xronicheskij-cervicit/aktivnyj/
Хронический цервицит
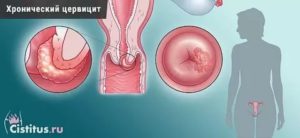
Хронический цервицит – довольно опасное и распространенное среди женщин детородного возраста заболевание, поражающее слизистую шейки матки.
Патология затрагивает вначале лишь наружную область шейки и пространство вокруг нее (эндоцервицит), а затем воспаление может распространиться вглубь, достигая матки (экзоцервицит), если его не лечить.
Коварство болезни в том, что на начальных этапах ее симптомы не сильно беспокоят пациентку и к гинекологу женщины обращаются чаще не на острой, а на хронической стадии.
Лечение цервицита лучше начинать немедленно, поскольку он чреват многими осложнениями, в том числе онкологического характера, эрозией и даже бесплодием.
Хронический цервицит возникает в силу ряда причин, в основном вследствие беспорядочных половых связей, венерических болезней и неконтролируемого использования противозачаточных средств. Его возбудителем могут быть патогенные бактерии, грибки, вирусы.
Обычно цервицит протекает не самостоятельно, а на фоне кольпита (воспаления влагалища) или других патологий, таких как цервикальная эктопия шейки матки.
Причины
У здоровой женщины шейка матки является преградой, не пропускающей патогенную микрофлору из влагалища в матку, но при благоприятных условиях (повреждении целостности выстилающего эпителия, наличии в организме хронических очагов инфекции) шейка может воспалиться, и если на начальной стадии не начать лечение, острый цервицит перейдет в хронику.
Причины развития хронической формы патологии следующие:
- половые инфекции, венерические заболевания: гонорея, сифилис, трихомониаз, хламидиоз, микоплазмоз;
- неупорядоченная половая жизнь;
- использование без рекомендации врача противозачаточных таблеток, спиралей, кремов, свечей;
- механические повреждения влагалища, матки и ее шейки при родах, неаккуратных спринцеваниях, абортах и других манипуляциях;
- вирус герпеса, папилломы, грибковая инфекция в организме;
- эрозия шейки матки, кандидоз, воспаление в малом тазу;
- слишком частые подмывания и спринцевания и неправильная гигиена в целом;
- опущение шейки матки, влагалища.
Возбудители цервицита: грибки, кишечная палочка, стафилококки, гонококки, стрептококки, хламидии, трихомонады.
Симптомы
Хронический цервицит часто не дает о себе знать или проявляется следующим образом.
1. Периодически появляются незначительные влагалищные слизистые выделения. Они могут быть пенистыми при заражении трихомонадами или иметь желтоватый оттенок (если возбудитель – гонококк). Для цервицита характерно интенсивное выделение слизи в первые дни после месячных.
2. При цервиците женщина может ощущать дискомфорт и тянущую либо острую боль внизу живота, особенно если присутствуют какие-либо дополнительные половые инфекции. Эти ощущения нередко усиливаются во время и после соития. У некоторых пациенток после секса выделяется кровь.
3. Нарушения мочеиспускания (ложные позывы, жжение) также отмечаются при цервиците.
4. Заболевание иногда сопровождает зуд снаружи половых органов.
Эти признаки чаще присутствуют во время обострений хронического цервицита.
При осмотре гинеколог обнаружит отек шейки матки, прилив крови к органу.
Связь с возможностью иметь детей
Хронический цервицит ведет к различным осложнениям: утолщению стенки шейки матки, ее эрозии, образованию полипов, восходящему воспалению половых путей, проблемам с вынашиванием и зачатием. Цервицит может спровоцировать ранние роды.
Он делает проблематичным зачатие, но и во время беременности данная патология несет опасность для будущей матери и плода: повышает риск внутриутробного инфицирования ребенка, ранних выкидышей, замершей беременности, плацентарной недостаточности, преждевременных родов, образования нагноений на коже новорожденного.
Наличие патологий у плода и осложнений при вынашивании зависит от срока, на котором был диагностирован цервицит и начато лечение.
На поздних сроках последствием невылеченного цервицита является значительная задержка в развитии плода, появление отклонений в формировании органов, распространение инфекционных заболеваний.
Цервикальная эктопия, присутствующая параллельно с цервицитом, не только ведет к бесплодию, но и способствует появлению новообразований, в том числе злокачественных.
Диагностика
Спектр гинекологических исследований, с помощью которых осуществляется ранняя диагностика заболевания, обширен и включает осмотр шейки матки, кольпоскопию, бакпосев мазков для определения возбудителя, общий, биохимический и другие анализы крови и урины, УЗИ малого таза, лапароскопию и гистероскопию по назначению врача. Только после всех обследований врач назначит оптимальное лечение. Важно также определить и исключить факторы, способствующие развитию хронического цервицита.
Лечение
Лечение патологии зависит от причин, ее вызвавших, и основано на приеме антибиотиков. Также показана радиоволновая терапия.
В тяжелых случаях и на хронической стадии назначают лазерную и криотерапию, диатермокоагуляцию (прижигание), электрофорез с противовоспалительными средствами, витаминотерапию и препараты для повышения иммунитета. Лечение должно быть комплексным, назначается индивидуально и длится долго.
Антибактериальные препараты прописывают в зависимости от стадии заболевания и возбудителя. Показаны также комбинированные, противовирусные, противогрибковые лекарства, свечи и вагинальные кремы, ванночки с серебром и перекисью, спринцевания для местной терапии, эстрогеносодержащие гормональные препараты.
Лечить нужно и полового партнера, чтобы избежать рецидивов. Важно вылечить и все сопутствующие болезни. Так, при цервиците с воспалением влагалища дополнительно назначают тержинан.
Если у пациентки параллельно присутствует эктопия маточной шейки, то прежде чем начинать лечение, полностью устраняют воспаление. Для этого используют соответствующие антибактериальные и противовирусные препараты.
Лечение цервицита у беременных
Во время вынашивания цервицит нужно лечить антибиотиками или противовирусными лекарствами. Препараты выбирают в зависимости от типа возбудителя и чувствительности к ним пациентки. Так, в случае заражения хламидиями показан тетрациклин, азалиды, макролиды, хинолины. Важно во время терапии устранить инфекцию, но не нанести вред ребенку.
Народные средства терапии
Лечение народными средствами можно применять одновременно с медикаментозной терапией после консультации с лечащим врачом. Но нельзя игнорировать прописанные препараты, поскольку без применения антибиотиков невозможно устранить возбудителя хронического цервицита.
В качестве вспомогательной терапии эффективны спринцевания ромашкой, календулой, эвкалиптом, шалфеем, пижмой, тысячелистником, полынью, можжевельником, малиной в течение 2-х недель. Выбор травы зависит от типа возбудителя.
Для внутреннего применения подойдут следующие самодельные лекарства.
Рецепт №1
Смешайте полынь и траву адонис в одинаковых пропорциях, добавьте по 2 части листьев малины, чабреца, мяты и шишек можжевельника. 2 ст. л. залейте пол литром кипятка на час. Выпейте отвар в течение дня.
Рецепт №2
Возьмите по одной части эвкалиптовых листьев, тысячелистника и шишек ольхи, по две части березовых почек, цветков пижмы, можжевеловых шишек и листьев шалфея. Залейте 2 ст. л. купажа 250 мл кипятка и подержите на водяной бане до 10 минут. Настаивайте в течение получаса, а затем пейте по 70 мл трижды в день.Траволечение даст результат через 1-3 месяца регулярного приема настоев.
Профилактика
Лучшая профилактика хронического цервицита – регулярное наблюдение у гинеколога, сдача анализов, использование презервативов во избежание перезаражения от партнера, использование только безопасных противозачаточных средств, упорядоченные сексуальные связи, отказ от абортов и по возможности других гинекологических манипуляций.
Источник: https://ekobaby.info/zhenskoe-besplodie/cervicit/hronicheskij-cervicit.html
Хронический цервицит – чем опасно воспаление шейки матки, и как его вылечить?
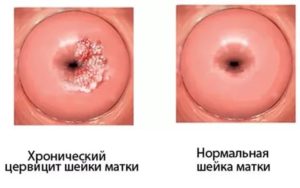
Хронический цервицит относится к тем типам гинекологических заболеваний, которые длительное время могут не проявляться. Возникает болезнь на фоне другой патологии репродуктивной системы, поэтому не всегда получает необходимое внимание.
Что такое хронический цервицит?
Цервицит в хронической форме – это воспаление шейки матки, которое затрагивает слизистую оболочку влагалищной и надвлагалищной части органа.
В ряде случаев воспалительный процесс способен распространяться на мышечный слой матки или затрагивать соединительную ткань. Патогенез заболевания зачастую связан с наличием в репродуктивной системе других воспалительных процессов или инфекции.
Коварство патологии заключается в полном отсутствии или неявной симптоматике, которая сводится порой к увеличению объема влагалищных выделений.
Хронический цервицит – причины
Для того чтобы определить фактор, спровоцировавший воспаление шейки матки, причины возникновения заболевания, врачам зачастую требуется провести комплексное обследование. При этом все возможные патогенетическике факторы принято разделять на две большие группы:
- Инфекционные – связанные с проникновением инфекционных агентов в половую систему. В большинстве случаев причиной становятся возбудители половых инфекций: гонококк, хламидии, трихомонада, генитальный герпес, вирус папилломы.
- Неинфекционные – факторы, не имеющие связи с инфекцией.
В группу неинфекционных причин относят:
- травмы шейки матки;
- аллергические реакции на контрацептивы;
- оперативные вмешательства на органах малого таза;
- наличие абортов в прошлом;
- проведение инвазивных диагностических процедур.
Отдельно принято выделять факторы риска, наличие которых в несколько раз повышает вероятность заболевания:
- гормональный дисбаланс;
- заболевания урогенитального тракта;
- беспорядочная половая жизнь;
- снижение защитных сил организма;
- сопутствующие заболевания (синдром Бехчета).
Чем опасен хронический цервицит?
Хронический цервицит шейки, не обнаруженный вовремя, ведет к распространению воспалительного процесса на соседние органы в малом тазу. Зачастую из-за отсутствия яркой симптоматики врачи сначала обнаруживают патологию, которая является следствием цервицита, а не само воспаление шейки матки.
Среди частых негативных последствий заболевания стоит выделить:
- вторичное бесплодие (спаечный процесс на фоне цервицита затрудняет зачатие);
- дисплазия половых органов;
- увеличение риска онкологических заболеваний;
- утолщение и гипертрофия стенок шейки матки.
Хронический цервицит – симптомы
Самим женщинам зачастую сложно выявить хроническое воспаление шейки матки, симптомы заболевания настолько смазаны, что большинство пациенток считает себя здоровыми. Увеличение объема влагалищных выделений и периодические болевые ощущения в животе и промежности связывают с временными колебаниями гормонального фона, поэтому не спешат обращаться к гинекологу.
При хронизации патологического процесса признаки воспаления настолько неявные, что в большинстве случаев патология обнаруживается при профилактическом осмотре.
Утолщенные и отечные складки цервикального канала становятся поводом для более тщательного обследования пациентки. В нижних слоях эндоцервикса при ультразвуковом исследовании отмечается разрастание клеток соединительной ткани.
Это и провоцирует усиление секреции цервикальной слизи, что проявляется усилением влагалищных выделений.
В зависимости от причины развития болезни, состояния слизистых оболочек, наличия или отсутствия патологий репродуктивной системы, по клиническому течению выделяют следующие формы хронического цервицита:
- активный;
- умеренно активный;
- неактивный.
Хронический активный цервицит
Данный термин используется, когда наблюдается хронический цервицит в стадии обострения.
В это время отчетливо заметны основные признаки воспалительного процесса, которые наблюдаются и при остром цервиците:
- мутные или желтые влагалищные выделения;
- появление гноя из половых путей;
- дискомфорт в области живота;
- тупые, тянущие боли внизу живота, отдающие в промежность;
- боль при мочеиспускании и во время секса;
- мажущие кровянистые выделения после полового акта;
- зуд и жжение в области влагалища.
Хронический умеренно активный цервицит
Про хроническое воспаление шейки матки с умеренной активностью говорят, когда симптоматика появляется только в период ремиссии. Основная клиническая картина заключается в появлении скудных слизистых влагалищных выделениях. Увеличение их объема отмечается в период перед менструацией или сразу после окончания месячных. Болевой синдром при этом отсутствует.
Хронический неактивный цервицит
Внешние признаки хронического цервицита в неактивной форме полностью отсутствуют. Женщины практически не предъявляют жалоб на плохое самочувствие, боли. Диагностировать патологию удается только в ходе обследования.
При осмотре пациентки в гинекологическом кресле врач отмечает наличие следующих симптомов:
- небольшая отечность слизистой;
- шейка матки уплотнена и увеличена в размерах;
- в экзоцервиксе присутствуют участки эрозии, возможны папилломатозные разрастания;
- мелкие точечные кровоизлияния на слизистой шейки.
При диагнозе цервицит лечение, алгоритм терапевтического вмешательства определяются характером причины, приведшей к патологии:
- Главной целью гинекологов является купирование воспалительного процесса путем осуществления противовирусной, антибактериальной терапии (в зависимости от типа патогена).
- После того как инфекция подавлена, приступают к восстановлению микрофлоры, нормализации рН влагалища.
- Одновременно с этим проводится иммуномодулирующее лечение. Чем лечить цервицит в конкретном случае определяют на основании результатов обследования.
Воспаление шейки матки – лечение, препараты
Чтобы поскорее ликвидировать воспаление шейки матки, лечение начинают сразу после постановки диагноза и выявления причины заболевания. Непосредственно от фактора, спровоцировавшего болезнь, зависят тип, дозировка, кратность и продолжительность приема медикаментов. Пациентки должны строго следовать врачебным назначениям, используя свечи при воспалении шейки матки согласно назначениям.
В зависимости от типа возбудителя используют следующие группы лекарственных средств:
- хламидийный цервицит – тетрациклины (Доксициклин, Мономицин), фторхинолоны (Максаквин), макролиды (Эритромицин);
- кандидозный хронический цервицит – противогрибковые препараты: Дюфлюкан, Пимафуцин;
- хронический цервицит на фоне генитального герпеса – Ацикловир, Валтрекс.
В отдельных случаях антибиотики при воспалении шейки матки бессильны. Хронический цервицит со значительным поражением слизистой оболочки порой требует применение хирургических методик лечения:
- криотерапия;
- лазеротерапия;
- диатермокоагуляция.
Лечение воспаления шейки матки народными средствами
Рассказывая о том, как и чем лечить воспаление шейки матки, врачи отмечают высокую эффективность отдельных народных средств. Однако использовать их можно только в качестве дополнения к основному курсу терапии и после разрешения врача. Среди действенных рецептов следующие.
Настой трав для спринцеваний
Ингредиенты:
- корень дягеля;
- зверобой;
- перечная мята;
- лабазник;
- цветки календулы;
- листья одуванчика;
- побеги черники;
- вода.
Приготовление, применение
- Травы смешивают в одинаковых пропорциях.
- На 1 л кипяченой воды берут 20 г приготовленной смеси.
- Ставят на водяную баню на 15 минут.
- Настаивают 2 часа.
- Процеживают и используют не менее 200 мл настоя для спринцеваний, не реже двух раз в день.
Отвар коры дуба
Ингредиенты:
- измельченная кора дуба – 30 г;
- вода – 1 л.
Приготовление, применение
- Сырье заливают кипятком и ставят на огонь.
- Варят 15 минут, снимают и процеживают.
- Остужают до температуры тела и проводят спринцевания 2-3 раза в день.
В норме плоский эпителий маточной шейки имеет бледно-розовый оттенок и гладкую поверхность. Однако в результате патологических процессов наблюдаются его припухлость и воспаленный вид. Непосредственно так выглядит цервикальная эктопия шейки матки с хроническим цервицитом. Нередко эти две патологии регистрируются вместе.
Во время диагностических мероприятий, кольпоскопии врачи регистрируют разрастание цервикального эпителия, который переходит на область влагалища. Данную картину врачи часто описывают как псевдоэрозию, которая развивается как результат хронического цервицита или длительного воспалительного процесса в репродуктивной системе.
Хронический цервицит и беременность
Диагноз хронический цервицит зачастую не является препятствием для наступления зачатия. Известны случаи, когда заболевание обнаруживалось уже при постановке женщины на учет по беременности.
Однако зачастую воспалительный процесс распространен и на маточную полость. Это чревато уменьшением толщины эндометриального слоя, что может отрицательно сказаться на процессе беременности.
Учитывая этот факт, врачи рекомендуют воздерживаться от половых контактов во время лечения цервицита или использовать контрацептивы.
Можно ли забеременеть при хроническом цервиците?
Врачи положительно отвечают на данный вопрос. Это подтверждают и факты, когда обнаруживается цервицит при беременности. Однако зачастую у женщин с данным заболеванием возникают проблемы с зачатием. Длительно текущий воспалительный процесс может распространяться на придатки матки (трубы, яичники).
Нарушение менструального цикла, отсутствие овуляции и сбой ее регулярности часто наблюдаются при хроническом цервиците и препятствуют зачатию. Воспалительный процесс в канале шейки провоцирует формирование спаек и рубцов, поэтому он теряет эластичность и нередко наблюдается нарушение его проходимости.
Лечить хронический цервицит при беременности трудно, а порой и невозможно. Запрет на использование отдельных групп антибиотиков зачастую заставляет врачей принимать выжидательную тактику. Все зависит от причины и типа возбудителя заболевания.
С целью диагностики назначают:
- бактериальный посев отделяемого шеечного канала;
- мазки из влагалища и уретры;
- определение уровня рН влагалищного секрета.
Подбор лекарственных средств осуществляется с учетом типа возбудителя, выраженности патологического процесса и срока беременности. Как лечить хронический цервицит в данной ситуации определяет врач. Только при учете всех названных факторов удается добиться ожидаемого результата. На малых сроках, в первом триместре беременности врачи придерживаются выжидательной тактики.
| Кандидозы у женщин – симптомы и лечение всех видов грибка Кандида Кандидозы у женщин, симптомы и лечение которых определяются типом и местом очага, встречаются часто. Развитие болезни способен спровоцировать даже стресс. Связано это с тем, что грибок присутствует в организме и является частью влагалищной микрофлоры. | Молочница у женщин: симптомы, причины, лечение. Молочница — злейший враг каждой женщины, способный нарушить все ваши планы. Те, кто уже сталкивался с этим недугом, знают, что очень трудно сосредоточиться или отвлечься, когда мучает нереальный зуд! Если вовремя обнаружить заболевание и сразу приступить к лечению можно избавиться от молочницы быстро, без рецидивов и осложнений. Самое главное — правильно определить, действительно ли речь идет о молочнице. |
| Гиперплазия эндометрия – лечение, которое быстро избавит от недуга Гиперплазия эндометрия, лечение которой зависит от типа патологии, трудно диагностируется на ранних стадиях. Основной симптом – нарушение менструального цикла. Опасность заболевания кроется в высоком риске перерождения в опухоль. | Аднексит – лечение антибиотиками и свечами, примерная схема Аднексит, лечение антибиотиками и свечами которого составляет основу терапии, занимает одно из первых мест гинекологических заболеваний. Перед началом лечения устанавливают причину патологии. В соответствии с этим составляют схему применения лекарств. |
Источник: https://womanadvice.ru/hronicheskiy-cervicit-chem-opasno-vospalenie-sheyki-matki-i-kak-ego-vylechit
Хронический цервицит: что это такое, причины, симптомы, как лечить
Хронический цервицит – патология, встречающаяся у 30% женщин, обратившихся к врачу-гинекологу с жалобами на состояние здоровья половой сферы.
От этой болезни страдают преимущественно женщины детородного возраста, ведущие активную половую жизнь.
Женщины в климактерическом и постклимактерическом периоде от цервицита практически не страдают.
Хронический цервицит шейки матки – это заболевание, в основе которого лежит активный воспалительный процесс цервикального канала, протекающее с периодами обострения и ремиссии.
Хроническое течение патология приобретает тогда, когда острая форма не была полностью вылечена.
Информация о том, что это такое, и как лечить будет рассмотрена далее.
Причины возникновения цервицита
Причины развития цервицита могут быть многообразны: они могут быть как инфекционной, так и неинфекционной природы. К наиболее распространённым этиологическим факторам следует отнести:
- инфекционные заболевания половой системы: хламидиоз, трихомониаз, гонорея, а также другие ИППП, которые вызваны стафилококками, стрептококками, микоплазмами, уреаплазмами, синегнойной и кишечной палочкой;
- травматические повреждения репродуктивных органов, которые могут быть следствием оперативного вмешательства (выскабливание матки и прерывание беременности) и даже неаккуратного гинекологического осмотра или некорректного проведения некоторых лечебных или диагностических манипуляций (установка внутриматочной спирали). Осложнённые роды также являются частой причиной травм шейки матки (надрывы, разрывы тканей);
- длительное использование внутриматочных средств контрацепции;
- гормональный сбой у женщин;
- наличие новообразований доброкачественного генеза на шейке матки.
В качестве этиологического фактора может выступать как один из выше перечисленных пунктов, так и сразу несколько.
Факторы, провоцирующие развитие патологии
В роли факторов, оказывающих провоцирующее действие на развитие таких заболеваний, как хронический цервицит, могут выступать:
- грубый половой контакт;
- общее снижение защитных сил организма (первичный или вторичный иммунодефицит);
- опущение половых органов;
- дисбиоз влагалища.
Подтолкнуть организм к развитию цервицита у молодых девушек могут: раннее начало половой жизни, частая смена половых партнёров, ранние роды.
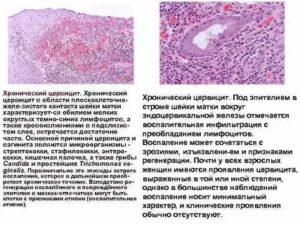
Клиническая картина хронического цервицита
На фото проявления хронического цервицита
Хронический цервицит может длительное время не беспокоить женщину.
Обнаруживается она часто тогда, когда пациентка обращается за помощью к специалисту по поводу инфекции мочеполовой системы.
Что касается цервицита у женщин, имеющего неинфекционную природу, то определить его наличие может только гинеколог при осмотре. Ведь в данном случае симптомы могут отсутствовать вовсе.
Клиническую картину заболевания можно разделить на 2 большие группы:
- то, что ощущает женщина:
- неинтенсивный болевой синдром, проецирующийся над лоном. Чаще носит ноющий или тянущий характер;
- периодически возникающие необильные кровянистые выделения из половых путей не связанные с менструальным циклом. В некоторых случаях можно отметить примесь гноя. Кровотечения имеют мажущий характер и проходят самостоятельно;
- слизистые выделения из влагалища с мутным оттенком, не связанные с конкретной фазой цикла;
- альгодисменорея (болезненные менструации);
- характерные признаки инфекционного процесса: жжение, зуд, выделения с неприятным запахом;
- при активном воспалительном процессе отмечается повышение температуры тела до субфебрильных цифр, слабость и общее недомогание;
- при переходе воспалительного процесса на мочевой пузырь появляются частые позывы к мочеиспусканию, сопровождающиеся болезненными резями.
- то, что видит врач:
- гиперемию (покраснение) слизистой оболочки;
- отёчность пораженных тканей (см. фото выше);
- слизистая рыхлая, может иметь следы эрозий и кровоподтёков.
Клиническая картина может варьировать в зависимости от степени запущенности болезни и индивидуальных особенностей организма женщины.
Классификация болезни
Классифицировать хроническое воспаление слизистой оболочки цервикального канала можно следующим образом:
- по этиологическому фактору:
- специфический цервицит, который вызван конкретными возбудителями ИППП;
- неспецифический – возникает под влиянием агентов неинфекционной природы или как следствие активного роста и размножения условно-патогенной микрофлоры влагалища;
- атрофический – результат воспалительного процесса, локализованного в истончённом экзоцервиксе и эндоцервиксе.
- по масштабу распространения воспалительного процесса:
- экзоцервицит – поражается только влагалищная часть маточной шейки;
- эндоцервицит – воспалена слизистая оболочка по ходу цервикального канала;
- диффузный – воспаление поражает всю слизистую оболочку;
- макулёзный – формируются локальные очаги воспаления, отдельные друг от друга.
- в зависимости от стадии активности воспалительного процесса:
Диагностический поиск
Поставить диагноз «хронический цервицит» может только квалифицированный врач-гинеколог после сбора анамнеза и проведения осмотра пациентки в зеркалах. При необходимости подтверждения диагноза или дифференциальной диагностики с другими заболеваниями шейки матки проводятся такие исследования, как:
- кольпоскопия – позволяет оценить состояние шейки матки и выявить эрозивные поражения, дисплазию, предраковые состояния. Выполняется с применением специального оборудования, которое увеличивает возможный угол обзора;
- анализ мазка, взятого из влагалища и цервикального канала для определения микрофлоры – бакпосев;
- цитология – определение клеточного состава в патологическом очаге;
- ПЦР-диагностика, ИФА, РИФ – позволяют выделить конкретного инфекционного агента, ставшего причиной развития болезни;
- трансвагинальное УЗИ – позволяет выявить утолщённую и деформированную шейку матки. В некоторых случаях – исключить онкологию.
- исследование гормонального статуса женщины.
Лечение хронического цервицита
Лечение цервицита может назначать только квалифицированный специалист. Заниматься самолечением, как и самодиагностикой категорически запрещено.
Нерациональная терапия может привести к усугублению состояния здоровья, прогрессированию заболевания и появлению осложнений.
Схема лечения определяется врачом в зависимости от причины появления ХР. цервицита и степени запущенности.
Консервативное терапия (медикаментозное лечение)
Если хронический цервицит вызван бактериальной патогенной флорой, то врач назначает антибактериальную терапию с учётом восприимчивости возбудителя к конкретному препарату. Медикаментозная терапия заболевания заключается в местном и системном воздействии. Местное лечение основано на применении:
- суппозиториев (свечи от цервицита), капсул, вагинальных таблеток – Гексикон, Тержинан, Полижинакс, Флуомизин и др. Свечей для восстановления нормальной микрофлоры влагалища – Ацилакт, Лактонорм;
- кремов;
- растворов – Димексид, серебра нитрат и др.
Системное воздействие включает в себя приём:
- витаминов;
- иммуномодуляторов – Виферон, Циклоферон, Кагоцел, Изопринозин, Гроприносин и т. д.;
- иммуностимуляторов – Полиоксидоний;
- пробиотиков и препаратов, нормализующих микрофлору влагалища и кишечника – Бифидумбактерин, Бактисубтил, Биогая.
Женщины в менопаузе, которым был выставлен данный диагноз (атрофическая форма), должны проходить курс гормонотерапии эстрогенами.
Свечи от цервицита оказывают противовоспалительное, заживляющее, антибактериальное или противовирусное средство (в зависимости от действующего вещества).
Лечить цервицит необходимо не прерывая терапевтический курс ни на один день. Терапия должно носит непрерывный и комбинированный характер. Если болезнь вызвана специфическими микроорганизмами, вирусами или грибами, то лечение должно проводиться у обоих половых партнёров одновременно.
Физиолечение
Физиотерапия в комплексе с основными методами лечения даёт хорошие результаты. Так, в острую фазу болезни показано проведение курса УВЧ или УФО на нижнюю часть живота. В стадии ремиссии и при подостром течении можно использовать такие методы воздействия, как: влагалищная лазеротерапия, электрофорез с магнием, СМТ.
Объяснит суть каждого метода и рассказать о том, что это такое, может только лечащий врач, назначающий ту или иную процедуру.
Оперативное вмешательство
Оперативное лечение применяется в том случае, если консервативные медикаментозные методики не принесли должных результатов.
В качестве радикального метода воздействия на хронический цервицит выступает коагуляция слизистой оболочки шейки матки в месте локализации патологического процесса (прижигания очага электродами образованием струпа, который со временем замещается нормальной здоровой тканью).
Хирургическое лечение цервицита применяется чаще всего тогда, когда он сопровождается развитием эктопии.
Кроме того, широко применяются такие методики, как:
- диатермокоагуляция – лазеротерапия – лазерная вапоризация. Преимуществами данного метода считаются: отсутствие рубцовых изменений, высокая эффективность и точность хирургического вмешательства;
- радиоволновая терапия – воздействие высокочастотного тока. Достаточно дорогая методика, требующая особых знаний и умений со стороны медиков. Радиоволны устраняют верхний изменённый слой клеток;
- криодеструкция – замораживание очага поражения азотом. Методика не нуждается в обезболивании, оставляет участки рубцовой ткани.
Нетрадиционное (народные методы терапии)
Лечение заболевания средствами народной медицины может использоваться в качестве дополнительной терапии к основным методам воздействия на патологический процесс. В настоящее время наибольшей популярностью пользуются такие средства, как:
- Настой ромашки. Для его приготовления необходимо 2 ст.л. аптечной ромашки настоять на 500 мл крутого кипятка на протяжении 20 минут. Отделить жидкую часть от цветков, хорошо смочить в ней марлевый тампон и ввести глубоко во влагалище на четверть часа. Повторять манипуляцию трижды в течение суток;
- Отвар коры дуба. Для приготовления противовоспалительного и вяжущего средства необходимо залить 1 ст. л. Измельчённой дубовой коры 500 мл крутого кипятка и оставить на водяной бане не более чем на четверть часа. Отвар тщательно процедить, дать остыть до температуры помещения и использовать для спринцевания дважды в сутки;
- Смесь лекарственных растений для приёма внутрь. Смешать в равных долях дубовую кору, полынь, цвет черёмухи. Добавить 2 части зелёных листьев малины и 3 части ягод можжевельника. Всё тщательно перемешать. 2 ст. л. полученной смеси засыпать в термос и залить 1 литром кипятка. Настаивать 12 часов. Принимать по 100 мл перед основными приёмами пищи трижды в сутки.
Цервицит, который не подвергается рациональной терапии, со временем приводит к тому, что появляются признаки развития эктопии. Хронический очаг воспаления провоцирует активную гипертрофию тканей слизистой оболочки цервикального канала. В результате чего внутренний слой, который выстилает канал, активно разрастается и выходит наружу.
Цервикальная эктопия шейки матки с хроническим цервицитом сравнивается с псевдоэрозией. И, если не уделять заболеванию должного внимания, на месте атипичных клеток с с инфильтратом со временем образуется истинная эрозия, которая станет предпосылкой для развития опухолевого процесса, в том числе злокачественной природы.
Профилактика хронического цервицита
С целью предупреждения любого гинекологического заболевания, в том числе такого, как хронический цервицит, каждая женщина должна посещать врача-гинеколога хотя бы 1 раз в 6 месяцев
Прогноз жизни
Если не лечить цервициты любого генеза, могут появиться осложнения, которые неблагоприятно сказываются на здоровье женщины. К ним можно отнести рубцевание слизистой оболочки, спаечный процесс, развитие неинвазивного рака.
Если заболеванием страдает молодая ещё не рожавшая женщина, то в будущем она имеет повышенный риск развития бесплодия.
записи по теме
Интересное
Источник: https://tvojajbolit.ru/ginekologiya/hronicheskiy-tservitsit-chto-eto-takoe-prichinyi-simptomyi-kak-lechit/
