Кишечная непроходимость
Кишечная непроходимость: Причины, симптомы, диагностика
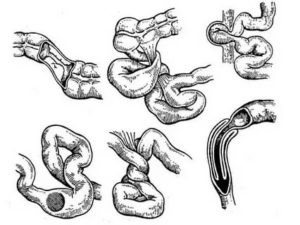
При всей своей мнимой несложности – трубки для выведения шлаков — кишечник играет важнейшую функцию для обеспечения жизнедеятельности человека.
Этот самый длинный орган (в совокупности толстая и тонкая кишка могут достигать длины более 6 метров у взрослого человека) не только помогает транспортировать и выводить остатки еды, но и переваривает пищу, усваивая питательные вещества и снабжая ими человека.
Многие не догадываются, что сила нашей иммунной системы, помогающей бороться с инфекциями, также во многом зависит от здоровья кишечника. Кроме того, в нем происходит синтез некоторых важных витаминов и гормонов.
Здоровый кишечник – это бодрость, прекрасный внешний вид, чистая кожа, стройная фигура и способность противостоять инфекциям и вредоносным бактериям.
Классификация
Тем не менее, достаточно часто в клинической практике у пациентов, обратившихся к врачу с жалобами на боли и вздутие живота, выявляют кишечную непроходимость – патологию, при которой прекращается или нарушается нормальное движение пищевого комка по кишечной трубке.
В зависимости от происхождения, не вдаваясь в медицинские подробности, непроходимость кишечника может быть механической и динамической.
По характеру течения заболевания чаще всего выделяют острую и хроническую формы.
В редких случаях у новорожденных встречается врожденная форма непроходимости кишечника из-за пороков внутриутробного развития, у некоторых пациентов, перенесших операции – спаечная форма.
Симптомы
Симптомы кишечной непроходимости должен знать каждый человек, так как в большинстве случаев эта патология требует быстрого хирургического лечения.
Человек, у которого по тем или иным причинам нарушилась перистальтика кишечника и остановилось движение частично переваренной желудком пищевой массы, внезапно чувствует схваткообразные боли разной силы в животе. Боли сопровождаются тошнотой и многократной рвотой.
На первых порах может наблюдаться диарея (опорожняются части кишки ниже препятствия), затруднено отхождение газов и стула. Полностью, вплоть до отвращения к пище, отсутствует аппетит.
Если вовремя не последовала медицинская помощь, где-то через сутки моторика кишечника (вместе с характерным урчанием) может прекратиться совсем, наблюдается сильное вздутие живота с перенапряжением мышц, снижается артериальное давление, наблюдается учащение сердечного ритма, обложенность налётом и сухость языка, нарушается работа многих органов и систем. Такое состояние крайне опасно и может привести при отсутствии лечения к необратимым последствиям.
Признаки хронической непроходимости похожи, но менее интенсивны и выражены: периодически у пациента возникает вздутие живота, запоры, сжимающие боли в области живота небольшой интенсивности. Симптомы проходят при принятии лекарств и соблюдении специальной диеты.
Механическая и динамическая непроходимость
Механическая кишечная непроходимость вызывается в организме так называемым заворотом кишок (из которых может даже образоваться узел), вызванным пищевыми перегрузками или тяжелыми физическими нагрузками на мышцы брюшного пресса (особенно сразу после еды).
Часто причинной бывает ущемление грыжи в грыжевых воротах или спаечная болезнь – более чем в половине всех случаев. Непроходимость может вызвать и банальная закупорка (пищевыми массами или каловыми камнями, попавшим инородным телом, некоторыми видами паразитов).
Еще одна частая причина – обтурация просвета кишки раковой опухолью.
Что касается динамической непроходимости, то она является следствием нарушений иннервации стенок кишечника, вызванных заболеваниями других органов и систем человека (при опухолях, травмах головного мозга, параличе, инсультах и других тяжелых нарушениях со стороны центральной нервной системы, при нарушении химического состава и водно-солевого баланса в организме, тяжелых формах отравлений и так далее). Снизиться или вовсе остановиться двигательная функция кишечника может и при недостатке в организме калия (гипокалиемия), который питает мышечные волокна и дает им возможность (в стенках кишечника в том числе) сокращаться и двигаться.
Самое главное, что должен запомнить человек, столкнувшийся с подобными симптомами — это сигнал для срочного вызова врача. Признаки непроходимости люди часто принимают за обострение или возникновение других заболеваний желудочно-кишечного тракта и пытаются справиться с ними самостоятельно, чего ни в коем случае нельзя делать. Болеутоляющие лекарства, спазмолитики, отвары лекарственных трав или злоупотребление слабительными средствами для облегчения состояния, при некоторых видах непроходимости могут значительно усугубить состояние пациента.
Отсутствие обследования и проведения соответствующего лечения, равно как и надежда только на средства народной медицины, могут привести к тяжелым осложнениям: кишечник «полностью закупоривается» с перерастяжением его стенки, вплоть до риска перфорации кишечника и калового перитонита. Исход такой степени заболевания в лучшем случае – инвалидность с удаленной частью кишки и выведенной колостомой на переднюю брюшную стенку, в худшем – летальный.
Постановка диагноза и лечение
При постановке диагноза врач-хирург, кроме симптомов, обязательно изучает историю болезни для исключения патологий со схожей симптоматикой: аппендицит, язвенная болезнь, острый холецистит, гинекологические воспалительные процессы у женщин. Назначаются дополнительные виды обследования: лабораторные анализы, УЗИ, ирригоскопия, колоноскопия или ректороманоскопия.
Хорошим по информативности методом является рентгенологическое исследование с проверкой проходимости кишечника в динамике. Для правильной диагностики непроходимости кишечника важными признаками являются степень вздутия живота и обезвоживания организма, периодичность и интенсивность «урчания» — перистальтических шумов.
Только специалист сможет решить: достаточно ли будет консервативного лечения (сифонные клизмы, эвакуация содержимого желудка и верхних отделов кишечника при помощи специальных зондов, капельное введение специальных лекарственных препаратов).
Если в течение нескольких часов улучшения состояния больного не наступило, основная симптоматика осталась, отхождение газов и стула не возобновилось — показана срочная хирургическая операция. Операция помогает быстро и эффективно устранить причину вздутия кишки и проводится под общей анестезией.
Сроки восстановления нормальной работы желудочно-кишечного тракта после такого вмешательства — около двух недель. Во время послеоперационного периода, кроме антибиотикотерапии и нормализации нарушенного водно-солевого обмена, назначается особая диета: сначала бульон, кисели и перетертая белковая пища, позже – продукты, показанные для всех людей с заболеваниями желудочно-кишечного тракта.Диета предусматривает максимально щадящий для кишечника режим: частое и дробное питание, отсутствие грубых волокон и крайних температур (слишком горячая или холодная пища), минимум соли и специй, много жидкости, запрет на продукты, способствующие запорам и метеоризму (бобы, грибы, копчености, жирная пища, яблоки, свежая сдоба, некоторые молочные продукты и т.д.
)
Специфических мер профилактики для исключения вероятности возникновения кишечной непроходимости просто нет – широк спектр причин, которые могут вызвать эту болезнь. Но здоровое чувство меры в питании, в распределении физических нагрузок, отсутствие самолечения и периодическая диспансеризация будут способствовать сохранению проходимости и здоровья кишечника на долгие годы.
Источник: https://b-apteka.ru/articles/kishechnaya-neprohodimost
Кишечная непроходимость — что это такое, как проявляется, профилактические меры
Внимание! Самолечение может быть опасным для вашего здоровья.
Согласно статистическим данным, около 5% всех неотложных состояний в абдоминальной хирургии составляет такое заболевание, как острая кишечная непроходимость. Несмотря на незначительную распространенность, заболевание считается очень серьезным, связано это с высоким риском развития послеоперационных осложнений, вплоть до летального исхода (до 20 % от всех случаев).
Что такое кишечная непроходимость
Кишечная непроходимость — это синдром, характеризующийся нарушением перемещения содержимого кишечника, сопровождающийся типичной клинической картиной.
Больного беспокоят резкая схваткообразная боль в области живота, рвота, запор и метеоризм. Заболевание не является самостоятельной нозологической формой, его скорее можно считать сопутствующим при различных патологиях желудочно-кишечного тракта.
Своевременная диагностика и правильно назначенное лечение позволяет не только избавить больного от неприятных симптомов, но зачастую и спасти жизнь.
Непроходимость кишечника в подавляющем большинстве случаев требует экстренного хирургического вмешательства.
Варианты классификации кишечной непроходимости
Заболевание делится на несколько клинических форм в зависимости от анатомических особенностей, патогенеза, выраженности симптомов. Каждая разновидность требует индивидуального подхода при назначении лечебных мероприятий.
По механизму развития выделяют следующие формы:
- механическая (обтурационная, странгуляционная и смешанная);
- динамическая (спастическая и паралитическая);
- сосудистая.
Место нахождения препятствия для полупереваренных частиц пищи определяется инструментальными методами диагностики. Выполняется рентгенографическое или ультразвуковое исследование брюшной полости.
Формы кишечной непроходимости в зависимости от локализации:
- высокая тонкокишечная;
- низкая тонкокишечная;
- толстокишечная непроходимость.
По клинической картине болезнь может быть острой, подострой, хронической. Наиболее опасна острая форма заболевания. Она требует экстренного хирургического вмешательства. В большинстве случаев промедление может стоить жизни пациента.
По степени нарушения проходимости кишечника:
- полная кишечная непроходимость (полностью закрыт просвет кишечника);
- частичная кишечная непроходимость.
Причины развития кишечной непроходимости у человека
Механическая кишечная непроходимость возникает при закупорке кишечника инородными предметами, желчными или каловыми камнями, раковыми опухолями кишок или соседних органов (обтурационная форма). Также она может развиться в результате спаек брюшной полости после операций, заворотов кишок, ущемления грыжи, образовании узлов из петель кишечника (странгуляционная форма).
Динамическая кишечная непроходимость развивается вследствие спазма или же, напротив, паралича мышечных волокон кишечника. При этом нарушается перистальтика кишечника и, как следствие, продвижение его содержимого.
Спазм мускулатуры может быть обусловлен механическим раздражением стенок ЖКТ инородными телами, глистными инвазиями, возникать при тупых травмах живота, почечной колике, некоторых острых заболеваниях сердечно-сосудистой и дыхательной систем.
Паралич кишки чаще всего развивается вследствие тяжелых пищевых отравлений, перитонита.
Сосудистая кишечная непроходимость является следствием закупорки кровеносных сосудов брыжейки тромбами или пузырьками воздуха.
Кишечная непроходимость более характерна для пожилых людей или лиц, перенесших оперативные вмешательства на органах пищеварительной системы (кишечник, желудок).
У новорожденных и грудных детей развитие кишечной непроходимости может быть обусловлено врожденными пороками пищеварительного тракта (атрезия, удвоение).У младенцев в возрасте с 3 до 9 месяцев чаще выявляется инвагинация (наложение части кишки в полость другой), связано это с неправильным введением прикорма.
Признаки кишечной непроходимости
Главными признаками заболевания являются:
- Схваткообразные нестерпимые боли в животе, рвота, задержка стула и газов.
- При заворотах или узлах на кишечнике боли с самого начала очень интенсивные, невыносимые. У больного может развиться болевой шок.
- При других видах кишечной непроходимости характер болевого синдрома носит нарастающий характер по мере усиления нарушения проходимости кишечника. Пациент при этом стонет, пытается занять вынужденное положение, приносящее временное облегчение (садится на корточки, поджимает ноги к животу в положении лежа на боку).
- На пике болевого синдрома у больного можно выявить учащенное сердцебиение, липкий холодный пот, бледность кожных покровов. Бывает так, что нестерпимые боли неожиданно прекращаются, больному становится легче. Это видимое благополучие может являться началом развития осложнения — перитонита, боль при этом не ощущается вследствие отмирания нервных окончаний и некроза пораженного участка кишечника. Такое состояние требует незамедлительного проведения абдоминальной операции.
- По выраженности рвоты лечащий врач может предположить локализацию расположения препятствия в пищеварительном тракте. Так, при тонкокишечной непроходимости рвота будет многократной, неукротимой, не приносящей облегчения. Вначале рвотные массы содержат пищу, затем желчь и отделяемое верхних отделов кишечника с характерным запахом.
- При толстокишечной непроходимости, рвота является одним из признаков общей интоксикации организма, появляется через 12 часов или сутки от начала заболевания, повторяется, как правило, не больше двух раз.
Также для непроходимости в толстом кишечнике характерна задержка стула и газов. Каловые массы не отходят ни самостоятельно, ни после клизмы. Живот у пациента будет вздутым, несимметричным из-за скопившихся газов.
При тонкокишечной непроходимости задержки стула первое время может и не быть. На ранней стадии формирования кишечной непроходимости перистальтика кишечника видна на глаз и сопровождается характерными звуками.
В поздней стадии, при присоединении осложнений в виде некротических изменений и перитонита, перистальтических шумов нет.
В случае несвоевременного оказания медицинской помощи развитие заболевания неизбежно приводит к появлению интоксикационного синдрома. Больного беспокоит озноб, одышка, повышается температура, нарушается мочеотделение, заостряются черты лица, появляются признаки обезвоживания организма. Это свидетельствует о проникновении инфекции в брюшную полость (перитонит) или в кровь (сепсис).
Диагностика и лечение заболевания
Для постановки правильного диагноза необходимо проведение ряда исследований.
Клиническое исследование:
- осмотр больного (оценивается внешний вид, состояние слизистых оболочек, цвет кожных покровов и прочее);
- измерение температуры;
- измерение пульса и кровяного давления;
- пальпация и аускультация;
- ректальное исследование.
Вначале лечащий врач проводит тщательный осмотр. При кишечной непроходимости до развития перитонита живот при пальпации безболезненный, появление болезненности свидетельствует о присоединении осложнения в виде перитонита. Также при пальпации иногда можно выявить наличие опухоли или инородного тела в кишечнике, инвагинацию кишки.
При аускультации брюшной полости выслушивается перистальтические шумы (до развития перитонита). Обязательно следует провести пальцевое ректальное исследование, при толстокишечной непроходимости можно обнаружить баллонообразную растянутость прямой кишки, отсутствие в ней стула. Для женщин обязателен осмотр гинеколога для исключения опухолей малого таза, приводящих к сдавлению кишечника.
Лабораторные исследования
Лечащим врачом или врачом приемного отделения при подозрении на кишечную непроходимость обязательно должны быть назначены следующие анализы:
- ОАК с лейкоформулой и СОЭ;
- ОАМ;
- развернутое биохимическое исследование крови.
В ОАК в первые часы от начала заболевания может и не быть явных изменений, затем начинает нарастать количество лейкоцитов, в лейкоцитарной формуле наблюдается сдвиг влево (увеличение числа палочкоядерных нейтрофилов), увеличивается СОЭ. Признаки сгущения крови (эритроцитоз и увеличение количества гемоглобина) развиваются вследствие сильного обезвоживания и интоксикации организма.
Из биохимических показателей диагностическую ценность при кишечной непроходимости играет изменение концентрации хлоридов в крови и остаточного азота. Чем выше расположено препятствие в кишечнике, тем быстрее начинает снижаться содержание хлоридов в крови.
Так, при патологии в верхних отделах уровень хлоридов падает уже через 8-16 часов от начала болезни, а при толстокишечной непроходимости не ранее чем через сутки.
Объяснить такое изменение одного из показателей водно-электролитного баланса в организме человека можно потерей жидкости с рвотными массами.Основными компонентами остаточного азота считаются мочевина и креатинин, образующиеся при распаде белковых фракций крови.
В данном случае нарастание симптомов интоксикации стимулирует ускоренное расщепление белка в тканях, вследствие чего в крови пациента наблюдается увеличение концентрации как мочевины, так и креатинина.
Также отмечается снижения количества некоторых микроэлементов, белка и витаминов. Характерен для кишечной непроходимости синдром Самарина — гипокалиемия, гипохлоремия, гипопротеинемия, гиповитаминоз и гипоксия.
При данной патологии отмечается уменьшение количества выделяемой мочи, причем чем серьезней процесс, тем ее меньше. Полное прекращение отхождения мочи — очень плохой прогностический признак. При присоединении осложнений в ОАМ отмечается появление эритроцитов, цилиндров, белка. Это свидетельствует о некротических изменениях в результате действия токсинов на почки.
Инструментальные методы исследования
Обзорная рентгеноскопия брюшной полости выполняется без предварительной подготовки больного к исследованию. На снимке брюшная полость будет равномерно затемнена, места препятствия можно определить по участкам просветлений. Более светлыми областями на рентгене выглядят скопления газа.
Классическим рентгенологическим признаком непроходимости считается наличие чаш Клойбера — участки кишки, заполненные газом над горизонтальным уровнем жидкости похожи на перевернутую чашу. Таких чаш может быть несколько, находиться они могут в разных отделах живота.
Отличительным чертой, позволяющей поставить диагноз непроходимости, является именно четкие контуры областей, заполненных газов. При некоторых других заболеваниях, например, пищевых токсикоинфекциях, газ беспорядочно расположен по всей брюшной полости, четких границ нет.
Также рентгенологически можно увидеть вздутие петель кишечника в виде светлых полос.Иногда, для более точной диагностики, рентген делают с использованием контраста — бария. Контраст можно ввести перорально (через рот) или при помощи клизмы (ирригоскопия).
Пероральный бариевый тест информативен при подозрении на механическую форму тонкокишечной непроходимости, применяется при стабильном состоянии больного. Он необходим для решения вопроса о возможности консервативного лечения.
При ухудшении состояния пациента после введения бариевой смеси исследование немедленно прекращается.
Ультразвуковое исследование применяется в качестве дополнительного, позволяет оценить:
- диаметр кишки,
- толщину и структуру ее стенок,
- характер перистальтических движений,
- наличие скопления жидкости и газа в брюшной полости.
Колоноскопия — исследование нижних отделов кишечника при помощи эндоскопа, позволяющего визуально оценить состояние внутренней оболочки кишки, наличие в ней дефектов или препятствий. Применяется при подозрении на толстокишечную непроходимость.
В особо сложных случаях выполняется лапароскопия — в брюшную полость через небольшой разрез вводится датчик с камерой на конце. При ее помощи можно тщательно рассмотреть нужные органы, а по возможности сразу же провести лечение (рассечение спаек и прочее).
При подозрении на кишечную непроходимость больной подлежит госпитализации в хирургический стационар. Перед врачом стоит непростая задача, необходимо отличить непроходимость от других острых заболеваний брюшной полости. К ним относятся прободные язвы пищеварительного тракта, воспаление аппендикса, холецистит, внематочная беременность.
Лечение кишечной непроходимости может быть:
- Консервативное. Пациенту прописываются препараты, облегчающие болевой синдром, снимающие спазмы и ускоряющие эвакуацию пищи по ЖКТ. При необходимости желудок и кишечник освобождается от содержимого при помощи зонда или сифонных клизм. Водно-солевой баланс нормализуется за счет внутривенного введения растворов электролитов. Медикаментозное лечение показано больным с легкими формами кишечной непроходимости.
- Оперативное. В зависимости от причины заболевания принимаются меры по ее устранению. Например, при опухолях кишечника, пораженная часть иссекается, концы здоровой кишки сшиваются между собой. При заворотах кишок во время операции хирурги раскручивают петли кишечника, промывают их и укладывают обратно в брюшную полость. Иногда бывает так, что причину непроходимости устранить невозможно из-за различных факторов. Тогда на кишечник накладывается колоностома, которая позволяет вывести каловые массы наружу и облегчить состояние больного.
Прогноз зависит от ряда факторов. Это степень тяжести заболевания, возраст больного, наличие у него сопутствующих хронических патологий. Особенно тяжелое течение болезни характерно для пожилых онкологических пациентов.
Возможные профилактические меры
Болезнь легче предупредить, чем вылечить. Поэтому стоит следить за своим здоровьем и выполнять определенные мероприятия с целью предотвращения развития кишечной непроходимости.
Некоторые из них перечислены ниже:
- здоровое питание (обязательно содержащее растительную клетчатку);
- ежедневно употреблять 1,5 — 2 литра чистой воды;
- физическая нагрузка;
- отказ от вредных привычек;
- своевременное прохождение профосмотров с целью ранней диагностики онкологии;
- профилактика и лечение глистных инвазий;
- лечение хронических заболеваний.
Ни в коем случае не стоит заниматься самолечением. При появлении каких-либо симптомов заболевания стоит немедленно обратиться к врачу!
по теме
Источник: https://bolit.net/bolezni/144-kishechnaja-neprohodimost.html
Кишечная непроходимость – причины, симптомы, операция, прогнозы
Кишечная непроходимость — это острое состояние, которое возникает из-за нарушения движения кишечного содержимого. Оно может появиться из-за сниженной моторной функции желудочно-кишечного тракта или вследствие появления механического препятствия.
Чаще кишечную непроходимость диагностируют у мужчин 40-60 лет1, женщины болеют чуть реже. Весной и летом обращений к доктору становится больше из-за повышения количества грубой клетчатки в пище.
Пациенты с кишечной непроходимостью составляют до 5% среди экстренно госпитализированных в хирургическое отделение.
Классификация кишечной непроходимости
По происхождению заболевание может быть врожденным и приобретенным. Врожденная кишечная непроходимость возникает из-за неправильного формирования кишечной трубки.
По функциональным изменениям кишечная непроходимость классифицируется как:
- Динамическая — вызванная нарушением нормальной моторики:
- спастическая;
- паралитическая.
- Механическая — вызванная препятствием для движения каловых масс:
- обтурационная — перекрытие просвета кишки извне или изнутри;
- странгуляционная — вызванная заворотом или ущемлением кишечной петли, с нарушением кровоснабжения пораженного отдела кишки;
- смешанная (например, при спайках в брюшной полости).
По уровню нахождения препятствия:
- тонкокишечная;
- толстокишечная.
Причины кишечной непроходимости
К развитию кишечной непроходимости предрасполагают некоторые анатомические особенности организма: долихосигма (удлиненная сигмовидная кишка), мегаколон (расширение ободочной или всей толстой кишки). Кроме того, появлению патологии способствуют:
- спайки и новообразования брюшной полости;
- опухоли и инородные тела кишечника;
- желчнокаменная болезнь;
- грыжи передней стенки живота;
- глистные инвазии;
- несбалансированное питание.
Пусковым фактором для кишечной непроходимости может стать:
Одна из частых причин кишечной непроходимости — ущемление грыжи
shutterstock.com
- переедание;
- непривычная физическая нагрузка;
- расстройство моторной функции кишечника (спазм, запор);
- резкое повышение внутрибрюшного давления (кашель, поднятие тяжестей, натуживание);
- длительный запор с формированием каловых камней;
- сдавление кишечника опухолью извне, либо рост новообразования в просвет кишки;
- попадание инородного тела.
Кроме того, динамическая кишечная непроходимость может развиться при таких патологиях, как:
- черепно-мозговая травма;
- травма позвоночника;
- ишемический инсульт;
- интоксикации при тяжелой почечной, печеночной недостаточности;
- кетоацидоз при декомпенсированном сахарном диабете;
- перитонит;
- острый инфаркт миокарда;
- острый панкреатит;
- сочетанная травма;
- почечная колика;
- отравление солями тяжелых металлов, никотином;
- кишечные инфекции;
- тромбозы брыжеечных артерий (снабжающих кровью кишечник).
Во всех этих случаях нарушается нормальная нервная регуляция кишечника, что приводит к его параличу и, как следствие, нарушению движения содержимого.
Страдает и функция слизистой оболочки кишки. В норме в просвет кишечника выделяется до 10 литров пищеварительных соков, но большая их часть всасывается обратно. При кишечной непроходимости обратное всасывание жидкого содержимого кишечника нарушается и оно скапливается в просвете кишки. В организме начинает нарастать обезвоживание.
В самой же пораженной кишке повышается давление, начинаются бродильные и гнилостные процессы, провоцирующие повышенное газообразование. Из-за этого сдавливаются сосуды и страдает кровообращение слизистой оболочки, которая становится проницаемой для скопившихся в просвете кишечника токсинов. Собственно, с обезвоживанием и интоксикацией и связаны основные симптомы заболевания.
Симптомы кишечной непроходимости
Проявления кишечной непроходимости можно разбить на 3 стадии.
Начальная фаза. Продолжается от 2 до 12 часов.
На этой стадии преобладает внезапно возникшая сильная боль. Если просвет кишечника перекрыт, боли схваткообразные, с интервалом в 2-3 минуты (это связано с прохождением перистальтической волны). При странгуляционной непроходимости боли постоянные, очень сильные, вплоть до развития шока.
По мере развития застоя возникает рвота, сначала съеденной пищей, потом гнилостными массами с каловым запахом. Чем ближе к желудку участок непроходимости, тем раньше начинается рвота.
Также для этого периода характерна задержка стула и газов. При тонкокишечной непроходимости возможны поносы, так как организм рефлекторно пытается освободиться от кишечного содержимого.
Однако отхождение стула не приносит облегчение пациенту.
На этом этапе перистальтика кишечника часто усилена, вплоть до того, что видна через стенку живота, а звуки кишечной деятельности слышны на расстоянии.
Температура нормальная или пониженная.
Фаза мнимого благополучия (до 36 часов от начала непроходимости)
В этот период боль из схваткообразной становится постоянной. При этом ее интенсивность снижается, что расценивается пациентами как улучшение. На самом деле в это время начинается омертвение стенки кишки на фоне нарушенного кровообращения. Перистальтика кишечника ослабевает, живот вздувается, часто выглядит асимметрично. Отхождение стула и газов прекращается полностью.
Терминальная стадия или фаза перитонита
Живот резко вздут, крайне болезненный, твердый. Температура повышена до 38-39 градусов. На первый план выходят проявления тяжелой интоксикации и обезвоживания, резко падает артериальное давление, из-за чего нарушается кровоснабжение жизненно важных органов и развивается полиорганная недостаточность (нарушение деятельности сердца, почек, мозга).
Диагностика
Диагностика начинается с данных анамнеза (опроса больного) и его осмотра. Из расспроса можно узнать о перенесенных пациентом операциях на брюшной полости, переедании, наличии рыж и грубой растительной пищи в рационе.
При осмотре заметно вздутие живота: на ранних стадиях часто асимметричное, на поздней — равномерное. Также можно обнаружить ущемленную грыжу. Во время болевой схватки нередко видна перистальтическая волна и вздутые петли кишечника.
Основной метод диагностики кишечной непроходимости — рентгенография брюшной полости. Она позволяет увидеть горизонтальные уровни жидкости в петлях кишечника и скопления воздуха над ними (этот признак называется чаши Клойбера). Также бывают видны растянутые, заполненные воздухом участки кишечника и складки слизистой оболочки.
Рентгенографические признаки кишечной непроходимости: растянутые петли кишечника, чаши Клойбераshutterstock.com
В случаях, когда состояние больного не слишком тяжелое и есть вероятность самопроизвольного разрешения кишечной непроходимости (например, после ручного удаления каловых камней из прямой кишки или в случае так называемого «заворота кишок» для контроля движения каловых масс назначают рентгенографию кишечника с контрастом). Это метод исследования позволяет оценить состояние кишечника в динамике.
При толстокишечной непроходимости может быть назначена колоноскопия. Она позволяет обнаружить острый процесс и при необходимости провести интубацию толстой кишки, восстановив движение ее содержимого. После нормализации общего состояния больного удаление опухоли проходит более благоприятно.
Если по каким-то причинам сделать рентгенографию кишечника нельзя, может быть рекомендовано ультразвуковое исследование брюшной полости. Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови.
Лечение кишечной непроходимости
Пациента с подозрением на это заболевание нужно немедленно госпитализировать в хирургический стационар.
Если кишечная непроходимость странгуляционная (например, при ущемлении грыжи), необходима экстренная операция.
При обтурационной кишечной непроходимости возможна консервативная терапия.
Она включает:
- аспирацию (отсасывание) желудочного и кишечного содержимого — при динамической непроходимости нормализация давления в кишечнике может способствовать восстановлению нормальной моторики;
- сифонную клизму — позволяет вывести каловые камни, газы и кишечное содержимое;
- внутривенное введение растворов электролитов для коррекции обезвоживания;
- спазмолитики.
Если консервативная терапия неэффективна в течение двух часов, рекомендуется операция для восстановления проходимости кишечника.
После коррекции острого состояния назначают симптоматическую терапию (обезболивающие и гастропротекторы, способствующие восстановлению слизистой оболочки кишечника).
Прогноз и профилактика кишечной непроходимости
Прогноз заболевания серьезный — смертность составляет около 8%. Многое зависит от сроков госпитализации пациентов. Если на ранних стадиях процесса прогноз в целом благоприятный, то после развития перитонита летальность резко увеличивается.
Профилактика кишечной непроходимости состоит в правильном сбалансированном питании, предупреждении запоров, своевременном лечении грыж брюшной стенки.
[1] И.В Маев, Е.А. Войновский, О.Э Луцевич и соавт. Острая кишечная непроходимость (методические рекомендации). Доказательная гастроэнтерология, 2013.
Источник: https://vseojkt.ru/bolezni/kishechnaya-neproxodimost
Симптомы кишечной непроходимости у взрослых
Кишечная непроходимость – это острое заболевание желудочно-кишечного тракта, при котором в кишечнике образовывается препятствие для выхода каловых масс. Это очень болезненное состояние, которое может привести к летальному исходу, если вовремя не обратиться за медицинской помощью. Непроходимость может возникнуть в любом возрасте, начиная от новорожденных, заканчивая пожилыми людьми.
Симптомы этого заболевания очень часто принимают за признаки других болезней желудочно-кишечного тракта и пытаются справиться с ними самостоятельно. Этого делать категорически нельзя, так как только вовремя предоставленная врачебная помощь может спасти жизнь пациенту. Это заболевание лечиться только в стационаре хирургического отделения.
Виды и причины
Существует несколько разновидностей КН.
1. Согласно причинам возникновения различают врожденную и приобретенную формы. Врожденная форма выявляется в младенческом возрасте и вызвана аномалиями развития тонкой или толстой кишки. Приобретенная форма становится результатом определенных процессов, которые проходят в организме человека, как правило, в более взрослом возрасте.
2. Различают также функциональную и механическую КН.
Функциональная КН — возникает как результат негативных процессов в кишечнике, после которых он полностью или частично прекращает функционировать. Причинами возникновения закупорки такого типа могут стать разнообразные факторы:
- сопутствующие заболевания ЖКТ;
- воспаления брюшной полости (а именно, такие болезни, как аппендицит, холецистит, панкреатит, перитонит);
- операции, которые проводились на брюшной полости;
- внутренние кровотечения;
- травмы живота;
- обильная тяжелая еда в большом количестве после долгого голодания;
- кишечная колика.
Все эти процессы могут привести к функциональной закупорке кишки, которая проявляется в двух формах: как спастическая и как паралитическая закупорка. Спастическая КН характеризируется спазмом определенного участка кишок.
Спазм может проявляться в тонкокишечном или в толстокишечном отделах.
На более поздних сроках заболевания, через 18-24 часа после начала спазмолитической закупорки может проявиться паралитическая форма, при которой парализуется весь кишечник.
Второй вид заболевания – механическая КН. В отличие от функциональной формы, при механической разновидности моторика кишечника продолжает активно работать, но существующая преграда мешает ему вывести каловые массы наружу. В свою очередь, механическая закупорка делиться на две формы относительно того, появились ли при закупорке нарушения кровообращения в желудочно-кишечном тракте.
А) Странгуляционная непроходимость. В этом случае наблюдаются нарушения кровообращения в желудочно-кишечном тракте. Причины такого явления следующие:
- запущенная грыжа (кишечные петли ущемляются в грыжевом отверстии);
- спайки;
- перекручивание кишечных петель вследствие жизнедеятельности кишечника;
- образование узлов в кишках.
Б) Обтурационная кишечная непроходимость, при которой нарушение кровообращения ЖКТ не наблюдается. Как правило, она возникает, когда кишки закупориваются
- инородным телом;
- комком глистов;
- опухолями (опухоль может возникнуть как в кишке, так и в других органах, например, опухоли матки, почек, поджелудочной железы могут закупоривать кишки);
- каловым камнем.
По клиническому течению различают острую и хроническую формы кишечной непроходимости. Острая форма КН проявляется резко и болезненно, с каждым часом все усугубляясь, плоть до летального исхода. Хроническая форма вызвана ростом спаек или опухолей в желудочно-кишечном тракте.
Она развивается очень медленно, время от времени напоминая о себе симптомами метеоризма, запора и поноса, чередующихся между собой.
Но рано или поздно, когда опухоль вырастает до определенного состояния, она закупоривает кишку полностью, и проблема переходит в острую фазу со всеми негативными последствиями.
Важно заметить, что существует основной комплекс симптомов кишечной непроходимости, которые проявляются одинаково в любом возрасте. Так, признаком кишечной непроходимости на раннем этапе являются три основных симптома:
- боль в животе (чаще всего он наблюдается в районе пупка);
- запор и невозможность выхода газов;
- рвота.
Через 12-18 часов к течению кишечной непроходимости могут добавиться новые симптомы:
- выраженная перистальтика;
- живот раздувается и принимает неправильную форму;
- наблюдаются кишечные шумы, урчание;
- обезвоживание;
- сухость во рту.
На третьи сутки после возникновения болезни, если не начать своевременное лечение, у больного начинается лихорадка и шоковое состояние. Исходом такого состояние может быть перитонит и смерть больного. Это является серьезным заболеванием, при котором очень важно вовремя обратиться за медицинским лечением.
Есть некоторые особенности симптомов непроходимости, которые должен знать каждый.
Рвота. Рвота при кишечной непроходимости сначала имеет цвет и запах желудочных масс, но через некоторое время она приобретает желтоватый цвет и запах кала.
Это происходит тогда, когда кишечник, не имея возможности освободиться от каловых масс естественным путем, использует для их эвакуации путь через желудок.
Как правило, это касается ситуаций, когда возникает тонкокишечная непроходимость.
Если случается толстокишечная непроходимость, то кишечник не в состоянии «вытолкать» все каловые массы вспять по длине кишок. В этом случае в животе происходит бурление, урчание, «переливание», болезненные спазмы, но не происходит облегчения в виде рвоты, хотя постоянная тошнота присутствует.
Понос. Иногда при кишечной непроходимости может проявляться кровавый понос. Он свидетельствует о внутреннем кровоизлиянии.
Послеоперационный период
В большей степени послеоперационный период при непроходимости кишечника зависит от тяжести состояния больного и проведенной операции. Как правило, в первые несколько дней пациенту назначается постельный режим.
В первое время питание может вводиться больному внутривенно. Спустя несколько дней можно принимать перетертую белковую пищу. Далее назначается диетический стол №2.
Наряду с этим проводиться медикаментозное лечение.
Назначаются антибактериальные препараты во избежание воспалительных процессов в организме. Кроме того, необходимо нормализовать водно-солевой обмен, который был нарушен во время заболевания.
Для этого назначаются специальные препараты внутривенно или подкожно.
После выписки необходимо придерживаться диеты №4, которая создана для людей с заболеваниями желудочно-кишечного тракта.
Диета
После лечения любой формы кишечной непроходимости необходимо строго следить за питанием и придерживаться диеты.
Как и при любом заболевании кишечника, при КН показано есть часто и маленькими порциями. Это снижает нагрузку с ЖКТ, дозирует выделение желудочных соков и желчных кислот, облегчает работу тонкого и толстого кишечников.
Избегайте есть слишком горячую и слишком холодную пищу. Также не ешьте грубую пищу, которая тяжело переваривается. Минимизируйте употребление соли. Пейте много воды.
В первый месяц после операции питайтесь перетертой пищей. Разрешены следующие продукты:
- крупы (манная, гречневая, рисовая, овсяная крупы);
- нежирные сорта мяса и рыбы;
- овощи после термической обработки, не вызывающие вздутие живота;
- фрукты, не вызывающие вздутие живота, перетертые, можно печеные;
- нежирный творог, ацидофилин;
- компоты и кисели из фруктов и ягод.
При кишечной непроходимости категорически запрещены продукты, способствующие метеоризму, запорам:
- жирное мясо, рыба;
- крупы, которые тяжело перевариваются (пшенная крупа, перловка);
- бобовые, грибы;
- копченые, соленые, острые, пряные продукты;
- газировки, кофе, алкоголь;
- сладости и шоколад;
- свежий хлеб и сдобная выпечка;
- белокачанная капуста;
- яблоки;
- кефир, сметана, сыр, сливки, молоко.
Осложнения
Кишечная непроходимость является очень опасным заболеванием с серьезными осложнениями, которые возникают уже на 2-3 сутки. Если вовремя не обратиться к врачу, то можно очень усугубить ситуацию вплоть до летального исхода. Через несколько суток после начала острой закупорки тонкого или толстого кишечника могут начаться такие негативные процессы, как перфорация кишки.
Перфорация кишки при КН случается тогда, когда происходит омертвение (некроз) какой-то части кишки из-за нарушения кровообращения. Так как долгое время каловые массы скапливаются, не имея выхода, и под их давлением происходит разрыв стенки омертвевшей кишки, так ее стенки теряют эластичность.
Перитонит – инфицирование брюшной полости. Как правило, возникает вследствие перфорации кишки и попадания каловых масс в брюшину. При перитоните показано срочное хирургическое вмешательство.
Профилактика
Для того, чтобы минимизировать появление кишечной непроходимости или исключить ее рецидив после операции, необходимо придерживаться следующих правил.
- Своевременно лечить заболевания желудочно-кишечного тракта, которые могут напрямую вызвать КН: паховая грыжа и пупочная грыжа, опухоли в кишечнике и других органах, близких к нему.
- При вынужденных операциях на брюшной полости отдавайте предпочтение лапароскопическим способам хирургического вмешательства, поскольку после лапароскопии образование спаечных процессов минимальное.
- Придерживайтесь дробного питания. Переедание может негативно сказаться на кишечнике после операции непроходимости, которая проводилась ранее. Исключите из рациона вредную пищу.
- Активный образ жизни очень важен для здоровья ЖКТ, поскольку держит на необходимом уровне моторику кишечника.
Источник: https://zabolevanija.net/kishechnaya-neprokhodimost-simptomy-lechenie/
