Колит неуточненный
Колит кишечника: симптомы, 9 видов, 16 запрещенных продуктов
В ритме сегодняшней жизни часто не получается уследить за качеством и регулярностью собственного питания. От этого и возникают основные проблемы в области желудка, учащаются жалобы на болевые ощущения.
Хронический колит кишечника — это заболевание, связанное с появлением воспалительных процессов в слоях толстого кишечника. Всегда сопровождается нарушением функций моторики и секреции.
Такой проблеме наиболее подвержены люди, которые ранее сталкивались с расстройствами в области пищеварения.
Виды колита
Во всем мире колиты принято делить по течению, форме, локализации и причинному фактору. По течению течению колит может быть острым и хроническим.
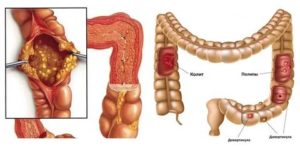
Воспалением может поражаться слепая кишка (тифлит), поперечно ободочная кишка (транверзит), сигмовидная кишка (сигмоидит) и прямая кишка (проктит). Когда поражен весь толстый, то говорят о пантколите.
Но чаще всего у больных наблюдается проктосигмоидит, который еще называют дистальным колитом – это одновременное поражение сигмовидной и прямой кишок.В зависимости от природы фактора, который спровоцировал болезнь, различают следующие виды колитов:
- инфекционный колит (дизентерия, эширихиоз), который развивается вследствие воздействия на слизистой слой толстой кишки патогенных микробов;
- язвенный колит (неспецифический язвенный колит (НЯК), болезнь Крона), для которого характерно появление язв на слизистой оболочке толстой кишки;
- спастический колит появляется у лиц с лабильной нервной системой вследствии стрессов, физического или умственного переутомления, гормонального дисбаланса, внутренних переживаний и страхов;
- токсический колит, возникающий из-за повреждения слизистой толстой кишки различными ядами, а также лекарствами;
- ишемический колит, основная причина которого тромбоз брыжеечных сосудов;
- радиационный колит появляется у лиц, которые подвергались высоким дозам радиации;
- аллергический колит характерен для лиц, склонных к аллергическим реакциям;
- алиментарный колит, причины которого кроются в несбалансированном и нездоровом питании, злоупотреблении спиртными напитками и т. д.;
- механический колит возникает из-за механического повреждения эпителия толстой кишки во время постановки клизмы, введения ректальных свечей или инородных предметов.
Симптомы острого колита
При данном типе заболевания наблюдается сильнейший отек и утолщение слизистой кишечника, также определяется наличие изменений в дистальном отделе: формируется большой объем слизи (при более тяжелых формах — гноя), покраснение стенок кишечника, становятся видны изъязвления и эрозии, небольшие кровоизлияния.
Симптомы хронического колита
При переходе колита в хронический возникает воспаление в связочно-мышечном аппарате. Возникает сужение и уменьшение кишечника, проявляющееся в месте поражения.
При этом в кишечнике расширяются капилляры, формируются язвы, эрозии и абсцессы. Также не исключается появление полипов (или псевдополипов).
При копрологическом исследовании выявляется патогенная микрофлора, внутриклеточный крахмал.
Также наблюдается такая симптоматика:
- нарушение стула (диарея или запор), каловые массы имеют зловонный запах;
- сильные боли, в различных зонах живота;
- частые тенезмы (ложные позывы);
- выраженный метеоризм.
Периодически беспокоит тошнота, горечь во рту, ощущается общая слабость, отсутствие аппетита, раздражительность, снижение работоспособности, общее недомогание.
Общие симптомы классифицируют в зависимости от морфологических изменений на такие виды:
- катаральный (катарально-фолликулярный);
- атрофический;
- эрозивный;
- язвенный;
- смешанный.
У этих видов есть общие симптомы:
- ложные позывы;
- бурчание в животе, метеоризм (вздутие живота);
- нарушения стула (чередуются запоры и диарея);
- возникают боли в животе, чаще после еды;
- позывы к рвоте, тошнота, горечь во рту.
Симптомы язвенного колита
Одним из хронических типов заболевания толстого кишечника считается неспецифический язвенный, симптомом которого является образование геморрагического воспаления в зоне толстого кишечника.
Этот вид заболевания наиболее часто диагностируется в 20-40 лет, женщины болеют этой формой намного чаще, а жители городов чаще, чем сельской местности.
Считается, что возникновению такой формы заболевания способствует нарушение в работе иммунной системы, но допускается и генетическая предрасположенность.
В числе первых симптомов выступают сильные боли в зоне живота (с левой стороны), а также запоры, может быть повышение температуры (небольшое), возникают жалобы на боль в суставах всего тела спастического характера. Появление ректальных кровотечений (из прямой кишки) или кровянисто-гнойные выделения проявляются на следующих этапах болезни.
Периоды обострения чередуются с ремиссией. Обострение характеризуется колющими болями в животе, диареей, анемией, снижением веса. Продолжительное течение болезни может способствовать возникновению осложнений — расширению кишечника (дилатации), внутреннему кровотечению, прободению стенок и развитию перитонита, кишечной непроходимости.
по теме:
Симптомы спастического колита
Симптомы этого вида заключаются во вздутии живота (повышенном газообразовании), спазмах, болях в животе, общих нарушениях работы кишечника, которые могут проявляться по-разному.
К примеру, могут возникнуть проблемы с опустошением кишечника или, наоборот, возникнуть диарея. Симптоматика доставляет определенный дискомфорт пациенту. Часто такой вид называется «синдромом раздраженного кишечника».
Развитие болезни может быть спровоцировано перенесенным гастроэнтеритом, употреблением алкоголя, кофе, некачественной пищи, газированных напитков.
Симптомы псевдомембранозного колита
Причиной возникновения псевдомембранозного колита является дисбактериоз. Симптомы зависят от формы заболевания, у каждой есть свои особенности:
- легкая форма. Симптоматика появляется после приема антибиотиков. После прекращения приема антибиотиков через несколько дней поносы не наблюдаются;
- среднетяжелая и тяжелая формы.В этих случаях симптомы наблюдаются у больных даже после отмены антибиотиков. Стул частый (в кале примеси крови и слизи, водянистый), температура повышена, есть признаки общей интоксикации (слабость, рвота). Могут быть колики в животе, усиливающиеся при дефекации;
- при тяжелом течении болезни, происходят еще и нарушения в деятельности в сердечно-сосудистой системе (гипотония, тахикардия), возникают сбои в белковом обмене.
Симптомы энтероколита
Симптомы и лечение энтероколита сочетаются с острой формой гастрита, но есть отличия в происхождении. Поэтому определяют 2 типа заболевания: инфекционный и неинфекционный.
Острый инфекционный энтероколит появляется как воспаление при аллергической этиологии, а также при отравлении медпрепаратами и ядами.
Неинфекционный энтероколит ограничивается воспалением в области слизистой, без диффузии в более глубокие слои.
Хроническая форма формируется на фоне недолеченной острой формы заболевания. С течением времени возникают деструктивные изменения в области слизистой, потом случается захват подслизистых слоев. При продолжительной хронической форме возникают функциональные нарушения, приводящие к расстройствам пищеварения.
Возникает острый энтероколит внезапно, проявляется симптомами в виде боли и бурчания в животе, вздутия, диареей, возможной рвотой. На языке появляется налет. Если энтероколит инфекционный — в кале наличествует слизь, часто с кровью (гемоколит). Дополнительными симптомами являются — повышение температуры, головные боли, общая слабость, ломота во всем теле и т.д.
Симптомы ишемического и некротического колитов
Симптомом этого вида считается поражение зоны селезеночной кривизны, иногда — поперечной ободочной (периколит), сигмовидной и нисходящей кишки.
Некротическая форма формируется при полной закупорке, которая возникает в нижней части брыжеечной артерии. Симптомом является приступ сильнейшей левосторонней боли живота, а также признаки, говорящие о непроходимости кишечника и последующем ректальном кровотечении с перитонитом.
Причины колита
Основной причиной острого колита является проникновение инфекционного агента в слизистую оболочку толстой кишки. Острый колит характерен для пищевых токсикоинфекций, пищевых отравлений, приема некоторых лекарств, аллергии и т.д.
Хронические колиты, в основном, являются последствием хронической патологии внутренних органов, таких как желчный пузырь, поджелудочная железа, печень и других.
Среди причин колита у взрослых можно выделить следующие:
- патогенные микроорганизмы, такие как сальмонелла, микобактерии, кишечная палочка, лямблии, амебы и прочие;
- кишечные паразиты (аскариды, острицы, солитеры и другие);
- медикаментозные средства (противомикробные, проносные, противовоспалительные и другие);
- употребление некачественной пищи, которая содержит токсины;
- отравление химическими веществами;
- переутомление, стрессы;
- патология сердечно-сосудистой системы;
- нездоровое и несбалансированное питание;
- недостаточное употребление жидкости и прочие.
Причины и факторы риска
- генетическая предрасположенность – болеют колитами кровные родственники (этот фактор усиленно изучается);
- аутоиммунные нарушения – по неизвестной пока причине иммунная система воспринимает собственные ткани как чужеродные и начинает бороться с ними;
- прием антибиотиков при малых инфекциях (бронхитах, гайморитах, циститах), когда выживают наиболее устойчивые бактерии, которые в дальнейшем становятся основой «армии», поражающей организм при ослаблении иммунитета, сепсисе или хирургических вмешательствах;
- инфекционные агенты или болезнетворные микробы;
- нарушение местного кровотока из-за ишемического повреждения;
- стрессы, нарушающие целостность клеточных мембран;
- химическое и радиационное поражение толстой кишки;
- распространение воспалительного или дегенеративного процесса с другого отдела пищеварительного канала.
Острый колит кишечника: течение и симптомы
Практически всегда острое воспаление кишечника сочетается с воспалением тонкой кишки и желудка.
При остром колите симптомы появляются остро. Больные могут жаловаться на снижение аппетита, повышенную температуру, быструю утомляемость, тошноту, иногда рвоту, спазмы в животе и послабление стула.
Острый левосторонний колит будет проявляться тенезмами (болезненные позывы к дефекации), спазмами в животе, поносом с кровью, гноем и/или слизью.
В тоже время характеризуют острый правосторонний колит кишечника, симптомы такие, как учащение стула до 5-7 раз в день и неинтенсивная ноющая боль в правых отделах живота. Кал кашицеобразный с небольшим количеством крови, слизи и/или гноя.Острый колит при несвоевременном или неправильном лечении грозит переходом в хроническую форму заболевания, поэтому важно вовремя обратиться за медицинской помощью и не заниматься самолечением.
Лечение
Лечение комплексное: требуется специальное питание, медикаменты, при тромбозе сосудов требуется эндоскопическое хирургическое пособие для удаления тромба или резекция части кишечника, если произошло омертвение.
Источник: https://gb4miass74.ru/bolezni/kolit-kishechnika-simptomy.html
Геморрагический колит: код по МКБ 10, симптомы и методы лечения
Русское название: Алгелдрат Магния гидроксид.
Английское название: Algeldrate Magnesium hydroxide.
Algeldratum Magnesii hydroxydum ( Algeldrati Magnesii hydroxydi).
• Антациды в комбинациях.
• E83,3,0* Гиперфосфатемия. • K20 Эзофагит. • K21,0 Гастроэзофагеальный рефлюкс с эзофагитом. • K25 Язва желудка. • K26 Язва двенадцатиперстной кишки. • K29,1 Другие острые гастриты.
• K29,6,1* Гастрит гиперацидный. • K29,8 Дуоденит. • K30 Диспепсия. • K44 Диафрагмальная грыжа. • K85 Острый панкреатит. • K86,1 Другие хронические панкреатиты.
• R10,1 Боли, локализованные в области верхней части живота. • R12 Изжога.
• Z72,4 Неприемлемая диета и вредные привычки в питании.
Комбинированное средство, действие которого обусловлено входящими в его состав компонентами.
Фармакологическое действие – ветрогонное, адсорбирующее, обволакивающее, антацидное, желчегонное. Нейтрализует свободную соляную кислоту в желудке, уменьшает пептическую активность желудочного сока, предохраняет слизистую оболочку ЖКТ от повреждающих воздействий.
Практически не всасывается из ЖКТ. Время нахождения в желудке — около 1.
Острый гастрит; гиперацидный гастрит; острый дуоденит; язвенная болезнь желудка и двенадцатиперстной кишки (в фазе обострения); симптоматические язвы различного генеза; эрозии слизистой оболочки верхних отделов ЖКТ; рефлюкс-эзофагит; грыжа пищеводного отверстия диафрагмы; острый панкреатит. Обострение хронического панкреатита; гиперфосфатемия; гастралгия. Изжога (после избыточного употребления этанола. Никотина. Кофе. Приема ЛС. Погрешностей в диете). Бродильная или гнилостная диспепсия (в составе комбинированной терапии).
Гиперчувствительность, выраженные нарушения функции почек, болезнь Альцгеймера, период новорожденности, беременность.
Детский возраст (до 12 лет), период кормления грудью.
Тошнота, рвота, изменение вкусовых ощущений, запор. При длительном приеме в высоких дозах — гипофосфатемия, гипокальциемия, гиперкальциурия, остеомаляция, остеопороз, гипермагниемия, гипералюминиемия, энцефалопатия, нефрокальциноз, нарушение функции почек. У больных с сопутствующей почечной недостаточностью — жажда, снижение АД, гипорефлексия.
Снижает и замедляет абсорбцию дигоксина, индометацина, салицилатов, хлорпромазина, фенитоина, блокаторов H2-гистаминовых рецепторов, бета-адреноблокаторов, дифлунизала, кетоконазола и итраконазола, изониазида, антибиотиков тетрациклинового ряда и хинолонов (ципрофлоксацин, норфлоксацин, офлоксацин, эноксацин, грепафлоксацин и тд;), азитромицина, цефподоксима, пивампициллина, рифампицина, непрямых антикоагулянтов, барбитуратов (их следует применять за 1 ч до или через 2 ч после приема антацидов), фексофенадина, дипиридамола, залцитабина, хенодеоксихолевой и урсодеоксихолевой кислот, пеницилламина и лансопразола. М-Холиноблокаторы, замедляя опорожнение желудка, усиливают и удлиняют действие препарата.
При длительном назначении следует обеспечить достаточное поступление с пищей солей фосфора. Для адекватного подбора разовой дозы целесообразно проведение острой фармакологической пробы: после введения суспензии через желудочный зонд и последующего промывания его 10 мл воды, проводят оценку pH желудочного сока через 1 ч; если pH ниже 3,5, необходимо увеличение дозы.
Определение и этиология
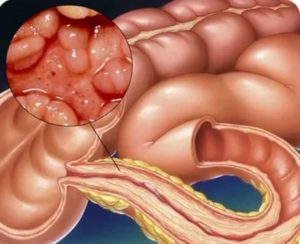
Развитие геморрагического колита может быть в любом возрасте у лиц обоего пола, но более всего подвержены дети и пожилые. Единой классификации, в которой бы выделяли это патологическое состояние не существует.
В случае необходимости уточнения этиологического фактора используют дополнительные коды внешних причин.
При постановке клинического диагноза лечащий врач обязан пользоваться международной классификацией болезней 10-го пересмотра (МКБ-10), согласно которой геморрагический колит относят к категориям K50-K52.Основную роль в развитии заболевания играют агрессивные штаммы кишечной палочки, которые при нормальных условиях содержатся в толстой кишке крупного рогатого скота. Поэтому прослеживается четкая связь между вспышками геморрагического колита и следующими факторами:
- Употребление в пищу термически необработанной говядины, в том числе и субпродуктов;
- Использование непастеризованного коровьего молока;
- Контакт с пищей или водой, которые были загрязнены коровьим/бычьим навозом, сырым говяжьим фаршем.
Такое поражение опасно тем, что является контагиозным, то есть заразным. Геморрагический колит передается фекально-оральным путем другим людям, что особенно распространено в дошкольных детских коллективах. Доказано, что неглубокие детские бассейны для плавания, в которых не было проведено полноценное хлорирование, также могут выступать в роли источника инфекции.
Симптомы
Кишечная палочка выделяет токсины, которые вызывают воспаление слизистой оболочки толстой кишки. Также прослеживается тенденцию к гематогенному распространению инфекции, что приводит к поражению тканей других органов (например, почек).
Клиническая картина отличается острым началом, симптомы развиваются стремительно, поэтому зачастую больные попадают в лечебные учреждения уже первые сутки.
Любое промедление чревато серьезными осложнениями, которые особенно опасны в детском возрасте.
Квалифицированный врач уже может предположить правильный диагноз при наличии следующих признаков:
- Колющая, резкая, интенсивная боль в животе. В детском возрасте она чаще не имеет определенной локализации, но у взрослых четко прослеживается по ходу толстой кишки при пальпации;
- Обильная, водянистая диарея. Развивается обычно параллельно болевому синдрому. Может приобретать кровавую форму уже в конце первых суток заболевания. Прослеживается в среднем около недели;
- Повышение температуры тела. Обуславливает симптомы общей интоксикации (головная боль, ознобы, потливость, сильная слабость, боли в мышцах и суставах), чаще при попадании бактерий/их токсинов в системный кровоток. В первые дни может не подниматься или достигать незначительных цифр (до 37,8оС);
- Обнаружение крови в стуле. Выделяется как отдельный симптом поражения кишечника. С прогрессированием заболевания приводит к острой постгеморрагической анемии (снижение количества эритроцитов и гемоглобина), которая усугубляет общее состояние больного.
При распространении патологического процесса определяют симптомы поражения других органов, которые свидетельствуют о гемолитико-уремическом синдроме, приводя к таким последствиям:
- Тромбоцитопеническая пурпура;
- Тяжелая анемия;
- Острая почечная недостаточность;
- Судорожные приступы;
- Инсульт.
Разрешение заболевания происходит в течение 2 недель. Наибольшую интенсивность симптомы проявляют в первые несколько дней. При отсутствии лечения может развиться хроническое воспалительное поражение толстой кишки, которое будет неизменно прогрессировать, нарушая качество жизни.
Диагностические мероприятия
Несмотря на ярко выраженную клиническую картину, такие симптомы могут свидетельствовать о множестве других болезней желудочно-кишечного тракта. К тому же нельзя исключать вероятность одновременного наличия онкологического новообразования и воспалительного процесса.
В связи с этим обязательно проведение следующих диагностических мероприятиях:
- Оценка данных анамнеза и жалоб. Именно в ходе беседы врача и пациента часто можно заподозрить этиологический фактор, а также установить длительность заболевания;
- Физикальное обследование. Включает в себя общий осмотр, пальпацию, перкуссию и аускультацию внутренних органов пациента, измерение температуры тела и артериального давления;
- Пальцевое исследование прямой кишки. Является обязательной процедурой при заболеваниях гастропрофиля, которую проводят также с целью дифференциальной диагностики;
- Лабораторные процедуры – общие анализы крови и мочи, биохимическое исследование, определение токсинов в сыворотке на высоте лихорадки;
- Исследование кала (копрограмма). Помимо оценки общих свойств, образцы биоматериала отправляются для дальнейшего бактериологического анализа. Благодаря этому определяют штамм кишечной палочки и ее чувствительность к основным группам антибактериальных препаратов;
- Анализ кала на скрытую кровь (бензидиновая проба, гемокульт-тест). Выполняют только на ранней стадии при подозрении на начало кровотечения;
- Инструментальные исследования проводятся по показаниям (ирригография, колоноскопия). При достаточном количестве данных иногда нет необходимости в таких мероприятиях, особенно это касается детей.
Дифференциальную диагностику проводят с кишечными инфекциями (например, дизентерия или холера) и другими видами колита (язвенный, ишемический).
Принципы лечения
https://www..com/watch?v=e9NB1LWAOU4
Учитывая контагиозность данного заболевания, больного прежде всего госпитализируют, изолируя от окружающих. В случае вспышки в учебном учреждении поднимают вопрос о введении карантина по эпидемиологическим показаниям.
Лечение геморрагического колита предусматривает консервативную терапию, которую проводят по следующим принципам:
- Постельный режим, пребывание в инфекционном стационаре;
- Соблюдение диеты. Исключается любая «тяжелая» пища (жирное, жаренное, острое, соленое, кондитерские изделия, алкогольные и газированные напитки, кислые фруктовые соки). Продукты подвергаются щадящей обработке и измельчаются. Режим питания дробный (5-6 раз в день, малыми порциями);
- Обильное питье и инфузионное восполнение потерь жидкости (при снижении объема циркулирующей крови);
- Симптоматическое лечение – жаропонижающие, обезболивающие препараты;
- Заместительная и дезинтоксикационная терапия. Больному проводится обильная инфузия внутривенных растворов, а при значительной потере вводят препараты крови и белка;
- Специфические методы очищения крови – плазмаферез, гемодиализ. К ним прибегают в случае тяжелого состояния больного, обусловленного эшерихиозной интоксикацией.
Вопреки всеобщему мнению, антибактериальная терапия проводится крайне редко – лишь в случае поражения эшерихиями других органов. Это обусловлено тем, что медикаменты приводят к гибели микробов, при разрушении которых в кровь высвобождается огромное количество экзотоксинов.
В таком случае гемолитико-уремический синдром развивается молниеносно, приводя к острой почечной недостаточности или другим осложнениям, опасных для жизни.
Нозологии
• E83,3,0* Гиперфосфатемия. • K20 Эзофагит. • K21,0 Гастроэзофагеальный рефлюкс с эзофагитом. • K25 Язва желудка. • K26 Язва двенадцатиперстной кишки. • K29,1 Другие острые гастриты. • K29,6,1* Гастрит гиперацидный. • K29,8 Дуоденит. • K30 Диспепсия. • K44 Диафрагмальная грыжа. • K85 Острый панкреатит.
Способы профилактики
Так как заболевание является крайне заразным, многие профилактические мероприятия заложены на государственном уровне. В первую очередь это относится к регламентированным правилами переработки мясных продуктов и соблюдения техники безопасности на подобных предприятиях.
В домашних условиях следует соблюдать такие рекомендации:
- Говядину необходимо готовить до достижения внутренней температуры не менее 71oС, поддерживая ее минимум 15 минут;
- В пищу стоит употреблять исключительно пастеризованные молочные продукты;
- Каждому человеку следует соблюдать элементарные правила личной гигиены – мытье рук, регулярная обработка санитарных и кухонных помещений, питание из индивидуальной посуды, пользование личными столовыми приборами и бельем;
- В отношении детей необходимо правильно утилизировать подгузники, тщательно стирать испачканное испражнениями белье.
На время болезни ребенок перестает посещать дошкольное учреждение. Допущение в группу возможно только после исчезновения всех клинических проявлений и наличия двух отрицательных результатов бакпосева кала (с интервалом в 1-2 недели).
При появлении больного ребенка подается специальное уведомление в органы здравоохранения, которые направляют эпидемиолога и врача-инфекциониста для первичного осмотра видимо здоровых детей для предупреждения распространения процесса.
Меры предосторожности применения
Острый гастрит; гиперацидный гастрит; острый дуоденит; язвенная болезнь желудка и двенадцатиперстной кишки (в фазе обострения); симптоматические язвы различного генеза; эрозии слизистой оболочки верхних отделов ЖКТ; рефлюкс-эзофагит; грыжа пищеводного отверстия диафрагмы; острый панкреатит. Обострение хронического панкреатита;
Гиперчувствительность, выраженные нарушения функции почек, болезнь Альцгеймера, период новорожденности, беременность.
При длительном назначении следует обеспечить достаточное поступление с пищей солей фосфора. Для адекватного подбора разовой дозы целесообразно проведение острой фармакологической пробы: после введения суспензии через желудочный зонд и последующего промывания его 10 мл воды, проводят оценку pH желудочного сока через 1 ч; если pH ниже 3,5, необходимо увеличение дозы.
Взаимодействие
Снижает и замедляет абсорбцию дигоксина, индометацина, салицилатов, хлорпромазина, фенитоина, блокаторов H2-гистаминовых рецепторов, бета-адреноблокаторов, дифлунизала, кетоконазола и итраконазола, изониазида, антибиотиков тетрациклинового ряда и хинолонов (ципрофлоксацин, норфлоксацин, офлоксацин, эноксацин, грепафлоксацин и тд;
), азитромицина, цефподоксима, пивампициллина, рифампицина, непрямых антикоагулянтов, барбитуратов (их следует применять за 1 ч до или через 2 ч после приема антацидов), фексофенадина, дипиридамола, залцитабина, хенодеоксихолевой и урсодеоксихолевой кислот, пеницилламина и лансопразола. М-Холиноблокаторы, замедляя опорожнение желудка, усиливают и удлиняют действие препарата.
Вам также может понравиться
Источник: https://sarpages.ru/gemokolit-mkb-10/
Острый гастроэнтерит: симптомы и лечение, причины, диагностика
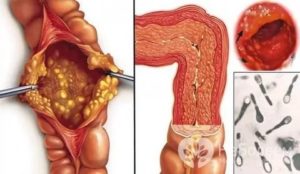
Острый гастроэнтерит — это острое воспаление слизистой ткани желудка и кишечника, вызванное бактериальной, вирусной инфекцией, алиментарными нарушениями или аллергическими реакциями. Гастроэнтерит инфекционной природы по распространенности уступает только респираторной вирусной инфекции.
В странах третьего мира заболевание часто приводит к смерти, поскольку провоцирует обезвоживание и интоксикацию. Из сотни 5-8 детей страдают от пищевых аллергий, которые проявляются поражением желудка и кишечника. Острый гастроэнтерит чаще поражает детей дошкольного возраста, что связывают с недостаточными гигиеническими навыками и недоразвитием пищеварительной системы.
Инфекционный гастроэнтерит: причины
Более 60% случаев гастроэнтерита у взрослых связано с инфицированием болезнетворными бактериями или вирусами. Реже причиной острого воспаления могут стать глистные инвазии, вызванные попаданием в желудочно-кишечный тракт паразитических червей (гельминтов).
Инфекционные патогены могут проникать в организм человека фекально-оральным, воздушно-капельным или контактно-бытовым путем, поэтому основным способом профилактики гастроэнтерита является соблюдение личной гигиены. У взрослых инфекционный катар желудка и двенадцатиперстной кишки встречается реже, чем у детей в возрасте до 7 лет.
Это связано с достаточно стабильным иммунным статусом и более тщательным контролем гигиены рук и окружающего пространства.
Как развивается гастроэнтерит
Источниками заражения для взрослого человека могут стать:
- загрязненная вода (особенно при купании в открытых водоемах);
- зараженная почва (может произойти контакт с гельминтами и бактериями во время работ на огороде);
- плохо прожаренное мясо или рыба без достаточной термической обработки (суши, роллы);
- немытые овощи, зелень и фрукты;
- несвежие молочные продукты и яйца.
Причины гастроэнтерита
В редких случаях паразитарный гастроэнтерит может развиваться в результате трансдермального (через кожу) заражения, а также при вдыхании яиц глистов смете с пыльным воздухом.
Таблица. Возбудители инфекционного гастроэнтерита.
| Группа патогенов | Возбудители инфекции | Максимальный риск заражения |
| Бактерии | Кампилобактерии Кишечная палочка (эшерихия коли) Сальмонелла Шигелла Стафилококк Клостридии | Заражение происходит преимущественно при употреблении некачественных и несвежих продуктов питания и некипяченой воды. Около 15% случаев гастроэнтерита имеют можно отнести к госпитальным инфекциям (особенно это касается воспаления, вызванного золотистым стафилококком). |
| Вирусы | Ротавирус Норовирус Аденовирус Астровирус | Заразиться вирусными инфекциями можно в местах повышенного скопления народа (больницы, магазины, увеселительные и досуговые заведения). Большая часть вирусов погибает при минусовой температуре, поэтому риск инфицирования на улице в зимнее время года минимальный. |
| Гельминты и простейшие | Лямблии Аскариды Двуустки Эхинококки Власоглавы | К возможным источникам заражения можно отнести сырую воду из-под крана, почву, открытые водоемы, плохо обработанные или неправильно хранившиеся продукты. |
Возможные причины гастроэнтерита
Правильная медицинская диета
Хотя некоторые утверждают, что изменения в диетическом режиме не нужны, неправильное питание может привести к длительному выздоровлению или развитию мальабсорбции (неполному всасыванию веществ).
- Много жидкости. Это позволить сохранить гидратацию и компенсировать потери.
- Крекеры и куриный или говяжий бульон. Это позволить обогатить просвет кишечника растительными волокнами.
- Нежирные сорта мяса. Жирное мясо оказывает раздражающий эффект на стенку желудка.
- Морепродукты. Нежирная варенная или запеченная рыба.
Диета БРЯТ (то есть бананы, рис, яблочный соус и тосты) также рекомендуется при гастроэнтеритах. Эта диета является адекватной во время раннего выздоровления. Постепенно необходимо внести в рацион постное мясо, молочные продукты и другие неагрессивные продукты.
Неинфекционный катар желудка и тонкого кишечника
Воспаление слизистых оболочек двенадцатиперстной кишки и желудка не всегда связано с занесением в желудочно-кишечный тракт инфекции. Иногда гастроэнтерит развивается на фоне ослабления иммунитета при воздействии неблагоприятных факторов или при длительном нарушении норм здорового питания (регулярном употреблении копченых, маринованных, жирных продуктов и специй).
Неправильное питание — одна из возможных причин заболевания
Причинами неинфекционного воспаления у взрослых чаще всего становятся:
- длительное (более 7-10 дней) лечение нестероидными противовоспалительными препаратами и антибиотиками;
- врожденная непереносимость лактозы;
- частое употребление сырой рыбы и рыбной икры;
- некоторые разновидности ферментопатии (например, целиакия – непереносимость некоторых «злаковых» белков, в частности, глютена).
Как проявляется целиакия у взрослых
При целиакии белки, содержащиеся в клейковине почти всех злаковых культур, повреждают ворсинки тонкой кишки, отвечающие за всасывание полезных веществ и переваривание пищи. В результате у больного возникает профузная диарея, рвота и другие симптомы воспалительного процесса, поэтому целиакия получила второе название – глютеновая энтеропатия.
Важно! Длительный прием любых медикаментозных средств может негативно сказаться на состоянии слизистых оболочек желудка и кишечника, особенно если больной страдает хроническими заболеваниями органов пищеварения, несбалансированно или нерегулярно питается. Повышенный риск присутствует при приеме антибактериальных лекарств, так как длительное лечение может привести к выработке резистентности отдельных штаммов патогенных бактерий к конкретному антибиотику и развитию суперинфекции.
Длительный прием антибиотиков может привести к серьезным последствиям
Общая информация
Колит — воспалительное или воспалительно-дистрофическое поражение толстой кишки.
Примечание 1
В данную подрубрику включены следующие клинические понятия: — неинфекционная диарея; — неинфекционный энтерит; — неинфекционный сигмоидит; — неинфекционный еюнит; — неинфекционный илеит.
Из данной подрубрики исключены: колит, диарея, энтерит, гастроэнтерит: — Диарея и гастроэнтерит предположительно инфекционного происхождения — A09
Примечание 2. Перечень терминов, описывающих колит, применительно к данной подрубрике:
Как проявляется заболевание: признаки и симптомы
Основными признаками катарального воспаления тонкого кишечника и желудка являются рвота и жидкий стул. Каловые массы могут иметь водянистую или пенистую консистенцию, запах – зловонный. При некоторых бактериальных инфекциях в кале может обнаруживаться большое количество слизистых и кровянистых прожилок.
Рвота – обильная, многократная, возникает после каждого приема пищи или употребления жидкостей, поэтому в течение первых суток больному рекомендуется полностью отказаться от любых продуктов (на фоне регидратационной терапии). Количество испражнений при вирусном гастроэнтерите может доходить до 15-20 раз в день.
При других видах воспаления этот показатель варьируется от 4 до 8 раз в день.
Рвота — один из основных симптомов заболевания
Одновременно с рвотой и поносом у больного могут появляться следующие симптомы:
- повышение температуры в пределах субфебрильных показателей (до 38°С);
- болезненные спазмы в центральной части живота;
- тошнота и полное отсутствие аппетита;
- мышечная слабость и боли в суставах (характерны для вирусной инфекции);
- проявления лихорадочного синдрома (озноб, сменяющийся жаром, повышенная потливость, дрожь в теле).
Болезненные спазмы в животе
В тяжелых случаях клиническая картина может дополняться снижением внутриклеточного наполнения, нарушением дыхательной функции (у больного появляется одышка) и симптомами обезвоживания.
Обратите внимание! У лиц пожилого возраста признаками гастроэнтерита часто бывают только спазмы в животе умеренной интенсивности, тошнота, понос и отсутствие аппетита. Понос у пациентов старше 50 лет более выражен, может сопровождаться вздутием живота, метеоризмом и болезненным распиранием. Температура тела у пожилых больных обычно остается в пределах нормы.
Вздутие живота
Когда нужно срочно к врачу?
При легком течении, гастроэнтерит, как правило, не требует специализированного врачебного вмешательства, и проходит самостоятельно в течение 4-7 дней. Признаками острой необходимости обращения за специализированной врачебной помощью является появление следующих симптомов:
- рвота, не прекращающаяся на протяжении 2 дней;
- диарея, не прекращающаяся на протяжении 3 дней;
- появление мышечных судорог;
- поднятие температуры тела выше 39 °C;
- ощущение сухости во рту, скудные мочеиспускания или их полное отсутствие;
- наличие элементов крови в испражнениях или рвотных массах;
- появление зрительных галлюцинаций.
Диагностика
Диагноз «гастроэнтерит» в большинстве случаев ставится на основании физикального осмотра больного и сбора медицинского анамнеза.
При осмотре врач обращает внимание на внешний вид кожных покровов и слизистых, состояние языка (при гастроэнтерите он обычно обложен сероватым налетом), болезненность живота при пальпации. Лабораторная диагностика включает биохимическое исследование кала (копрограмму) и анализ крови.
Клиническими признаки гастроэнтерита при расшифровке результатов будут повышение количества лейкоцитов и ускорение СОЭ, а также уменьшение жидких компонентов крови в случае острого обезвоживания.
Забор крови на анализ
К методам вторичной диагностики у взрослых относятся:
- серологическое исследование крови;
- гастроскопия с биопсией измененных участков эпителиальной оболочки и дальнейшим гистологическим исследованием;
- антродуоденальная манометрия;
- дыхательные тесты (для выявления возможного присутствия возбудителей гастрита и энтерита – бактерий Helicobacter pylori);
- ПЦР-диагностика (полимеразная цепная реакция);
- измерение кислотности желудочного сока.
Определение кислотности желудочного содержимого
Источник: https://a-mediamed.ru/bolezni/sindrom-gastroenterita.html
Чем опасен хронический колит и как его вылечить
Хронический колит — одна из наиболее распространенных форм воспаления оболочек толстой кишки с тенденцией к поражению глубинных подслизистых слоев. Хронизация острого колита происходит в результате неадекватной терапии, при отсутствии должного лечения на ранней стадии воспалительного процесса и регулярных рецидивах.
Заболевание отличается волнообразным течением, со временем сочетается с прочими воспалительными патологиями органов ЖКТ.
Что такое хронический колит
Хронический колит — воспалительное заболевание толстого кишечника хронической формы, характеризующееся дистрофией выстилающих оболочек, деструкцией морфологических структур, нарушением эвакуаторно-моторной и секреторной функций. Длительное течение патологического процесса сопровождается незначительными или выраженными изменениями слизистых, отличается волнообразным течением, чередованием обострения и ремиссии.
По статистике, заболеванием страдают до 55-70% больных с различными патологиями кишечника и желудка. У женщин болезнь обычно обнаруживают в возрасте 20-50 лет, у мужчин — после 40 лет.
Обратите внимание! Толстокишечный колит может развиваться и у детей раннего возраста. Первопричиной обычно становится стойкий дисбактериоз или кишечные инфекции.
Код заболевания по МКБ-10 — K51.8-К52.0 (в этот перечень входят колиты неуточненной и иной этиологии).
Классификация
Самая большая классификация хронического колита охватывает причинные факторы и этиологию. Существуют и другие немаловажные критерии патологического процесса:
- По типу морфологических изменений различают катаральный (поверхностный), эрозивный и атрофический колиты толстой кишки.
- По степени тяжести выделяют три стадии. Легкая форма отличается отсутствием яркой симптоматики, самочувствие не страдает, болезненность наблюдается при эндоскопии и пальпации. Средняя форма характеризуется более существенным симптомокомплексом, оболочки поражены умеренно, отмечаются вздутие живота, мальабсорбция, разлитая боль в абдоминальной области, около пупка. Тяжелая стадия заболевания характеризуется выраженной симптоматикой, боли и спазмы носят постоянный характер, наблюдаются выделения из ануса в виде слизи, крови, гноя.
- По локализации. При тотальном поражении выстилающих оболочек говорят о панколите, при сегментарном или частичном — о проктите, трансверзите, тифлите, сигмоидите. Отдельно выделяют дивертикулезный левосторонний колит с поражением преимущественно левой стенки толстой кишки.
- По характеру течения. Хронический колит классифицируется на рецидивирующий (персистирующий), непрерывный (монотонный), перемежающийся (интермиттирующий).
- По фазе течения. Хронизация патологического процесса предполагает обострение (острую фазу и яркую симптоматику) и ремиссию (относительное выздоровление и отсутствие признаков заболевания), при этом ремиссия может быть полной или частичной.
- По функциональным проявлениям. Выделяют хронический спастический (на первый план выходят жалобы на диарею) и атонический колит (жалобы на запоры).
Практически всегда острый колит быстро хронизирует, что обусловлено длительным сокрытием симптомов и попытками самостоятельного лечения. В результате заболевание затягивается, развиваются стойкие функциональные кишечные расстройства.
Осложнения и опасность
Осложнения хронического колита развиваются только в случае глубоких патологических структурных изменений слизистых. Последствия запущенного воспаления кишечника заключаются в риске:
- перфорации стенок;
- прободения язвы и перитонита;
- гангренозного поражения кишечника, некроза;
- сепсиса и заражения крови.
Среди ранних осложнений выделяют внутрикишечные кровотечения, запоры, язвенно-эрозивные изменения слизистых оболочек. В перспективе хроническое воспаление может спровоцировать атипизацию клеток измененных тканей, появление злокачественной опухоли.
Причины возникновения
Механизм развития обусловлен продолжающимся непрерывным или рецидивирующим воспалением, а также влиянием раздражающих токсико-механических факторов на оболочки кишечника.
Патологический процесс приводит к выраженному изменению эпителиальных структур, атрофии рецепторного аппарата стенок органа. Ведущие причины развития хронического колита — нарушение режима питания и легкие пищевые отравления.
Способствовать возникновению патологии могут:
- кишечный дисбактериоз;
- нарушение секреторной функции;
- снижение перистальтики и хронические запоры;
- пищевые отравления, длительные интоксикации;
- сопутствующие патологии органов ЖКТ;
- ферментарная недостаточность;
- ожирение, гиподинамия;
- геморроидальная болезнь;
- травмы (частые эндоскопические манипуляции, операции, клизмы).
Особую роль в развитии кишечного колита играет инфекционный фактор, при этом инфекционно-воспалительный процесс может протекать в органах малого таза.
Чаще всего хронический колит у детей — это результат пищевой аллергии, сочетающейся с целиакией, синдромом мальабсорбции. У женщин самые распространенные причины хронизации колита — нарушение пищевого режима, частое соблюдение изнурительных диет, голодание.
Симптомы у взрослых и детей
Симптомы хронического колита проявляют наибольшую активность при обострении патологического процесса.
Основные признаки заболевания у детей и взрослых:
- вздутие живота, метеоризм;
- диспепсические расстройства;
- нарушение стула;
- кишечные шумы при выслушивании, урчание;
- неприятный запах изо рта;
- кисло-горькая отрыжка.
Больные жалуются на боли в животе, напряженность мышц брюшины, непроизвольные спастические боли около пупка, ложные болезненные позывы к дефекации.
Неспецифическими признаками считаются температура, конъюнктивальные проявления, слабость в мышцах и суставах, недомогание. Симптомы и лечение хронического колита кишечника у детей и взрослых тесно взаимосвязаны.
Особенности диагностики
Диагностика хронического колита не представляет сложности, заключается в общеклинических анализах (исследование мочи, каловых масс, крови), специальных лабораторных тестах в качестве дифференциальной диагностики.
Особое значение в диагностике колитов имеют рентген с контрастным веществом, УЗИ органов брюшины и малого таза, колоноскопия и другие эндоскопические методы исследования.
Хр. колит дифференцируют от алиментарных перегрузок и диспепсии, синдрома раздраженного кишечника, неспецифического язвенного колита, опухолей, кишечной дискинезии и прочих схожих состояний и патологий.
Методы лечения
Лечение направлено на устранение этиологических факторов и определенных звеньев патогенеза, купирование симптомов, снижение воспаления и предупреждение рецидивов.
Медикаментозная терапия
Лечение патологии предполагает назначение следующих препаратов:
- антибиотики широкого спектра действия;
- кишечные антисептики для санации кишечного тракта в целом;
- спазмолитические препараты для устранения спазмов;
- обезболивающие и жаропонижающие;
- гормональные средства;
- седативные препараты при психогенной природе кишечных патологий.
Обязательно назначаются ферменты для улучшения пищеварения, слабительные (при запорах), пробиотические комплексы, витамины.
В лечении хронического колита помогают сидячие ванночки с антисептическими растворами, микроклизмы на основе ромашки, шалфея, череды, суппозитории с анестезином, белладонной, календулой, облепихой. Обеспечить стойкую ремиссию поможет курортотерапия.
Оперативное вмешательство
Необходимость в операции возникает при присоединении осложнений, спаечном процессе, острой кишечной непроходимости, существенных дефектах толстой кишки, массивных кровотечениях и обширном гнойно-инфекционном процессе.
Основная цель — устранение осложнений, предупреждение летального исхода при стремительно развивающихся симптомах.
Народные средства
Нетрадиционные методы лечения включают прием отваров и настоек, проведение местных процедур и сидячих ванночек, микроклизм с отварами лечебных трав.
Популярные средства:
- Отвар из ромашки с медом. 1 ст. л. сухих цветков заливают 500 мл воды, настаивают, процеживают и пьют вместо чая в течение суток, добавив немного меда. Отвар ромашки с медом помогает снять воспаление, успокоить раздраженный кишечник.
- Отвар из коры дуба. Кору дуба, шишки ольхи и березовые почки смешивают, 2 ст. л. сырья заливают 1 л кипятка и доводят на медленном огне в течение 30 минут. Пьют 4 раза в день по 100 мл после еды, а также делают микроклизмы. Средство помогает при кровотечениях, обладает антисептическим и защитным действием.
- Настойка прополиса. Для микроклизм берут 300 мл воды и 1 ст. л. водной настойки прополиса, для внутреннего применения можно использовать спиртовую или водную настойку в пропорции 200 мл воды на 1 ст. л. водной и 1 ч. л. спиртовой. Прополис считается природным антисептиком, отлично заживляет, помогает купировать симптомы при обострении.
Врачи не отрицают эффективности народных методов лечения, однако они должны соответствовать клинической картине и тяжести заболевания.
Диета
При хроническом колите не требуется особенной коррекции рациона и соблюдения строгого лечебного питания.
Достаточно ограничить алкоголь, соль, исключить грубую клетчатку и раздражающие желудок и кишечник продукты (цитрусовые, пряности и приправы, острые блюда, маринады, консервы, пресервы и копчености).
Следует избегать газообразующих и вызывающих запор продуктов (белокочанная капуста, бобовые).
Из напитков исключают сладкую газированную воду (перед употреблением минеральной воды нужно провести ее дегазацию), насыщенные натуральные соки из цитрусовых, густые жирные бульоны, алкоголь, кисломолочные продукты. При обострении рекомендуется пить отвар из ягод шиповника, несладкий компот из сухофруктов, тыквенный сок.
Обратите внимание! Питаться следует дробно, небольшими порциями и часто, температура пищи должна быть комфортной. Обязателен режим питания (примерно в одно и то же время). Только комплексная терапия помогает снизить риск рецидивов.
Физиотерапия
Физиотерапия при хроническом колите оказывает благоприятное воздействие на кишечный тракт, усиливает эффективность медикаментозной терапии. Полезен электрофорез с антибиотиками, сульфатом цинка и кальцием.
При колите со снижением перистальтики проводят манипуляции с диадинамическими токами, амплипульстерапию. При хроническом колите возможны прогревания в отсутствие высокой температуры и острого гнойного процесса. В этих целях принимают теплые ванны, проводят грязевые обертывания, парафинотерапию, прикладывают грелку.
Прогноз и профилактика
Прогноз при хроническом колите благоприятный, осложнения — редкость, однако если они все же развиваются, прогноз напрямую зависит от своевременности лечения и тяжести поражения кишечника.
Для сохранения стойкой ремиссии рекомендуется следующее:
- правильно и регулярно питаться, не голодать и не переедать;
- заниматься физкультурой и спортом, делать зарядку, много гулять пешком;
- соблюдать обильный питьевой режим — пить не менее 1,5-2 л в сутки;
- не терпеть позывов к дефекации, своевременно опорожнять кишечник;
- контролировать качество еды и питья.
Профилактика заключается и в своевременном обращении к врачу при появлении первых признаков неблагополучия со стороны органов ЖКТ, адекватном лечении инфекционно-воспалительных процессов любой другой локализации.
Заключение
Хронический колит у детей и взрослых редко приводит к жизнеугрожающим последствиям, однако повышает риск развития осложнений. Длительное воспаление способствует нарушению функций кишечника, ухудшению перистальтики, атрофии подслизистых оболочек и становится прямой предпосылкой к синдрому разраженной кишки, язвенно-эрозивному колиту и колоректальному раку.
При подготовке статьи использовались материалы с сайтов:
https://abc-medicina.com/
https://doctorpiter.ru/
http://sankalinin.org/
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: Что такое катаральный проктит и как его правильно лечить
Источник: https://gastrot.ru/kishechnik/hronicheskij-kolit-i-kak-ego-vylechit
