Ложе желчного пузыря и спаечный процесс
Спайки после удаления желчного пузыря: симптомы, лечение
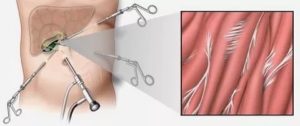
После операции по удалению желчного пузыря, которая называется холецистэктомия, как, впрочем, и после любого другого хирургического вмешательства, возможно возникновение спаек.
Спайки представляют собой особую соединительную ткань, которая имеет форму веревочки. Иногда возможно появление таких тканей непосредственно в брюшной полости.
В этом случае они вызывают серьезные проблемы, связанные не только со здоровьем пациента, но и с его репродуктивной функцией.
Спайки, как побочные эффекты после операции, требуют своевременного комплексного лечения, поскольку в спаечном процессе очень важно не запустить его течение.
Причины возникновения спаек
В желчном пузыре до его удаления находилась вырабатываемая печенью желчь, которая после его удаления скапливается в желчных протоках. Наличие спаек в тканях брюшины мешает нормальному функционированию внутренних органов и может вызывать различные серьезные осложнения.
Удаление желчного пузыря может проводиться как с помощью традиционной полостной операции, так и с применением лапароскопического метода.
Как правило, после лапароскопии желчного пузыря риск возникновения спаек минимален, поскольку такое вмешательство является наименее травматичным.
Фибрин – это белок, составляющий основу массы крови. При соприкосновении его с пленкой, образующейся в катализаторе воспаления, этот белок соединяет друг с другом разделенные площади и создает единую систему, преграждающую путь для дальнейшего развития патологии. Появляющиеся в местах такого соединения прозрачные пленки и называются спайками.Основная задача этих пленок – защита органов брюшной полости от нагноения, а также от возникновения и развития воспалительного процесса. Стоит ск4азать, что образование спаек не всегда связано с процессом воспаления.
Если операция была проведена квалифицированно и без ошибок – вероятность возникновения каких-либо осложнений минимальна.
Спайки же являются защитной реакцией организма на возникшую патологию, и их появление связано с хроническим течением болезни при длительном неэффективном лечении.
Несмотря на то, что спайки выполняют полезную функцию защиты от воспаления, но после того, как очаг этого процесса локализован и наступает ремиссия, их наличие носит скорее негативный характер, поскольку:
- они мешают нормальной работе внутренних органов;
- их присутствие нарушает подвижность органов пищеварения, что несет в себе угрозу возникновения кишечной непроходимости;
- также спайки способны нарушить репродуктивную функцию, разрушить функционирование маточных труб и яичников, а также помешать нормальному передвижению тел в пораженном организме.
Читать также: Как проводят лечение камней в желчном пузыре лазером?
Если спайки застаиваются, это негативно отражается на здоровье пациента, но, как правило, прямой угрозы для жизни они не представляют. Однако создаваемый ими дискомфорт может спровоцировать появление более серьезных проблем.
Внешние признаки появления спаек
Спаечный процесс является достаточно продолжительным во времени. Иногда после операции может пройти даже несколько месяцев, прежде чем этот процесс даст о себе знать.
Чтобы вовремя определить наличие у себя спаек, следует обратиться за детальным медицинским обследованием, но, как правило, такое обращение происходит в тот момент, когда эти образования уже окончательно сформировались и окрепли.
Спайки после удаления желчного пузыря симптомы имеют следующие:
- эпизодически возникающие боли в области хирургического вмешательства, особенно интенсивные в области послеоперационного рубца (в случае с желчным пузырем – это область правого подреберья); интенсивность этих болей возрастает во время физических нагрузок и при поднятии тяжестей;
- нарушения, связанные с нормальной работой ЖКТ, которые проявляются увеличением размера живота и затруднениями в процессе опорожнения кишечника; как правило, в области пупка ощущается сильный дискомфорт;
- проходимость веществ через кишечник замедляется; проявляется это такими нарушениями дефекации, как запоры;
- после еды возможно возникновение тошноты и даже рвоты;
- пациент начинает терять в весе.
По отдельности каждый такой симптом может быть вызван какими-либо другими внутренними патологиями, но если все перечисленные признаки появляются вместе – можно с высокой долей уверенности говорить о появлении спаек.
Пусть и достаточно редко, но запущенный спаечный процесс способен угрожать даже жизни пациента, и в таких случаях необходимо срочное хирургическое вмешательство. К таким случаям относятся:
| 1 | проявление кишечной непроходимости в острой форме. Это происходит, если спайки приводят к сдавливанию кишечной трубки, в результате чего проход веществ через кишечник резко ограничивается. Внешне это проявляется рвотой, острым болевым синдромом и повышенным газообразованием. Кроме этого, падает уровень артериального давления, и нередко появляется тахикардия |
| 2 | возникновение некроза кишки. Происходит из-за того, что спайки пережимают кровоснабжающие артерии, идущие к тканям кишечных стенок, что провоцирует их отмирание |
В обоих перечисленных случаях требуется безотлагательная врачебная помощь.
Диагностика этой патологии
Если у самого пациента или его лечащего врача возникли подозрения, указывающие на начало спаечного процесса, необходимо проведение комплексного медицинского обследования, которое включает в себя следующие мероприятия:
Читать также: Что делать, если пошли камни из желчного пузыря?
- проведение первичного врачебного осмотра с применением пальпации, сбор данных анамнеза и выяснение перечня беспокоящих пациента симптомов; на основании полученных данных врач выписывает направление на дальнейшие лабораторные и инструментальные исследования;
- проведение УЗИ брюшной полости, которое доказало свою эффективность в обнаружении спаек;
- рентгенографическое обследование, которое проводится на пустой желудок с предварительным приемом пациентом бариевой соли; такое обследование помогает выявить причины, мешающие нормальной работе кишечника;
- лапароскопическое обследование, в процессе которого через маленькое отверстие в брюшине в эту полость вводится видеокамера, позволяющая визуализировать места локализации образовавшихся спаек; в ходе этой процедуры при помощи лапароскопического инструмента врач может эти спайки сразу и удалить;
- КТ – компьютерная томография; назначается в случаях, когда требуется уточнение диагноза, поскольку является наиболее эффективной методикой обнаружения спаечного процесса.
После проведения всех необходимых исследований лечащий врач может выбрать наиболее эффективное лечение.
Методы лечения
Лечение послеоперационных спаек может быть как консервативным, так и хирургическим.
Если образовавшиеся спайки особого дискомфорта пациенту не доставляют, то врач может ограничиться профилактическими мерами без назначения серьезного лечения.
Если интенсивность болей невелика, а перебои в нормальной работе организма минимальны, то лечение производится с помощью специальных медикаментов, к которым относятся спазмолитики, ферментосодержащие препараты и лекарства на основе алоэ. Если возникают запоры – прописывают слабительные средства.
Если же спаечный процесс зашел далеко и вызывает серьезный дискомфорт, применяются методы хирургического вмешательства, цель которых – оперативное удаление поврежденных тканей.Такие операции могут быть выполнены как традиционным, так и лапароскопическим методами. Однако, увы, операция, при которой удаляются старые спайки, как и любое другое хирургическое вмешательство, способно вызвать образование новых.
Чтобы этого избежать, хирурги стараются проводить такие операции с наименьшим травматизмом, что возможно следующими способами:
- удаление производится при помощи электроножа или лазерного инструмента;
- спайки разрушают посредством гидравлического давления в комплексе со специальным препаратом, помогающим при удалении таких тканей.
Стоит сказать, что даже наименее травматичные операции стопроцентной гарантии от спаечного рецидива не дают.
Диета, как способ лечения спаек
Правильное питание является одним из обязательных условий, которые после холецистэктомии позволяют минимизировать риск возникновения спаечного процесса, а также такая диета эффективна на начальной стадии этой патологии, при которой спайки не сильно себя проявляют.
Читать также: Как уменьшить желчный пузырь?
Скажем сразу – в данном случае диета ни в коем случае не подразумевает голодание, которое только ухудшит ситуацию. Она заключается в соблюдении определенного режима питания, а также в исключении из рациона вредных продуктов.
Питаться нужно дробно, принимая пищу маленькими порциями, но часто (от пяти до семи раз в день через равные промежутки времени).
Из рациона следует полностью убрать жареную, острую и жирную пищу, алкогольные и газированные напитки, приправы, специи, сладости и сдобные мучные изделия. Также под запрет попадают продукты, вызывающие метеоризм (квашеная и обычная капуста, бобовые, редис и кукуруза).
Обычное сырое молоко также употреблять эта диета не рекомендует. Лучше заменить его кисломолочными продукта с низким содержанием жира, поскольку они оказывают на организм тонизирующее воздействие, способствуют увеличению скорости прохождения пищи по ЖКТ и помогают в очищении сосудов и ЖКТ.
Нежирный кефир лучше всего выпивать перед отходом ко сну. Стоит помнить, что он должен быть только свежим, поскольку после открытия тары этот продукт хранится не более трех дней, после чего он становится вреден для организма, поскольку начинает повышать закрепляющую функцию.
Готовить блюда следует либо на пару, либо с помощью варки, либо запеканием. Еда должна иметь теплую температуру.
Горячее и холодное при такой диете употреблять в пищу нельзя, чтобы не вызвать кишечный спазм.
Категорически запрещено употребление крепкого кофе, жирного мяса, а также рыбных и мясных бульонов.Такая диета носит название «Лечебный стол №5», и Вы можете самостоятельно ознакомиться в Интернете с полным перечнем рекомендованных и запрещенных ею продуктов.
responded with an error: Daily Limit Exceeded. The quota will be reset at midnight Pacific Time (PT). You may monitor your quota usage and adjust limits in the API Console: //console.developers.google.com/apis/api/.googleapis.com/quotas?project=726317716695
Источник: https://puzyrzhelchnyj.ru/bolezni-i-lechenie/spajki-posle-udaleniya-zhelchnogo-puzyrya-simptomy.html
Спайки желчного пузыря симптомы
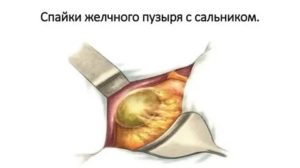
После операции по удалению желчного пузыря, которая называется холецистэктомия, как, впрочем, и после любого другого хирургического вмешательства, возможно возникновение спаек.
Спайки представляют собой особую соединительную ткань, которая имеет форму веревочки. Иногда возможно появление таких тканей непосредственно в брюшной полости.
В этом случае они вызывают серьезные проблемы, связанные не только со здоровьем пациента, но и с его репродуктивной функцией.
Спайки, как побочные эффекты после операции, требуют своевременного комплексного лечения, поскольку в спаечном процессе очень важно не запустить его течение.
Лапароскопическая холецистэктомия, или удаление желчного пузыря. Показания, подготовка и ход операции
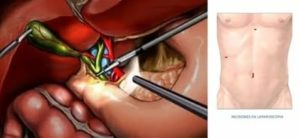
Это малоинвазивное оперативное вмешательство, направленное на удаление желчного пузыря с использованием эндовидеохирургической техники. Лапароскопическая холецистэктомия является международным стандартом лечения патологии желчного пузыря (например, камни в желчном пузыре) требующего его удаления.
Показания к оперативному лечению
Возможные осложнения при не своевременном лечении.1. Желчнокаменная болезнь: хронический калькулёзный холецистит, острый калькулёзный холецистит или обострение хронического.
Наличие конкрементов в полости желчного пузыря может привести к ряду серьёзных осложнений таких как:
- Пролежень стенки желчного пузыря (камень больших размеров, постоянно находившийся на одном месте, может стать причиной перфорации пузыря, что приведет к попаданию содержимого желчного пузыря в брюшную полость) – в большинстве медицинских центров будет выполнена открытая операция (открытая или классическая холецистэктомия) с разрезом 10-15см.
- Острый приступ желчной колики (при наличии препятствия оттоку желчи через пузырный проток), в случае с наличием камня препятствием будет именно он.
- Острый приступ может привести к развитию флегмонозного (нагноившегося) желчного пузыря. Далее следует переход в гангренозный желчный пузырь (ткань желчного пузыря некротизируется) в конечном итоге все приведет к разлитому перитониту и экстренной операции, где о косметическом эффекте даже речи идти не может и процент летальных исходов сохраняется высоким.
- Во время острого приступа камень может попасть в основной желчный проток и заблокировать выход всей желчи в кишечник (печень за сутки вырабатывает 2-3л), а это приведет к быстро прогрессирующей желтухе. Если в течении нескольких дней не будут выполнены необходимые медицинские вмешательства, может развиться печеночная недостаточность и как результат летальный исход. В данном случае сначала выполняется эндоскопическая Ретроградная ХолангиоПанкреатоГрафия (РХПГ) (попытка устранить блок конкрементом места выхода желчи в кишечник), если данная процедура не дает положительного эффекта, выполняется лапаротомия с реконструктивной операцией продолжительностью 4-6 часов.
Наличие камней в желчном пузыре является показанием к оперативному лечению.2.
Хронический бескаменный холецистит – с данным видом холецистита пациент может наблюдаться длительное время, экстренные показания для оперативного вмешательства при данном виде холецистита редки, бывают случаи, когда пациент не успевает выписаться из хирургического стационара как приступ возобновляется. При такой ситуации качество жизни пациента сильно ухудшается.
В таких случаях рекомендовано оперативное лечение.
3. Полипы желчного пузыря – важно различать истинные (паренхиматозные полипы) и холестериновые полипы.
Холестериновые полипы (холестероз желчного пузыря) имеют небольшой размер, не имеют кровотока, могут быть в большом количестве, как правило, они являются следствием погрешности в диете и показанием к оперативному лечению не являются.Рекомендовано выполнять УЗИ органов брюшной полости 1 раз в 6 месяцев, так как полипы могут раствориться, а могут образовать холестериновые камни. При наличии отрицательной динамики на фоне соблюдения всех рекомендаций лечащего врача показано удаление желчного пузыря.
4. Паренхиматозные полипы (имеют кровоток и являются частью слизистой оболочки) – часто встречаемая патология, которая требует динамического наблюдения и оценки роста полипа в динамики (впервые выявленный требует контроля УЗИ через 3 месяца, далее 1 раз в пол года), если в течении года полип увеличился на 0,5см, или его суммарная величина составляет более 1го см, это является показанием к оперативному лечению, так как шанс малигнизации (перерождения доброкачественного полипа в злокачественный) полипов желчного пузыря высокий.5. Онкологические заболевания являются 100% показанием к оперативному лечению, так же холецистэктомия может входить в состав больших оперативных вмешательств (например, при раке большого дуоденального соска).
Во время лапароскопии желчного пузыря во всех перечисленных случаях выполняется удаление всего желчного пузыря (сохранение органа невыполняющего свою функцию приведет к рецидиву заболевания).
Подготовка к операции лапароскопическая холецистэтомия
Перед операцией, до госпитализации или непосредственно в стационаре, пациент должен сдать ряд лабораторных исследований:
- общий анализ крови,
- общий анализ мочи,
- биохимический анализ крови,
- коагулограмму,
- группу крови
- резус фактор
Результаты лабораторных анализов годны 10 дней.
Необходимо пройти ФиброЭзофагоГастроДуоденоСкопию (ФЭГДС) для исключения острой патологии пищевода, желудка, 12-перстной кишки, так как оперативное вмешательство является стрессом для организма и может привести к обострению, кровотечению (желательно выполнить данную процедуру за 1 месяц до операции или раньше). За сутки до операции пациент осматривается врачом анестезиологом.
Современная медицина работает по стандартам Fast Track, это мультимодальная стратегия активного лечения больных требующих оперативного вмешательства. Данная стратегия включает в себя комплекс мероприятий до операции, во время операции и после операции (ниже описанный подход основан на данных протоколах).
Прием твердой пищи, запрещается за 6 часов до операции, а жидкой за 2 часа.
Перед операцией пациенту показано эластическая компрессия (2кл.) голеней обеих нижних конечностей, это мероприятие направлено на профилактику тромбозов. С этой же целью пациенту вечером перед операцией назначаются низкомолекулярные гепарины (фагмин, фраксипарин и тд.).
Утром пациенту за 1 час до операции выполняется премедикация которая включает в себя антибиотик широкого спектра, седативные препараты. Выполняется бритье операционного поля (при необходимости).
Лапароскопическая холецистэктомия выполняется под эндотрахеальным наркозом (дыхание пациента осуществляется при помощи аппарата искусственного дыхания). Данный вид анестезии является предпочтительным, так как во время операции в брюшной полости пациента создаётся давление 14мм. рт. ст., что создаёт давление на диафрагму и могут возникнуть проблемы с спонтанным дыханием.
Ход операции
После обработки операционного поля выполняется разрез над пупком 1-1.5см куда устанавливается оптический троакар 10мм (через него вводят видеокамеру), далее в эпигастральной области (под мечевидным отростком) делается разрез 1 см ставится троакар 10мм для манипулятора, в правом подреберьи делают разрез 5мм и ставят еще один манипулятор.
Вариантов и способов установки троакаров существует несколько, представленный вариант предусматривает 3 порта, классическая лапароскопия желчного пузыря выполняется через 4 разреза.
В нашем медицинском центре выполняется через 2 разреза.
Если взять более затратный вариант, то можно использовать single port при котором оперативное вмешательство выполняется через 1 разрез над пупком (около 2 см).
Так же есть вариант выполнения лапароскопической холецистэктомии с использованием робота-хирурга, оперирующий хирург находится за пультом управления, а не у операционного стола. Тут стоит отметить, что для хирурга это удобней, а пациенту без разницы (только гораздо дороже).Но существуют пациенты которым противопоказана лапароскопия (тяжелая сопутствующая патология, сердечная недостаточность тяжелой степени, выраженный спаечный процесс в области операции, запущенные формы острого холецистита) и как операция выбора становится открытая холецистэктомия.
Открытая операция сильно уступает лапароскопии:
- высока травматичность;
- плохой косметический эффект;
- продолжительный период реабилитации;
- высокий риск послеоперационных осложнений (нагноение раны, послеоперационная грыжа и тд);
- время операции значительно увеличивается.
Независимо от количества портов техника выполнения операции одинакова. Разделение операции на этапы в данной статье исключительно для упрощения понимания хода выполняемой процедуры
1 этап
Ревизия брюшной полости – выполняется визуальная оценка состояния органов брюшной полости (толстый и тонкий кишечник, большой сальник, желчный пузырь, видимая часть желудка, матка, яичники, наличие спаечного процесса, грыжевых дефектов).
2 этап
Мобилизация желчного пузыря, при необходимости, наиболее часто из-за спаечного процесса в области желчного пузыря.
3 этап
Клипирование пузырного протока, артерии желчного пузыря. Это наиболее сложный и ответственный этап, так как рядом с этим место проходят важные анатомические структуры и их повреждение приведет к грозным осложнениям.
4 этап
Выделение желчного пузыря из его ложа, выполняется монополярной коагуляцией. На данном этапе есть вероятность повреждения целостности желчного пузыря, желчь при этом удаляется вакуумным отсосом и проблем в послеоперационном периоде не возникает, это штатная, и довольно частая ситуация. Ложе пузыря после его удаление дополнительно коагулируется (при необходимости).
5 этап
Далее выполняется удаление желчного пузыря из брюшной полость через разрез над пупком.
6 этап
Следующий этап — это ревизия места операции, и места ввода троакаров.
При необходимости выполняется гемостаз (остановка кровотечения, чаще всего капиллярного), для страховки хирург может оставить дренажную трубку в месте операции (при развитии осложнений: кровотечение или подтекании желчи она позволит оперативно отреагировать и принять необходимые меры). Извлечение инструментов и шов послеоперационных ран.
Время операции может сильно варьировать, но в среднем составляет от 20 до 60 минут.
Послеоперационный период
Пробуждение пациента происходит непосредственно на операционном столе под контролем врача анестезиолога, далее пациент переводится в отделение реанимации и находится там первые несколько часов после операции и только потом переводится в палату хирургического отделения (в каждом медицинском учреждении существуют свои правила и поэтому этапа с реанимацией может и не быть).
В первые сутки после операции пациенту разрешается пить только воду маленькими глотками (может быть тошнота и рвота), через 4 часа после операции пациента можно поставить на ноги под контролем врача, пациент может самостоятельно сходить по малой нужде.
На следующие сутки выполняется контрольное УЗИ органов брюшной полости (как и при паховой грыже у мужчин), меняют повязки ревизируют послеоперационные раны.
На все процедуры пациент ходит самостоятельно под контролем медицинской сестры, когда пациент активно двигается, можно снимать эластическую компрессию с голеней. Рацион пациента – это слизистые отвары, не жирные бульоны.
И на следующие сутки пациент после перевязки и получение диетических рекомендаций (ссылка на диетические рекомендации после операции еще не писано) выписывается на амбулаторное лечение под наблюдение врача хирурга.
Госпитализация составляет 3 дня, временная нетрудоспособность (больничный лист) в среднем около 15 дней (индивидуально). Швы снимают на 10е послеоперационные сутки врачом хирургом.
По международной статистики 95% прооперированных пациентов не испытывают ни малейшего дискомфорта от отсутствия желчного пузыря (статистика собиралась у пациентов спустя 2 месяца после оперативного лечения).Источник: https://lapadoc.ru/7-laparoskopicheskaya-holecistektomiya.html
Спайки после лапароскопии желчного пузыря – что делать
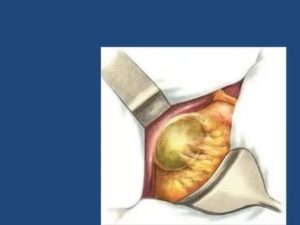
Формирование спаек является одним из распространенных осложнений холецистэктомии – операции по удалению желчного пузыря.
Разрастания представляют собой пленки, образованные соединительной тканью, имеют форму веревочек, со временем могут переплетаться друг с другом, часто образуются в области хирургического вмешательства.
Формирование соединительнотканных структур приводит к нарушению функций пищеварительной, репродуктивной и других систем. Своевременное выявление и грамотная терапия спаечного процесса позволяют предотвратить развитие осложнений.
Симптомы
Удаление желчного пузыря в 35% случаев осложняется спаечным процессом. Чаще всего он развивается после операции, выполненной традиционным, полостным методом. Очень редко спайки образуются после лапароскопии желчного пузыря, поскольку этот вид хирургического вмешательства является малоинвазивным.
Формирование спаек – продолжительный процесс, который на первых этапах протекает бессимптомно и не доставляет пациенту дискомфорта. Признаки нарушения обычно появляются спустя несколько месяцев или год после операции. Основные симптомы патологического процесса:
- эпизодические ноющие боли в зоне хирургического вмешательства, а именно в правом подреберье, усиливающиеся при поднятии тяжестей и физических нагрузках;
- метеоризм, запоры, дискомфорт и неприятные ощущения в животе;
- тошнота, иногда рвота после приема пищи;
- ухудшение аппетита, потеря веса.
Подобные клинические признаки по отдельности могут возникать и при других патологиях органов ЖКТ. Но совокупность этих симптомов после холецистэктомии чаще всего указывает на образование спаек.
Диагностика
При подозрении на развитие спаечного процесса для подтверждения диагноза проводится комплексное медицинское обследование, включающее:
- выяснение жалоб пациента, осмотр и пальпацию;
- УЗИ органов брюшной полости;
- рентгенографию с применением контрастного вещества;
- компьютерную томографию – проводится для уточнения диагноза при сомнительных результатах других исследований;
- лапароскопию – позволяет обнаружить и сразу удалить спайки, но назначается не всегда, поскольку процедура сама по себе может провоцировать образование спаек.
После подтверждения диагноза врач подбирает оптимальную схему терапии.
Медикаменты
Лекарственная терапия спаек включает назначение:
- спазмолитиков (Спазмалгон, Баралгин, Но-шпа, Дротаверин, Дуспаталин) – купируют болевой синдром, вызываемый спазмами;
- ферментов (Трипсин, Химотрипсин, Флогензим, Вобэнзим) – улучшают процессы пищеварения, растворяют фибрин, который является структурным элементом спаечных образований;
- инъекций алоэ – обладают выраженными противовоспалительными свойствами, способствуют рассасыванию рубцов и спаек;
- гомеопатических средств (Убихинон Композитум, Коэнзим Композитум) – способствуют повышению эластичности и рассасыванию спаек, обладают противовоспалительным и обезболивающим эффектом;
- слабительных препаратов (Дюфалак, Нормазе, Мукофальк, Гутталакс) – применяются при запорах.
Но-шпа Дротаверин
Вобэнзим Дюфалак
Народные методы
Обычно при спайках принимают внутрь или используют для примочек растительные настои и отвары, которые обладают обезболивающим и противовоспалительным действием, улучшают пищеварение, устраняют симптомы диспепсии, способствуют рассасыванию соединительнотканных элементов. Народные средства могут применяться в дополнение к основному лечению, но не заменяют медикаментозную терапию.
Настой бадана
Высушенные цветы и листья растения залить стаканом кипятка, прогреть четверть часа на водяной бане, процедить, настоять в термосе на протяжении часа. Принимать по столовой ложке дважды в сутки.
Настой характеризуется выраженными противовоспалительными свойствами, помогает при метеоризме. Но средство также обладает вяжущим действием, может вызвать запор, поэтому не подходит для продолжительного применения.
Отвар зверобоя
Для приготовления отвара столовую ложку растительного сырья залить стаканом кипятка, прогреть на водяной бане четверть часа, остудить, процедить. Готовое средство принимать внутрь по ¼ стакана трижды в сутки.
Отвар оказывает выраженное болеутоляющее действие, но при длительном применении, как и бадан, может спровоцировать запоры. Кроме того, зверобой способствует снижению аппетита, противопоказан людям, страдающим гипертонической болезнью.
Семена льна
Примочки из льняного семени помогают облегчить боль в животе, нередко возникающую при спайках. Для проведения процедуры нужно предварительно распарить 2 столовые ложки семян в кипящей воде. Остывшие семена поместить в марлю, прикладывать к области, где присутствуют болевые ощущения.
Сухие молотые семена льна также помогают очистить организм от шлаков и токсинов, обладают мягким слабительным действием. Их рекомендуется принимать внутрь по 1-2 столовые ложки в день.
Целебный сбор
В равных количествах смешать травы донника, тысячелистника, мать-и-мачехи. Столовую ложку сырья залить стаканом кипятка, настоять 2-3 часа в термосе, процедить. Принимать по ¼ стакана 4 раза в сутки на протяжении месяца.
Сбор трав характеризуется выраженным противовоспалительным и рассасывающим действием, часто применяется в нетрадиционном лечении спаечных процессов.
Операция
Если консервативное лечение результатов не дает, либо возникают серьезные осложнения, спайки удаляются хирургическим путем. Операция может проводиться традиционным либо лапароскопическим методом.
Чтобы свести к минимуму риск развития осложнений, врачи прибегают к щадящим малоинвазивным методикам. Таковыми являются лазерное или радиоволновое удаление, разрушение спаек с применением специального устройства, создающего гидравлическое давление.
При любом виде оперативного вмешательства остается вероятность рецидива – повторного образования спаек.
Диета
Соблюдение диеты – обязательное условие реабилитационного периода после холецистэктомии, позволяющее свести к минимуму вероятность рецидива спаечного процесса. Диетическое питание является неотъемлемой составляющей консервативного лечения спаек на начальных стадиях патологических процессов.
Для профилактики и лечения спаечного процесса пациентам назначают лечебный стол № 5. Диета предполагает:
- дробное питание 5-7 раз в день через равные временные интервалы маленькими порциями;
- потребление блюд только в отварном, приготовленном на пару, запеченном, изредка в тушеном виде;
- употребление только теплой пищи (слишком горячие или холодные блюда провоцируют кишечные спазмы);
- отказ от вредных продуктов.
Из меню полностью исключаются:
- жареное, жирное, острое, копченое;
- насыщенные рыбные и мясные бульоны;
- маринады, специи, пряности, консервация;
- сладости, сдобные изделия;
- грибы, капуста, редис, бобовые, кукуруза и другие продукты, вызывающие повышенное газообразование;
- кофе и крепкий чай, газированные напитки, алкоголь.
Какие опасности возникают при образовании спаек
На запущенных стадиях спайки могут спровоцировать серьезные осложнения, угрожающие жизни пациента. Среди них острая кишечная непроходимость и некроз кишки.
Непроходимость в острой форме становится результатом того, что спайки сдавливают кишечник, его опорожнение резко ограничивается. Проявляется патология резкой болью, рвотой, повышенным газообразованием, снижением артериального давления и тахикардией.
Некроз кишки обусловлен сдавливанием кровеносных сосудов соединительнотканными элементами. Ухудшение кровоснабжения тканей кишечных стенок приводит к их отмиранию.
Развитие острой непроходимости или некроза кишечника требует немедленного хирургического вмешательства.
Профилактика спаечного процесса
Очень часто после удаления спаек наступает рецидив.
Чтобы избежать повторного развития патологических процессов, важно выполнять профилактические рекомендации – ограничить физические нагрузки, соблюдать диету, отказаться от вредных привычек.
Дважды в год нужно проходить профилактическое медицинское обследование, а при появлении даже незначительных болей и дискомфорта сразу обращаться к врачу.
Формирование спаек может спровоцировать серьезные осложнения со стороны пищеварительной и репродуктивной систем, на запущенных стадиях становится показанием к хирургическому вмешательству. Но соблюдение мер профилактики после удаления желчного пузыря, своевременное выявление и грамотное лечение спаечного процесса позволяют избежать повторной операции.
Источник: https://puzyr.info/spajki-posle-laparoskopii/
