Не прекращается рвота. Стома кишечника
Стома: что такое, виды, что происходит с больными, что делать при запоре, закрытие, диета, реабилитация
При лечении некоторых заболеваний кишечника появляется необходимость удаления части кишечника. Для свободного выхода каловых масс устанавливают стому. Пациенту при этом требуется правильно выполнять процедуру по ее очищению и соблюдать правила гигиены.
Что такое стома
Стомирование пациентов осуществляется при заболеваниях, когда происходит поражение кишечника, когда при оперативном вмешательстве происходит удаление части органа.
Стома представляет собой отверстие, которое делают в брюшной полости. Через него вводят кишку. Она не имеет нервных окончаний, а процесс выхода кала не контролируется организмом.
Виды
В медицине выделяют несколько типов стом, предназначенных для вывода кала или входа воздуха в трахею.
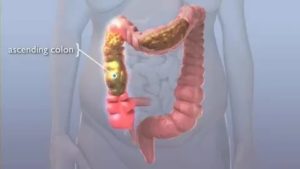
В зависимости от того, где располагается рана в стенке брюшной полости, выделяют колостому и илистому. Первый тип используется при поражении толстой кишки. Выход экскрементов проводится дважды в сутки или при появлении дискомфорта.
При поражении тонкого кишечника устанавливают илистому. У пациентов при этом отмечается нарушение стула, регулярно возникает диарея. В результате ухудшается общее состояние, нарушается водно-солевой баланс.
Илистома формируется из тканей подвздошной кишки. Ее формируют в брюшной полости с правой стороны.В соответствии с формой разреза брюшной стенки, выделяют выпуклые, выпуклые и втянутые стомы. Также она может формироваться на определенное время или для постоянного функционирования.
Временная
Показанием является отсутствие возможности у пациента совершить акт дефекации до проведения операции. Стома данного типа чаще устанавливается при опухолях и спайках, которые имеют большие размеры и перекрывают просвет органа.
После операции по иссечению новообразования осуществляется процедура по закрытию стомы, так как орган после терапии начинает нормально функционировать.
Постоянная
Используется в случаях, когда при помощи операции восстановить утраченную функцию органу невозможно по определенным обстоятельствам.
Также специалист может сформировать один или два ствола стомы.
Для чего нужна стома
Искусственно созданное в стенке брюшной полости отверстие выполняют с целью вывода каловых масс при нарушениях работоспособности кишечника, непроходимости или сильном запоре.
Стома предполагает использование специального калоприемника. Он устанавливается как непосредственно перед удалением кала, так и постоянно.
Показания
Стомирование не относится к распространенным методам оперативного вмешательства. Чаще всего специалисты ищут иные пути решения проблемы.
Наложение стомы осуществляется только при наличии серьезных медицинских показаниях. Операция проводится только при отсутствии возможности применения другого метода.
Искусственно созданное отверстие в стенке брюшной полости выполняют при тяжелом течении злокачественного заболевания, которое стало причиной нарушения работоспособности кишечника.
Стома накладывается при травмах органа, колите неспецифического или ишемического характера, недержании различного типа.
Выведение части органа осуществляется в случаях непроходимости кишечника, установления наличия заболеваний, ставших причиной нарушения функционирования выводящей системы.
Стома может быть установлена только в случаях, когда отсутствуют иные пути решения проблемы.
Подготовка
Процедура по установке стомы всегда является заключительным этапом иной процедуры, когда хирург устраняет непроходимость или удаляет часть пораженного органа.
Пациенту назначаются колоноскопия, анализ крови и мочи, флюорография, электрокардиограмма. Также показаны осмотр терапевта и при необходимости других узких специалистов. Перед проведением процедуры необходимо очистить кишечник. Для этого назначается клизма.
Если больной находится в тяжелом состоянии, наблюдаются истощение или анемия, перед операцией проводится переливание плазмы, крови, восстанавливается водно-солевой баланс.
Минимальная подготовка используется в экстренных случаях, когда у больного стремительно развивается кишечная непроходимость. В этом случае места наложения стомы подбирается врачом. Чаще всего ее располагают выше, чем это необходимо.
Проведение процедуры
Этапы проведения процедуры зависят от назначения стомы. Временное или постоянное отверстие в брюшной стенке осуществляют в соответствии с типом заболевания.
Диета
После установления стомы кишечника пациентам следует соблюдать диету. Специальный рацион питания разрабатывается при наличии медицинских показаний. В остальных случаях больным нужно ограничить употребление определенных продуктов.
При наличии стомы необходимо учитывать воздействие определенной пищи на вывод фекальных масс. Специалисты рекомендуют ограничить количество газированных напитков, бобовых, лука, грибов.
Также не рекомендуется есть в больших количествах рыбу, чеснок, пряности, сыр. Они усиливают запах каловых масс. Принимать пищу нужно небольшими порциями и часто.
Осложнения
При отсутствии должного ухода за стомой могут возникать различные осложнения. У пациентов наблюдаются:
- Утечка каловых масс. При этом они попадают в брюшную полость.
- Ишемия стомы.
- Воспаление.
- Инфекционное поражение раны.
- Нагноение тканей.
- Некроз.
В результате налипания частичек пищи происходит блокировка устья отверстия, что приводи к отечности тканей. При этом возникают тошнота, рвота. В некоторых случаях возникает запор при стоме.
В случаях когда проявляются симптомы блокировки или выделения приобретают патологический характер, следует обратиться к специалисту.
Период реабилитации
После наложения стомы организму требуется время, чтобы произошло приживление кишки. Реабилитация проходит не только в медицинском учреждении.
Больной и дома должен соблюдать правила гигиены. На протяжении нескольких дней назначается парентеральное питание. Через сутки больному разрешено пить. Нетвердую пищу можно принимать только на 3-4 сутки. В рацион включают супы, каши, пюре.
В стационаре пациент находится под наблюдением специалистов на протяжении двух недель. В течение данного времени врач объясняет правила ухода за стомой, применения калоприемника.
Еще до проведения оперативного вмешательства важен психологический настой. Больные тяжело воспринимают новость о том, что приходится жить с искусственным отверстием.Но с колостомой возможно прожить длительное время. Полноценная жизнь возможна благодаря современным системам приема каловых масс.
Самостоятельный уход
С целью исключения развития осложнений в виде запоров, непроходимости и других, важно правильно ухаживать за стомой и калоприемником.
В первую очередь, важно соблюдать правила гигиены. Несвоевременно проведенные водные процедуры приводят к воспалению, раздражению.
Калоприемники следует менять по мере необходимости. Если процедуру проводит регулярно, это может стать причиной раздражения и повреждения кожного покрова вокруг разреза.
Меняют мешки для приема фекальных масс, если в однокомпонентной системе содержимое более половины. Также процедуру осуществляют при появлении дискомфорта.
Если установлена двухкомпонентная система, клеящую платину заменяют каждые три дня. Перед процедурой и после ее проведения обязательно нужно вымыть руки.
Как удалить кал
Калоприемники надевают перед процедурой дефекации, после чего снимают. Стома очищается мыльным раствором и промакивается салфетками насухо. Это позволит снизить риск раздражения и появления других неприятных симптомов.
Затем стому смазывают назначенным врачом препаратом. Чаще всего используется «Стомагезив».
С целью исключения появления микротрещин на слизистой кишечника поверхность обрабатываю вазелином. Процедуру нужно проводить аккуратно, чтобы избежать повреждения тканей вокруг искусственно созданного выхода.Салфетка, предварительно сложенная в несколько слоев, накладывается на стому и фиксируется с помощью пластыря. После этого можно надеть белье.
Что делать, если стома не работает
Когда возник запор, стома забилась и не функционирует, рекомендуется предпринять несколько действий. В первую очередь специалисты советуют принять душ. Теплая вода позволит мышцам расслабиться.
Также снять напряжение мышечной ткани позволит массаж. Для снятия напряжения мышц и активирования работоспособности кишечника нужно принять коленно-локтевую позу или подтянуть ноги к животу.
Если стома не работает, следует проверить наличие или отсутствие отечности тканей разреза. Важно при запоре соблюдать правильное питание и увеличить физическую активность.
Стомированным пациентам запрещено принимать слабительные средства. Это обусловлено тем, что провокатором запора может являться болезнь кишечника. При этом необходимо получить консультацию специалиста.
Клизму делают также в медицинском учреждении под контролем врача. Самостоятельно выполнять процедуру категорически запрещено.
Если стома не работает и рекомендуемые меры не принесли должного результата, нужно обратиться к специалисту. После проведения исследования он установит причину подобного состояния и назначит лечение.
Формирование стомы осуществляется в редких случаях, когда провести лечение иным способом невозможно. Она представляет собой разрез в брюшной полости, через которое выводят петлю кишечника. Это позволяет больному осуществлять акт дефекации.
Стома требует специального ухода. При его отсутствии могут возникать различные осложнения. Именно поэтому пациентам важно соблюдать все требования врача и внимательнее относиться к своему рациону питания. При появлении дискомфорта или болей нужно обратиться к специалисту.
Источник: https://onkologia.ru/onkogastroenterologiya/stoma/
Тошнота, рвота и кишечная непроходимость — Про Паллиатив
Тошнота, рвота и кишечная непроходимость — мучительные симптомы, которые часто беспокоят больных в терминальной стадии заболевания. Мы публикуем фрагмент из книги британского доктора Брюса Клеминсона «Введение в паллиативную помощь» о том, как снимать эти симптомы. Полная версия книги доступна по ссылке.
Тошнота и рвота
Встречается у 50% неизлечимо больных пациентов и имеет четыре основные причины:1. Гастростаз и кишечная непроходимость.2. Интоксикация.3. Растяжение или раздражение органов.
4. Повышенное внутричерепное давление.
Все эти состояния имеют разные причины и различные способы лечения.
Гастростаз и кишечная непроходимость могут быть вызваны:
- лекарственными препаратами, например антихолинергическими средствами;
- вегетативными нарушениями (инфильтрация нерва, диабет);
- асцитом;
- гепатомегалией;
- прорастанием опухоли;
- пептической язвой или раздражением.
Симптомы:
- неприятные ощущения в эпигастрии;
- ухудшение аппетита;
- улучшение самочувствия после рвоты;быстрое насыщение во время приема пищи;
- симптомы возникают при изменении положения тела;
- сопутствующая отрыжка и икота.
Интоксикация:
- лекарственными средствами: антибиотиками, опиоидными препаратами, дигоксинпротивовоспалительнымисредствами, противоспазматическими средствами;
- продуктами метаболизма (почечная недостаточность, печеночная недостаточность, кетоацидоз, гиперкальциемия, гипонатриемия);
- токсинами.
Симптомы:
- постоянная тошнота;
- непрекращающаяся рвота;
- различные признаки лекарственной интоксикации.
Введение в паллиативную помощьБазовая информация о ключевых аспектах паллиативной помощи
Растяжение или раздражение органов:
- печеночные метастазы;
- обструкция мочеточников;
- забрюшинные лимфоузлы (опухоль);
- запор;
- кишечная непроходимость.
Симптомы:
- постоянная тошнота,
- рвота не очень характерна;
- частая сопутствующая боль;
- другие симптомы.
Повышенное внутричерепное давление или менингизм:
- внутричерепная опухоль;
- отек головного мозга;внутричерепное кровотечение;
- менингеальная инфильтрация опухолью;
- метастазы в кости черепа; церебральная инфекция.
Таким образом, чтобы понять механизмы, нужно:
- внимательно изучить историю болезни;
- провести внимательный осмотр;
- провести необходимые обследования;
- если возможно, устранить (вылечить) причину;
- попробовать любой подходящий немедикаментозный метод лечения;
- рационально подойти к выбору противорвотного препарата.
Как рационально выбрать противорвотный препарат?
Чтобы сделать рациональный выбор, потребуется понимание, какие рецепторы включены в механизм рвоты. Вовлечены три зоны:
1. Хеморецепторная триггерная зона (ХТЗ). Другое ее название — «самое заднее поле», находится в головном мозге.
Кровеносные сосуды в ХТЗ имеют окончатый эпителий. Окончатый эпителий (от лат.
fenestra — окно) — это «окна» в стенках кровеносных сосудов в эпителиальной выстилке, для того чтобы химические вещества в крови вступали в тесный контакт с клетками ХТЗ.
Рецепторы в ХТЗ — эффективные препараты:
- допаминовые рецепторы (D2) — галоперидол;
- 5-HT3-рецепторы — ондансетрон. Они вызывают постоянную тошноту в ответ на лекарственные препараты, токсины и функциональную недостаточность органов.
2. Рвотный центр:
- H1-гистаминовые рецепторы — циклизин или другие антигистаминные;
- ацетилхолиновые рецепторы — циклизин или другие антигистаминные;
- 5-HT2-рецепторы — метотримепразин.
Опиоидные рецепторы
Тошнота и рвота как результат кишечной непроходимости, раздражение глотки, увеличение печени, желудочная компрессия и эмоциональные реакции — все эти реакции проходят через рвотный центр.
3. Желудочно-кишечный тракт:
- 5-HT → ахроматопсия → блуждающий нерв — циклизин или другие антигистаминные;
- 5-HT3 — цилансетрон;
- 5-HT4-прокинетик — метоклопрамид;
- D2-антикинетик — метоклопрамид;
- H2 — ранитидин (или пирофосфаты).
Таким образом, нужно запомнить три главных препарата:
1) галоперидол — фенотиазин — для ХТЗ — химические вещества —лекарственные препараты — токсины;2) циклизин или другие антигистаминные — для рвотного центра — чувства — страхи — ощущения;
3) метоклопрамид — желудочный прокинетик — при замедленном опорожнении желудка.
И еще четыре других препарата, которые вы, возможно, захотите запомнить:
1) дексаметазон — стероид — при повышенном внутричерепном давлении;2) гиосцина бутилбромид — антихолинергическое средство (бускопан) для снижения желудочно-кишечной перистальтики;3) октреотид — для сокращения желудочнокишечной секреции;
4) ондансетрон — 5-HT3 антагонист — при тошноте, связанной с химиотерапией.
Кишечная непроходимость
Кишечная непроходимость — частое явление у онкологических больных на далеко зашедшей стадии заболевания. Она возникает у 3% всех хосписных пациентов и 40% больных с поражением яичников или тазовой локализацией опухоли.
Постановка диагноза
Стоит задуматься о кишечной непроходимости, если в анамнезе есть упоминание о кишечной колике, тошноте и рвоте, отсутствии перистальтики и вздутии кишечника на различных участках, в зависимости от уровня возникновения непроходимости.
Основные причины
1. Раковая опухоль:
- сдавливание или прорастание опухолью просвета кишки.
2. Причины, не связанные с опухолью:
- запор или каловый завал, что бывает частой проблемой у угасающих больных;
- странгуляционная кишечная непроходимость или ущемленная грыжа.
Обследования:
- пальпация живота и ректальное обследование;
- пальпируется ли опухоль? где? насколько большая?
- пальпируется ли переполненная нисходящая ободочная кишка?
- рентгенография брюшной полости может быть очень информативна.
Терапия при причинах, не связанных с раком
Разрешение констипации или копростаза назначением внутрь размягчающих слабительных, таких как лактулоза, докузат, фенолфталеин или вазелиновое масло. В более серьезных случаях можно использовать свечи, клизмы или, если необходимо, мануальную эвакуацию каловых масс.
Лечение при других причинах, не связанных с раком
Странгуляционная кишечная непроходимость или ущемленная грыжа могут быть разрешены хирургическим путем или консервативно, сообразно состоянию пациента.
Лечение при кишечной непроходимости, напрямую связанной с наличием раковой опухоли
Для купирования схваткообразной боли и рвоты назначаем гиосцина бутилбромид (бускопан) в дозе 20 мг или атропин по 300–600 мкг подкожно. Когда колика, тошнота и рвота взяты под контроль, назначаем бускопан перорально 4 раза в день. Может понадобиться назначение перорального противорвотного препарата, например галоперидола.
Следует предпринять попытки восстановления функции кишечника с помощью размягчающих слабительных (например, лактулоза, фенолфталеин, докузат, вазелиновое масло).Дозу гиосцина бутилбромида (бускопан) следует сократить после 1–2 дней применения, чтобы посмотреть, выходит ли жидкий стул. Если стула по-прежнему нет, нужно задуматься о хирургической операции.
Если хирургическая операция невозможна или нецелесообразна, назначаем внутрь бускопан 4 раза в день для снятия схваткообразной боли и галоперидол для купирования тошноты.
Если бускопан недоступен, заменяем его атропином парентерально (например, подкожно с помощью шприцевой помпы).
Хирургическое лечение
Многим пациентам помогает паллиативное хирургическое лечение, однако летальность составляет 12–33%, риск формирования наружного кишечного свища составляет 7–18%.
У значительного количества пациентов непроходимость не разрешается, а у других в краткие сроки возникает вновь.
Таким образом, консервативное лечение может быть наилучшим вариантом, в каждом случае хирург должен высказать свое мнение и рекомендации, чтобы пациент мог принять правильное решение, имея всю информацию.
Пример 1
75-летняя женщина наблюдалась у своего семейного врача. Она страдала раком яичников и прекрасно
пошла на поправку после проведенной химиотерапии на основе препаратов платины. Приблизительно за год до смерти у нее внезапно открылось обильное кровотечение из нижних отделов ЖКТ.
Как выяснилось, это произошло из-за прорастания опухоли в малом тазу в нижние отделы кишечника. После следующего курса химиотерапии опухоль вновь уменьшилась и кровотечение прекратилось.
Через 6 месяцев семейному врачу сообщили, что у больной появились схваткообразные боли в животе и нарушилась работа кишечника.
Обследование показало, что 10 см сигмовидной кишки не функционировали из-за инфильтрации опухолью.
Был установлен стент, но это не привело к возобновлению нормальной функции кишечника, возможно, потому, что имелось другое поражение выше установленного стента или потому, что стент был немного короток либо не полностью расширил просвет кишки, 10 см — это большой отрезок для стента. Была наложена двуствольная илеостома, которая отлично функционировала до самой смерти пациентки.
Пример 2
Питание в терминальной стадии, при деменции или в состоянии бодрствующей комыОтрывок из книги врача Жана Доменико Боразио «О смерти. Что мы знаем. Что мы можем сделать. Как нам к ней подготовиться»
Пожилая женщина находилась под наблюдением у своего врача общей практики. Она страдала от распространенной онкологии, начали появляться признаки непроходимости кишечника.
Семейный врач назначил ей спазмолитический препарат (гиосцина бутилбромид), сначала инъекционно, с постепенным переходом на прием внутрь для купирования колики и тошноты. После назначения внутрь лактулозы кишечник начал функционировать.Лечение спазмолитическими средствами позже было прекращено.
Несколько недель спустя повторилось то же самое, но кишечник не работал с увеличенной дозой смягчающего слабительного. Доза спазмолитического средства была увеличена для предотвращения колики и тошноты, и пациентка оставалась на таком лечении вплоть до смерти 3 месяца спустя. У нее было хорошее качество жизни, и она умерла очень спокойно, без рвоты или схваткообразной боли в животе.
Заключение
С непроходимостью кишечника у пациента в терминальной фазе онкологического заболевания можно успешно справиться консервативно. Хирургическое лечение тоже можно рассматривать, но, если пациенту осталось не так много времени, операция может не дать положительного эффекта, а лишь добавить страданий, боли и трудностей пациенту и его семье.
Источник: https://pro-palliativ.ru/blog/toshnota-rvota-i-kishechnaya-neprohodimost/
Непроходимость кишечника: симптомы и лечение
Кишечная непроходимость — опасное заболевание, выражающееся нарушением процесса продвижения каловых масс по кишечнику.
Непроходимость кишечника может случиться у любого: патологии подвержены все возраста от новорожденных до стариков, при этом проявления недуга остаются приблизительно одинаковыми.
При развитии патологии показано срочное хирургическое вмешательство, поэтому важно знать все про непроходимость кишечника симптомы у взрослых, чтобы успеть своевременно обратиться за врачебной помощью. В противном случае болезнь может привести к гибели человека.
Разновидности непроходимости кишечника
По механизму развития выделяются механическая и динамическая непроходимость кишечника.
Механическая непроходимость развивается в результате закупорки кишки разнообразными препятствиями.
Причинами закупорки бывают:
- внутри — инородные тела, клубки глистов, камни, рубцы, опухоли, прочие образования;
- снаружи — сдавливающие образования.
Все вышеперечисленные варианты являются обтурационной непроходимостью.
Если произошел заворот кишок, ущемление, узлообразование и как следствие — сдавливание брыжейки, диагностируется странгуляционная непроходимость.
При врастании одной части кишки в соседнюю петлю развивается инвагинационный вид. Если кишки сдавили спайки — это наиболее распространенная и часто диагностируемая спаечная непроходимость кишечника.
Динамическая непроходимость кишечника происходит в результате нарушения перистальтики кишки. Такое может произойти при его расслаблении или спазме (перенапряжении). Чаще всего именно эта патология чаще диагностируется у пожилых. Спровоцировать её начало может инфаркт кишечника, ложная обструкция.
По течению непроходимость может быть острой и хронической. Также непроходимость кишечника может быть полной или частичной.
Симптомы непроходимости кишечника
Что должно насторожить человека и побудить заподозрить кишечную непроходимость:
- боль в области живота;
- метеоризм;
- задержка стула;
- тошнота и рвота.
- Основной отличительный признак непроходимости кишечника — болевые ощущения в кишечнике, появляющиеся независимо от еды. Боль носит схваткообразный, очень выраженный характер. Периодичность болевых ощущений зависит от перистальтики кишечника: боль усиливается при каждой волне. На лице могут при этом появиться признаки шока — холодный пот, бледность, усиленное сердцебиение. Если к концу дня боль уменьшилось, это может означать омертвение кишки и некроз. При таком симптоме через 2-3 дня можно ожидать развитие грозного осложнения перитонита, которое может привести к летальному исходу.
- При непроходимости кишечника транспорт кала останавливается, из-за чего кал и газы накапливаются и растягивают стенки, что вызывает нестерпимую боль. Снаружи фиксируется вздутие живота.
- Частый спутник патологии — рвота. Сначала она возникает в результате продвижения кала по ЖКТ. Если содержимое кишок возвращается в желудок, рвотные массы будут пахнуть калом. В дальнейшем периоде заболевания рвоту можно считать признаком отравления.
Как определить механическую непроходимость
В преобладающем большинстве случаев диагностируется механическая форма патологии. Если процесс развивается в тонком кишечнике, симптоматика усугубляется очень быстро. Выражено начинают проявляться схваткообразные боли вокруг пупка. Дальше развиваются тошнота и рвота.
При полной непроходимости происходит задержка дефекации, при частичной — понос. В животе усиливаются перистальтические звуки на волне боли. При нарастании некротических явлений они прекращаются.
В толстой кишке патология развивается более долго. Первоначальный запор сменяется полным исчезновением дефекации и метеоризмом. Затем начинается боль, которая постепенно усиливается. Боль может возникнуть в одном месте или разлиться по всей площади. Рвота может проявиться однократно или отсутствовать вовсе.
При завороте кишок болезнь развивается быстро с сильно-выраженными схваткообразными болями.
В развитии механической непроходимости можно выделить этапы:
- Появление перво начальной симптоматики — боль, рвота, метеоризм и пр., что вызывается растяжением кишок.
- К концу первого дня развивается интоксикация организма, что приводит к усилению рвоты, повышению температуры, нарастающей слабости и даже обморокам. Боль постепенно становится меньше из-за начавшегося некрозирования кишок.
- Перитонит — последняя стадия заболевания. В стенках кишечника образуются некротические очаги, что приводит к перфорированию стенок и выходу кала в брюшную полость. Боль возрастает во много раз, живот становится болезненным. Развивается шоковое состояние. Перитонит может развиться уже на следующие сутки от начала заболевания.
Симптомы динамической формы непроходимости
Динамическая форма характеризуется нарушением перистальтики и встречается довольно редко. В кишке прекращаются сократительные движения чаще всего после травмирования или операций. Можно выделить следующие стадии динамической непроходимости:
- спазмирование сосудов после операции компенсаторного характера. Обычно эта стадия не характеризуется какими-либо выраженными явлениями кроме слабости;
- в стадии органических изменений происходят патологии кровоснабжения. Боли носят спастический характер, живот вздутый, усиливается тошнота, начинается рвота;
- при стадии морфологических изменений развивается омертвение кишок. Боли и перистальтики нет. Развивается шок. Требуется оперативное вмешательство, чтобы избежать летального исхода.
Диагностика непроходимости кишечника
При осмотре врач проводит перкуссию и аускультацию живота. Определяется симптом Склярова — наличие всплесков в районе петель кишечника. Дополнительно проводятся рентген с контрастным веществом, УЗИ, МРТ. Биохимия крови и мочи покажет общее состояние. По возможности проводится колоноскопия.
Похожую симптоматику выдают такие распространенные заболевания как аппендицит, язва, холецистит и некоторые гинекологические заболевания.
Лечение
Для терапии заболевания на самых ранних стадиях проводится медикаментозная терапия. При её слабой эффективности, при остром состоянии или при наличии определенных анатомических изменений назначается операция.
Этапы коррекции состояния состоят из:
- обезболивания таблетками, уколами и капельницами;
- введения медпрепаратов, стимулирующих моторику;
- введения медпрепаратов, уменьшающих спазмы;
- восстановления электролитных нарушений, происходящих в результате интоксикации организма;
- восстановления проходимости верхнего участка кишечника зондированием через рот, нижнего участка — клизмированием или оперативным путем.
Оперативное вмешательство обычно эффективно и малотравматично. Оно применяется при:
- заворотах кишки;
- закрытии просвета желчными камнями;
- узлах;
- внедрении участка кишечника в соседний.
При перитоните показана санация и дренирование полости.
После операции назначаются антибиотики для предотвращения воспалительных процессов происходящих в организме. Также нормализуется водно-солевой обмен, нарушенный во время заболевания специальными лекарственными средствами.
Диета при кишечной непроходимости
Для восстановления нормальной работоспособности ЖКТ требуется лечебная диета. После операции в течение 12 часов кушать нельзя вообще, чтобы зажили стенки кишечника.
Дальше в зависимости от степени тяжести заболевания и состояния больного питательный раствор может вводиться внутривенно.
Если операция прошла успешно назначается диета из:
- нежирных бульонов и овощных отваров;
- слизистых отваров из овса, льна и крахмала.
В дальнейшем, после перенесенной кишечной непроходимости категорически запрещаются продукты, вызывающие метеоризм и провоцирующие запоры.
Нужно исключить из меню:
- жирное мясо и рыбу;
- плохоперевариваемые крупы;
- бобовые;
- копченое, острое, соленое, маринады, печеное;
- кофе, алкоголь, шоколад;
- сдобная выпечка, свежий хлеб;
- яблоки;
- молочные и кисломолочные продукты.
Необходимо ввести в рацион ржаной хлеб и отруби, потреблять ежедневно не меньше одной столовой ложки растительного масла. Будут полезны чернослив, свекла, овсянка.
Физические упражнения
При некоторых патологиях кишечника — например, развитии спаечной болезни, показаны физические занятия хотя бы по полчаса ежедневно. Помогут усилить перистальтику кишечнику такие упражнения, как:
- лежа на спине, на выдохе подвести к голове колено и задержать его. Отвести обратно и повторить со второй ногой. Повторить 20 раз;
- оба колена притянуть к голове и задержать. Вернуть обратно. Повторить 10 раз;
- согнув одну ногу в колене, достать ей пол со стороны другой ноги. Плечи и спина не должны подниматься. Повторить с каждой ногой по 10 раз;
- встав с кровати, ноги поставить на ширину плеч и медленно присесть на выдохе, не отрывая от пола пяток. Повторять до 10 раз.
Ежедневные несложные упражнения во время утреннего подъема или за час перед сном избавят от многих проблем.
Профилактика
Профилактические меры очень просты:
- необходимо следить за состоянием кишечника и своевременно пролечивать все выявленные заболевания — паховые грыжи, опухоли, спайки;
- при необходимости оперативного вмешательства выбирать лапароскопические операции;
- перейти к здоровому питанию: в рационе должны быть разнообразные овощи и пряности, стимулирующие кишечную непроходимость;
- придерживаться принципов дробного питания;
- пить каждый день не меньше 2 литров воды (не чая или сока, а именно воды);
- вести активный образ жизни, по возможности проходить в день пешком не меньше трех километров;
- своевременно лечить глистные инвазии.
Источник: https://zen.yandex.ru/media/id/5a7bf2178139baa694016d48/5a89842e8139ba0d23cf4a1d
Кишечная рвота калом: причины, первая помощь, прогноз и лечение
Копремезис, или каловая рвота у человека – это клиническая симптоматика, при которой рвотные массы имеют запах кала или его примеси.
Такие симптомы, как правило, возникают на фоне дистальной непроходимости кишечника или присутствия в брюшной полости кишечно-желудочного свища.
Кроме того, рвота калом с кровью может проявляться у раковых больных при онкологических заболеваниях желудочно-кишечного тракта. Что делать и как оказать первую помощь человеку при рвоте с калом?
Первая медицинская помощь при каловой рвоте
Каловая (фекалоидная) рвота – причины и признаки
В медицинской практике чаще всего встречается желудочная рвота, когда происходит рефлекторное извержение содержимого желудка. Предшествующими факторами рвотного рефлекса становятся:
- тошнота;
- учащенное дыхание;
- неконтролируемое выделение слюны;
- усиление акта глотания.
Наиболее частые позывы к рвоте происходят через 30-40 минут после принятия пищи, то есть в самый разгар пищеварительного акта. Рвотные массы помимо характерного бродильного и/или гнилостного запаха, содержат остатки не переваренной пищи. После такого опорожнения желудка, человек, как правило, чувствует значительное облегчение.
Дистальная непроходимость кишечника
При нарушении перистальтики кишечника, его содержимое поступает в желудок, что также вызывает у взрослого человека или ребенка тошноту.
В отличие от желудочного рвотного рефлекса кишечная, или фекалоидная рвота имеет свой механизм возникновения – вначале происходит рвота пищей, не приносящая облегчение больному, затем человек срыгивает желчью, и лишь потом происходит каловая рвота, черным, белым или зеленым содержимым.
Причинно-следственные факторы рвоты с калом могут быть самыми различными, например:
- глистная инвазия;
- тромбоз брыжеечных сосудов;
- кишечная непроходимость в дистальном участке;
- воспаление брюшной полости;
- поражение почек и/или печени.
Однако клиницисты считают, что причины каловой рвоты наиболее распространены при кишечной непроходимости. Также отмечаются основные симптомы, предшествующие рвоте кишечным содержимым, это:
- длительная задержка акта дефекации – 3-5 дней;
- учащенное сердцебиение;
- повышение артериального и внутричерепного давления;
- раздражительность;
- общая слабость;
- диспепсические боли.
Также возможным предшествующим фактором кишечной рвоты, становится повышение температуры тела человека до субфебрильных значений – 37-38 °С.
Каловые камни в кишечнике
Первая помощь
Рвота каловыми массами – это опасный симптоматический признак различных нарушений в пищеварительной системе. Поэтому единственно правильное решение – вызов скорой помощи. До приезда медицинских работников целесообразно оказать первую доврачебную помощь больному, выполнив следующий алгоритм действий:
- Человеку необходимо обеспечить полный покой и достаточный доступ кислорода.
- Положение головы больного должно быть ниже уровня грудной клетки.
- Рвотный позыв не следует приостанавливать.
- Контроль артериального давления и сознания человека обязателен.
- Употребление пищи и любой жидкости категорически запрещен.
Важно! При рвоте кишечным содержимым воспрещается применение лекарственных препаратов противорвотной и слабительной активности, а также любые очистительные клизмы кишечника.
После приезда врачей, дальнейшее лечение проводится в стационарных условиях.
Диагностика и лечение
Рвота калом или его примесями относится к клиническим симптомам, требующих неотложных терапевтических действий. Однако любое лечение начинается с диагностики, то есть с визуального осмотра, анамнеза и инструментального обследования.
Неприятный каловый запах изо рта может свидетельствовать о различных патологических отклонениях организма.
Гастроэнтеролог или хирург проводит пальпацию живота пациента, выявляя болевую локализацию препятствия в кишечной трубке, и после рентгенологического и/или ультразвукового исследования принимается решение о консервативной терапии или хирургическом лечении.
Диагностика кишечной непроходимости
Отход желчи, а затем рвота калом может свидетельствовать как о толстокишечной, так и тонкокишечной непроходимости, а также о наличии кишечно-желудочного свища.
Кроме того, подобная симптоматика возникает при завороте толстой кишки, когда каловая рвота является поздним симптомом, требующим срочного оперативного вмешательства. В данном случае речь идёт о спасительных минутах жизни пациента.
Если эвакуация кишечного содержимого, по мнению специалистов, не представляет угрозы для жизни человека, то возможно, терапевтическое лечение различными фармакологическими средствами.
Важно знать, что каловая рвота – это клинический симптом острого поражения кишечника, требующий серьёзного медицинского подхода. Лечение народными средствами в данном случае абсолютно неэффективно.
Лечение кишечной непроходимости
При отсутствии перитонита осуществляется декомпрессия желудочно-кишечного тракта посредством аспирации его содержимого через назогастральный зонд и сифонной клизмы.
Выраженная антиперистальтика и болевые схватки устраняются спазмолитическими лекарствами – Дротаверин®, Атропин®, Платифиллин® и пр. Стимулировать моторные функции кишечника поможет паранефральная или новокаиновая блокада.
Восстанавливается водно-электролитный баланс при помощи внутривенного введения солевых растворов.
Каловая рвота, симптомы и лечение
Каловые камни, закупоривающие кишечник способствуют развитию механического илеуса, то есть ограничения продвижения пищевого комка. В этом случае определив участок локализации, требуется срочное хирургическое вмешательство.
Прогноз и профилактика
Исход клинической патологии полностью зависит от своевременного лечения.
Желчная и каловая рвота, как симптомы толстокишечной или тонкокишечной непроходимости должны быть устранены не позднее 4-6 часов после начала извержения кишечно-желудочного содержимого.
В противном случае ситуация осложняется воспалением париетальных и висцеральных листков брюшной полости – перитонит, системным заражением крови, и человека ждёт летальный исход.
Как очистить кишечник (видео):
Чтобы избежать острого клинического состояния, необходимо своевременно обращать на работу кишечника. Лечебной профилактикой станет ежегодное ультразвуковое исследование (УЗИ) кишечника, физическая активность человека и исключение из рациона острых, слишком соленых и жареных блюд.
Источник: https://gastrogid.ru/kishechnaya-rvota-kalom-prichiny-pervaya-pomoshh-prognoz-i-lechenie/
