Пятна на руках у ребенка
Как красные пятна у детей на теле помогут распознать заболевание
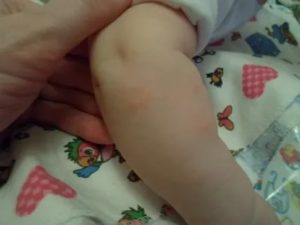
Настоящим кошмаром для мам и пап становится «цветение» кожи у ребенка. В медицине красные пятна на теле у ребенка относятся к проявлениям экзантематозных инфекций, аллергических и других заболеваний.
Родителям не нужно бояться высыпаний, а следует переживать по поводу причины их появления. Ребенок покрывается красными пятнами не просто так, а из-за реакции кожи на изменения внутри организма и в окружающей среде.
Варьируется степень влияния таких высыпаний на состояние здоровья детей, отличаются их лечение и профилактика.
Кожа — индикатор процессов в организме и влияния внешних факторов
Высыпания или экзантемы на коже появляются при воспалении, которое сопровождается расширением сосудов, инфильтрацией в тканях. Среди элементов сыпи различают первичные и вторичные.
Пятна, узелки, пузырьки и волдыри относятся к первой группе. Вторичными считаются чешуйки, корочки, трещины, эрозии, нарушения пигментации.
Такие процессы в коже характерны для инфекционных и неинфекционных заболеваний, «запускающих» воспаление в дерме.
Признаки пятна как элемента сыпи:
- обычно не выступает над уровнем здоровой кожи;
- образуется на месте расширении сосудов;
- чаще всего имеет неправильную форму;
- диаметр варьируется от 0,5 до 2 см.
Сыпь в форме точек диаметром от 0,1 до 0,5 см называют «розеолой». Например, при скарлатине. Для краснухи характерна мелкопятнистая сыпь с размером пятен от 0,5 до 1 см. При кори появляются крупные красные пятна на голове у ребенка диаметром 1–2 см.
Характеристики сыпи, а именно форму и размеры элементов, их количество, цвет, локализацию, обязательно учитывают врачи, обследующие больного ребенка. Также учитывают, что пятна исчезают при надавливании на них, появляются вновь после прекращения давления.
Если появились выпуклые опухоли кожи, то они не исчезают при надавливании.
Пятнисто-папулезная сыпь возвышается над уровнем эпидермиса. Если красные пятна не исчезают при растягивании кожи, то это геморрагии. Появление таких элементов связано с повреждением либо увеличением проницаемости стенок капилляров. Пятна сначала красного цвета, потом они желтеют. Самые мелкие геморрагии — петехии — не более 0,5 см в диаметре, более крупные — пурпура и экхимозы.
Врач, кандидат медицинских наук А.С. Боткина (Москва) в одной из своих публикаций в журнале «Практика педиатра» отмечает, что различные поражения кожи составляют 30% от всех обращений. Специалист в области здоровья детей напоминает, что наиболее существенные причины изменений кожного покрова — дерматологические проблемы и аллергия.Особого внимания требует еще одна группа факторов, а именно инфекционные заболевания. Порой экзантема становится тем признаком микробной или вирусной инфекции, который позволяет в кратчайшие сроки поставить диагноз и своевременно начать лечение.
Шесть классических детских заболеваний
Педиатр на приеме обязательно расспросит о том, когда появилась сыпь, о наличии зуда. При осмотре горла ребенка могут быть обнаружены высыпания на слизистых. Например, мелкие пятна изнутри на щеках появляются у детей, больных корью. Симптом скарлатины — петехии на небе.
Важно учитывать все проявления: сыпь, лихорадку, интоксикацию, боли в горле, кашель.
Когда у ребенка по телу пошли красные пятна, нельзя исключать вероятность заражения возбудителем одного из 6 классических детских инфекционных заболеваний:
- Корь.
- Скарлатина.
- Краснуха.
- Инфекционный мононуклеоз.
- Инфекционная эритема.
- Внезапная экзантема (детская розеола).
В медицинской литературе, особенно зарубежной, болезни так и называют по номерам: «первая», «вторая» и так далее до «шестой».
Корь
В развитых странах случаи этого заболевания немногочисленные, не принимают характер эпидемий. Для кори характерно появление ярко-красных пятен примерно через 5 дней от начала заболевания. Элементы имеют фестончатые края, склонны к слиянию. Одновременно слизистая неба покрывается розовыми точками. У ребенка отмечается лихорадка, воспаление горла.
Скарлатина
Точки и пятна ярко-розового цвета появляются уже на первый или второй день заболевания. Элементы сыпи располагаются на фоне покрасневшего кожного покрова, гуще в паховых складках, подмышками, на шее, по бокам туловища. Сыпь сохраняется около недели, после чего остаются шелушащиеся элементы.
Одновременно у ребенка появляются симптомы ангины, зев приобретает «пылающий» красный цвет, а носогубный треугольник остается бледным. Язык сначала обложен белым налетом, в следующие сутки очищается и напоминает ягоды малины. У современных детей скарлатина нередко протекает без повышения Т° тела.
Краснуха
Через один или два дня после начала заболевания появляются мелкие красные пятна на попе у ребенка, а также на лице, руках и ногах. Пятна бесследно исчезают в течение 2–3 дней. Покраснение горла, интоксикация слабо выражены, Т° тела субфебрильная. Характерно увеличение лимфоузлов на шее.
Инфекционный мононуклеоз
Возбудитель заболевания — вирус Эпштейна — Барр, тип-IV вируса герпеса человека (ВГЧ). Красные пятна и папулы возникают обычно у детей, которых лечат ампициллином. Другие симптомы инфекционного мононуклеоза: длительная лихорадка, воспаление и боль в горле, увеличение лимфатических узлов.
Инфекционная эритема
Одно из клинических проявлений парвовирусной инфекции (В19). В зарубежной медицинской литературе, преимущественно англоязычной, пятая болезнь нередко именуется синдромом «следов от пощечин».
В русских изданиях можно встретить такие сравнения: «горящие» или «нашлепанные» щеки. Сначала появляются точки на лице, затем они увеличиваются и сливаются в большие красные пятна.
Эти изменения могут сопровождаться зудом кожи.
Ребенок за два дня до появления сыпи ощущает недомогание, у него возникают лихорадка, тошнота, боль в горле (в 30–35% случаев). Возникают круглые розово-красные пятна на плечах, на спине и других частях тела. Сыпь на руках и на ногах появляется реже. Инфекция передается от больных только до покраснения лица.
Экзантема внезапная
Возбудитель шестой болезни или детской розеолы — ВГЧ VI–VII типа. Сухие розовые пятна размером до 5 мм становятся заметными к 3–5 дням болезни и бесследно исчезают через несколько суток.
Локализация сыпи — преимущественно на шее и туловище, редко на лице и конечностях. Другие признаки болезни: резкое повышение Т° тела до фебрильных показателей, слабо выраженные симптомы общей интоксикации. Возможны судороги у ребенка.
Специфическая терапия обычно не требуется, только симптоматическое лечение.
Пятнистая сыпь у детей
Красные пятна сигнализируют о проблемах со здоровьем, являются признаками нескольких десятков различных синдромов и болезней. Если сыпь носит аллергический характер, то порой достаточно принять антигистаминные препараты, воспользоваться мазями с глюкокортикоидами. Такое лечение неэффективно при инфекционных заболеваниях. Необходимо бороться с причиной высыпаний — микробами и вирусами.
Грипп
Заболевание начинается внезапно с резкого подъема Т°, общей интоксикации. Нередко появляется красное пятно в глазу у ребенка, носовое кровотечение. Изредка возникают петехии на лице и груди. Пятна, возникнув в первые сутки, исчезают в последующие дни.
Болезнь «руки-ноги-рот» — экзантема энтеровирусная
Заболевания вызывают энтеровирусы, наиболее активные от весны до осени. Кореподобной энтеровирусной экзантемой чаще болеют дети раннего возраста.
Пятна диаметром около 3 мм располагаются на лице и туловище, через день–два исчезают. Розеолоподобную экзантему еще называют «бостонской болезнью». Сыпь на лице имеет вид круглых розово-красных пятен диаметром 0,5–2 см.
Пятна бесследно исчезают через один или два дня после появления.
Болезнь «рук-ног-рта» или вирусную пузырчатку вызывают вирусы Коксаки, энтеровирус-71. Чаще болеют дети, не достигшие 10 лет. Слизистая ротовой полости покрывается болезненными розово-красными пятнами и везикулами.
Примерно в 75% случаев появляется сыпь на лице, на ладошках и на пятках, иногда распространяется на ягодицы и гениталии. Сначала это красные пятна небольшого размера, затем — единичные или множественные пузырьки. Заболевание обычно протекает без осложнений.
Лечение преимущественно симптоматическое, например, если чешутся ладошки, то дают антигистаминные капли.
Источник: http://ZdorovyeDetei.ru/kozha/kak-krasnye-pyatna-u-detej-na-tele-pomogut-raspoznat-zabolevanie.html
Шершавые пятна на теле у ребенка: как лечить сухие красные или розовые высыпания на коже?
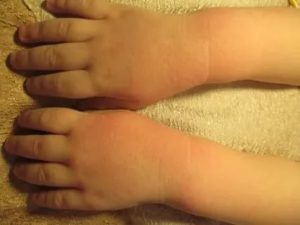
Красные сухие пятна у ребенка на различных частях тела могут напугать любого родителя.
Педиатры считают, что в большинстве случаев для беспокойства нет повода, поскольку шелушащиеся участки кожи зачастую не являются признаком патологии и легко устраняются без последствий для детского здоровья.
Несмотря на это, при появлении у новорожденного младенца или ребенка старшего возраста на бедрах, ягодицах, лице, голове, руках или ногах шероховатых красных или бесцветных шершавых пятен нужно немедленно показать малыша врачу.
Диатез (экссудативный и аллергический) у ребенка
У новорожденных детей и грудничков шелушащиеся участки кожи на лице, животике, попе, спинке, ручках и ножках зачастую появляются из-за диатеза. Вопреки распространенному ошибочному мнению такое явление не относится к заболеваниям.
Это не что иное, как аномалия конституции. В педиатрии под этим термином подразумевается наследственная предрасположенность организма к появлению определенных патологических реакций или заболеваний.
В таблице указана характеристика видов данного явления.
| Вид диатеза | Причины возникновения | Симптомы |
| Экссудативный |
| Сначала пятна появляются на голове в виде себорейных чешуек – гнейса. После этого на теле начинают возникать опрелости, которые очень плохо поддаются лечению. Затем на щеках малыша образуются красные пятнышки с шершавой поверхностью. |
| Аллергический |
| Шелушащиеся красноватые участки кожи появляются у ребенка на лице (на щечках, над губой, на лбу), руках, ногах, животе, спине, попе. |
Красные пятна: раздражение кожи (дерматит) и экзема
Причиной появления этой проблемы у годовалых малышей и детей старшего возраста также могут стать дерматит и более тяжелая его форма – экзема. При этом шелушащиеся участки кожи могут появиться у малыша на лбу, щеках, над губой, на локтях, коленках, стопах, запястьях. Подробная характеристика этих видов дерматологических заболеваний содержится в таблице.
| Кожные поражения | Причины появления | Симптомы |
| Дерматит | Экзогенные:
Эндогенные:
| Сухие круглые пятна с четкими границами, которые сразу после появления краснеют, зудят и болят. Чаще всего они бывают на кистях рук, но нередко поражают подошвы ног, если ребенок ходит босиком. |
| Экзема |
| Сухие краснеющие высыпания имеют расплывчатые границы и чаще всего поражают лоб, область над губой, щеки. При усугублении ситуации пятна, которые зудят и чешутся, начинают распространяться на локти, колени, ступни и другие участки. |
Лишаи разных видов
Белые, розовые или красные пятна с сухой корочкой на теле у ребенка могут оказаться лишаем. Они бывают отрубевидными, розовыми, чешуйчатыми, белыми. Виды этого кожного заболевания различаются причинами появлениями, тяжестью протекания, а также цветом, формой и размером. Ниже размещены подробные описания каждой разновидности лишая с фото.
Отрубевидный лишай
Развитие этого заболевания провоцируют дрожжеподобные грибы. Факторы, влияющие на появление данного вида лишая:
- пребывание в странах с жарким климатом (отсюда другое название болезни – «солнечный грибок»);
- близкое, тесное и длительное общение с зараженным человеком;
- ослабление иммунитета;
- чрезмерное использование антибактериальных средств ухода за кожей;
- повышенная потливость;
- нарушение работы эндокринной системы.
У ребенка на туловище появляются сухие пятна, структура которых напоминает отруби. Как правило, мелкие пятнышки с четкими очертаниями локализуются в верхней части тела: на плечах, шее, локтях, груди, подмышках, спине и животе. Зачастую они темные, красновато-коричневого оттенка. Пораженные участки не загорают, поэтому на фоне загоревшей здоровой кожи они выглядят светлыми.
Розовый лишай
Возбудитель этого инфекционно-аллергического кожного заболевания в настоящее время неизвестен. Заражению им чаще всего подвержены дети старше 10 лет. Благоприятными условиями для появления розового лишая, который не относится к заразным болезням, считаются инфекции и снижение защитных сил организма.
Заболевание начинается с появления у ребенка так называемой материнской бляшки – единичного узелкового образования розоватого оттенка. Верхушечная часть папулы, диаметр которой достигает 2 см и более, со временем становится желтой. Приобретая шершавую поверхность, она начинает шелушиться.
Обычно через 2–3 дня после появления первого узелка на туловище, руках и ногах ребенка возникают множественные 0,5-1-сантиметровые розовые пятнышки овальной формы. Затем в центре пятен появляются едва различимые чешуйки-складки. Этот вид лишая не требует специфического лечения и проходит самостоятельно в течение месяца.
Чешуйчатый (псориаз)
Таким хроническим неинфекционным заболеванием предположительно аутоиммунного происхождения малыши младшего возраста болеют очень редко. Заражению больше всего подвержены дети старше 15 лет. Для болезни характерно образование красных выпуклых пятен с сухой поверхностью, которые, сливаясь, образуют обширные участки кожных элементов – псориатические бляшки.
Избыточное разрастание в них кератиноцитов эпидермиса, а также макрофагиальная и лимфоцитарная инфильтрация кожи приводят к утолщению пораженных участков кожных покровов. В результате этого они начинают возвышаться над поверхностью здорового эпидермиса и приобретают светлый, серый или серебристый оттенок.
Изначально псориаз, как правило, поражает те участки туловища, которые часто подвергаются трению и сдавливанию – разгибательную поверхность локтевых, коленных и ягодичных сгибов.
Болезнь может также распространяться на ладони, волосистую область головы, ступни, наружные половые органы.Нередки случаи, когда заболевание поражает ногтевые пластины на ногах и руках (псориатическая ониходистрофия).
Белый лишай
В группу риска заражения этим видом кожного заболевания входят:
- обладатели темного цвета кожи;
- лица, страдающие аллергией и аутоиммунными патологиями;
- дети до 10 лет, включая новорожденных младенцев;
- подростки, находящиеся в пубертатном периоде.
Для заболевания характерно появление депигментированных участков кожи на боковой поверхности плеч, рук, бедер, а также в зоне вокруг глаз, рта, ушей, носа, анального отверстия. Чаще всего белые слущивающиеся пятна, размер которых достигает 4 см и более, у детей возникают летом и весной. В большинстве случаев простой лишай не требуется лечить, со временем он проходит самостоятельно.
Шершавые болячки – признак глистной инвазии
Дети входят в основную группу риска заражения паразитарными инфекциями. Интоксикация детского организма продуктами жизнедеятельности паразитов, помимо прочих симптомов, нередко проявляется в виде поражения эпидермиса элементами с шероховатой поверхностью. Кроме пятен на коже определить, что во внутренних органах ребенка поселились глисты, можно по ряду других признаков:
- ухудшению или полной потере аппетита;
- снижению массы тела;
- быстрой утомляемости;
- слабости;
- болезненным ощущениям в области пупка.
В запущенных формах заболевание у детей сопровождается кашлем, симптомами бронхита и аллергии. Паразитарные инфекции чаще всего развиваются из-за несоблюдения элементарных правил гигиены, употребления грязных продуктов, близкого контакта с домашними или уличными животными, не прошедшими антигельминтную обработку.
Розеола розовая
Это инфекционное заболевание, возбудители которого принадлежат к группе вирусов герпеса человека 6 и 7 типа, преимущественно диагностируется у малышей младше 2-летнего возраста. Болезнь передается воздушно-капельным способом. Пик заболеваемости приходится на весну и начало летнего сезона.
После нормализации температуры тела в течение суток на туловище у ребенка появляются мелкие высыпания розоватого оттенка. При этом малыш не испытывает болезненных ощущений. Он по-прежнему активен. В большинстве случаев сыпь проходит самостоятельно через 4–7 дней.
Чем лечить и когда без врача не обойтись?
Лечение в каждом случае носит строго индивидуальный характер и зависит от причины, вызвавшей появление у ребенка пятен на коже. Для избавления от одних высыпаний достаточно скорректировать питание, заменить средства личной гигиены и устранить аллергенный фактор, для устранения других может понадобиться длительное использование сильнодействующих препаратов.
Известный детский врач Е. О. Комаровский, пользующийся заслуженным авторитетом среди коллег-педиатров, при обнаружении у малыша на теле сухих пятен категорически не рекомендует родителям заниматься самолечением.
Безотлагательного визита к врачу требуют случаи, когда помимо кожных высыпаний имеются следующие симптомы:
- боль в груди;
- обморочное и бредовое состояние;
- нарушение дыхания;
- повышение температуры тела до высоких отметок, которую невозможно сбить самостоятельно;
- насморк;
- признаки анафилактического шока.
Источник: https://www.deti34.ru/simptomy/kozha/shershavoe-pyatno-na-kozhe-u-rebenka.html
Аллергия на руках у ребенка: красные пятна и чешется
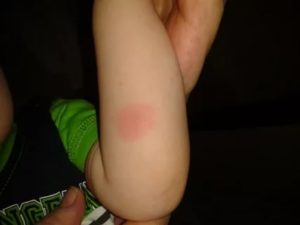
Здравствуйте, уважаемые читатели. В статье говорим, почему у детей появляются красные пятна на руках аллергического происхождения.
Какие процедуры в этом случае родители должны выполнять постоянно, как врач будет лечить обострение аллергии, приводящее к возникновению красных пятен.
Красные пятна аллергического происхождения на руках у детей
Довольно часто родители приводят ребенка к врачу с такой жалобой: аллергия на руках в виде красных пятен и чешется.
Пятна могут быть большими и маленькими (маленькие могут сливаться в большие или же могут образовываться отдельные крупные красные элементы).
Такие кожные реакции происходят, если имеются сбои в ответе иммунной системы на раздражающие факторы.
На раздражители иммунная система в этом случае реагирует резким увеличением количества гистамина в организме. Как правило, это наследственное заболевание.
Кожные проявления аллергии в виде пятен красного требуют квалифицированной диагностики и правильного лечения.
Аллергия у ребенка на руках всегда является поводом для родительского беспокойства.
При возникновении красных пятен, в первую очередь, нужно показать ребенка специалисту.Самостоятельно пытаться лечить красные пятна у ребенка нельзя. Диагностирует заболевание и делает все назначения исключительно специалист.
Что может быть аллергеном, провоцирующим появление красных пятен
При аллергии пятна красного цвета наиболее часто возникают на разгибательных поверхностях рук (однако высыпания могут появляться также и на щеках, ногах).
Возможны атопический дерматит, аллергический дерматит, крапивница.
После контактирования с аллергеном пятна могут проявиться очень быстро: спустя примерно час.
Родителям необходимо отличать аллергические реакции от инфекционных заболеваний.
При аллергии у ребенка нет температуры (температура может повыситься лишь при вторичной инфекции), головной боли, тошноты, общей слабости.
Пятна красного цвета сильно зудят, особенно ночью, а также после температурных или химических воздействий на кожу.
Позже может начаться шелушение пятен, уплотнение кожи на месте пятна.
К возможным аллергенам медики относят:
- Пыльцу растений (особенно амброзии, полыни, одуванчика, липы).
- Шерсть домашних питомцев (вернее, слюну с аллергенным белком, которая всегда присутствует на шерсти животных), пыль, плесневые грибы.
- Некоторые лекарственные средства (особенно антибиотики).
- Определенные продукты.
- Средства для стирки, мытья, чистки.
- Гигиенические средства.
Также у ребенка может быть аллергическая реакция на холод и солнце.
Таким образом, если возникли красные зудящие пятна, если у ребенка чешется рука, аллергия может быть запущена разными аллергенами.
- Раздражитель может попасть в детский организм с едой, питьем, лекарствами, и тогда будет диагностирована пищевая аллергия, одним из проявлений которой могут являться красные пятна.
- Или же аллерген проникнет воздушным путем при дыхании (респираторная аллергия). Ее могут спровоцировать слюна кошки или пыльца растений, аэрозоли бытовой химии или дезодоранты и проч.
- Если раздражитель попадает непосредственно на кожные покровы, возникает тактильная форма аллергии. Ее вызывают стиральные порошки, моющие средства, шампуни, гели, кремы и т.д.
При аллергии на пищу, кроме медикаментозного лечения, которое снимет симптомы в виде красных пятен, из меню ребенка убираются продукты-аллергены.
При аллергии респираторного типа родителям следует выполнять регулярную влажную уборку.
Отказаться от кошек в доме, если у ребенка реакция на шерсть, не гулять с ребенком в тех местах, где цветет растение, пыльца которого вызвала у ребенка аллергические проявления.
При тактильной форме аллергии самое пристальное внимание необходимо обратить на моющие и гигиенические средства, на ткани, из которых сшита одежда ребенка, его постельное белье.
К вышеперечисленным факторам нужно относиться внимательно постоянно. А симптоматику аллергии при ее обострении снимет только врач, назначив комплексную терапию.
Купать ребенка, у которого аллергия проявляется возникновением красных пятен, необходимо без применения моющих средств.Следует посоветоваться с аллергологом, можно ли использовать простое хозяйственное или детское мыло.
Как будет действовать врач
Аллергия на руках в виде красных пятен у ребенка так просто не убирается. Необходимо точно выявить аллерген и начать грамотное лечение.
Диагностические исследования могут быть назначены в виде анализа крови на наличие в ее плазме иммуноглобулина Е (это подтвердит аллергию) или кожных проб (делаются после того, как ребенку исполняется пять лет).
Если красные пятна появились у грудничка, обследование назначат и маме малыша.
Аллергию требуется тщательно изучить, поскольку это может быть реакция на холод или солнце, глютен или лактозу, пыльцу или стиральный порошок. Иногда смена стирального порошка или средства для мытья посуды способствуют уходу таких аллергических проявлений, как красные пятна.
Сутью лечения является полный отказ от контакта с аллергенами пищевого, тактильного или же респираторного вида.
Из продуктов очень высокой степенью аллергенности обладают мед и яйца, клубника и морепродукты, шоколад, орехи, цитрусовые (подробный список для родителей составит специалист).
Если красные пятна возникли вследствие развития пищевой аллергии, врач распишет гипоаллергенную диету.
Чтобы зуд был не таким мучительным, при купании ребенка родителям нельзя применять жесткие мочалки.
После купания красные пятна смазываются увлажняющим средством, которое порекомендует специалист-аллерголог, а не обычным детским кремом. Итак, как лечить красные пятна?Комплексный терапевтический курс чаще всего включает:
- Прием антигистаминов второго или третьего поколения, быстро снимающих аллергические проявления. Применяются системные антигистаминные препараты и местные локальные (мази, кремы, гели). Часто назначаются Зодак, Эриус, Кларитин, Лоратидин, гель Фенистил, мазь Бепантен.
- Использование энетеросорбентов при аллергии пищевого типа, связывающих и выводящих аллерген наружу естественным путем (например, Энтеросгеля).
- Применение эмолентов, смягчающих кожу и защищающих от действия внешних отрицательных факторов. Эмоленты увлажняют и смягчают кожу одновременно. Самым дешевым эмолентом является вазелин. Но конкретное средство для ребенка будет назначено индивидуально. При аллергических красных пятнах на руках необходимо использовать именно эмоленты, а не обычные детские кремы, которые могут даже обострить проявления аллергии.
- При необходимости: прием средств народной медицины. Особенно народные средства подходят грудным детям, так как растительные настои, отвары, ванночки из пустырника, валерианы, душицы и проч. отличаются мягким воздействием и седативными качествами. Малыш станет спокойнее, будет лучше спать.
Гормональные мази специалисты назначают лишь в самых сложных случаях и ненадолго.
Все лекарства (и народные тоже) от аллергии, проявляющейся красными пятнами на руках, рекомендует только аллерголог.
При правильном лечении обострение прекратится, аллергия на руках в виде красных пятен у детей исчезнет.
Поскольку красные пятна зудят и чешутся, ребенок их расчесывает, и в ранки может попасть бактериальная инфекция.
Если это случилось, врач предпишет, кроме вышеперечисленных лекарственных средств, местные антибиотики.
Профилактические мероприятия
Чтобы избежать появления красных пятен аллергического происхождения на руках ребенка, следует выполнять определенные правила:
- Кормить грудью ребенка как можно дольше.
- В рационе кормящей мамы не должно быть продуктов с высокой степенью аллергенности.
- В детское меню включают только гипоаллергенные продукты.
- В комнате ребенка нужно поддерживать уровень влажности не менее 60%, часто делать влажную уборку.
- Стирать одежду ребенка только гипоаллергенными средствами или хозяйственным мылом. Не применять ополаскиватели.
- Избегать контакта с раздражителем.
- Укреплять иммунитет детей: рациональное питание (ребенок должен есть много овощей и фруктов), физкультура.
Не лечить болезнь, которая проявляется только красными пятнами на руках, нельзя, поскольку это чревато серьезными осложнениями, например, экземой или астмой.
Важно запомнить:
- Раздражителями могут служить различные аллергены.
- При обращении к специалисту проводятся диагностические мероприятия, позволяющие точно определить аллерген.
- После диагностирования назначается комплексное лечение, целью которого выступает снятие обострения. По мере затихания аллергического процесса красные пятна исчезают.
До встречи в следующей статье!
Источник: https://allergo.pro/allergiya-na-rukah-v-vide-krasnyh-pyaten-u-rebenka/
Красные пятна на руках у ребенка: что делать родителям?

Сыпь на теле любимого ребенка это всегда повод для родительского беспокойства. За то время, пока малыш подрастает, каждая мама сталкивается с высыпаниями на его коже.
Иногда сыпь исчезает самостоятельно и бесследно, в других ситуациях приходится серьезно пролечиться.
Как реагировать на появление пятен красного цвета неизвестного происхождения на детских руках? Возможно ли вылечить их народными рецептами или не обойдется без вмешательства педиатра?
Основные причины красных пятен на детских руках
задача родителя при поиске причины высыпания — анализ событий, которые произошли с ребенком за день. У некоторых детей после сильного стресса или переутомления может произойти спазм сосудов, что вызовет появление на руках красных пятен. Когда ребенок отдохнет, пятна исчезнут.
Пятна на руках у детей чаще всего возникают из-за аллергии
Наиболее распространенная причина, в результате которой возникают красные пятна на руках у ребенка, это аллергическая реакция. Чаще всего они локализуются в разгибательных поверхностях рук (одновременно может появиться сыпь на щеках, ногах). Аллергический или атопический дерматит, крапивница — все это синонимы одного диагноза.
Пятна красного оттенка проявляются спустя час после контакта с аллергеном. Отличить аллергию от инфекционной болезни несложно: у ребенка отсутствуют температура, головная боль, тошнота.
Однако красные пятна чешутся, особенно зуд усиливается ночью и после температурного и химического воздействия на кожу. Позже пятна могут шелушиться, иногда кожа в этом месте уплотняется.Возможными аллергенами могут быть:
- пыльца растений (амброзия, полынь, одуванчик, тополь, липа);
- пыль и шерсть домашних животных;
- лекарственные препараты;
- продукты питания;
- моющие средства (порошок, мыло, гель, крем, шампунь).
Читайте: Аллергический кашель у детей, не пропустите сигнал-предупреждение
Еще одна распространенная причина красных пятен — укусы насекомых. Инфекция от клопов, комаров, пчел, ос заноситься в ранку и возникает местная реакция на коже.
Как определить укус?
- после укуса комара появляется красный волдырь, по мере расчесывания он увеличивается в диаметре, кожа сильно отекает, уплотняется, может стать горячей;
- клопы оставляют зудящие пятнышки, в центре укуса синячок;
- после укуса осы или пчелы в коже остается жало, место сильно болит, краснеет, возможен отек Квинке, если у ребенка сильная аллергия;
- клещи чаще всего локализуются между пальцами и на сгибательных поверхностях, оставляя ходы и красные пятна.
В основном, красные пятна, вызванные аллергией и укусами комаров, нуждаются в минимальном лечении и быстро проходят.
Когда нужно бить тревогу?
Второй причиной появления сыпи является инфекционная болезнь. Обычно пятна на руках появляются уже после их возникновения на лице, туловище, ногах. Чаще всего инфекция сопровождается общими признаками интоксикации: повышенной температурой тела, ознобом, головной болью, общей слабость.
В некоторых ситуациях родителям нужно немедленно обращаться к врачу
Существуют определенные признаки, когда ребенку врач необходим немедленно:
- появление красных пятен сопровождается лихорадкой до 40;
- сыпь распространяются по всему телу и нестерпимо чешется;
- открывается рвота, у ребенка путается сознание;
- затрудняется дыхание, тело стремительно отекает;
- пятна имеют вид звездочек темно-красного цвета, похожими на кровоизлияния под кожей.
Покраснение кожи являются симптомом многих инфекционных болезней:
- ветряная оспа
- корь
- скарлатина
- краснуха
- менингококковая инфекция
Красные пятнышки присутствуют при контагиозном моллюске, детской розеоле, розовом лишае. Пятна с «кружевом» красно-синего оттенка появляются на руках после заражения инфекционной эритемой. Если у ребенка сильно увеличиваются лимфоузлы на шее, то можно заподозрить инфекционный мононуклеоз.
Определить заболевание исключительно по цвету пятен и их месторасположение крайне сложно.
Подозрительные красные пятна, которые чешутся, увеличиваются в размере, гноятся, требуют немедленного лечения грамотным педиатром.
Читайте: Лекарства во время кормления грудью
О том, какие пятна могут быть опасны для ребенка, узнайте из программы Жить Здорово.
Методы лечения красных пятен
Любая сыпь — внешняя реакция организма на болезнетворный микроорганизм. Поэтому исключив возможный укус насекомых или проявления аллергии у ребенка, необходимо вызвать врача или самим посетить поликлинику. Чтобы облегчить врачу постановку диагноза не рекомендуется смазывать пятна какими-либо препаратами, особенно яркой окраски.
Краснуха и корь не нуждаются в особом лечении, ребенку снимают симптомы (насморк, кашель, боль в горле, повышенную температуру). Обязательно употреблять много жидкости и постельный режим по возможности.
Пятна при ветрянке смазывают зеленкой, при этом важно не давать ребенку их расчесывать (часто остаются небольшие шрамы). Из-за сильного зуда детям часто прописывают антигистаминные средства (Эдем, Фенистил, Кларитин).
От чесотки прописывают серную мазь и препарат для обработки постельного белья, одежды. Обнаружив скарлатину, врач назначит курс антибиотиков. Контагиозный моллюск удаляется врачом, место прижигается раствором йода, но иногда узелки моллюска исчезают без врачебного вмешательства.
Самолечение красных пятен без контроля педиатра угрожает здоровью ребенка.
Появления пятен после укуса насекомых
Летом дети подвержены укусам насекомых
В теплое время года ребенок, руки которого покрыты красными следами от укусов насекомых, обычное явление. Однако у некоторых детей реакция на укусы ярко выражена: место укуса сильно зудит и отекает. Как быстро снять раздражение?
- приложить холодный компресс;
- снять зуд помогает смачивание уксусом;
- после укуса пчелы обязательно нужно вытащить жало и протереть место антисептиком (или промыть водой с мылом);
- унять боль и отек можно настойкой календулы, Корвалолом, борным спиртом, маслом чайного дерева, срезом луковицы;
- как экстренное средство используется зубную пасту, содержащую ментол;
- дать ребенку антигистаминный препарат согласно возрасту.
Читайте: Cыпь у младенца: что может быть причиной?
Для быстрого устранения укусов рекомендуется использовать антигистаминную мазь местного назначения.
Аллергические высыпания на коже
Убрать красные пятна аллергического происхождения так просто не получится. Необходимо пересмотреть рацион ребенка на предмет возможных аллергенов (мед, яйца, клубника, экзотические фрукты, морепродукты).
Аллергия нуждается в тщательном изучении
Аллергию необходимо тщательно изучать, ведь существует холодовая и солнечная аллергия, реакция на глютен и лактозу.
Часто достаточно лишь сменить стиральный порошок или моющее для посуды, и краснота уходит. Для снятия симптомов аллергии назначаются антигистаминные лекарства (Диазолин, Зодак, Супрастин) и сорбенты (Сорбекс, Энтеросгель, Атоксил).
Для облегчения зуда во время купания желательно не использовать жесткие губки, а после принятия ванны смазывать красные пятна увлажняющими кремами.Как только первопричина аллергии будет устранена, пятна на руках красного цвета исчезнут бесследно.
Проявление на коже красного пятна может иметь тысячи причин, помимо вышеперечисленных. Руки могут покрыться красными пятнами вследствие нарушения работы печени, поджелудочной железы, кишечника. Также краснота считается симптомом некоторых заболеваний крови и псориаза.
Не стоит гадать на кофейной гуще, а брать ребенка и везти его к врачу. Для определения точной причины покраснения кожи рук необходимы анализы, осмотр педиатра, при необходимости дерматолога.
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: http://DoctoRam.net/content/krasnye-pyatna-na-rukah-u-rebenka-chto-delat-roditelyam.html
Причины появления у грудничков на коже шершавых, сухих пятен разного цвета

Состояние кожи является отражением здоровья любого человека, включая малыша. Потому, обнаружив шершавые пятна на теле у ребенка, его следует незамедлительно показать специалисту. Он выявит причину проблемы и назначит адекватное лечение.
Шершавые пятна на личике ребенка всегда беспокоят родителей
Причины появления шершавых пятен
Сухие пятна на коже у ребенка могут появиться по целому ряду причин. В число наиболее распространенных входят следующие.
Экссудативный диатез
Организм грудничка может отреагировать кожными высыпаниями на экссудативный диатез. При данном заболевании шелушиться начинает в первую очередь кожа головы. На темечке новорожденного появляются себорейные чешуйки. По мере протекания болезни на теле возникают опрелости. Особенно страдает живот. Лицо начинает краснеть, на нем образуются шершавые участки.
Причинами развития болезни чаще всего оказываются неправильно подобранная для искусственного вскармливания смесь, слишком раннее введение прикорма или индивидуальная реакция на определенный продукт.
Важно! Если своевременно не установить фактор, спровоцировавший развитие экссудативного диатеза, заболевание может стать хроническим.
Аллергический диатез
Появление красных шершавых пятен на теле у ребенка может быть связано и с аллергическим диатезом. Его симптомом является шершавость на лице, теле, руках или ногах ребенка. Чаще всего заболевание вызывают следующие факторы:
- аллергическая реакция на продукт или внешний раздражитель;
- наследственность;
- инфекция;
- прием некоторых лекарств матерью в период беременности или вскармливания.
Лечить аллергический диатез не нужно – достаточно просто устранить аллерген, и симптоматика с течением времени угаснет.
Диатез – очень распространенный детский диагноз
Псориаз (чешуйчатый лишай)
Младенец с диагностированным псориазом в медицине – относительная редкость.
Если патология все же развивается, она вероятнее, чем у взрослых людей, протекает в тяжелой форме и вызывает осложнения.
Чаще всего шелушащиеся сухие пятна на коже ребенка появляются на фоне сниженного из-за перенесенного заболевания иммунитета. Подобное случается после инфекционных заболеваний, ветрянки или гриппа.
Псориазные высыпания могут поразить любую часть тела, будь то нога, рука, локоть и т.д. Обратиться за помощью к врачу при появлении первых высыпаний следует обязательно.
Тем более, когда псориазом страдает грудничок, нередко наблюдается дополнительная симптоматика. У ребенка ухудшается самочувствие, он начинает чесаться.
Расчесывание кожи, в свою очередь, приводит к травмированию, образованию новых очагов. Риск занесения инфекции при этом сильно повышается.
Важно! В запущенных случаях псориаз может распространяться на слизистые оболочки ротовой полости или наружных половых органов.
Контактный дерматит
Если новорожденная или грудничок в первый месяц жизни имеет на коже высыпания, чаще всего причиной тому является контактный дерматит. Преимущественно он развивается при трении памперса о нежную кожу области попы или животика.
Появиться он может и в том случае, если купание крохи производится в хлорированной воде.
Помимо перечисленного, контактный дерматит могут вызвать следующие факторы: моющие средства, лекарственные препараты, бытовая химия, косметические или гигиенические составы, ядовитые растения и некоторые металлы.
При воздействии сильных внешних агентов заболевание может иметь четыре стадии:
- Поверхностное поражение с ограниченным покраснением кожи.
- Выраженное поражение с образованием пузырей, содержимое которых имеет белый или бесцветный оттенок.
- Разрушение структуры кожи с омертвлением ткани.
- Поражение всех отделов кожи и подлежащих слоев.
К сведению. Грудной ребенок с контактным дерматитом становится капризным, плохо кушает, беспокойно спит.
Другие причины
Появление шершавых сухих пятен на коже у грудничка может объясняться и другими факторами. Симптомы могут развиться на фоне укусов насекомых. Иногда пятна появляются в результате потницы, представляющей собой кожное раздражение, которое начинает сыпать под воздействием чрезмерной влажности.
Еще одной причиной сухой кожи и появления пятнышек может стать повышенная чувствительность к солнечному свету, так же известная как фотодерматит. При данном заболевании эпидермис становится шероховатым на ощупь, появляются зудящие высыпания на открытых участках, часто наблюдаются покраснения.
Дифференциальная диагностика
Сухие корочки за ушами у ребенка и шелушение — что делать
При обнаружении шершавых пятнышек на ножках и ручках у грудничка ребенка обязательно нужно показать детскому дерматологу для осмотра кожных покровов и проведения дифференциальной диагностики. Для определения заболевания пациенту будут выданы направления на общий и биохимический анализы крови.
Если у специалистов возникнет подозрение на индивидуальную непереносимость конкретного раздражителя, может потребоваться тест на аллергены. С пораженного участка берется соскоб для посева. В некоторых случаях проводят УЗИ внутренних органов.
К какому врачу обратиться
Красные пятна на теле у ребенка — причины красноты, бляшек, раздражений
Многие родители знают, что, если у ребенка болит зуб, его нужно отвести к стоматологу, если ухо – к отоларингологу. Далеко не все в курсе, какой врач поможет вылечить шершавые пятна на коже, поскольку их этимология может быть различной.
При любом высыпании кроху следует показать дерматологу
Начать следует с дерматолога. По результатам проведенной диагностики он сам направит маленького специалиста к другому специалисту: ревматологу, инфекционисту или аллергологу-иммунологу.
Первая помощь ребенку
Почему появляются мелкие красные, белые прыщики на теле у ребенка
При обнаружении, что животик, ручки, ножки или подбородок малыша «украсились» шершавыми и сухими пятнами, это повод для проявления бдительности.
Первым делом следует оценить состояние ребенка на предмет присутствия у него дополнительной симптоматики.
Самолечением заниматься не стоит, но до визита к врачу следует исключить из рациона ребенка все вероятные аллергены и внешние факторы, которые могли поспособствовать появлению пятен.
Чтобы снизить уровень дискомфорта, допускается обработать кожу крохи Бепантеном или увлажняющим детским кремом без отдушек. Все остальные мероприятия должны быть предложены лечащим врачом по результатам консультации и диагностических обследований. Использование бабушкиных рецептов, вроде протирания спины чудодейственными травами или применения «живых» целебных вод, недопустимо.Врачи настоятельно не рекомендуют заниматься самолечением
Что запрещено делать
Желание родителей избавить свое чадо от шелушений вполне понятно и легко объяснимо. В своем стремлении помочь ребенку, не обладая соответствующими знаниями, они могут причинить вред. Так, ни в коем случае при обнаружении шелушащихся пятен на теле ребенка не следует:
- использовать гормональные кремы или мази;
- сковыривать образующиеся корочки;
- самостоятельно назначать лекарственные препараты от аллергии и прочих заболеваний, особенно при неустановленном диагнозе.
Профилактика появления шелушений
Любую болезнь предупредить проще, чем вылечить. С целью предупреждения появления шелушащихся пятен матерям в период вынашивания малыша и кормления грудью настоятельно рекомендуется:
- отказаться от любых вредных привычек;
- исключить из рациона возможные аллергены;
- включить в режим дня ежедневные длительные прогулки;
- для искусственного кормления использовать исключительно высококачественные смеси ведущих мировых производителей.
Помимо этого, обезопасить ребенка помогут следующие действия:
- удаление из комнаты крохи всех предметов, которые могут собирать пыль;
- свести к минимуму контакты ребенка с домашними животными;
- в ежедневном режиме проводить влажную уборку;
- следить за уровнем влажности в детской комнате;
- купать малыша без использования сушащего кожу мыла;
- отказаться от синтетической детской одежды;
- использовать для стирки детских вещей и белья гипоаллергенный стиральный порошок;
- своевременно менять грудничку памперсы;
- не укутывать ребенка.
Внимательное отношение к состоянию здоровья грудного ребенка позволит избежать многих проблем. Если кожа все-таки начнет шелушиться и покрываться пятнами, своевременное обращение к специалисту позволит избавиться от болезни с минимальным ущербом и в короткие сроки.
Источник: https://kpoxa.info/zdorovie-pitanie/shershavye-pyatna-tele-rebenka.html
