Жировой гепатоз, субфебрильная температура
Температура при жировом гепатозе
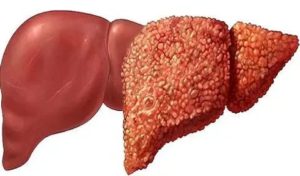
Гепатоз печени очень часто появляется в связи с употреблением большого количества алкоголя Неблагоприятные экологические условия, неправильный образ жизни, алкогольная зависимость могут вызвать гепатоз печени, симптомы и лечение которого должно проводиться своевременно. Выявленное заболевание в ранние сроки успешно устраняется.
Что такое хронический гепатоз
Гепатоз это заболевание печени, при котором происходят ее патологические изменения. Различают приобретенные и наследственные болезни. Приобретенные возникают при совокупности неблагоприятных факторов. К ним относится жировой и токсический гепатоз. В первом случае болезнь имеет хронический характер, при котором происходят дистрофические изменения в клетках мягкой ткани печени.
Гепатоциды перерождаются в жировые ткани, заполняя орган, мешая нормальному кровообращению и вызывая кислородную недостаточность.
Перерождение печени без соответствующего лечения ухудшает состояние организма, может вызвать цирроз и гепатит органа. Велик риск онкологических образований в поджелудочной железе.
Жировой гепатоз могут спровоцировать различные причины:
- Хронические заболевания ЖКТ;
- Избыточный вес;
- Беременность;
- Употребления алкогольной продукции;
- Вирусная этиология;
- Токсичные препараты лекарственной формы;
- Увлечение жирной пищей.
Чтобы уменьшить вероятность гепатоза печени, нужно употреблять умеренное количество жирной пищи и заниматься спортом
Гепатоз принято разделять по степени тяжести. На ранних стадиях пациенты не чувствуют дискомфорта, поэтому выявляют заболевание случайно при диагностике других патологий.
На первой стадии появляется незначительное количество клеток содержащих жировые скопления. Пациенты иногда жалуются на небольшую тяжесть в подложечной области и вздутие живота.
На 3 стадии площадь жировых скоплений велика. Человек страдает частыми запорами, метеоризмом, бывает вздутие живота. Происходит чувство распирания в правом боку и ноющая боль. Кожные покровы имеют желтушный оттенок. Последняя стадия означает предциррозное состояние.
Чем отличается токсический гепатоз
Гепатоз, вызванный токсическим отравлением, имеет другие симптомы. Чаще всего он спровоцирован лекарственными препаратами, химическими соединениями, природными токсинами, грибами. Спровоцировать патологию может отравление фтором, мышьяком. Ухудшают положение вирусные гепатиты, алкоголь, вегетарианская пища.
Токсический гепатоз имеет следующие признаки:
- Желтушность эпидермиса и склер;
- Рвота и тошнота;
- Высокая температура тела;
- Боли в правом подреберье;
- Потемнение мочи;
- Диарея.
При токсическом заболевании требуется госпитализация. Пациенту отменяют все лекарственные препараты, вызывающие интоксикацию. Проводят процедуры, позволяющие удалить из крови отравляющие вещества, и проводят лечение печеночной недостаточности.
Наследственная форма заболевания возникает из-за нарушения обмена желчных кислот, часто причиной становится билирубинемия, нарушение связывания и транспортировки билирубина в тканях. Сюда относят синдром Жильбера, Ротора, Дабина-Джонсона. Болезни связаны с дефектом гена, который передается по наследству.
Симптомы гепатоза появляются при неправильном образе жизни, голодании, употреблении алкоголя, психологическом стрессе, усиленных физических нагрузках.
При токсическом гепатозе нужно употреблять медикаменты строго по назначению врача
Холестатический гепатоз может проявляться у беременных женщин. Это связано с застоем желчи, понижается холестерин и обменные процессы в желчных путях. Гипофиз влияет на печеночные ферменты и нарушает выделение желчи, вызывая холестаз.
Диагностика заболевания предполагает ряд обследований и лабораторных испытаний. Проблемой занимается врач гепатолог.
На приеме специалист собирает анамнез жизни пациента, проводит осмотр:
- Кожных покровов и склер;
- Пальпируется правая сторона живота, определяются размеры печени;
- Оценивается масса тела
Проводят лабораторные исследования: общий анализы крови и мочи, биохимический анализ крови, копрограмму. Общий анализ крови выявит воспалительные процессы в организме по увеличенному количеству СОЭ и лейкоцитов.
Отдельно проводят инструментальные исследования:
- УЗИ брюшных органов;
- Компьютерную томографию;
- Биопсию печени.
После полного обследования врач может поставить точный диагноз.
Печеночный гепатоз лечится комплексно. Основное направление это соблюдение диеты, отказ от вредных привычек и стимулирование кровообращения. Если вес тела повышен значит ведут борьбу с ожирением.
Среди препаратов выделяют гепатопротекторы, помогающие восстанавливать поврежденные ткани: «Эссенциале», «Фосфоглив». Для прекращения окислительных процессов начинают давать антиоксиданты и витамины.
Важную роль в профилактике играет сбалансированная диета. Прием пищи подразумевает достаточное количество жиров, белков и углеводов. К запрещенным продуктам относят кофе, чай, жареную и копченую пищу. Предпочтение отдают отварным и тушеным блюдам, овощам и фруктам. Необходимо полностью отказаться от приема алкогольной продукции.
Существуют особые препараты, которые называются биологическими добавками. Они принимаются вместе с пищей и помогают организму восполнять необходимые вещества. Одним из таких БАДов является «Гепаназе».
Перед тем как принимать биологическую добавку «Гепаназе», нужно тщательно ознакомиться с дозировкой и противопоказаниями
В составе средства натуральные растительные вещества: кукурузные рыльца, экстракт расторопши и календулы цветы.
Все растения имеют антиоксидантный эффект и дополняя друг друга усиливают терапевтическое действие.
Инструкция по применению перечисляет ряд заболеваний, при которых рекомендовано принимать препарат:
- Нарушение моторики желчевыводящих путей;
- Холецестит;
- Хронический гепатит;
- Стеатоз;
- Цирроз.
Прием капсул осуществляется вместе с едой до 3 пилюль в день. Курс терапии длиться месяц, при необходимости лечение повторяют несколько раз в год. К противопоказаниям относится индивидуальная непереносимость и период беременности.
Что такое гепатоз печени: симптомы и лечение (видео)
Положительные отзывы о Гепаназе позволяют делать выводы об эффективности препарата. При гепатите и гепатозе пациенты отмечали уменьшение болей и улучшение самочувствия. Такое средство показывает хорошие результаты и помогает в профилактике различных заболеваний. К достоинствам препарата можно отнести его экологическую чистоту и умеренную стоимость.
Рекомендуем прочитать:
Источник: https://gepasoft.ru/temperatura-pri-zhirovom-gepatoze-1/
Что такое жировой гепатоз печени: симптомы, лечение, диета
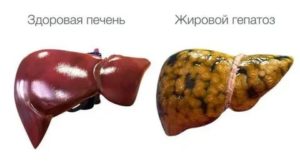
Жировое перерождение провоцирует угасание функций гепатоцитов. Их задача – перерабатывать липиды в жирные кислоты или отправлять в жировые депо. Если клетки не справляются со своей функцией, жир оседает в них.
Основная причина гепатоза – воздействие на печень повреждающих факторов. К таким можно отнести регулярное употребление алкоголя, лекарств, переизбыток жирной пищи в рационе. Патологию выявляют у большинства пациентов с алкогольной болезнью печени, а также у трети больных с неалкогольными патологиями органа.
Жировой гепатоз – очень распространенная проблема. Она есть практически у всех, страдающих ожирением. Каждый третий пациент, обратившийся за медицинской помощью, имеет метаболические расстройства.
Основная проблема – бессимптомное течение заболевания. Клиническая картина проявляется на поздних стадиях, когда образуются некротические участки в печеночной паренхиме. Чаще гепатоз никак не проявляется, вплоть до развития цирроза.
Основные причины жирового перерождения печени
Практически каждый пациент с жировым гепатозом пренебрегал правилами здорового питания, принимал медикаменты, периодически или постоянно употреблял алкоголь. Отсюда всплывает проблема выявления этиологического фактора болезни. Неизвестно, что именно повреждает гепатоциты.
Вторым ключевым звеном в развитии заболевания выступают метаболические нарушения. Самые главные – нарушение углеводного и жирового обмена, при которых развиваются гипергликемия, гиперлипидемия и холестеринемия. Проблемы появляются на фоне нездорового питания и вредных привычек, могут быть спровоцированы приемом препаратов или результатом прогрессирования заболеваний внутренних органов.
Косвенные причины развития жирового гепатоза – заболевания органов ЖКТ, нарушения всасывания полезных веществ, отсутствие физической активности, сердечнососудистые патологии, сердечная и почечная недостаточность.
Жировой гепатоз провоцирует целый комплекс факторов. Основной – токсическое воздействие на организм.
Коротко о классификации
Около 8% жировых гепатозов печени развиваются на фоне неалкогольной жировой дистрофии. 80% случаев жирового перерождения железы – алкогольное поражение органа. Оставшаяся часть приходится на метаболические нарушения.
Гепатоз может протекать в разных формах:
- очаговой диссеминированной (локальные мелкокапельные включения жира);
- выраженной диссеминированной (внутриклеточные включения жира более крупных размеров);
- зональной (жировая ткань накапливается в определенной части долей);
- диффузной (жировое перерождение происходит одновременно во всей печеночной паренхиме).
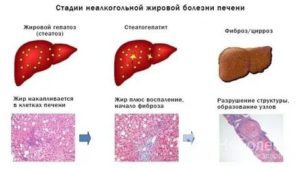
По мере прогрессирования, жировая дистрофия печени проходит 4 стадии:
- на нулевой – появляются локальные жировые отложения;
- на первой – поражается примерно треть органа;
- на второй – внутриклеточные изменения в 2/3 железы;
- на третьей – происходит межклеточное скопление жира, в процесс вовлечены более 2/3 печеночной ткани.
Дальнейшее прогрессирование приводит к локальному фиброзу печени. Продолжается процесс некротизации и замены соединительной тканью. Диффузный фиброз называют циррозом.
Как самостоятельно заподозрить жировой гепатоз
Паренхима печени не имеет нервных окончаний. Печеночные патологии проявляются только на поздних стадиях, когда в процесс повреждения вовлекается большая часть железы. Болезненные ощущения возникают при локализации патологических очагов в зоне капсулы органа (при ее повреждении или растягивании).
Постепенное распространение жира в гепатоцитах происходит бессимптомно. Начальные формы гепатоза незначительно меняют работу печеночных клеток, поэтому выраженных признаков интоксикации не наблюдается.
Железа располагает компенсаторными механизмами. При уменьшении количества «работоспособных» гепатоцитов появляются новые, способные «прикрыть» функциональные нарушения.
При этом орган увеличивается в размерах.Симптомы гепатоза возникают, когда большая часть клеток печени прекращает работать. Однако даже в таких условиях клиническая картина смазанная, а симптомы – неспецифические. Заподозрить патологию печени можно по:
- периодическим тянущим ощущениям в правом подреберье;
- чувстве давления и тяжести в зоне проекции печени;
- апатии, сонливости, быстрой утомляемости;
- появлению диспепсических расстройств (эпизодическая тошнота, вздутие, запоры).
Выраженные признаки развиваются на фоне внеклеточного распространения жировых включений, ущемления желчевыводящих протоков, появления кист. Эти процессы проявляются:
- периодическими ноющими болями справа;
- нарушениями пищеварения (расстройства стула, изжога, горечь во рту);
- желтушным синдромом (пожелтение склер и слизистых оболочек, изменение цвета кала и мочи).
При запущенном жировом гепатозе изменяются реологические свойства желчи, повышается риск формирования холестериновых конкрементов. Заболевание создает благоприятные условия для развития холецистита, желчнокаменной болезни. При диагностике этих патологий может быть выявлен жировой гепатоз.
Как распознают жировой гепатоз медики
Начальная диагностика жирового гепатоза состоит в сборе анамнеза. При подозрении на патологию печени проводят дифференцирование с вирусными, бактериальными и аутоиммунными поражениями органа. Биохимический анализ крови при жировом перерождении малоинформативен. Печеночные пробы могут быть повышены, однако их нахождение в пределах нормы не исключает наличие заболевания.
Оценить состояние печени помогают аппаратные методики. В запущенных случаях (3 степень) достаточно УЗИ. На более ранних этапах развития болезнь выявляют с помощью МРТ и радионуклидного сканирования. Количество работоспособных гепатоцитов определяют с помощью С-13 метацитинового дыхательного теста.
Если в ходе оценки состояния печени обнаружен жировой гепатоз, потребуется комплексное обследование всего организма. Необходимо выявить этиологический фактор, диагностировать сопутствующие заболевания внутренних органов.
Можно ли остановить отложение жира в печени
Жировой гепатоз печени требует консервативного лечения. Оно подразумевает полную перестройку образа жизни, пищевых привычек, подбор препаратов для комплексного медикаментозного лечения.
На ранних этапах гепатоза патологический процесс можно купировать одной диетой. В запущенных случаях потребуется медикаментозная поддержка и стационарное лечение. Чаще заболевание лечат амбулаторно.
Основные правила эффективной терапии жирового гепатоза:
- коррекция массы тела до нормального показателя;
- отказ от вредных привычек;
- полное исключение алкогольных напитков;
- соблюдение диеты;
- переход на дробный режим питания;
- регулярный и длительный прием прописанных врачом медикаментов;
- отказ от употребления гепатотоксических лекарственных средств;
- повышение физической активности;
- лечение метаболических расстройств и патологий, выявленных в ходе диагностики.
При серьезном отношении к терапии и соблюдении всех перечисленных правил, отложение жира в печени можно обратить вспять.
Изменение образа жизни
Больной должен сообщить врачу, какие препараты он принимает на регулярной и периодической основе. Все лишние средства будут отменены. Препараты с гепатотоксическими свойствами заменят на менее вредные медикаменты.
Важно отказаться от вредных привычек – курения, употребления любых видов и доз алкоголя. Если человек занят на вредных условиях (вынужден вдыхать токсические испарения, работать в запыленных условиях), место работы придется сменить.
Для нормализации метаболических процессов очень важна физическая активность. Нагрузки устраняют инсулинорезистентность, облегчают потребление клетками энергии. Вид спорта следует подбирать с врачом с учетом сопутствующих патологий и степени физической подготовки больного.
Диетотерапия
Диета при жировом гепатозе печени должна обеспечивать организм энергией и уменьшать нагрузку на железу. Задача диетического питания – перестроить метаболизм, чтобы усилить расщепление жировых отложений. Соблюдение особого режима питания потребуется и для коррекции веса больного.
При жировом гепатозе нельзя худеть резко. Оптимальный отвес за неделю – 600-700 г. При стремительном похудении повышается риск фиброзного поражения печени и формирования желчных конкрементов.
Рацион пациента должен ограничивать поступление в организм холестерина и тугоплавких жиров. Желательно насытить меню липотропными веществами, сложными углеводами, клетчаткой.
Для коррекции веса умеренно снижают общую калорийность рациона и повышают суточное количество белка. Больной переходит на режим дробного и раздельного питания (за сутки до 6 приемов пищи). Важно правильно сочетать продукты.
Белки употребляют с овощами, сложные углеводы – как самостоятельный продукт.
В период диеты следует отказаться от:
- жаренных и жирных блюд;
- продуктов промышленного производства (колбасы, консервов, кондитерских изделий);
- натуральных источников простых углеводов (меда, варенья, сахара);
- сдобы и домашней выпечки, свежего белого хлеба;
- жирного мяса (свинина, говядина, баранина);
- жирных сортов речной и морской рыбы (сельдь, сом, карп);
- наваристых бульонов;
- закусок с добавлением соусов;
- жирных молочных продуктов (домашняя молочная и кисломолочная продукция);
- калорийных круп (рис, производные пшеничной крупы).
В рационе ограничивают количество яиц (до 2 в неделю), сливочного масла (15 г в день). Меню базируется на овощах и кашах, как источниках клетчатки и сложных углеводов. Предпочтительно отваривать пищу, готовить на пару, запекать в духовке.
Заправлять салаты следует исключительно растительными маслами холодного отжима. Сливочное масло (5 г на порцию) использовать для заправки уже готовых блюд. Допускается употребление макарон из твердых сортов пшеницы в чистом виде 2 раза в неделю.
Чтобы обогатить рацион белками, следует готовить блюда из птичьего мяса (индейки, курицы), допускается употребление крольчатины. При хорошей переносимости можно употреблять бобовые.
Рыбу и морепродукты едят в неограниченных количествах при условии правильного приготовления (отваривание, запекание). В качестве источников белков показано большое количество кисломолочных продуктов пониженной жирности.
Для метаболизма в клетках печени очень полезен нежирный творог.
Один из народных рецептов, признанных медициной – употребление настоя шиповника при болезнях печени. Для приготовления напитка 2 столовые ложки плодов заливают кипятком, выдерживают на водяной бане 15 минут. После остывания процеживают, пьют по половине стакана 4 раза в день.
В комплексной терапии жирового гепатоза диету соблюдают до полного выздоровления. Рекомендуют придерживаться правил здорового питания и после устранения патологии.
Медикаментозное лечение
Задача медикаментозной терапии – поддержать печень в момент перестройки. Лекарства должны предотвратить некроз гепатоцитов и распространение фиброзной ткани, ускорить выведение жира из паренхимы печени, обеспечить восстановление поврежденных тканей.
С помощью лекарственных препаратов необходимо устранить условия, благоприятные для прогрессирования болезни. Требуется снизить уровень триглицеридов в крови, корректировать инсулинорезистентность. Медикаментозное лечение – это вспомогательный метод.
Нарушения метаболизма купируются с помощью диеты и физических нагрузок.
В комплексном лечении жирового гепатоза применяют:
- препараты для устранения жировой инфильтрации – витамины группы В, липоевую кислоту;
- аминокислоты для улучшения обменных процессов – таурин, аргинин и бетаин (Бетаргин, Глутаргин, Гептрал);
- гепатопротекторы – фосфолипиды (Эссенциале, Энерлив) растительного происхождения (Гепабене, Экстракт артишока), глицирризиновую и глютаминовую кислоты, витамин Е;
- средства для нормализации свойств желчи – урсодезоксихолиевую кислоту (Урсосан, Урсофальк).
При сахарном диабете назначают препараты, повышающие чувствительность клеток к инсулину, при гиперлипидемии – средства из группы статинов. Их подбирает исключительно доктор.
Лечение жирового гепатоза печени длительное. Во время терапии пациент должен четко следовать рекомендациям врача.
Важно ежедневно и вовремя пить препараты, не пропускать спортивные занятия, скрупулезно соблюдать диету и придерживаться питьевого режима. Результат лечения зависит исключительно от пациента.
При нарушении диеты медикаментозное лечение не принесет результатов, и шанс возникновения цирроза повысится вдвое.Источник: https://mojkishechnik.ru/content/chto-takoe-zhirovoy-gepatoz-pecheni-simptomy-lechenie-dieta
Жировой гепатоз
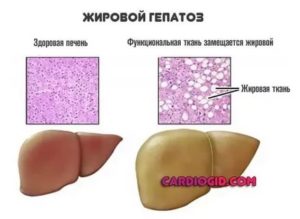
Поражение печени в современных вредных условиях и богатой стрессами жизни не такое уж редкое явление, но вот природу этих неполадок порой не так просто угадать. И уж точно вам не придет в голову, что печень может страдать «ожирением». Но это действительно возможно!
Что такое жировой гепатоз
Стеатоз, или неалкогольная жировая болезнь печени (НАЖБП), или жировой гепатоз — терминов учеными было придумано много, но все они суть одного и того же процесса. А именно: в печени начинают откладываться жиры в виде капелек и включений в печеночных клетках (гепатоцитах). Природа не терпит лишнего, и организм активно стремится избавиться от нежелательного балласта.
В результате в печени развивается воспалительная реакция, что еще больше нарушает ее нормальное строение. Воспаленные клетки со временем гибнут, на их месте образуется соединительная ткань — рубец, что сказывается на функциях органа. А печень выполняет их великое множество.
Как часто встречается болезнь и почему
Распространенность этой проблемы поистине велика. В США, например, 70 % всех заболеваний печени представлены стеатозом (НАЖБП), в Северной Америке и Европе страдают порядка 10–40 % в популяции. Статистика впечатляет, не правда ли?
Причины такой широкой распространенности достаточно просты: нарушение жирового обмена, который протекает при непосредственном участии печени, встречается при самых разных заболеваниях.
В первую очередь это ожирение (и неудивительно — печень просто не справляется с таким потоком жиров), сахарный диабет (нарушение углеводного обмена как по цепочке нарушает и липидный), повышение содержания липидов (конкретно триглицеридов) в крови.
https://www.youtube.com/watch?v=wfMkTufhRHc
Современные теории механизма стеатоза сводятся к «теории двух ударов». Первый удар — избыточное поступление жиров извне вызывает их отложение в печени, в результате чего развивается то самое воспаление. А вторым ударом является нарушение утилизации жиров в организме, которое приводит к гибели клеток и последующему фиброзу клеток печени.
Как понять, что у вас стеатоз
Как заподозрить стеатоз — это вопрос номер один, потому что более чем у 80 % больных отсутствуют какие-либо симптомы, которые могли бы свидетельствовать именно о дисфункции печени.
Человек может ощущать общую слабость, снижение работоспособности, тяжесть, дискомфорт справа, а иногда и боль. Такой набор симптомов, если задуматься, можно обнаружить у каждого, но не факт, что этот каждый обязательно болен жировым гепатозом.
Большую роль при диагностике отводят образу жизни и сопутствующей патологии (избыточный вес и нарушения углеводного и липидного обменов).
Подтверждение диагноза
Диагноз в случае стеатоза ставится на основе инструментальных методов исследования — УЗИ печени, биохимического анализа крови. На УЗИ печень имеет «пестрый» вид за счет неравномерной структуры заполненных жирами гепатоцитов, а в анализах крови повышаются печеночные ферменты (АСАТ, АЛАТ), а также липиды крови, что отражает тесную связь между нарушением липидного обмена и стеатозом.
Золотым стандартом диагностики является биопсия печени, где наглядно под микроскопом можно будет рассмотреть «ожирение» гепатоцитов. Но делать биопсию согласится не каждый, да и процедура имеет свои показания и противопоказания, поэтому были разработаны не такие агрессивные, но при этом более или менее точные методы диагностики.
К примеру, это диагностическая панель «ФиброМакс», которая включает 4 лабораторных теста: ФиброТест (оценка степени фиброза по 5 биохимическим показателям), АктиТест (воспаление и некроз клеток), СеатоТест (содержание жира в печени) и НэшТест (диагностика НАЖБП у больных с избыточной массой тела, ожирением, сахарным диабетом и повышением липидов крови).
Эта панель математически анализирует множество биохимических показателей и на выходе дает нам диагноз с данными об активности процесса, его степени и стадии.
Что делать
Лечение стеатоза сводится прежде всего к коррекции массы тела. Но тут есть свои нюансы — больным с НАЖБП нельзя быстро снижать вес, так как это приводит к резкому ухудшению состояния печени и стимулирует патологический процесс.
Оптимальной скоростью снижения считается в среднем 0, 5–1 кг в неделю.
Питание также требует корректировки не только с учетом уменьшения калорийности и объема, но и с точки зрения нормализации режима и состава питания: важно питаться часто (не менее 5 раз в сутки) и сбалансированно.
Лекарства играют скорее вспомогательную роль и определяются в основном патологическим состоянием или заболеванием, способствующим развитию стеатоза. Если это сахарный диабет, то необходимо снижение уровня глюкозы таблетками или инсулином, высокое содержание липидов требует терапии статинами или фибратами в зависимости от того, какой класс жиров в организме повышен.
Источник: https://apteka.ru/info/articles/bolezni-i-lechenie/zhirovoy-gepatoz/
Что такое гепатоз печени?
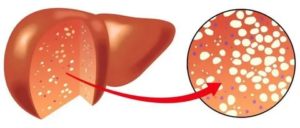
Гепатоз печени — общее название болезней органа, характеризующихся нарушением обмена в гепатоцитах и проявлением дистрофических изменений. При этом в клинической картине симптомы воспаления либо слабо выражены, либо вообще отсутствуют.
Общее понятие о гепатозах печени
Печень играет немаловажную роль в человеческом организме: она выводит токсины, накапливает некоторые микроэлементы и витамины, продуцирует желчь, слаженно работает с другими системами (почками, селезенкой, желудком, суставами и др.).
Нарушения в работе печени могут повлечь серьезные изменения в других органах.
Определить причину, вид и степень болезни для назначения терапии — первоочередная задача.
https://www.youtube.com/watch?v=nmhOVOwn8_8
Гепатоз бывает острый и хронический. Он различен по своим симптомам, течению недуга и способу лечения. К первому относят токсический гепатоз, являющийся следствием отравления клеток печени различными токсинами. Ко второму можно отнести жировой, наследственный и холестатический. Краткая информация о видах и степени развития заболевания приведена в таблице:
| Токсический острый гепатоз | Токсическое воздействие алкоголя, лекарств (нерациональный их прием), несъедобных грибов, промышленных выбросов, пестицидов, продуктов с консервантами и красителями. Могут осложнять гепатиты и сепсис. | Характерно бурное и быстрое течение, повышение трансаминаз и уроминаз в пробах печени, желтуха, явления диспепсии, общая слабость, печень не пальпируется, селезенка не увеличена, температура тела увеличена, боли в правом подреберье. | Соблюдение диеты (исключение жареной, острой, соленой пищи и алкоголя), борьба с токсическим влиянием промышленных предприятий, уменьшение контактов с бытовыми ядами, рациональный прием лекарственных препаратов. | Первая помощь — снижение интоксикации. Далее назначают аминокислоты, среди которых выделяют аргинин и бетаин. Они участвуют в синтезе белков, являются «строительным материалом», улучшают поступление крови в орган, уменьшают жировые отложения. |
| Жировой хронический гепатоз, или стеатогепатоз | Паренхима постепенно заменяется жировой тканью ввиду нарушения метаболизма жиров и углеводов. Злоупотребление спиртными напитками, ожирение, неразборчивость в еде. Часто развивается на фоне токсического и / или вирусного гепатита, поэтому важно отслеживать все симптомы болезни. | Болезнь может долго не проявлять себя, а в анализах не всегда видны изменения. Часто бывает слабость, субфебрильная температура, утомляемость, тошнота. Иногда наблюдается иктеричность склер. | Исключение алкоголя (основной фактор развития жировой болезни) и соблюдение правильного питания. | Нормализация массы тела, изменение образа жизни, полный отказ от алкоголя, назначение диеты № 5 и липотропной диеты, постоянный контроль за течением болезни (может перейти в гепатит и цирроз). |
| Холестатический гепатоз | Токсическое и аллергическое воздействие медикаментов, препаратов, аллергенов. Нарушается метаболизм в гепатоцитах, в результате чего задерживается желчь, что приводит к интоксикации. | Желтуха, кожный зуд, обесцвечивание кала, и, напротив, потемнение мочи, гепатомегалия. Этому виду гепатоза печени может сопутствовать холангит. | Профилактические меры схожи с мерами для токсической формы болезни. | Лечение идентично жировому гепатозу. Кроме этого, специалисты могут назначать кортикостероиды и гепатопротекторы. Не показано санаторно-курортное лечение. |
| Пигментный наследственный гепатоз | Причина — генетически обусловленный фактор нарушенного обмена билирубина и желчных кислот. | Для каждого синдрома характерны отдельные клинические признаки. | Профилактика возникновения не имеет смысла из-за наследственного фактора. | Курсовой прием гепатопротекторов, пожизненная диета по Певзнеру, соотношение отдыха и работы, здоровый сон. |
Этиология гепатозов печени
Среди причин развития гепатозов выделяют экзогенные (внешние) и наследственные факторы. Поэтому в зависимости от природы происхождения гепатозы печени делят на наследственные и приобретенные. В целом, к основным причинам развития болезни можно отнести:
- злоупотребление алкоголем;
- повышенная масса тела (по статистическим данным, у 95% людей с двумя перечисленными причинами отмечается жировой гепатоз печени);
- сахарный диабет;
- дефицит важных витаминов, микроэлементов и белков;
- расстройства эндокринной системы (акромегалия, синдром Кушинга, тиреотоксикоз, микседема);
- интоксикация промышленными ядами (чаще мышьяк, фосфор), гепатотропными веществами, лекарствами (чаще тетрациклины);
- болезни органов пищеварительного тракта, которые сопровождаются дефектами процессов всасывания (язвенный колит, панкреатит и пр.)
Генетически обусловленные гепатозы и их классификация
Особое внимание следует уделить довольно большой группе пигментных гепатозов. Причиной развития этого заболевания является наследственный фактор, при котором отсутствует один фермент, транспортирующий билирубин. Данные гепатозы печени подразделяются на несколько видов:
- синдром Жильбера;
- синдром Дабина – Джонсона;
- синдром Ротора;
- синдром Криглера – Найяра.
Первый синдром характеризуется дефектной активностью глюкуронилтрансферазы, которая обуславливает сближение и захват билирубина. В основном, диагностируется у мужчин от младенческого возраста до 25 лет. Передается по аутосомно-доминантному типу.
Основное проявление — желтушность склер, при этом кожные покровы желтеют редко. Симптом желтушности кожи более заметен в области лица. В анализах крови отмечается гипербилирубинемия.
Наблюдаются диспепсические расстройства, и чаще всего с них начинается период обострения. Также отмечаются тошнота, депрессивные состояния, слабость, утомляемость, плохой нездоровый сон, головокружения. При пальпации печень находится у края реберной дуги. У четверти больных определяют гепатомегалию.
Периоды ремиссии длительные, но под влиянием негативных факторов (стресс, патогенная микрофлора в желчных путях, физическая усталость) болезнь обостряется. Кроме того, может прогрессировать на фоне употребления алкоголя, несоблюдения диеты, простуд, оперативных вмешательств. В целом, этот вид наследственного гепатоза печени не смертельно опасен.
Синдром Дабина – Джонсона — довольно редкое заболевание, выявляемое чаще в молодости. Признаки более выражены, чем при синдроме Жильбера. Постоянны расстройства пищеварения, в частности, понос, температура, кожный зуд, иктеричность, боли справа.Структура печени нормальная, орган иногда бывает увеличен в размерах. Примечательным является цвет печени: от зеленоватого до черно-коричневого.
Выявляются темные пятна, которые образуются в связи с дефектом выработки триптофана, тирозина, фенилаланина.
Синдром Ротора часто протекает бессимптомно, выявляется в детстве, характеризуется увеличением билирубина. В целом, клинические признаки схожи с синдромом Дабина – Джонсона. Желтушность проявляется не резко.
Течение заболевания многолетнее, без ярко-выраженных нарушений общего состояния.
Синдром Криглера – Найяра — врожденная гипербилирубинемия с проявлением желтухи и поражением нервной системы. Носит злокачественный характер, обусловлено мутацией в гене UGTIAI, диагностируется в одинаковой степени у мальчиков и девочек. Этот вид гепатоза печени был описан в 1952 г.
Он проявляется в двух клинических формах. Прогноз при первой форме неблагоприятный в связи с фульминантностью течения. Желтуха наблюдается у ребенка в первые часы после рождения, отмечается быстрая интоксикация, поражения нервной системы (мышечная гипертония, судороги, нистагм, атетоз).
Во второй форме (синдром Ариаса) меньше выражена желтушность и интоксикация. Прогноз положительный. Однако в дальнейшем у детей с таким недугом наблюдаются задержки в физическом и психическом развитии.
Основные принципы лечения гепатоза
В связи с дифференциацией на наследственные и приобретенные гепатозы терапия также будет отличаться.
Правила лечения первой группы болезней печени включают:
- неуклонное соблюдение диетического питания (стол № 5, № 5а);
- поддержание здорового образа жизни, рациональное соотношение работы и отдыха;
- курсовое употребление витаминов группы В (2 раза в год);
- избегание стрессов, переутомлений, переохлаждений;
- при обострениях применение медикаментозной симптоматической терапии;
- не рекомендовано санаторное лечение.
Примечательно, что синдром Жильбера может бессимптомно исчезнуть к 50 годам. Некоторые специалисты назначают фенобарбитал, что в корне неправильно, так как это лишь приводит к депрессивному состоянию больного.
Синдром Криглера – Найяра во второй клинической форме лечится с помощью фототерапии и индукторов ферментов. Все остальные виды синдромов не требуют специфического лечения.
Принципы терапии приобретенных гепатозов зависят от характера болезни. Пациенты с острой формой требуют немедленной госпитализации, где принимаются все меры по уменьшению интоксикации организма.
Алкогольный гепатоз печени лечится исключением спиртного — через месяц после отказа от алкоголя наблюдается значительное улучшение состояния. Также обязательно соблюдение диетотерапии и лечебной физкультуры.При неалкогольном гепатозе показаны гепатопротекторы и мембраностабилизаторы, а при токсическом — кортикостероиды. Все назначения проводит гастроэнтеролог.
Таким образом, при любом виде гепатоза печени наибольшее значение имеет диета и поддержание здорового образа жизни. Важно быть внимательным к своему здоровью, поскольку вовремя выявленный недуг позволит как можно раньше начать терапию и купировать неприятную симптоматику.
Источник: http://ProPechen.com/bolezni/steatosis/gepatoz-pecheni.html
Бывает ли температура при циррозе печени
Цирроз – болезнь, которая затрагивает печень. По мере прогрессирования орган частично или полностью теряет возможность правильного функционирования.
С каждой стадией меняются характеристики структуры печени. Это приводит к осложнениям: печеночная недостаточность, гипертензия или летальный исход. Почему повышается температура при циррозе печени?
Температура при циррозе печени: информационные факты
Провоцируют развитие патологии ряд факторов и опасных состояний. Это гепатит С, аутоиммунные сбои (иммунная система атакует собственные клетки и ткани), тяжелая алкогольная зависимость.
Рост температуры тела – один из симптомов заболевания. Температура является ответом организма на патологический процесс, протекающий в печени.
Обычно такой симптом проявляется на начальных этапах развития. Температура при этом субфебрильная – 37-37,5 градусов.
Рост показателей до более высоких отметок свидетельствует о серьезных осложнениях или быстром прогрессировании.
Справка. Температурные скачки или субфебрилитет (стойкое повышение показателей в пределах 37-38 градусов) – симптом цирроза или рака печени. Вызывает такое состояние некроз клеток.
Повышение температурных показателей при циррозе может сопровождаться рядом других симптомов. Это высокоинтенсивная желтуха и изменение нормы в анализах:
- возрастание лейкоцитов в общем анализе крови;
- увеличение уровня АсТ и АлТ;
- усиленная активность щелочной фосфатазы.
Субфебрилитет при циррозе подтверждает то, что воспаление перешло в активную фазу – гепатоциты быстро уничтожаются, печень останавливает работу. Также состояние может быть вызвано другой причиной – прекращение нейтрализации кишечных бактерий печенью (эти бактерии влияют на температурную реакцию).
При каких видах цирроза растет температура?
Увеличение температурных показателей происходит при определенных видах патологии. В каждом конкретном случае данные на термометре и то, как они повышаются, значительно отличается.
| Вид | Температура, симптоматика |
| Вирусный цирроз | Характерно резкое повышение температуры. Скачок возникает моментально, дополняют его озноб, желтизна кожи. |
| Компенсированный вид | Температура резко увеличиваться до 39 градусов только на последних этапах развития болезни. Печень на начальных этапах продолжает нормально функционировать, выраженных симптомов нет. Диагноз можно поставить только после осмотра пациента. Вторичные признаки – краснота кожи, желтуха, кровяные выделения из носа. |
| Постнекротический цирроз | Это последствие гепатита. Температура растет стремительно. |
| Вторичный билиарный | Слабый рост температуры, желтизна кожи и острая боль в животе. |
| Некротический процесс в органе | Сопровождается исчезновением клеток печени. Из-за этого появляется асцит, желтуха. |
| Бактериальное воздействие | Функции печени снижаются. Орган не защищен от различных агрессивных факторов, через него свободно проходят пирогены – продукты распада бактерий. Это вызывает жар у больного. |
При повышенных показателях температуры тела врачи рекомендуют провести комплексное обследование. Дифференциальная диагностика поможет отличить цирроз печени от рака, тромбозов, бактериальных инфекций, болезней крови.
Осложнения патологии и повышение температуры
Температурные скачки могут быть вызваны осложнениями инфекционной природы.
При прогрессировании цирроза нарушается иммунная система. Она ослабевает, организму трудно препятствовать болезнетворным агентам. На этом фоне часто происходит заражение вирусными или инфекционными болезнями, протекание которых происходит с высокой температурой.
Другое опасное осложнение – бактериальный перитонит. При патологии стремительно растет температура (обычный показатель этого осложнения – 39 и выше). В 75-80% случаев такое состояние влечет летальный исход.
Следующее осложнение – асцит. В плевральную полость проникает жидкость, происходит нагноение межплевральных листков. Симптомы похожи на перитонит.
Как облегчить состояние: разрешенные жаропонижающие
Игнорировать субфебрильную температуру и регулярно пить жаропонижающие – запрещенные действия. Это окажет негативное влияние на состояние организма, возрастет риск возможных осложнений. Назначать медикаменты и способы снижения температуры может только лечащий врач на основе данных диагностики.
Важно. При циррозе печени запрещен Парацетамол, так как этот препарат оказывает пагубное влияние даже на здоровый орган. Таблетки преобразовываются в токсичные продукты распада, который составляет – 40-60%. Повышается нагрузка на больную печень.
Самыми безопасными жаропонижающими при циррозе печени считают нестероидные противовоспалительные препараты (НСВП). Чаще всего прописывают:
- Нимид;
- Нимесил;
- Диклофенак.
Лекарства помогают восстановить температурный режим в разрешенных границах, частично устраняют болезненность. Принимать их можно по назначенной врачом схеме, не превышая суточную дозировку.
Внимание. Если температура достигает показателя в 39 и выше градусов, в однократном режиме доктор может разрешить выпить Ибупрофен либо Нурофен. Также при высокой температуре полезны прохладные ванны либо влажные компрессы.
При циррозе разрешены и некоторые жаропонижающие (антипиретики). Безопасные и эффективные препараты – это Метамизол и Ацетаминофен. Пить только по прописанному курсу. Неправильное применение антипиретиков может привести к скоплению метаболитов в организме, а в дальнейшем к интоксикации и отравлению.
Итак, температура при циррозе печени – распространенный симптом. Показатели бывают разными, зависят от течения и степени патологии.
Субфебрильная температура (не выше 37,5 градусов) обычно появляется на начальном этапе, жар и озноб – при резком прогрессировании или осложнениях. Также на температуру влияет вид цирроза печени. Жаропонижающие для облегчения состояния выписывает только лечащий врач.
Полезное видимо
О том, какие первые признаки заболевания печени существуют на видео ниже:
Источник: https://pechen911.ru/tsirroz/temperatura
Симптомы болезней печени
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Каждый орган выполняет отведенную ему функцию для поддержания жизнедеятельности организма. Условно можно разделить их на жизненно необходимые и вспомогательные. Печень, безусловно, принадлежит к первой когорте.
Она ответственна за биохимические процессы, для нее характерна сложная структура. Чем больше функций возложено на орган, тем чувствительней он к агрессивным воздействиям внешней среды.
Хоть печеночная железа и обладает способностью к регенерации, со временем это свойство теряется.Расположена в правой стороне брюшной полости, недалеко от нее находится поджелудочная железа и желчный пузырь. Желчь из печени поступает в желчный пузырь по желчным путям.
Эти пути связывают между собой печень, поджелудочную железу и сам пузырь. Поджелудочная и печень являются самыми большими железами в организме человека.
Признаками болезней печени, желчного пузыря или поджелудочной могут быть боли в правом боку, боли в зоне солнечного сплетения, сыпь, пятна, гиперпигментация кожи.
Функции печени
Печень имеет широкий круг обязанностей. К основным из них относятся:
- очистка организма и вывод токсинов (алкоголь, лекарственные препараты);
- синтез гормонов, например щитовидных и регулировка их количества;
- утилизация излишков холестерина;
- кроветворение;
- синтез ферментов, участвующих в пищеварении, а также желчи;
- хранение депонированной крови.
Каждый 50-ый человек на планете страдает от заболеваний печени. Ее вес колеблется от 1,5 до 2 кг. Расположенный под ней желчный пузырь имеет мешковатую форму и объем до 70 мл. Поджелудочная находится за желудком и достигает 15 см в длину. Желчный пузырь служит резервуаром для хранения транспортируемой по его путям желчи, без которой поджелудочная не в состоянии выполнять свои функции.
Источник: https://pryshoff.ru/info/temperatura-pri-zhirovom-gepatoze/
