Боль между кадыком и подьязычной костью
Строение и функции щитовидного хряща
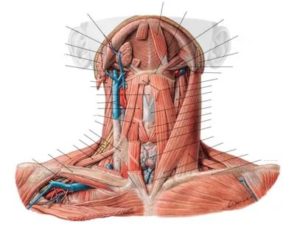
Щитовидный хрящ расположен в гортани и выполняет функцию каркаса горла. Он находится чуть выше перстневидного хряща. По своему строению он очень напоминает щит, который состоит из двух полностью идентичных пластин. Они имеют форму прямоугольника. У мужчин его один край (верхний) выпирает и называется — кадык. Сам хрящ получил свое название из-за внешнего вида.
Функции щитовидного хряща
Это гилиантовый хрящ, который совершенно непохож на простые хрящевые ткани организма. Он имеет стеклообразное, уплотненное строение, которое достиг благодаря специальному составу, в него входят особенные вещества. Благодаря этому он выполняет функции возложенные на него. Щитовидный хрящ является не парным элементом системы.
ОСНОВНЫЕ ФУНКЦИИ ХРЯЩА:
- выступает в роли опоры для находящихся поблизости органов;
- выполняет соединительную функцию с прочими хрящами и тканями;
- защищает гортань.
Строение хряща
Щитовидному хрящу отведена важная функция. Благодаря своему строению и большому размеру он, как шит, закрывает гортань и оберегает щитовидную железу от внешних воздействий и повреждений.
Во время взросления человека щитовидный хрящ меняется. У мужчин изменения начинаются в возрасте 16–17 лет, у женщин в 18–20 лет. Хрящевая пластина начинает укрепляться и становиться прочной как кость. Следующее его изменение наступает в пожилом возрасте (после 50–55 лет).
Пластины хряща истончаются, но при этом в местах соединения (стыках) он уплотняется и утолщается. Но внешние изменения на этом не заканчиваются. Он начинает менять свое месторасположение и строение, правая пластина отходит немного вправо и отклоняется назад, а левая поднимается чуть выше. Это выглядит так, будто левая часть возвышается над правой.
Во время таких изменений смещению также подвергается и щитовидная железа.
Щитовидный хрящ является важным звеном в скелете гортани. Он состоит из нескольких частей.К ним относятся:
- вырезка верхняя щитовидная;
- отросток (рог) верхний;
- бугорок щитовидный верхний;
- пластины;
- отросток (рог) нижний;
- выступающая часть расположенная сверху;
- поверхность суставная перстневидная;
- выступающая часть расположенная снизу.
Спереди пластины у мужчин, женщин и детей срастаются по-разному. У взрослых мужчин это происходит под углом, поэтому он выпирает и появляется кадык или «яблоко адамово». У женщин и детей эта часть закруглена, поэтому она не выпирает.
Боли в области щитовидного хряща
Иногда в зоне его расположения появляется боль. Это всегда указывает на отклонения в его работе из-за травм и болезней. К их числу относят заболевания, которые возникают во время сбоев в работе щитовидной железы, позвоночнике, а также во время онкологических и инфекционных заболеваний.
Боль щитовидного хряща могут вызвать следующие заболевания:
- тиреоидит в хронической и острой форме;
- ларингит острого и хронического вида;
- остеохондроз в шейном отделе;
- хондроперихондрит;
- флегмона хряща;
- туберкулез;
- новообразования злокачественной формы.
Болезненные ощущения проявляются в передней части шеи и могут сопровождаться увеличением температуры тела, припухлостью и ухудшение самочувствия.
Во время развития тиреоидитов связанных с ослаблением иммунитета или других причин связанных с ним вырабатывается много антител направленных на железу (щитовидную) из-за аутоиммунных процессов.
Под воздействием она увеличивает свой размер и оказывает давление на зону расположения щитовидного хряща.
Процессы наподобие фиброзного тиреоидита в хронической форме вызывают нарушения в работе щитовидной железы, а также увеличивают ткани фиброзные, которые находятся в щитовидном хряще. При этих изменениях болит и кадык.
Остеохондроз в шейном отделе также является распространенной причиной появления болей. При нем начинают формироваться грыжи между позвонков и ущемляются нервные окончания. Из-за этого боль может существенно усилиться, так как импульсы, идущие по этим окончаниям проходят не как у здоровых людей.
Заболевания наподобие туберкулеза хряща, флегмона и т.д также могут вызвать боль. Они возникают из-за своевременно не вылеченного гриппа и его осложнений. Если не начать вовремя его лечить-то это может привести к нагноениям, расплавлению тканей и свищам.
Хондроперихондрит является воспалительным заболеванием хрящей гортани. Когда болезнь поражает щитовидный хрящ, то появляется боль. Врачи делят ее на хроническую и острую форму. При заболевании в области хряща образуется твердая, но эластичная припухлость. Заболевание необходимо вылечить как можно быстрей, потому что эта припухлость может защемить ые связки и вызвать удушье.Иногда причиной боли становятся повреждения и переломы хряща. Они могут возникнуть при удушении и сильном ударе по горлу. При этом хрящ смещается к позвоночнику или отклоняется в сторону. Это, в свою очередь, может привести к отеку гортани и затруднить дыхание. Если срочно не обратиться к врачу, то возможен летальный исход.
Онкологические заболевания щитовидного хряща
Рак появившийся в области хряща не является редкой болезнью. В последнее время опухоли злокачественных форм возникают из-за сбоев работы щитовидной железы, которая расположена на хряще. Рак поражает не только мягкие ткани, кости и органы, но и хрящи.
СИМПТОМЫ ПОЯВЛЕНИЯ ОНКОЗАБОЛЕВАНИЯ:
- чувство постороннего предмета в области гортани;
- давление на горло;
- боль в зоне расположения щитовидного хряща;
- в слюне при отхаркивании появляется кровь;
- изо рта начинает пахнуть гнилью;
- появляется затрудненное глотание, особенно во время приема пищи.
ВОЗМОЖНЫЕ ПРИЧИНЫ:
- радиация;
- лучевое воздействие на голову и шею;
- возраст больше 45 лет;
- наследственность;
- работа на вредном производстве;
- частые стрессы;
- курение и употребление алкоголя.
Также рак могут спровоцировать и некоторые заболевания. К ним относятся заболевания половых органов, новообразования в груди, полипы, находящиеся в прямой кишке, неоплазия и болезни щитовидной железы.
ЛЕЧЕНИЕ ОНКОЛОГИИ:
Рак щитовидного хряща лечат хирургическим путем. Если опухоль имеет большой размер, то врачи могут удалить часть глотки. В таком случае пациенту вставляют специальную трубку, через которую человек принимает пищу. Если опухоль небольшая, то ее стараются аккуратно удалить, не нарушив при этом функциональность гортани.
Щитовидный хрящ играет важную роль в скелете человека. Он защищает гортань от внешних воздействий и травм. Благодаря его строению скрепляются многие элементы гортанного скелета и прилегающие ткани.
Его могут поражать различные заболевания, которые необходимо своевременно выявить и лечить, так как в дальнейшем это может привести к тяжелейшим последствиям — потеря голоса, удушение, воспаления и т.д.
Источник: https://MoyaZheleza.ru/shchitovidnaya/raznoe/shchitovidnyj-hryashch.html
Причины боли в подъязычной мышце
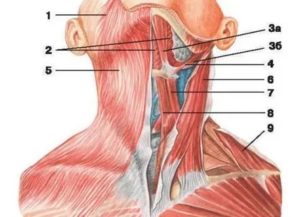
«Риоланов букет» – так красиво (по имени французского врача) в анатомии называется совокупность мышц и связок, которые отходят от шиловидного отростка височной кости. В «букете» — шилонижнечелюстная, шилоглоточная, шилоязычная и шилоподъязычная мышцы шеи. В статье рассмотрим функции последней.
Общее понятие
Об этой мышце слышали, пожалуй, лишь те, кто изучал анатомию человека, а потому название — шилоподъязычная мышца — мало кому известно. По размерам она не велика. Начинается прямо от шиловидного отростка височной кости (ШО). А внизу крепится к заднему концу снования подъязычной кости. Кроме того, ее сухожилия снизу тесно переплетаются с сухожилиями двубрюшной мышцы.
Кровью эту мышцу снабжают лицевая и затылочная артерии. Важно отметить, что активизируется данная мышца лицевым нервом.
Функция
Шилоподъязычная мышца участвует в речевой деятельности человека и в этом ее основная функция. Она подтягивает к себе, назад и вверх подъязычную кость, что позволяет последней перемещаться в этих направлениях.
Как и другие над- и подъязычные мышцы, шилоподъязычная принимает участие в актах пережевывания пищи и глотания, натягивает ротовую полость. Также принимает участие в работе двубрюшной мышцы. И порой очень трудно разграничить значение каждой из них.
Другими словами, шилоподъязычной мышца очень значимая. Она важная составляющая целого аппарата, сложного по своему составу и устройству. В него входят гортань, трахея, подъязычная кость и нижняя челюсть.
Может ли стать причиной боли?
Поскольку шилоподъязычная мышца так же, как и множество других мышц, связок, нервов, сосудов, анатомически напрямую тесно связана с шиловидным отростком височной кости, многие исследователи приходят к выводу, что она может стать одной из причин одноименного синдрома.
В каких случаях можно заподозрить шилоподъязычную мышцу в воспалении? Симптомы, свидетельствующие о нем:
- Боли в горле, шее (с одной стороны или двусторонние), за или под языком.
- Трудности при глотании (жалобы на то, что нечто мешает в горле).
- Боли шеи, которые отдают в висок, в челюсть, лицо, уши.
- Тошнота, рвота, головокружение.
- Боли после длительного и интенсивного пережевывания.
Как правило, больной обращается к самым разным специалистам: стоматологам, неврологам, оториноларингологам. И надо сказать, что всем этим действиям есть здравое объяснение.
Ведь шиловидный отросток окружен различными тканями — нервными сплетениями, сосудами, мышцами и может сдавливать стенки глотки, вызывать боль в шее и во рту, на лице, нарушить кровообращение.
Но чаще всего такое симптоматическое лечение не приносит облегчения и оказывается неэффективным. Синдром этот вызывает много страданий у пациентов, превращая их жизнь в сплошную борьбу с болью.
В медицине совокупность вышеперечисленных симптомов называют синдромом Игла.
Одна из виновниц боли
Долгое время среди ученых-медиков считалось, что причиной шилоподъязычного синдрома является аномально длинный шиловидный отросток, а также его значительные отклонения в размерах. Многочисленные исследования показали, что не все так однозначно. Например, выяснилось, что боль возникает и у тех, у кого его длина в норме, а также нет никаких других аномалий этого комплекса мышц.
Стало ясно, что причины кроются не только в том, что отросток, механически раздражая соседние ткани, вызывает неприятные ощущения. Дело было еще и в другом.
Причина часто оказывалась в том, что связки, которые крепятся к отростку (в том числе и шилоподъязычной мышцы), даже незначительно повреждаясь, могут вызывать болевой синдром. Их травма может произойти при сильной зевоте или при длительном широко раскрытом рте (при медицинских манипуляциях и в стоматологических кабинетах).Врачам теперь точно известно, что аномалии развития этого комплекса (обнаруживается почти у 30 процентов взрослых людей) могут быть лишь одной из причин тяжелого синдрома. Остальной перечень патологий шилоподъязычной мышцы шеи таков:
- состояние спазма;
- окостенение мышцы;
- сросшиеся подъязычная кость, шилоподъязычная связка, ШО височной кости.
Диагностика
Все вышеперечисленное многообразие клинических проявлений и симптомов сказывается на сложности диагностики синдрома Игла. Болезнь недостаточно хорошо изучена и описана. Плохо осведомленные врачи-практики крайне редко ставят этот диагноз на начальных стадиях мучений пациентов.
Объективная картина анатомических «отношений» между шиловидным отростком височной кости и его ближним окружением, как правило, выявляется при назначении рентгенографического и компьютерного исследования, МРТ. Лечение назначается в зависимости от результатов анализов и причин возникновения симптомов болезни.
Обращаться такие больные должны в первую очередь к врачам-неврологам, которые при обнаружении патологии, не связанной с их специальностью, могут направить для дальнейшего лечения к другим докторам.
источник
Челюстно-подъязычная мышца: анатомия, функции и заболевания
Челюстно-подъязычная мышца представляет собой плоскую мышечную пластинку, расположенную между нижней челюстью и подъязычной костью. Мускул этот нередко называют диафрагмой ротовой полости, поскольку именно им образовано дно полости. Мышца обеспечивает разграничение лица и шеи.
Над мышечными тканями находится слюнная железа и язык. Начало челюстно-подъязычная мышца берет на нижней челюсти, направляется назад, в сторону срединной линии. Задние пучки мышцы крепятся к подъязычной кости.
Общая информация
Челюстно-подъязычная мышца плоская, имеет форму неправильного треугольника. С противоположной стороны расположена аналогичная мышца. Соединяясь, эти мускулы формируют шов.
Точная форма и размеры мышцы зависят от особенностей костной структуры организма. К примеру, если у человека нижняя челюсть длиннее, то мускул имеет небольшую ширину, а вот длина его больше среднестатистической. При наличии короткой челюстной кости мышца шире. Парные черепно-подъязычные мускулы формируют дно полости рта. Сокращение двух мышц одновременно позволяет опустить челюсть.
Особенности строения
Челюстно-подъязычная линия — это место, где начинается одноименная мышца. Между пучками мускулов формируются небольшие щели. Иногда сквозь них могут распространяться инфекции и гнойные скопления из ротовой полости. Щели чаще расположены прямо под языком, в районе второго нижнего моляра.
Как работает мышца?
Иннервация мускула обеспечивается черепно-подъязычным нервом, который проходит по специальному углублению ни нижней челюсти (челюстно-подъязычная борозда). задача органа – опускать нижнюю челюсть.
Это происходит только при одновременном сокращении парных мускулов. Правильное функционирование позволяет человеку говорить, глотать, пережевывать пищу.
Питание этих парных мышц осуществляется с помощью черепно-подъязычных артерий, которые отходят от более крупных язычных и лицевых.
Абсцесс и прочие поражения этой области
Иногда челюстно-подъязычная мышца вовлекается в воспалительный процесс, что нередко ведет к нагноению тканей.
Очаг поражения быстро захватывает новые участки, постепенно распространяясь на всю поверхность мускула.
Поскольку все ткани, формирующие ротовую полость, сообщаются меж собой кровеносными сосудами, инфекция может распространятся на язык, нервы, слюнные железы. В этом случае врачи говорят о флегмоне.
Флегмона чаще всего поражает челюстно-подъязычный желобок, но может быть локализована и на других участках дна ротовой полости:
- пространство под языком поражено с обеих сторон;
- поражается пространство под языком и под нижней челюстью с одной стороны;
- зоны под языком и челюстью с обеих сторон вовлечены в воспалительный процесс;
- дно ротовой полости полностью заражено.
Причины и проявления
Если челюстно-подъязычная мышца болит из-за флегмоны, то причины, вероятнее всего, следующие:
- инфицирование зубов;
- пародонтоз;
- периодонтит;
- остеомиелит.
Клиническая картина, как правило, выглядит следующим образом:
- боль при попытке проглотить или прожевать пищу;
- общее недомогание;
- болезненные ощущения во время разговора;
- затрудненное, учащенное дыхание.
Больные флегмоной часто наклоняют вперед голову, приоткрывают рот, а при сидении опираются подбородком на стул, так как это облегчает дискомфорт.
Источник: https://ckiom.ru/myshtsy/prichiny-boli-v-podyazychnoy-myshtse/
Расположение и возможные заболевания щитовидного хряща у человека

Щитовидный хрящ является самым массивным компонентом каркаса гортани. Он расположен на передней стороне горла, состоит из пары симметричных пластин прямоугольной формы.
Структура его меняется – по мере взросления хрящ становится очень плотным, а к старости истончается, смещается. У людей разного пола и возраста отличается угол, под которым расположены пластины.
Болезненные ощущения в области щитовидного хряща возникают на фоне травм, инфекционных или раковых поражений, аутоиммунных процессов.
Строение и расположение щитовидного хряща
Основа щитовидного хряща – две пластины прямоугольной формы, соединенные между собой. На стыке пластин образуется выступ, который называют гортанным (кадыком). У мужчин угол кадыка более острый (почти 90°) и сильнее заметен на поверхности шеи. У женщин пластины соединяются под углом около 120°, поэтому кадык практически не заметен.
В верхней части гортанного выступа углубление (верхняя щитовидная вырезка). С задней части пластин имеются 4 отростка (внешне они напоминают рожки, направленные кверху и вниз). Одна пара направлена к подъязычной кости (она выше), другая соединяет перстневидный и щитовидный хрящи.
Немного ниже щитовидного хряща расположена щитовидная железа. Она названа так не по своей форме, а по названию хряща.
На наружной стороне хряща расположена линия, к которой крепятся мышцы (щитоподъязычная и грудино-щитовидная). Линия находится на одной высоте с верхне-боковыми краями щитовидной железы.
Верхняя часть пластинок цельная либо имеет отверстие, через которое проходит гортанная артерия (чаще сосуд идет немного выше).Хрящевая пластина начинает укрепляться в юношеском возрасте. Она становится такой же твердой и плотной, как кость. Соединение двух пластин видно на шее при поворотах головы. В старости (ближе к 60 годам) пластины становятся тоньше, а места стыков, наоборот, более толстыми. Пластины смещаются – правая вверх, левая немного книзу. Изменение затрагивает и щитовидную железу.
Функции органа
Крупный хрящ гортани защищает горло, соединяет его части и является каркасом. К пластинчатому образованию крепятся другие анатомические структуры – мышцы, перстнеобразный хрящ, подъязычная кость.
Может ли болеть щитовидный хрящ
В области хряща могут появляться болезненные ощущения. Они связаны с воспалительными процессами в ткани щитовидной железы, метастазами в образовании. Боль может быть вызвана нарушением со стороны позвоночного столба, инфекциями.
Травмы
Перелом щитовидного хряща – одна из наиболее часто встречающихся разновидностей травм гортани. Она отмечается преимущественно у мужчин. При поперечном горизонтальном повреждении ломаются обе пластины. Встречаются также переломы оскольчатого типа, с образованием вертикально-горизонтальных трещин.
Травма сопровождается обмороком, кратковременным удушьем, гортанным шоком (результат сдавливания сосудов и трахеи). У пострадавшего возникает кашель, появляется мокрота с кровяными примесями. Когда человек приходит в сознание, он чувствует боль в шее, пропадает или меняется звучание голоса. Травма хряща может привести к отрыву прикрепленных мышц, из-за чего невозможно глотать.
Пострадавшему необходимо зафиксировать голову и затылок, отправить в больницу. Лечат переломы хирургическими методами в челюстно-лицевых или ЛОР-отделениях.
Возможные заболевания
Чаще всего болит передняя часть гортани на фоне патологий щитовидной железы, которые бывают инфекционного и аутоиммунного происхождения. Неприятные ощущения возникают по передней поверхности, имеют покалывающий или ноющий характер. Нередко вместе с болью наблюдается:
- высокая температура;
- припухание шеи;
- ухудшение общего состояния.
Аутоиммунное воспаление щитовидной железы (тиреоидит Хашимото) протекает на фоне выработки аномально высокого количества антител. Под их влиянием эндокринный орган увеличивается, давит на хрящ. Аутоиммунный тиреоидит не всегда сопровождается повышением температуры. Заболевание приводит к замещению тиреоидной ткани фиброзной. Крупные измененные участки касаются хряща, вызывая боль в нем.
Существуют и другие причины неприятных ощущений в щитовидном хряще:
- острый или хронический ларингит;
- остеохондроз шейного отдела позвоночника;
- гнойное образование (флегмона) в хряще;
- воспаление хряща, надхрящницы (хондроперихондриты);
- злокачественные опухоли.
На фоне шейного остеохондроза происходит защемление нервных окончаний между позвоночными отростками. Острые боли отдают к шее, хрящу.
Гнойные процессы возникают после невылеченных инфекций бактериального и вирусного происхождения. Флегмона не только вызывает боль, но без своевременного вмешательства приводит к расплавлению хрящевой ткани.
Воспаление хряща и прилегающей ткани – одно из самых тяжелых поражений в зоне шеи. Хондроперихондрит вызывает резкий подъем температуры, общую слабость, одышку. Болит горло, становится трудно глотать, голос становится хриплым. Боль с шеи часто переходит на ухо. Заболевание может привести к нагноению, расплавлению ткани.
Онкологические процессы, затрагивающие хрящ, часто связаны с патологиями щитовидной железы. Опухоль распространяется на мягкие ткани и кости в прилежащей зоне. Заподозрить онкологию позволяют такие симптомы:
- ощущение, будто в горле застряло инородное тело;
- чувство сдавливания;
- болезненность при касании;
- покашливание;
- появление в мокроте следов крови;
- гнилостный запах изо рта;
- трудности при глотании слюны, пищи.
Провоцируют рак защитного образования и расположенной рядом щитовидной железы такие факторы:
- высокие дозы радиоактивного облучения шеи;
- наследственная склонность;
- неблагоприятные условия работы;
- сильные эмоциональные потрясения, длительные стрессы;
- резкие гормональные колебания.
Лечение рака проводится хирургическими методами. При опухоли крупных размеров вместе с пораженным органом удаляют фрагмент глотки. Человеку имплантируют трубку, через которую он принимает пищу. Образования, выявленные на ранней стадии, имеют небольшие размеры. Их удается иссечь, не нарушив нормальной работы гортани.
Поддержание здоровья
Мало кто задумывается о здоровье передней части шеи, но поддерживать его необходимо. Специалисты рекомендуют ежегодно проходить осмотр у отоларинголога, эндокринолога. Полезно выполнять упражнения для укрепления мускулатуры и связок горла.
Немалую роль играет здоровый образ жизни. Необходимо избегать длительного пребывания на солнце, облучения радиацией (даже слишком частой рентгенографии зубов). Рекомендуется отказаться от курения, злоупотребления алкоголем. Следует избегать травм.
Если появились боли, затрагивающие переднюю часть шеи, не тяните с посещением врача. Своевременное выявление проблемы и лечение позволяет избежать тяжелых последствий.
Источник: https://schitovidka.info/anatomiya/schitovidnyy-hryasch.html
Почему болит шея спереди: основные причины
Каждый человек независимо от пола и возраста может ощутить неприятные болевые ощущения спереди шеи.
Нельзя однозначно сказать, что их провоцирует.
Существует большое количество заболеваний и состояний, которые могут сопровождаться данным симптомом.
Независимо от этого любые патологии шеи являются опасными и требуют немедленной терапии.
Поэтому важно учитывать характер боли и сопутствующие симптомы.
Точную же причину может установить только врач, проведя обследование.
Причины боли в мышцах шеи спереди
Основные причины, приводящие к болям в мышцах шеи, сводятся к следующему:
- Заболевания позвоночника;
- Заболевания находящихся в районе шеи органов;
- Воспалительные болезни шеи;
- Нарушение кровоснабжения в мышцах шеи;
- Наследственные болезни мышечного аппарата.
Из заболеваний позвоночника наиболее распространенной причиной болей в мышцах шеи является остеохондроз. Любые заболевания позвоночника, так или иначе, провоцируют воспаление выходящих из спинного мозга нервных корешков, поэтому для устранения боли его нужно заблокировать.
Возможными причинами являются заболевания щитовидной железы, трахеи, пищевода, поскольку часто воспалительный процесс в каком-то органе провоцирует распространение боли на другие места.
Болевые ощущения в мышцах шеи сбоку нередко проявляются при атеросклерозе сосудов, варикозном расширении вен в области шеи и пищевода. Причиной в данном случае является нарушение кровоснабжения, приводящее к накоплению в мышечных волокнах токсинов и недостаточному их питанию. Болевые ощущения такого характера чаще всего проявляются к вечеру или после физических нагрузок.
Наследственные заболевания мышц довольно редки, и дают о себе знать уже в детском возрасте. Признаком их является то, что мышцы увеличиваются в объемах, а их слабость при этом сохраняется.
Существуют также причины, которые не связаны с патологиями. К ним относится длительное напряжение мышц или нахождение их в неподвижной позе в течение долгого времени, например, в процессе сна. Особенно мышцы напрягаются, если человек спит в неудобной позе. Поэтому боли мышц шеи после сна либо длительной работы на компьютере — не такое уж и редкое явление.
Болевые ощущения в области шеи могут быть следствием воспаления лимфоузлов — лимфаденита. Болезненное воспаление в основном появляется по причине какого-то инфекционного агента, реже — ввиду опухолевидного поражения.
Сильные и постоянные боли в шее могут быть следствием злокачественного образования в позвоночнике, гортани, пищеводе, щитовидной железы. Также боли о передней поверхности могут говорить о стенокардии, воспалительных заболеваниях щитовидной железы, тендините сухожилия. В последнем случае болевые ощущения в передней поверхности шеи могут усиливаться при движении головой.
Тупые и ноющие боли могут быть следствием даже депрессии. Причин достаточно много, и определить их самостоятельно довольно сложно, а то и небезопасно, поскольку неправильное лечение может лишь усугубить ситуацию.
: «Причины болей в шее»
Сопутствующие симптомы
Сопутствующие симптомы как раз и являются важным фактором, благодаря которому можно отделить одно состояние от другого. Но самодиагностика и самолечение в любом случае не рекомендуются.
- Симптомы остеохондроза и грыжи достаточно похожи. Боль интенсивная, подвижность шеи резко ограничивается. Также проявляется онемение конечностей гипертонус мышц. В тяжелых ситуациях возможны нарушения дыхания и сердечного ритма.
- При миозите боли в мышцах шеи резкие и монотонные. Как и при остеохондрозе, подвижность шейного отдела ограничивается. Любые движения могут привести к усилению боли.
- Нарушения кровообращения провоцируют шейную мигрень и симптомы, которые характерны для вертебробазилярной недостаточности: головокружения, вспышки в глазах, резкие боли в шее и затылке пульсирующего характера, потерю сознания и так далее.
: «Три заболевания, симптомы которых проявляются на шее»
Устранение боли в мышцах шеи спереди
Не стоит самостоятельно проводить диагностику и назначать меры лечения. Важно обратиться к врачу, а именно к хирургу. Он поможет определить дальнейшую тактику диагностики и лечения, возможно, направит к другому специалисту.
Медикаментозное лечение
В качестве первой помощи допускается однократный прием противовоспалительных препаратов, таких как Найз, Ибупрофен, Кеторолак и другие анальгетики и спазмолитики.
Они помогают устранить болевой синдром, но их нельзя принимать долго, так как боль пройдет, но дегенеративные процессы продолжат вялотекущее развитие.
Это осложнит работу медицинского специалиста в дальнейшем.
Терапия должна быть направлена именно на устранение первопричины. Чаще всего она связана с остеохондрозом или миозитом.
Для их лечения могут назначаться такие препараты:
- Противовоспалительные медикаменты, о которых уже говорилось;
- Анальгетики;
- Спазмолитики;
- Хондропротекторы — средства, которые помогают приостановить процессы разрушения костно-мышечных структур позвоночника.
Хирургическое лечение
Хирургическое вмешательство может быть показано в исключительных случаях, когда консервативная терапия невозможна. К примеру, показанием к операции является «запущенная» грыжа позвоночника.
Массаж и лечебная физкультура
Когда острый период закончится, могут быть показаны физиопроцедуры, массаж, лечебная физкультура. Они должны назначаться только врачом и только после перехода в ремиссию.
Один из профилактических методов лечения — лечебная физкультура. Она направлена на укрепление мышц позвоночника и стимулирование их питания. Основой комплексов является разминка мышц шеи за счет легких наклонов и поворотов головы.
Выполняются плавные повороты головы, наклоны ее вперед, назад, в стороны. Также выполняются статические упражнения, например, упираясь головой, вы должны давить на свою руку, чтобы при этом мышцы шеи напрягались. Упражнение может выполняться вместе с давлением рукой на напряженный участок — это поможет рефлекторно снизить боль и спазм.
В лечебной физкультуре основным фактором успеха является регулярность. Упражнения рекомендуется выполнять каждый день по 10-15 минут.
Также отличным способом снять боль в мышцах является массаж, который можно выполнять и самостоятельно.
Он включает в себя четыре основных приема: поглаживания, растирания, разминания ив вибрацию. Это помогает улучшить кровоток, устранить накопившиеся токсины, снять спазм, что в свою очередь даст возможность уменьшить боль.
Массаж также обеспечивает прекрасную профилактику большого количества болезней позвоночника. В некоторых случаях нужно пройти курс у профессионального массажиста, в некоторых достаточно легкого самомассажа. Могут также использоваться специальные массажеры для мышц шеи.
Все предыдущие методики могут усилить физиотерапевтические методы. Это может быть введение обезболивающего (лидокаин, новокаин) посредством электрических взаимодействий, покалывания электрическим током, направленные на рефлекторное снятие спазма, воздействие магнитного поля.
Народная медицина
Кое-какие средства может предложить и народная медицина. Несмотря на их безвредность, предварительно рекомендуется проконсультироваться с врачом.
Основными являются следующие:
- Температурное воздействие. В зависимости от причины и характера боли можно прогреть шею или охладить ее. В первом случае применяют теплую грелку, во втором — пакет, наполненный льдом. При перегреве и растяжении полезно охлаждение. Также лед замечательно снимает боль. Но учтите, что если в шее происходят воспалительные процессы, этот способ может усугубить ситуацию.
- Настои и травы. Существует множество подобных рецептов, которые помогут облегчить боль. Так, можно пить специальные настои, к примеру, ромашка. Могут помочь также согревающие мази и бальзамы.
- Мягкий душ. Нужно включить воду и настроить душевую лейку на несильный массирующий поток. При отсутствии такой функции просто открывайте кран не на полную мощность. Температура воды должна быть приятной теплой. Струю направьте на шею и водите сверху вниз, будто совершая легкие поглаживания. Это даст мышцам возможность расслабиться и снимет спазм. Не поворачивайте шею — она должна оставаться в одном положении. Процедура должна длиться 5-20 минут.
- Теплая ароматическая ванна. Довольно приятный способ снять как боль в шее, так и общую усталость организма. Можно добавить туда морскую соль. Лягте и расслабьтесь. Эффективность такого способа в том, что тело в воде рефлекторно расслабляется, и мышцы ощущают комфорт.
Заключение
Болевые ощущения в мышцах шеи спереди могут быть следствием огромного количества причин от вполне безобидных до серьезных. Поэтому эту проблему не стоит игнорировать — обратитесь к врачу как можно раньше.
Подводя итоги, выделим такие ключевые моменты:
- Боли в мышцах шеи часто бывают следствием болезней позвоночного столба. Также они могут быть связаны с заболеваниями совсем других органов, а иногда бывают последствием сна в неудобной позе или длительного нахождения в одном положении.
- Стоит обращать внимание на характер боли и сопутствующие симптомы.
- Тактика лечения может быть разной, и определяется, прежде всего, причиной проблемы. Могут быть показаны медикаменты, упражнения, массаж, физиотерапевтические процедуры.
- Не пытайтесь поставить диагноз и начать лечение самостоятельно, иначе вы можете только усугубить проблему. Обратитесь к врачу и придерживайтесь полученных от него рекомендаций.
Источник: https://SpinaTitana.com/diagnostika/pochemu-bolit-sheya-speredi-osnovnye-prichiny.html
Причины, симптомы и способы лечения шилоподъязычного синдрома Игла-Стерлинга. Почему болит подъязычная кость
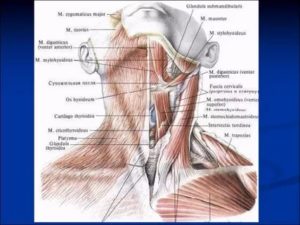
Развивающийся шилоподъязычный синдром часто становится причиной возникновения внезапной боли в ротовой полости. Его принято определять как патологическое состояние шиловидного отростка, отходящего от височно-черепной кости (шилоподъязычной связки), которое характеризуется изменением его положения, размера.
В нормальном состоянии шиловидный отросток не более трех сантиметров. Медицине известны случаи, когда у мужчин среднего возраста имелись отклонения, связанные с увеличением размера кости. Патология условно безопасна, если она не сопровождается болевыми ощущениями.
Синдром способны вызвать аномалии, при которых наблюдается:
- формирование костной ткани на шилоподъязычной связке;
- соединение шиловидного отростка и связки;
- деформация шиловидного отростка и увеличение его длины;
- непроизвольное сокращение шилоподъязычных мышц, которое провоцируется зеванием;
- сращивание шилоподъязычной связки с подъязычной костью.
Симптоматика
Понять, что у вас развивается шилоподъязычный синдром, помогают характерные признаки:
- в горле периодически возникают спазмы;
- появляются болезненные ощущения в шее, которые отдают в уши;
- наблюдается острая боль при глотании;
- из-за давления шиловидного отростка ощущается присутствие инородного тела;
- за языком или под ним присутствуют неприятные болевые ощущения;
- при пальпации легко нащупать уплотнение малого рожка (некоторые врачи при диагностике употребляют выражение «увеличенная подъязычная кость», что не совсем верно);
- кружится и болит голова;
- присутствует тошнота.
Врачи часто сталкиваются с правосторонним искривлением. Изначально шиловидный отросток, который располагается справа, несколько длиннее.
Помимо описанного заболевания существует синдром сонной артерии, характеризующийся значительной удлиненностью искривленного шиловидного отростка.
Из-за неправильной формы он оказывает механическое воздействие на стенки сонной артерии, раздражает ткани симпатического сплетения. Человека беспокоит боль в области лба, глаз (переносицы). В запущенных случаях она отдает в теменную область, иногда в виски.
Диагностические методы
Болезнь, которую также часто называют синдромом Игла, является малоизученной. Именно поэтому практикующие врачи испытывают затруднения с ее диагностикой.
Как упоминалось выше, невыраженные симптомы, которые указывают исключительно на то, что болит подъязычная косточка, могут ввести специалистов в заблуждение. Нередко больные наблюдаются у разных врачей.
Если заболевание было диагностировано неправильно, лечение является полностью неэффективным.
Предварительный диагноз возможно поставить после обращения пациента в клинику с характерными жалобами и объективными признаками заболевания. Чтобы его подтвердить, необходимо сделать рентгенограмму, которая покажет удлинение и искривление отростка.
Наиболее распространенным признаком недуга является болезненность при пальпации. Нередко медики прибегают к еще одному методу диагностики.
Он подразумевает подслизистое введение 1% раствора Лидокаина (5 мл) в нижние отделы миндаликовой ямки и небно-язычной дужки.
Если после этого у больного отмечалось резкое уменьшение боли, вероятность наличия заболеваний шеи и мозга исключена. Это позволяет поставить соответствующий диагноз.
Симптомы невралгии подчелюстного и подъязычного узлов
Первыми проявлениями болезни будут приступообразные боли (пароксизмы) на стороне воспаленных ганглиев. Время длительности болевого приступа варьируется от нескольких минут до часа.
Болевой синдром отличается интенсивностью и пульсацией в области локализации пораженных ганглиев. Отличительной чертой большинства вегетативных ганглионитов лица и головы является тенденция к расширению боли.
Чем сильнее и запущеннее воспалительный процесс, тем более обширные зоны поражаются болью во время пароксизма.
Начинаются приступы со стороны воспаленного узла в области корня языка и миндалин, в дальнейшем боль распространяется и занимает все более обширные зоны — на всю половину головы, шеи, в область ключицы, плеча и руку. Возникновение боли может быть спровоцировано напряжением лицевых мышц и термическим воздействием, то есть, во время разговора или приема горячей, острой пищи.Невралгия подчелюстного и подъязычного узлов делится на две стадии:
- Начальная ганглионевралгическая фаза невралгии подъязычного и подчелюстного ганглиев: характеризуется вышеописанными пароксизмальными болями, может сопровождаться отеком, повышенной чувствительностью языка и слизистых оболочек ротовой полости. Боль может мигрировать в различные участки головы и верхней части туловища.
- Ганглионевритическая фаза невралгии нервных узлов — это уже переход в хроническую форму. На данном этапе развития болезни тупая боль в пораженной стороне присутствует постоянно, появляются нарушения слюноотделения, трофические язвы, возможно снижение чувствительности и признаки вегетативного неврологического синдрома Бернара-Горнера.
В некоторых случаях у пациентов во время сильного болевого приступа наблюдаются такие проявления болезни, как озноб, учащение сердечного ритма, повышение давления, спазмы ЖКТ, тошнота, рвота, чувство тревоги и страха.
Хроническая форма болезни — наиболее опасна, чревата нарушениями периферического кровообращения, спазмами и вегетативными изменениями нервных окончаний в подчелюстной и подъязычной области, а также в близлежащих зонах.
Синдром Игла. Диагностика
Диагноз может быть поставлен по результатам рентгенологических и физических обследований. Удлиненный отросток может ощущаться при пальпации и это может привести к ухудшению симптомов.
Удлиненный отросток может быть обнаружен рентгенологически с использованием обычного рентгена или КТ. 3D-КТ может помочь в планировании хирургической операции.
При диагностике этого синдрома необходимо учитывать большое разнообразие других состояний, которые могут вызывать схожие признаки и симптомы. К ним относятся:
- Подъязычный бурсит.
- Языкоглоточная невралгия.
- Пищеводный дивертикул.
- Невралгия тройничного нерва.
- Мигрени.
- Шейный артрит.
- Временный артериит.
- Дефектные зубные протезы.
- Отит.
- Цитомегалия.
- Опухоли шеи.
- Транзиторные ишемические атаки.
- Расслоение сонной артерии.
Диагностирование заболевания
Диагностика шилоподъязычного синдрома требует комплексного подхода:
- осмотр пациента, в процессе которого врач выявляет костное уплотнение в передней части шей пациента, при нажатии на которое боли усиливаются и самочувствие больного ухудшается;
- рентген шеи, костей черепа и лицевого скелета в целом.
В некоторых случаях при рентгенографическом обследовании черепа выявляются удлиненные шиловидные отростки, при этом больные не жалуются на головные боли. Если другие признаки синдрома Игла также отсутствуют, то речь идет о варианте нормы (человек здоров).
В процессе диагностирования важно не спутать заболевание с другими схожими по симптоматике недугами (к примеру, воспалением миндалин).
Рентгенография черепа поможет установить правильный диагноз
Причины и факторы риска
Симптомы шилоподъязычного синдрома возникают не сами по себе, а выступают следствием иного патологического состояния, протекающего в ротовой полости. Среди них:
- искривленный или удлиненный шиловидный отросток;
- окостенелая шилоподъязычная связка;
- сращение шиловидной связки и отростка;
- сращение подъязычной кости и шилоподъязычной связки;
- спазмированные шилоподъязычные мышцы на фоне зевания или продолжительного максимального открытия рта.
В группу риска входят люди старше 40 лет.
Диагноз
Синдром Игла
статьи
1. Определение2. Этиология3. Клиника4. Диф.диагноз5. Диагноз6. Лечение7. Профилактика8. Фото
9.
Первичный диагноз ставится на основе клинической картины, анализа анамнеза, пальпации. Тревожным сигналом при пальпации станет встреча пальпирующим пальцем костного препятствия в области тонзиллярной ямки. Пациент при этом испытывает боль.
Также при пальпации в подъязычной зоне обнаруживается увеличенное число рожков, что расположены на подъязычной кости, а, так называемый, малый рожок при этом оказывается уплотненным.
Подтвердить диагноз позволяют данные рентгенографии – обзорный рентген-снимок черепа, прицельная рентгенография шиловидного отростка, ортопантомография лицевого скелета.
При этом следует понимать, что при случайном обнаружении удлиненного костного отростка, при условии, что пациент не имеет жалоб, не должны стать поводом к постановке диагноза синдрома Игла.
Дифференциально-диагностический ряд мероприятий
В первую очередь врач собирает сведения о давности возникновения неприятных ощущений,
характере их проявления, предшествующих развитию синдрома факторах. Также во внимание принимают сопутствующие стоматологические заболевания, что позволит определить наиболее эффективный метод терапии.
Больного направляют на консультацию к отоларингологу, неврологу, онкологу, терапевту. Среди диагностических мероприятий назначают проведение следующих процедур:
- ортопантомографии лицевых костей;
- рентгенологического исследования височного отдела и шейной области;
- компьютерной томографии;
- ультразвукового исследования сонной и позвоночной артерии;
- реоэнцефалографии костных элементов головы;
- электромиографии.
Если диагноз подтверждается, назначают соответствующую терапию.
Клиника
Синдром Игла
статьи
1. Определение2. Этиология3. Клиника4. Диф.диагноз5. Диагноз6. Лечение7. Профилактика8. Фото
9.
Симптомом синдрома Игла является тупая, ноющая боль, возникающая в верхней части шейного отдела позвоночника. Иррадиация боли отмечается в область глотки, уха. Иногда боль охватывает нижнюю челюсть, нижнечелюстной сустав.
Усиление боли обнаруживается в момент глотания, при длительном открывании рта, повороте головы. Многие пациенты жалуются на более интенсивные болезненные проявления к концу дня или при смене погоды.
При глотании пациент испытывает спазм, что в ряде случаев может стать причиной отказа от еды и, как следствие, проблемами с органами ЖКТ. Спазмы сопровождаются болью в горле, схожими с теми, что встречаются при ОРВИ, тонзиллитах, ангине.
Отросток давит на глотку, поэтому возникает ощущение инородного предмета в ней. Боль может наблюдаться за языком и под ним.
Возможно возникновение головокружения, тошноты, головных болей. Эти симптомы обычно свидетельствуют о воздействии шиловидной связки на сонную артерию в результате окостенения первой.
Проходя между сонными артериями, связка давит на одну из них, провоцируя появление данной симптоматики.Признаками давления связки на сонные артерии являются также боли в области лба, глазниц, переносице, отдающие в зону щек, виска, теменной части затылка.
Рекомендуем обратиться в одну из клиник:
Гиппократ
0 отзывов
не указана
г. Новосибирск, ул. Бориса Богаткова, д. 182
Позиция в рейтинге:
ЭsteticArt
0 отзывов
не указана
г. Екатеринбург, ул. Гастелло, д. 1
Позиция в рейтинге:
Дентальная мастерская
0 отзывов
не указана
Брянск, ул. Евдокимова, 10
Позиция в рейтинге:
Лучший Доктор
0 отзывов
не указанаМосква, Берингов пр., д. 3
Свиблово
Позиция в рейтинге: 661
МЛ-Дент
0 отзывов
не указана
Долгопрудный, просп. Пацаева, д. 7, корп. 5, офис 3
Позиция в рейтинге: 10
Влияет ли кофе на цвет зубов
Бытует мнение, что кофе пагубно влияет на организм человека. В частности, это касается влияния на зубы. Правда или ложь?
11.04.2017
Воспалительное заболевание актинический хейлит
Причина заболевания заключается в возникновении аллергии замедленного типа спустя определенное время после воздействия ультрафиолетовых лучей.
Источник: https://pro-acne.ru/o-prostude/shilopodyazychnyj-sindrom-simptomy-prichiny-i-lechenie-patologicheskogo-protsessa-2.html
