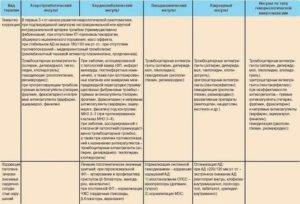
Допустимая нагрузка после инсульта. Диагноз-ишемический(атеротромботический) инсульт в бассейне ЛСМА,
Атеротромботический инсульт – клиническая картина и причины, лечение и прогнозы
Ишемический инсульт головного мозга — это острое нарушение кровообращения в нем на фоне закупорки артерии тромбом или ее спазма. Если просвет сосуда закрывается атеросклеротической бляшкой или тромбом, то это атеротромботический инсульт. Как проявляет себя патология и как она лечится, разбираем в материале ниже.
Что такое атеротромботический инсульт?
Атеротромботическим инсультом называют сосудистую патологию головного мозга, при которой в зоне локализации атеросклеротической бляшки формируется тромб.
Он и становится причиной закупорки артерии и хронического нарушения мозгового кровообращения.
Как правило, подобная разновидность апоплексии возникает или из-за ишемической болезни сердца, или на фоне прогрессирующей артериальной гипертензии.
В большинстве случаев приступ настигает пациента или глубокой ночью, или уже ранним утром. При этом масштаб поражения определенной зоны мозга может быть самым различным — от малого до обширного.Код МКБ — I60–I69. Диапазон кодов включает в себя все разновидности инсультов.
Важно: среди разновидностей ишемических приступов атеротромботический занимает первое место. Его частота составляет 19–50 % всех случаев. На втором месте лакунарный инсульт, при котором поражаются мелкие артерии, питающие глубокие слои мозга. На долю лакунарных инсультов приходится 18–20 %.
Причины патологии
Ишемический атеротромботический инсульт чаще всего развивается по причине образования тромба или атеросклеротической бляшки именно в просвете артерии головного мозга, или в просвете каротидного синуса (зоны расширения внутренней сонной артерии). В основном страдает ЛСМА (левая среднемозговая артерия). При этом дополнительным провоцирующим фактором гемодинамического нарушения в мозгу является повышенная свертываемость крови и нестабильность атеросклеротической бляшки.
Помимо этого патогенез болезни предусматривает и иные причины ее развития:
- тромбоз вен нижних конечностей;
- гипертония и сопровождающий ее сосудистый криз;
- тромб в одной из полостей сердца, из-за которого формируется кардиоэмболический инсульт;
- длительный прием лекарственных препаратов определенных групп;
- болезни и патологии системы кроветворения;
- болезни сердца хронические, такие как миокардит и эндокардит, недостаточность клапана или
- постановка клапанного протеза;
- аутоиммунные заболевания типа ревматоидного артрита, волчанки и пр.
Симптоматика
Болезнь при вертебро-базилярной недостаточности имеет определенную клиническую картину. Так, распознать атеротромботический инфаркт головного мозга при нарушении работы ВББ (вертебробазилярного бассейна) можно по следующим симптомам:
- Постоянные и регулярные головные боли.
- Частые головокружения.
- Периодическая тошнота на фоне головокружений.
- Ощущение тревоги и страха.
- Гиперемия кожи лица.
Помимо этого при обострении состояния пациента у больного наблюдаются такие признаки инсульта:
- Расстройства речи при нарушении работы СМА (среднемозговой артерии).
- Онемение правой стороны тела. Причем неметь могут как сразу верхняя и нижняя конечность, так и какая-то одна из них.
- Перекос мышц лица (парез) с правой стороны.
- Нарушение мелкой моторики.
- Нарушение зрения и потеря ориентации в пространстве.
- Одышка.
Важно: если приступ случился у человека-левши, то расстройство речевой функции у него может и не наблюдаться.
Диагностика
Первично при поступлении больного в стационар врач проводит стандартный осмотр. Он базируется на нескольких основных принципах, которые позволяют предварительно диагностировать инсульт. Так, у больного с подозрением на апоплексию выявляют такие нарушения основных функций:
- неспособность поднять обе руки вверх;
- неспособность внятно говорить;
- неспособность ровно высунуть язык;
- неспособность улыбнуться.
Все это свидетельствует в пользу нарушенного кровообращения в мозгу. Подтверждают диагноз с помощью таких аппаратных и лабораторных исследований:
- Анализ крови. Включает общее, биохимическое исследование и коагулограмму. Здесь определяют уровень свертываемости крови и ее общие параметры.
- КТ или МРТ мозга. Позволяет получить полное трехмерное изображение мозга с четкой визуализацией на изображении патологических зон сосудистой системы мозга.
- Рентген черепной коробки (при подозрении на травму как причину инсульта).
- Ангиография. Дает возможность увидеть зону ишемии сосудов.
- На фоне точно поставленного диагноза врач назначает грамотное лечение.
Лечение
Лечат такой вид инсульта только в стационаре неврологического отделения. Терапия должна быть комплексной. В целом тактика лечения выглядит следующим образом:
- Прием препаратов-антиагрегантов и антикоагулянтов. Позволяет растворить тромбы и предотвратить образование новых. Введение антиагрегантов показано в первые 2–4 часа от начала приступа.
- Прием «Дексаметазона» и подобных препаратов для нейтрализации отека мозга.
- Введение больному нейропротекторов, которые сохраняют нейроны в условиях кислородного голодания мозга. Это могут быть «Цераксон» или «Церебролизин».
- Гипотензивная терапия, если причиной инсульта стало повышенное АД.
- Введение препаратов, улучшающих обменные процессы.
- Назначение антиоксидантов для активного восстановления всех пострадавших тканей.
Реабилитация
Период восстановления пациента после перенесенного атеротромботического инсульта крайне важен. Чем раньше будет начата реабилитация, тем более благоприятными будут прогнозы для больного. В целом реабилитационные мероприятия включают в себя следующее:
- Организация правильного питания с достаточным количеством растительной и кисломолочной пищи в рационе.
- Соблюдение питьевого режима из расчета 30 мл воды на 1 кг веса пациента.
- Организация оптимального режима труда и отдыха.
- Массаж для восстановления кровообращения в онемевших или парализованных конечностях.
- Занятия в кабинете ЛФК.
- Проведение физиотерапевтических процедур, направленных на ускорение обменных процессов и улучшение кровотока.
- Прием назначенных лекарственных препаратов.
Важно: пациентам, перенесшим ишемический атеротромботический удар, показано регулярное санаторное лечение.
Прогнозы
При раннем выявлении и дальнейшем лечении сосудистой патологии прогноз для пациента в целом благоприятный. Однако если не обращать внимания на общее недомогание и признаки инсульта, это грозит больному дальнейшим снижением чувствительности конечностей, асимметрией мышц лица.
Подобные последствия будут существенно снижать качество жизни пациента. При условии же халатного отношения к своему здоровью больной повышает риск летального исхода для себя. При полной закупорке сосуда случится приступ ишемического инсульта.
В некоторых случаях скорая помощь даже не успевает доехать до пациента.
Помните, атеротромботический инсульт — патология, которую можно и нужно вылечить. Забота о своем здоровье подарит вам еще много ярких и красочных лет жизни.
Источник: https://ritmserdca.ru/insult/ishemicheskij/aterotromboticheskiy.html
Признаки и лечение инсульта в бассейне средней мозговой артерии
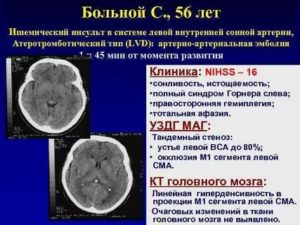
Инсульт – болезнь, которая может привести к летальному исходу. Она характеризуется нарушением кровообращения в головном мозге с повреждением его тканей. Это происходит в результате затруднения или полной остановки поступления крови к определенному отделу ГМ.
Причин развития заболевания много, и в настоящее время оно выступает одной из основных причин смерти людей в мире. В середине прошлого столетия инсульт разделили на несколько отдельных типов. Среди них выделяют ишемический инсульт в бассейне средней мозговой артерии (злокачественный инфаркт мозга). В этом случае зона поражения занимает 50% бассейна кровоснабжения СМА.
Краткое описание
Средняя мозговая артерия (код по МКБ-10 — I63.0 – I63.8) – самая большая ветка внутренней сонной артерии. Она делится на левую и правую СМА и служит источником кровоснабжения большого мозга, островка и корковой части. Так как СМА является частью Виллизиева круга, то кровоток в областях, снабжаемых ею, происходит не через данный круг, а через корковые и менингеальные ветви.
Процент заболеваемости этим видом патологии малый. Диагностируется инсульт средней мозговой артерии в 3 % случаев из всех.
Этиология патологии
Обычно инфаркт мозга в данном бассейне спровоцирован не атеросклерозом, а эмболией. Атеросклеротические бляшки могут наблюдаться только в небольших количествах и поражать каротидный синус, что приводит к развитию инсульта.
Если наблюдается поражение всей СМА, то обычно это обусловлено окклюзией ствола сосуда тромбоэмболом.
В зависимости от причин инфаркт мозга может быть одного из следующих типов:
- Атеротромботический.
- Гемодинамический.
- Кардиоэмболический.
- Лакунарный ишемический инсульт в бассейне левой СМА (или правой).
- Реологический.
Атеротромботический инсульт появляется в результате атеросклероза сосудов. Его диагностируют в 1/3 из всех случаев патологии.
Кардиоэмболический спровоцирован закупоркой сосуда головного мозга эмболом. Патология наблюдается в 22 % случаев.
Геморрагический (гемодинамический) спровоцирован нарушением кровообращения мозга из-за падения АД или снижения минутного объема крови. Он диагностируется в 15 % случаев.
Лакунарный инсульт развивается в каждом 5-м случае. Это происходит из-за патологии артерий при высоком АД длительное время.
Реологический спровоцирован изменениями в крови реологического характера.
Симптомы заболевания
Когда поражена левая средняя мозговая артерия, инсульт проявляется проблемами с речью, нарушением ориентации в пространстве и координации движений, расстройством восприятия; наблюдается паралич и парез слева или справа, то есть на той стороне тела, которая противоположна поражению полушария, потеря памяти. Все эти признаки указывают на ишемический инсульт в бассейне правой или левой СМА.
Кроме этого, проявляются такие симптомы:
- нарушение сознания;
- афазия;
- головная боль;
- ишемия;
- шум в ушах;
- дизартрия;
- расстройство зрения;
- кома.
Инсульт ишемический в бассейне правой средней мозговой артерии приводит к нарушению зрения. У человека также развивается парез лицевого нерва, гомонимная гемианопсия, нарушается чувствительность, возникает гемипарез.
Если произошел ишемический инсульт в бассейне ЛСМА, то поражение может быть обширным и затрагивать все полушария и мозжечок.
Диагностические мероприятия
Сначала доктор изучает жалобы и анамнез заболевания, затем проводит физикальное обследование, оценивает неврологический статус, исключает внечерепные причины патологии.
Потом назначается лабораторная и инструментальная диагностика:
- Анализы крови, мочи.
- КТ и МРТ головного мозга.
- Рентгенография грудной клетки.
- Электрокардиография.
Это помогает определить тип патологии, ее обширность.
Также проводится изучение сопутствующих заболеваний, которые могут выступать в качестве острого нарушения мозгового кровообращения (ОНМК).
Терапия
Если на протяжении 2,5 часа пострадавшему не будет оказана медицинская помощь, произойдут необратимые изменения в головном мозге. Для лечения используют:
- Препараты для снижения АД.
- Лекарства для устранения тромбоза.
- Диуретики.
В некоторых случаях проводится хирургическая операция, включающая эмболэктомию, а также стентирование артерий, что поражены.
Последствия и прогноз
Последствия инсульта будут зависеть от того, какую площадь мозга он затронул, а также от индивидуальных особенностей организма больного и своевременно начатой терапии.
Часто человек после перенесенного инсульта становится инвалидом, поскольку развивается паралич мышц. Также у пациента остается нарушение памяти и восприятия информации.
Источник: https://vsepromozg.ru/oslozhneniya/insult-v-bassejne-srednej-mozgovoj-arterii
Ишемический атеротромботический инсульт в бассейне левой сма

С истечением каждой минуты с момента криза истекает и действенность последующей терапии. Поэтому начинают ее еще в машине скорой помощи.
Санитарами проводится базисная терапия, включающая в себя:
- Подавление головных болей с использованием фармакологических средств. В их составы зачастую включены парацетамол, трамадол, кетапрофен и подобные;
- Купирование судорог при проявлении таковых;
- Внутривенное введение 0,9% раствора натрия хлорида для контроля и стабилизации водно-электролитного баланса;
- Корректировка и мониторинг артериального давления и деятельности сердечно-сосудистой системы;
- Мониторинг и понижение, при необходимости, температуры тела. Производится либо фармакологически, либо физически;
- Кислородотерпия при крайней необходимости.
Впоследствии пациенту назначают тромболитическую и антикоагулянтную терапии. Методики восстанавливают ток крови в сосудах и предотвращают возникновение тромбов в дальнейшем, соответственно.
Существуют несколько видов тромболитического лечения, каждый из которых назначается в зависимости от времени, прошедшего после наступления ишемии:
- Системный тромболизис. Действенен в первые три часа после приступа. Принцип способа заключается во внутривенном введении 10% препарата «Альтеплаза» из расчета 0,9 мг на килограмм веса человека. Дальнейший час пациент проводит под капельницей из оставшегося лекарственного средства. «Альтеплаза» не имеет антигенного воздействия на организм и считается гипоаллергенным веществом;
- Интраартериальный тромболизис. Назначается в случаях, если после криза прошло до 6 часов или внутривенная инъекция не показала положительных результатов. Представляет собой операционное вмешательство. В его процессе вводится поочередно, сначала в непосредственной близости от тромба, потом в его толще, а далее ближе к краю образования, по 1 мг препарата. После следует часовая внутриартериальная инъекция 17 мг «Альтеплазы»;
- Механический тромболизис. Техника является экспериментальной и применяется лишь в случаях неудовлетворительного результата обоих ранее описанных методов или же по прошествии 8-12 часов после начала инсульта.
Суть антикоагулянтной же терапии сводится к подбору и внутривенному введению препаратов, разжижающих кровь. В некоторых случаях лечение этими средствами продолжается в течение 3-6 месяцев после выписки.
Чаще всего прием происходит орально и необходим для стабилизации организма в стрессовый период и предотвращения рецидивов.
Первая помощь больному заключается в срочном хирургическом вмешательстве. Проводится каротидная эндартерэктомия, в процессе которой удаляется поврежденный участок. Далее назначается медикаментозное лечение:
- С помощью специальных лекарственных препаратов растворяют имеющиеся тромбы.
- Назначаются препараты, корректирующие патологические нарушения сердечно-сосудистой системы, снижающие свертываемость крови;
- Если тромбоз продолжает прогрессировать, то назначают прямые и непрямые антикоагулянты;
- Для дальнейшей защиты и стабилизации работы нервной системы применяют нейромодуляторы, нейротрофические препараты;
- Проводится общеукрепляющая терапия, ускоряющая энергетический метаболизм;
- Для регенерации поврежденных тканей назначают прием антиоксидантов
Атеротромботический инсульт ― острое нарушение мозгового кровообращения, возникающее за счет критического сужения или закупорки сосудов мозга.
Такая клиническая картина образуется за счет распада атеросклеротических бляшек, а также попадания липидов в крупные артерии. Чаще всего повреждаются базилярная и позвоночная артерии.
Согласно данным МОЗ, ишемический инсульт (атеротромботический подтип) является самым распространенным по сравнению с другими разновидностями ― статистика составляет 34%.
На сегодняшний день самым распространенным инсультом специалисты называют ишемический вариант – порядка 75 % всех случаев. При этом наблюдается преобладание очаговых проявлений над общемозговыми симптомами.
Острое нарушениемозгового кровообращения, обусловленное закупоркой внутричерепного сосуда тромботической массой или атеросклеротическим образованием, именуется специалистами атеротромботическим инсультом.
Термин объединяет ранее рассматриваемые варианты инсульта вследствие стенотического поражения внутричерепных магистральных сосудов и артерио-артериальной эмболии.
Выявление природы возникновения негативного состояния в мозговой ткани – непременное условие для составления адекватного лечения. На долю атеротромботического инсульта приходится 32-34 % от общей доли мозговых катастроф ишемического характера.
Причины
Атеротромботический инсульт, в первую очередь, бывает обусловлен первичной тромботической окклюзией внутричерепного сосуда.
Специалистами выделяется два непременных компонента:
- наличие крайне нестабильной бляшки – с изъязвлениями, кровоизлияниями в ней;
- явление гиперкоагуляции – значительной агрегации тромбоцитов.
Просвет внутримозгового сосуда максимально сужается из-за атеросклеротического его поражения. Чаще отложения выявляются на сонных и базилярных артериях.
Помимо этого, атеротромботический вариант инсульта может возникнуть внезапно – из-за отрыва кусочка бляшки, локализующейся в устье магистральных сосудов либо дуге аорты, и его дальнейшего заноса с током крови в один из бассейнов внутричерепных сосудов с формированием состояния эмболии в них.
Развитию инсульта способствует такой фактор риска, как сосудистый криз, сопровождающий гипертоническую патологию. Адекватное гипотензивное лечение, наблюдение кардиолога, полноценный отдых, многократно улучшают течение гипертензии, понижают вероятность развития инсульта.
Лица молодого возраста повергаются ишемическим атакам в связи с прогрессированием сосудистых патологий, заболеваниями системы кроветворения, продолжительными периодами употребления отдельных подгрупп лекарственных препаратов.Приводят к инсульту атеротромботического подтипа и перенесенные человеком эндокардит, миокардит, стеноз аортального клапана, разнообразные варианты аритмии сердца, наличие в нем искусственного клапана.
Воспалительные проявления, обусловленные ревматоидным артритом, склеродермией, саркоидозом, волчанкой, также могут спровоцировать инфаркт мозговой ткани.
Симптомы
Атеротромботический инфаркт мозга, как правило, возникает в часы ночного отдыха либо ранним утром. Проявления могут носить волнообразный характер, когда значительное ухудшение самочувствия человека сменяется его улучшением. А может сформироваться внезапно, как серия острейших эпизодов, следующих один за одним.
Последствия инсульта могут быть разнообразными – от мелкоочаговых до обширнейших: в прямой зависимости от диаметра пораженного сосуда и от его локализации:
- Чаще всего атерротромботический вариант инсульта формируется в районе средней внутримозговой артерии. Основные клинические проявления:
- волнообразно надвигающаяся на человека нехарактерная ранее слабость;
- разнообразной выраженности парестезии в конечностях на противоположной негативному очагу стороне атаки инсульта;
- при более значимом по площади поражения – у пострадавшего вовлекаются мышечные волокна языка, лицевого района;
- более чем в 45-50 % случаев наблюдается преходящий подтип слепоты.
- При наличии атеросклеротической бляшки, как фактора риска, в бассейне задней артерии головного мозга, патология будет проявляться:
- формированием амнезии;
- наличием дислексии;
- утратой способности к распознаванию цветовой гаммы окружающих предметов.
- При расстройстве кровотока в вертебро-базилярном бассейне:
- фотопсия;
- нехарактерное раннее головокружение;
- дисбаланс координации;
- выпадение участков полей зрения;
- нистагм;
- дизартрия;
- дисфония;
- парезы в лицевой мускулатуре;
- гипестезии;
- дроп-атаки;
- гиперсомния.
4. При поражении ствола головного мозга наблюдаются альтернирующие симптомы, к примеру, понижение чувствительности структур лица. У пострадавшего инсультом могут наблюдаться позывы на не укротимую рвоту, охриплость модуляций голоса, дисбаланс температурной и болевой чувствительности, нистагм, головокружение.
Лечения
Патология требует обязательного помещения пострадавшего в условия неврологического стационара для проведения комплексного лечения:
- Фибринолитические медикаменты – современные антикоагулянты и антиагреганты – рекомендуется вводить в первые 3-4 часа от момента появления первых симптомов.
- Для снятия отечности в мозговых структурах целесообразно использование Дексаметазона.
- Разнообразные гипотензивные препараты рекомендованы при выявлении гипертензии в качестве причины формирования инфаркта головного мозга.
- Для нейропротекции используются Церебрализин и Цераксон, как наиболее эффективные медикаменты для усиления выживаемости нейронов в условиях недостаточности кислорода и глюкозы.
5.При развитии разнообразных осложнений инсульта со стороны сердца будут показаны к применению альбумины, полиглюкин, раствор декстрана с кортикостероидами.
6.В период реабилитации особое значение придается ЛФК, витаминотерапии, соблюдению режима труда и отдыха, занятиям с логопедами, массажистами, психологами.
Неврологи особо призывают к ведению здорового образа жизни тем людям, кто уже переживал транзиторные ишемические атаки – намного легче предотвратитьинсульт, чем потом заниматься коррекцией ее осложнений.
Атеротромботический удар, как и любой иной вариант ишемической природы, имеет склонность к рецидиварованию.
Для предотвращения, рекомендуется выполнять ряд достаточно простых мероприятий:
- скорректировать рацион;
- выполнять адекватную физическую нагрузку;
- регулярно посещать наблюдающего специалиста;
- полноценно отдыхать;
- принимать рекомендуемые неврологом медикаменты;
- регулярно проводить курсы массажа, ЛФК;
- по возможности – выезжать на курорты специализированного сосудистого профиля.
Факторы и заболевания, провоцирующие развитие атеротромботического ишемического инсульта:
- Артериальная гипертензия.
- Постоянные стрессы.
- Атеросклероз.
- Атеротромбоз.
Для диагностирования болезни прибегают к дуплексному сканированию, ультразвуковым исследованиям, лабораторным анализам крови и мочи.
Патогенез атеротромботического ишемического инсульта: схема На картинке ниже показана схема сужения артериального просвета.
Примечание: атеросклеротические бляшки схематически изображены желтым цветом.
Источник: https://motiv-tarif.ru/ishemicheskiy-aterotromboticheskiy-insult-basseyne-levoy/
Атеротромботический инсульт: симптомы болезни и методы лечения
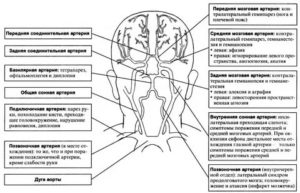
28.05.2018
Сосудистое заболевание мозга (инсульт) — одно из заболеваний, приводящих к инвалидности и являющихся частой причиной летального исхода. Три основных вида инсульта: ишемический, геморрагический и транзиторная ишемическая атака.
Ишемический инсульт головного мозга происходит в результате нарушения кровообращения. Нарушения вызываются спазмом артерии, закупоркой сосуда тромбом, травмой или врожденной патологией.
На ишемический инсульт приходится 70-80% всех случаев. Среди ишемических инсультов 40-50% случаев приходится на атеротромботический, 18-20% случаев приходится на лакунарный инсульт. Кардиоэмболический, гемодинамический и другие виды встречаются редко.
Что такое атеротромботический инсульт
Атеротромботический инсульт — это разновидность ишемического инсульта, при котором кровообращение нарушается из-за закупорки артерии тромбом. Патология возникает в результате атеросклероза крупных и средних церебральных артерий. Тромб представляет собой оторвавшеюся атеросклеротическую бляшку, которая может перекрыть сосуд полностью.
Приступы чаще всего происходят ночью или утром. Масштабы поражения бывают как малыми, так и обширными. Приступы могут происходить скачками или волнообразно. При волнообразном процессе за ухудшением самочувствия наступает временное улучшение.
Часто перед атеротромботическим инсультом могут происходить транзиторные ишемические атаки.
Последствия
Последствия делятся на три основные группы: нарушения двигательных функций, нарушения речевого аппарата, эмоционально-волевые и когнитивные расстройства.
Двигательные нарушения:
- одна или несколько конечностей полностью или частично лишены подвижности;
- нарушена полностью или частично подвижность лица;
- неспособность глотать;
- частичная или полная неподвижность всего тела.
Нарушения речи:
- нарушение артикуляции речи, когда слова пациента трудно или невозможно разобрать;
- нарушение формирования или распознавания речи, когда больной не может сказать то, что он хочет.
Эмоционально-волевые и когнитивные расстройства:
- депрессивное состояние;
- ухудшение памяти;
- неспособность сосредоточиться, невнимательность;
- общее снижение умственных способностей, доходящее до деменции.
Определить последствия можно лишь после того, как прошел острый приступ.
Профилактические меры после инсульта
Избежать повторного инсульта помогает выполнение следующих действий:
- регулярное посещение невролога, особенно при изменениях в состоянии здоровья;
- правильное питание;
- подвижный образ жизни, но без больших физических нагрузок;
- постоянные занятия лечебной физкультурой;
- регулярный курс массажа;
- посещение специализированных курортов для оздоровления сосудов;
- регулярный и полноценный отдых;
- правильный прием всех прописываемых медикаментов, в том числе и профилактических.
При правильной профилактике повторных инсультов можно избежать и при этом вести полноценную трудовую деятельность.
Атеротромботический инсульт: симптомы болезни и методы лечения Ссылка на основную публикацию
Источник: https://mozgmozg.com/bolezni/aterotromboticheskij-insult
Инсульт онмк в бассейне левой сма
Острое нарушение мозгового кровообращения по ишемическому типу чаще является вторичной патологией, возникает на фоне имеющихся заболеваний:
- артериальной гипертензии;
- распространенного атеросклеротического поражения сосудов (до 55% случаев развиваются из-за выраженных атеросклеротических изменений или тромбоэмболии из бляшек, расположенных в дуге аорты, брахиоцефальном стволе или внутричерепных артериях);
- перенесенного инфаркта миокарда;
- эндокардитов;
- нарушений ритма сердечных сокращений;
- изменения клапанного аппарата сердца;
- васкулитов и ангиопатий;
- сосудистых аневризм и аномалий развития;
- заболеваний крови;
- сахарного диабета.
До 90 % больных имеют изменения в сердце и магистральных артериях шеи. Сочетание перечисленных причин резко увеличивает риск возникновения ишемии.
Возможно сдавление позвоночной артерии отростками позвонков
Причиной транзиторных атак чаще служат:
- спазм артериальных стволов мозга или кратковременное сдавление сонных, позвоночных артерий;
- эмболизация мелких веток.
Провоцировать заболевание могут следующие факторы риска:
- пожилой и старческий возраст;
- лишний вес;
- действие никотина на сосуды (курение);
- переживаемые стрессы.
Основу воздействующих факторов составляет сужение просвета сосудов, по которым поступает кровь к клеткам мозга. Однако последствия подобного нарушения питания могут быть разными по:
- стойкости,
- локализации,
- распространенности,
- выраженности стеноза сосуда,
- тяжести.
Сочетание факторов определяет форму заболевания и клинические симптомы.
Ишемический инсульт может считаться рецидивирующим, если возникает в зоне кровоснабжения одного сосуда в течение 28 дней после начальных проявлений первого случая. Повторным называют инсульт в более поздние сроки.
Признаки патологии
Для своевременной диагностики важно установить период обратимости симптоматики. Морфологически это означает сохраненные функции нейронов. Клетки мозга находятся в фазе функционального паралича (парабиоза), но сохраняют свою целостность и полноценность.
Зона ишемии значительно больше, чем участок некроза, нейроны в ней еще живы
В необратимой стадии можно выявить зону некроза, в которой клетки мертвы и не могут быть восстановлены. Вокруг нее расположена зона ишемии. Лечение направлено на поддержку полноценного питания нейронов именно в этой зоне и хотя бы частичное восстановление функции.
Современные исследования показали обширные связи между клетками мозга. Человек не использует за свою жизнь всех запасов и возможностей. Некоторые клетки способны заменить погибшие и обеспечить их функции. Этот процесс идет медленно, поэтому врачи считают, что реабилитацию больного после ишемического инсульта следует продолжать не менее трех лет.
Левое полушарие контролирует следующие функции организма:
- логическое мышление;
- способность к обработке полученной информации;
- возможность оперировать точными данными;
- речевую функцию;
- умение читать;
- способность воспринимать словесную информацию.
При ишемическом инсульте с левой стороны нарушаются описанные выше функции, затрудняется или полностью прекращается двигательная активность правой стороны тела.
Функции полушарий головного мозга (Инфографика)
По месту нарушения кровотока выделяют:
- Каротидный бассейн. Закупорка артериального сплетения тромбом или атеросклеротической бляшкой сопровождается гемипарезом, параличом языка и мимической мускулатуры, справа. Но при нарушении кровотока в левом каротидном бассейне страдает глаз слева. Если на фоне правосторонних нарушений у больного возникает нарушение зрения справа, то можно предположить, что обширное поражение левого полушария вызвало частичный стеноз сосудов в правом каротидном бассейне.
- ЛСМА. Ишемический инсульт в бассейне ЛСМА сопровождается нарушением речи, параличом глазных мышц, левосторонним снижением силы и чувствительности конечностей. Ишемический инсульт в бассейне левой СМА нередко имеет «предшественников» – транзиторные ишемические атаки. Если у человека диагностирован синдром средней мозговой артерии, то неврологи часто выявляют очаги перенесенных ранее микроинсультов.
- Задняя артерия мозга. Ишемический инсульт в бассейне задней мозговой артерии сопровождается выпадением полей зрения, афазией, потерей памяти, монопарезом стопы или кисти слева. Как и при ишемическом инсульте в левой СМА, поражение задней мозговой артерии редко возникает внезапно – пациентов дополнительно обнаруживаются очаги микроповреждений мозговой ткани.
- Передний артериальный сосуд. Парез или гемипарез конечностей с более сильным поражением ноги (рука может не затрагиваться), нарушением речи, расстройством мочеиспускания, появлением патологических хватательных рефлексов. Чаще у пострадавшего развивается ишемический атеротромботический инсульт, спровоцированный сужением сосуда отложениями при атеросклерозе.
- Внутренняя мозговая артерия. При закупорке этого сосуда симптоматика выражена относительно слабо и человек может не подозревать о развитии патологии. У больных отмечается незначительная слабость и онемение с одной стороны, ухудшение памяти, появление некритичности к своим поступкам и высказываниям, снижение зрения. Причиной становится медленное образование тромба или атеросклеротической бляшки.
- Вертебробазилярный бассейн. Сосуды в вертебробазилярном бассейне кровоснабжают затылочную долю, мозжечок и мозговой ствол. Ишемический инсульт левого бассейна в вертебробазилярной области сопровождается двигательными расстройствами: шаткость походки, проблемы с координацией и мышечными параличами или парезами.
Посмотрим основную информацию: синдром средней мозговой артерии, что это и как проявляется.
Ишемический инсульт левого полушария головного мозга, когда затронута средняя мозговая артерия, вызывает следующую симптоматику:
- правосторонний паралич или парез конечностей (никогда не бывает с левосторонним гемипарезом);
- снижение чувствительности кожи справа;
- появление проблем с координацией;
- нарушение речи;
- расстройство обоняния;
- снижение слуха;
- ухудшение зрения;
- снижение памяти (иногда больной перестает узнавать окружающих, утрачивает полученные ранее знания и навыки);
- потеря или нарушение речи (человек теряет способность говорить или невнятно выговаривает слова).
Левосторонний инсульт головного мозга характеризуется вегетативными нарушениями:
- беспричинная тревожность и страх;
- чувство нехватки воздуха, одышка;
- повышенная потливость;
- нарушение сердечного ритма (брадикардия, тахикардия или аритмия);
- появление нервной дрожи;
- бледность или гиперемия кожных покровов;
- ощущение жара.
Помимо описанных симптомов из-за повышения внутричерепного давления у пострадавшего от ишемического приступа возникают сильные головные боли, помутнение сознания или обморок, судороги.
Клиническая картина будет немного изменяться в зависимости от локализации очага. У пострадавшего при ишемическом инсульте с левой стороны могут преобладать речевые расстройства или двигательные нарушения.
Патогенез разных форм острой ишемии мозга
Транзиторная ишемическая атака ранее называлась преходящим нарушением мозгового кровообращения. Выделена в отдельную форму, поскольку характеризуется обратимыми нарушениями, очаг инфаркта не успевает сформироваться. Обычно диагноз ставится ретроспективно (после исчезновения основной симптоматики), через сутки. До этого больного ведут как с инсультом.
Основная роль в развитии гипертонических церебральных кризов принадлежит повышенному уровню венозного и внутричерепного давления с повреждением стенок сосудов, выходом в межклеточное пространство жидкости и белка.
Отек тканей мозга в данном случае называется вазогенным
В развитии ишемического инсульта обязательно участвует питающая артерия. Прекращение притока крови приводит к кислородной недостаточности в очаге, образованном в соответствии с границами бассейна пораженного сосуда.
Локальная ишемия вызывает некроз участка мозговой ткани.
В зависимости от патогенеза ишемических изменений различают виды ишемических инсультов:
- атеротромботический — развивается при нарушении целостности атеросклеротической бляшки, что вызывает полное перекрытие внутренних или наружных питающих артерий мозга или их резкое сужение;
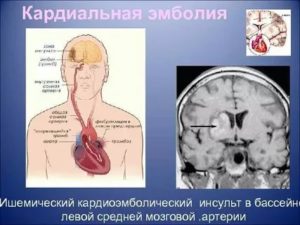
- кардиоэмболический — источником тромбоза служат патологические наросты на эндокарде или клапанах сердца, фрагменты тромба, они доставляются в головной мозг с общим кровотоком (особенно при незакрытом овальном отверстии) после приступов мерцательной аритмии, тахиаритмии, фибрилляции предсердий у больных в постинфарктном периоде;
- лакунарный — чаще возникает при поражении мелких внутримозговых сосудов при артериальной гипертонии, сахарном диабете, отличается небольшими размерами очага (до 15 мм) и сравнительно малыми неврологическими нарушениями;
- гемодинамический — ишемия мозга при общем снижении скорости кровообращения и падении давления на фоне хронических заболеваний сердца, кардиогенного шока.
При нарушениях гемодинамики кровоток в сосудах мозга может снизиться до критического уровня и ниже
Стоит пояснить вариант развития инсультов неустановленной этиологии. Это чаще случается при наличии двух и более причин. Например, у пациента со стенозом сонной артерии и фибрилляцией после острого инфаркта. Следует учитывать, что у пожилых пациентов уже имеется стеноз сонных артерий на стороне предполагаемого нарушения, вызванный атеросклерозом, в размере до половины просвета сосуда.
Алтайский Государственный Медицинский Университет
Зав. кафедрой: профессор Шумахер Г.И.
Преподаватель: ассистент Горбунова Н.И.
Куратор: студент 408 гр. Таштамышев В.Н.
Клинический диагноз: Острое нарушение мозгового кровообращения в бассейне левой СМА по ишемическому типу. Правосторонний гемипарез и гемигипоанестезия. Моторная афазия. ГБ III ст, риска IV. Ожирение II ст.
Возраст: 49 лет. (19.11.1958 года рождения)
Место жительства: ________________________________________
Семейное положение: Замужем. Муж _________________________
Место работы: ___________________________________________
Дата поступления в больницу: 13.03.2008 г.
Источник: https://moeserdce.net.ru/onmk-basseyne-pravoy/
Ишемический инсульт в бассейне правой средней мозговой артерии

Ишемический инсульт в бассейне правой средней мозговой артерии имеет различную статистику случая проявления, но стоит заметить, что такого рода инсульт может стать первопричиной различной симптоматики.
Многие симптомы такого заболевания далеко не все больные могут распознать. Так как, к примеру, возникающие острые грубые моторные дефициты, являющиеся признаками инсультов могут не проявится или не ярко выраженными.
При наличии ишемического инсульта в бассейне правой среднемозговой артерии можно выявить симптоматику поражений среднего мозга и полушария главного мозга в зависимости от местонахождения и состояний коллатеральных кровоснабжений в клинических картинах.
Довольно часто можно встретить сочетание поражения таламуса и мозгового полушария или же изолированные инфаркты таламуса. Следует заметить, что в большинстве случаев симптоматика заболевания у пациентов может комбинироваться.
К самым распространенным симптомам можно отнести зрительное повреждение, нейропсихологическое повреждение, а также гемипарезы.
В чем особенности диагностики ишемического инсульта в бассейне правой средней мозговой артерии?
Стоит отметить, что зачастую компьюторные томографии не позволяют выявить любое ишемическое видоизменение в паренхимах мозга на протяжении некоторого момента от возникновения инсультов, именно то время, которое является очень важным в качестве начинания излечивания такого рода заболеваний.
Благодаря использованию магнитно-резонансных томографий становится возможным более точное определение присутствия и характера любого ишемического изменения в главном мозге в период инсультов.
После получения данных после проведенной магнитно-резонансной томографии становится возможным выявление раннего ишемического видоизменения.
На сегодня стало возможным комбинирование различных режимов, что дает возможность определить более резкое, подострое и врожденное ишемическое изменение в паренхимах мозга.
Какова процедура излечивания ишемического инсульта в бассейне правой средней мозговой артерии?
Для начала стоит заметить, что процесс излечивания является достаточно долгим и требует терпения со стороны пациенток. В самом начале процесса излечивания следует нормализовать образ жизнедеятельности, посещать реабилитационные мероприятия.
К двигательному процессу реабилитации можно отнести силу и ловкость в каждой конечности, навыки самообслуживаний, все это может быть реабилитированным в полной мере или частично.
К речевому процессу реабилитации относят каждое занятие со специалистами, в частности с логопедами и нейропсихологами, каждое упражнение необходимое для восстановления обыкновенных нарушений чтения или счета.
Что касается психологических и социальных процессов излечивания, то следует создавать здоровый климат в семьях, участия в любом культурном мероприятии в пределах кругов общения.
Довольно часто специалисты такой сферы деятельности назначают своим пациентам употреблять различного рода антидепрессанты, которые подбираются индивидуально для каждого пациента.
Этому следует уделять большое внимание, ведь используя собственные предположения по принятию антидепрессантов может привести лишь к появлению различных осложнений и побочных эффектов, которые могут спровоцировать нежелательные последствия.
Именно поэтому лишь лечащий врач может назначить период приема препаратов и непосредственную дозировку. Использование антиагрегатов позволяет снизить риск повторения инсульта, а в случаях отсутствия терапий заболевание может так же вернуться.Данный клинический пример показывает как грозно может выглядеть злокачественное течение ишемического инсульта, частота которого доходит до 25% от всех ишемических инсультов. Возникает данная болезнь в результате закрытия просвета сосуда и отсутствия кровоснабжения в большом участке вещества головного мозга.
Ишемический инсульт в бассейне правой СМА, злокачественное течение
Представленная операция – это не панацея, достаточно дискутабельная, но во многих случаях (и в этом случае) необходимая операция. Цель этой операции состоит в том, что бы вовремя среагировать на мозговую проблему и создать дополнительное пространство для отечного головного мозга.
Головной мозг является важнейшим интегративный центром, который сконцентрировал на себе все функции управления организма, но на любые проблемы реагирует однобоко – отеком, что и представлено на данных фотографиях.
Компьютерная томография после операции
(сформированная зона ишемии, отечное вещество головного мозга не ущемляет неповрежденную мозговую ткань, стрелками указана сформированная зона ишемии)
Я не берусь обсуждать этическую сторону вопроса данных фотографий, а хочу донести людям о необходимости ранней профилактики инсульта, правильном и активном образе жизни, здоровой пище и полноценных профилактических медицинских осмотров.
Берегите себя и своих близких
Источник: https://dr-zavalishin.ru/statii/ishemicheskiy-insult-v-basseyne/
