Гормонотерапия при раке молочной железы
Гормонотерапия при раке молочной железы: препараты, побочные эффекты и последствия лечения
Рак молочной железы – это групповое название злокачественных новообразований, имеющих эпителиальное происхождение. Его доля составляет 20,8% от всей опухолевой патологии женщин. Средний возраст возникновения патологического процесса – 61 год. Среди всех случаев смерти женщин 17% – по причине рака груди. Пятилетняя выживаемость составляет 59,8%.
Факторы риска появления опухоли
Учёные пришли к выводу о гормональной зависимости этого вида новообразований, так как заметили повышенную вероятность появления опухоли у женщин с нарушенной функцией яичников. Настороженность вызывают:
- Ранние выкидыши.
- Привычное невынашивание беременности.
- Случаи замершей беременности.
- Синдром поликистоза яичников.
- Миоматозные узлы в матке.
- Нарушения менструального цикла (анте- и постпонирующие циклы, аменорея).
- Случаи заболевания у матери, сестёр и других родственниц по женской линии.
Генетический фактор отвечает за предрасположенность к злокачественному процессу, а нарушение работы половых желёз становится пусковым механизмом и способствует быстрому росту и распространению опухолевых клеток.
Показания к срочному проведению обследования:
- Уплотнение в молочной железе.
- Боль в груди.
- Увеличение подмышечных и подключичных лимфоузлов.
Лечение рака молочной железы
Повышение показателей выживаемости пациенток связано с улучшением качества диагностики, позволяющей определять опухоли диаметром до 1 сантиметра, и тем, что была изобретена гормонотерапия при раке молочной железы.
Для достижения длительной ремиссии необходим комплекс лечебных мероприятий: операция по удалению узла, химиотерапия и радиотерапия.
До синтеза лекарств для снижения уровня эстрогенов проводилась хирургическая антигормональная терапия – удаление яичников. Также положительный эффект оказывали лучевое поражение придатков, удаление надпочечников и физическое разрушение гипофиза.
Как альтернатива удалению желёз, изобретены препараты, оказывающие аналогичное воздействие на гормональный фон: антиэстрогены, андрогены, антагонисты прогестинов и ингибиторы ароматазы – фермента, отвечающего за синтез женских гормонов.Гормонотерапия оказывает выраженный положительный эффект в 40% клинических случаев, что делает её обязательным компонентом курса противораковой терапии.
Показания для проведения гормонотерапии:
- Гистологически верифицированный рак.
- Чувствительность клеток опухоли к эстрогену и прогестерону.
- Риск появления или доказанные отдалённые метастазы.
- Период после резекции опухоли, лучевой и химиотерапии.
- Неоперабельные опухоли.
- Генетическая предрасположенность к раку груди.
- Наличие факторов риска рака (поликистоз яичников, миома матки, эндометриоз, нарушение функций надпочечников).
Противопоказания:
- Непереносимость компонентов лекарств.
- Гормонорезистентная опухоль.
- Другие злокачественные новообразования: карциномы, меланомы.
- Острые и хронические гепатиты.
- Цирроз печени.
- Флебит и тромбофлебит.
- Беременность.
- Грудное вскармливание.
Прежде чем назначить лечение, берётся часть опухоли для определения чувствительности её клеток к гормонам. Этот анализ можно сделать до операции или после удаления узла.
Результаты этого исследования бывают четырёх видов. Степени гормональной чувствительности опухолей:
- ER(+)/ PR(+). Найдены рецепторы к эстрогену и прогестерону. Абсолютное показание для назначения гормональной терапии с прогнозом 80% эффективности.
- ER(+)/ PR (-) ER(-)/ PR(+). Клетка опухоли чувствительна к одному типу гормонов. Терапия показана, и вероятность успеха лечения 30-40%.
- ER(-)/ PR (-). Рецепторы к эстрогену и прогестерону не найдены или в малом количестве. Гормональные препараты не назначаются.
- Неизвестный гормональный статус – следствие нарушения методики исследования. Требуется повторный забор материала.
Виды гормональной терапии
После проведения обследования женщины врач определяет тактику терапии в зависимости от стадии онкологического процесса, чувствительности клеток к гормонам, состояния организма женщины. Главные факторы в плане выбора схемы лечения:
- Наступила либо нет менопауза.
- Возможно ли хирургическое лечение.
- Есть ли сопутствующие заболевания.
- Наличие аллергии, непереносимости групп или отдельных препаратов.
Неоадъювантная терапия
Вид предоперационного лечения, проводится для уменьшения объёма вмешательства, предупреждения метастазирования в регионарные лимфатические узлы. При наличии отдалённых метастазов способствует их разрушению.
Показания:
- Чувствительность опухоли к эстрогену и прогестерону.
- Первично операбельная форма рака.
- Наличие метастазов в регионарных лимфоузлах.
Продолжительность курса приёма препаратов: от 3 до 6 месяцев.
Положительные эффекты: возможность сохранения молочной железы, увеличение периода ремиссии. Это показания к отмене системной полихимиотерапии.
Адъювантная (дополнительная)
Проводится как вспомогательный этап после операции, лучевой терапии или химиотерапии. Она помогает снизить вероятность рецидива и появления отдалённых метастазов.
Показания:
- Молодой возраст, до наступления менопаузы.
- Высокая чувствительность опухолевых клеток к эстрогенам.
В этих случаях применяются препараты, угнетающие продукцию эстрогена в яичниках. Длительность курса гормонотерапии составляет 5-10 дней.
У женщин в постменопаузальный период препаратами выбора становятся ингибиторы ароматазы. Они оказывают ряд дополнительных положительных эффектов – снижается вероятность рака матки, снижается риск тромбообразования.
Побочные эффекты: декальцинация костной ткани, остеопороз, что приводят к болям в суставах и риску переломов.
Лечебная
Паллиативная, или поддерживающая, терапия, направленная не на достижение ремиссии, а на улучшение качества жизни.
Показания:
- Неоперабельная опухоль или невозможность проведения операции из-за аллергии на наркоз, сопутствующих заболеваний.
- Размер опухолевого узла больше 4 см.
Включает гормональное лечение и при слабом эффекте препаратов лучевую кастрацию.
Длительность лечения: курсами пожизненно.
Положительные эффекты: уменьшение размера первичной опухоли и метастазов, увеличение продолжительности жизни.
В зависимости от того, вышла ли пациентка из детородного возраста, планируется ли беременность и роды, различают две линии лечения:
- Зависимая от менструального цикла – применяется к женщинам фертильного возраста, не приводит к наступлению лекарственного климакса.
- Не учитывающая циклы – считается более универсальной, проводится с применением антиэстрогенов и прогестинов. Возможна в пре- и постменопаузе.
Примеры курсов лечения
Злокачественное новообразование невозможно устранить только при помощи гормонов, нужен системный подход. Их применяют в сочетании с оперативным лечением или химиотерапией.
Женщинам, находящимся в репродуктивном возрасте, с функционирующими яичниками и регулярными циклами назначается лечение по схеме:
- Длительный приём модуляторов рецепторов к эстрогену, чтобы сдерживать рост опухоли без удаления половых желёз и снижения уровня гормонов.
- Удаление яичников. После операции наступает искусственная менопауза.
- Назначение ингибиторов ароматазы.
Пациенткам в возрасте постменопаузы, когда функция яичников угнетена по естественным причинам и не планируются беременность и роды, схему изменяют:
- Удаление яичников.
- Лучевая или химиотерапия – метод выбирают в зависимости от строения ткани опухоли и производится врачом-онкологом.
- Назначают ингибиторы ароматазы на длительный срок.
- При рецидивах злокачественного процесса назначают антиэстрогеновые препараты.
Группы препаратов
Рост атипичной ткани в молочной железе напрямую зависит от содержания эстрогена в крови и как сильно он воздействует на опухоль. Чтобы снизить эти показатели, есть два способа:
- Уменьшить синтез гормона в организме.
- Заблокировать рецепторы клеток.
Ингибиторы ароматазы
Ароматаза – это фермент, благодаря которому синтезируется эстроген. Он содержится в жировой и мышечной тканях, клетках печени и надпочечников. Препараты группы ингибиторов оказывают системное действие, так как приводят к снижению уровня эстрогена в крови.
Эти таблетки показаны пациенткам в период постменопаузы. Не назначаются женщинам с сохраненной функцией яичников, так как приводят к повышению продукции ими половых гормонов.
- Аримидекс. Препарат для адъювантной терапии раннего и метастазирующего рака груди. Курс лечения 2-5 лет. Побочные эффекты: приливы, боли в суставах, сухость слизистой влагалища, тошнота, жидкий стул, головные боли, повышение уровня холестерина, остеопороз. Противопоказан при беременности и кормлении грудью, наличии тяжёлых заболеваний почек и печени, приёме тамоксифена.
- Фемара. Показана для лечения рака ранней и поздней стадии, как компонент продленной терапии после операции или курса тамоксифена. Осложнения – симптомы медикаментозного климакса: слабость, приливы, тахикардия, тошнота и рвота. Со стороны нервной системы: головные боли, тревожность, депрессии. Во время курса необходим контроль количества лейкоцитов – есть риск снижения этого показателя. Рекомендованы периодические осмотры у окулиста из-за возможного поражения сетчатки глаз. Может вызывать понижение количества лейкоцитов в крови. Из-за системного снижения уровня эстрогена возможен остеопороз с болями в костях и суставах, выпадение волос, тромбофлебит. Противопоказана при беременности и кормлении.
- Аромазин. Лекарство помогает уменьшить риск рецидива рака груди. Применяется при неэффективности других видов гормонотерапии. Побочные эффекты: тошнота, выраженная потеря веса, слабость, бессонница, головокружение, приливы, потливость, боли в костях, суставах и мышцах. Противопоказания такие же, как у остальных препаратов этой группы.
Блокаторы рецепторов к эстрогенам
Действующее вещество связывается с рецепторами к женским гормонам на поверхности опухолевых клеток и разрушает их. При его применении также уменьшается количество рецепторов к прогестерону. После этого размножение злокачественных клеток прекращается.
- Фарестон. Таблетированный препарат на основе торемифена. Может применяться при наличии метастазов в период после менопаузы. При его назначении наблюдается дополнительный положительный эффект: снижение риска развития атеросклероза. Побочные эффекты: кровотечения из полости матки, слабость, головокружение, усиление потоотделения. Нельзя назначать женщинам, у которых выявлена гиперплазия и полипы эндометрия, так как есть вероятность развития рака матки. Не показан при тяжёлых заболеваниях печени, аритмиях, сердечной недостаточности, заболеваниях паращитовидных желёз – его действие усугубит симптомы заболеваний.
- Фазлодекс. Действующим веществом является фулвестрант. Показан для лечения рака молочной железы тяжёлой степени. Может применяться как после завершения курса антиэстрогенов, так и одновременно с ними. Препарат выпускается в виде раствора для внутримышечных уколов. Побочные эффекты: боли в месте укола, кожная сыпь, тошнота, рвота, потеря веса и слабость, приливы, повышение свертываемости крови. При длительном приёме растёт вероятность цистита, уретрита. Противопоказан при беременности и кормлении, острых нефритах, гепатитах, циррозе печени.
Модуляторы эстрогеновых рецепторов
Эту группу препаратов также называют антиэстрогенами. Они блокируют рецепторы на поверхности опухолевых клеток, но не разрушают их, поэтому оказывают обратимое действие.
Тамоксифен. Также выпускается под торговым названием Нольвадекс. Приём этих таблеток показан для лечения рака молочной железы на любой стадии, в период менопаузы. Имеет дополнительный терапевтический эффект при новообразованиях почек, яичников и простаты.
Курс лечения длится от 2 до 4 лет. Побочные эффекты: помимо общих для снижения уровня эстрогена тошноты, тромбофлебитов и повышения свертываемости, повреждает клетки печени и эндометрия.
При длительном приёме может развиться жировая дистрофия печени, гиперплазия эндометрия с кровотечениями.
Противопоказано применение, если больная имеет болезни вен, печени и эндометрия. Не допускается одновременно с эстрогенсодержащими препаратами, так как их действие нивелируется.
Последствия лечения гормонами
Приём любых лекарственных препаратов связан с рисками. После рака молочной железы они считаются допустимыми, поскольку терапевтический эффект превышает возможные вредные последствия лечения.
После применения гормональных препаратов и наступления менопаузы женщины отмечают ряд отрицательных эффектов:
- Повышение массы тела.
- Отёчность.
- Изменение роста волос: избыточное оволосение или алопеция.
- Высыпания по типу акне.
- Нарушение терморегуляции (приливы).
- Сильное потоотделение и неприятный запах пота.
- Тошнота.
- Сухость и жжение во влагалище.
- Вагинальные кровотечения.
- Подтекание мочи.
- Расстройства сна.
- Эмоциональная нестабильность и понижение настроения вплоть до депрессивных состояний.
Последнее может быть не связано с лечением, а быть следствием других побочных действий. При возникновении новых жалоб и изменении состояния требуется обращение к врачу, исследование крови на гормоны и корректировка лечения.
Источник: https://onko.guru/organ/gormonoterapiya-pri-rake-molochnoj-zhelezy.html
Гормонотерапия при раке молочной железы

Рак молочной железы относят к гормонозависимым опухолям, поэтому очень действенным считается проведение гормонотерапии при раке молочной железы.
Что такое гормонотерапия и когда она применяется
Гормонотерапия это один из способов терапии онкологии молочной железы, среди которых химиотерапия, радиотерапия и хирургический способ лечения. Гормонотерапия преследует своей целью уменьшить воздействие гормона эстрогена на раковое новообразование.
Метод лечения гормонами составляет специалист, он учитывает стадию заболевания, статус менопаузы женщины, риск рецидивного возникновения раковой опухоли. Очень важно сочетать лечение онкологии груди с другими заболеваниями, так их присутствие может усилить побочные эффекты.
При лечении такого вида рака применяются различные виды лечения, в постменопаузе отличный результат выдают лекарственные препараты, которые понижают выработку гормона эстрогена, а в репродуктивном возрасте применяют релизинг-гормоны.
Назначение гормональной терапии показано, если биопсия показала, что рак является гормонозависимым и это делает лечение в 70% случаев успешным.Гормонозависимая опухоль груди появляется, если повышается гормон эстроген, а его повышение возможно при использовании его при лечении:
- поликистоза яичников;
- нарушений месячных;
- миомы матки.
К группе риска можно отнести женщин, которые:
- имеют сбои в работе яичников;
- сделали аборт;
- имели угрозу выкидыша;
- перенесли замершую беременность.
Симптомами гормонозависимой опухоли груди считаются:
- увеличение лимфоузлов;
- боли в месте новообразований;
- появление уплотнений.
Показателями для рекомендации лечения гормонотерапией при гормонозависимых опухолях являются:
- наследственный фактор;
- внушительные размеры опухоли;
- рак на последней стадии;
- метастатический рак;
- для предотвращения рецидива после лечения карциномы;
- возникновение метастаз.
Как правило, гормонотерапия назначается после хирургического вмешательства для подстраховки. Хирургическое удаление значительно уменьшает опасность возникновения рецидива онкологического заболевания молочной железы. Но абсолютной гарантии такое лечение, все же, не дает.
Гормонотерапия гораздо эффективнее в лечении гормонозависимого рака груди, чем применение химиотерапии. Хотя в некоторых случаях эти две методики назначают одновременно. Их использование дает возможность блокировать эстрогеновые рецепторы и уничтожает их в крови.
Конечно, в использовании этой методики есть свои плюсы и минусы.
Уменьшение уровня эстрогенов и прогестерона в крови проявляет, в общем, положительное воздействие на здоровье женщины, это снижает вероятность рецидива гормонозависимого заболевания.
Особенности использования гормонотерапии при раке груди
Гормонотерапию целесообразнее проводить в сочетании с прочими способами лечения. Назначение лечения гормональными препаратами проводят при:
- Вероятности появления метастазов;
- Различных уплотнениях после проведения операции;
- Раке, не поддающегося химиотерапии;
- Росте новообразования в отсутствии роста онкоклеток.
Запомните! Терапия рака молочной железы при помощи гормонотерапии разрешает одновременно несколько проблем, каждая из которых требует использование определенного препарата.
Выбор метода воздействия зависит от некоторых факторов:
- Предыдущих способов лечения;
- Гормонального статуса раковой опухоли;
- Стадии онкологического заболевания;
- Непереносимости препаратов;
- Сопутствующих диагнозов (некоторые болезни ухудшают прогнозы основного заболевания);
- Периода жизни пациента – пре- и постменопауза.
Так же при назначении лечения требуется знать, присутствуют ли в опухоли рецепторы к гормонам, и к которым именно. От гормонального статуса заболевания зависит и назначение лечения. Наиболее благоприятный прогноз, когда есть рецепторы одновременно к прогестерону и эстрогену, также бывают случаи:
- Негативности ко всем гормонам;
- Неизвестного гормонального статуса;
- Чувствительности только к эстрогену (прогестерону), когда рецептор эстрогена (прогестерона) позитивный.
Виды
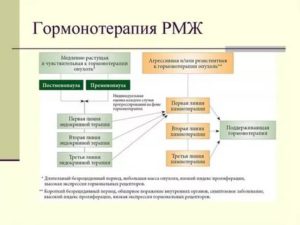
Гормонотерапия рака молочной железы (РМЖ) подразделяется на три вида:
- Адъювантная гормонотерапия может длиться около 5-10 лет, она выполняется для уменьшения риска рецидива карциномы;
- Неоадъювантная гормонотерапия проводится в промежутке 3-6 месяцев, ее назначают перед операцией, когда опухоль более 2 см и в процесс втянуты лимфоузлы;
- Лечебная гормонотерапия применяется при неоперабельных опухолях или для уменьшения и устранения раковых очагов (больше 2 стадии (2а)).
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Какие препараты используются
Гормональные препараты подбираются индивидуально и используются различными способами: отдельно, последовательно один за другим или в комбинации друг с другом. При обнаружении заболевания на последнем этапе, когда опухоль считается неоперабельной, гормонотерапия проводится для продления жизни пациентки.
Можно выделить несколько ведущих видов гормонального лечения, любой из которых имеет отдельный механизм воздействия: понижение уровня эстрогена в крови, прекращение его выработки или ее уменьшение:
- Ингибиторы ароматазы. Они оказывают влияние на концентрацию эстрогенов, блокируя рецепторы и не давая клеткам размножаться и делиться. Такие ингибиторы прописываются больным после наступления менопаузы. Можно выделить 3 вида ингибиторов ароматазы при онкологии груди: Фемара, Аримидекс, Аромазин. Но эти препараты могут привести к повышению хрупкости костей. При приеме подобных препаратов назначается кальций с витамином D, для предотвращения остеопороза;
- Блокираторы эстрогеновых рецепторов, при эстрогенозависимых опухолях. Эти препараты предотвращают воздействие на клетки раковой опухоли. К таким препаратам можно отнести: Фулвестрант, Фазлодекс;
- Модуляторы рецепторов к эстрогенам, которые останавливают выработку эстрогенов. Это антиэстрогенные препараты в таблетках: Кломифен, Тамоксифен;
- Прогестины, которые уменьшают выработку определенных гормонов гипофиза, которые ответственны за появление андрогенов и эстрогенов;
- Воздействие на яичники — еще один способ гормонотерапии. Таких способов три: медикаментозный (инъекции Золадексом или Люпроном), хирургический (удаление яичников — овариэктомия), радиационное облучение.
Источник: https://pro-rak.com/metody-lecheniya/gormonoterapiya-pri-rake-molochnoy-zhelezy/
Гормонотерапия рака молочной железы

Гормонозависимый рак молочной железы — у которого на оболочках клеток (при ИГХ-анализе) обнаружили гормональные рецепторы (к эстрогенам и/или прогестинам) — то есть выявлено, что женские половые гормоны стимулируют такие клетки к делению.
Назначение лекарств, которые предотвращают взаимодействие гормонов с клетками (за счёт конкурентного взаимодействия с рецепторами или нарушая синтез гормонов) — делает клетки такого рака неделящимися.
Гормонотерапия при раке
Гормонотерапия рака молочной железы (или антигормональная терапия) назначается химиотерапевтом на основании данных иммуногистохимического (ИГХ) исследования опухоли (наличие эстроеновых и/или прогестиновых рецепторов — ER и/или PR, Her2/Neu, Ki 67), и гистологического исследования (размер опухоли и признаки поражения лимфатических узлов метастазами).
Гормоночувствительность
Чувствительность опухоли к гормонам в анализе обозначается либо в баллах (от 0 до 10) или числом (от 0 до 300) или качественно: слабо, умеренно, сильно-чувствительная опухоль.
Наличие у опухоли чувствительности к гормонам — хороший признак: есть ещё один способ на неё воздействовать (кроме химиотерапии). При такой опухоли гормональная терапия помогает сдерживать её рост.
Выживаемость в группе пациентов с гормон-позитивной опухолью — выше, чем при гормон-негативной опухоли.
В теории, даже если до операции у Вас не были выявлены метастазы опухоли (в костях, лёгких и печени) — гарантировать этого на 100% невозможно. Там могли быть единичные опухолевые клетки, которые просто не видны при УЗИ, рентгенографии, ОСГ, КТ, МРТ, ПЭТ этих органов. Для того, чтобы они не развивались назначается гормонотерапия.
Подробнее о принципах лечения рака молочной железы смотрите ЗДЕСЬ (для специалистов)
Гормонотерапия при раке молочной железы
Зарубежные коллеги для назначения лечения применяют систему Adjuvantonline, тесты Oncotype DX и MammaPrint. В нашей стране использование данных тестов не оплачивается страховыми компаниями, а потому их выполнение может быть организовать только за счёт пациентов (стоимость аналогична той, как если бы Вы оплачивали её за рубежом).
Смысл этих тестов в том, что в ряде случаев (когда по стандартам рутинно назначается химиотерапия и гормонотерапия) по результатам генетических тестов лечение может быть изменено за счёт отказа от химиотерапии только в пользу гормонотерапии или наоборот. Так бывает в 1/4 — 1/3 случаев.
Подробнее о тестах Oncotype DX и MammaPrint Вы можете прочитать ЗДЕСЬ.
Результаты всех этих тестов позволяют в 1/3 — 1/4 случаев отказаться от традиционно запланированной гормонотерапии в пользу химиотерапии и наоборот.
ENDOPREDICT (ЭНДОПРЕДИКТ)
Недавно в Санкт-Петербурге появилась компания, предлагающая выполнение аналогичного, но более дешёвого аналога анализа Онкотайп-Д-Икс или Мамма-Принт: Genext. Принцип теста аналогичен. Анализы выполняются в Мюнхене. Стоимость — 140 т.р. Для анализа необходимо передать сотруднику компании парафиновый блок опухоли и заключить договор. Тел. 8(965)080-72-77, Андрей Вдовин.
Эстрогеновые рецепторы
Эстрогеновые рецепторы обозначаются ER.
На оболочках некоторых раковых клеток имеются специальные белки — рецепторы. Они могут соединяться с женскими половыми гормонами (циркулирующими в кровотоке эстрогенами). Такое соединение стимулирует опухолевые клетки к делению.
Рецепторы прогестерона
Прогестиновые рецепторы обозначаются PR. Они тоже находятся на оболочках клеток. С ними взаимодействует прогестерон, стимулируя клетки к делению.
Раковые опухоли, возникшие у женщин до наступления менопаузы, на своих оболочках чаще не имеют таких рецепторов (не чувствительны к гормонотерапии: ER-, PR- или 0 баллов), тогда как раковые клетки у женщин в постменопаузе — чаще их имеют (чувствительны к гормонотерапии, например: ER+,PR+ или 8 баллов, 280 или 300). Женские половые гормоны синтезируются не только яичниками женщины, но и надпочечниками, жировой тканью, иногда – самой опухолью. Поэтому женские половые гормоны присутствуют в организме женщины и после прекращения у неё менструальной функции.
Гормональная терапия при раке
Механизм работы препаратов для гормонотерапии при раке молочной железы (антиэстрогенотерапия) — следующий:
Некоторые препараты для гормонотерапии (Тамоксифен, Торемифен, Флувестрант) соединяются с рецепторами на оболочках опухолевых клеток, опережая их аналогичное соединение с гормонами.
Другие препараты (Летрозол, Фемара, Анастрозол, Экземестан, Гозерелин) нарушают синтез женских половых гормонов в организме женщины. В любом случае, не получая гормональную стимуляцию, опухолевая клетка доживает до своей старости и погибает без деления.
Поэтому назначение препаратов для гормонотерапии — длительное, а регулярный их приём — обязателен.
Гозерелин
Тамоксифен доказал свою эффективность у женщин с сохранённой менструальной функцией.
Другие препараты (ингибиторы ароматазы) — эффективны только при наступившей менопаузе (подтверждается не отсутствием месячных, а анализом крови на гормоны — тест на менопаузу).
Если же менопауза не наступила, назначение других препаратов (кроме Тамоксифена) возможно только вместе с «выключением» яичников препаратом Гозерелин или их удалением.
Удаление яичников при раке молочной железы
Удаление яичников при раке молочной железы (аднексэктомия) оправдано при прогрессии онкологического заболевания (показания определяет химиотерапевт).
При отсутствии прогрессии, как элемент гормонотерапии, аднексэктомию предлагают в странах, неспособных обеспечить своим гражданам надлежащий уровень современного лекарственного обеспечения: часто это бывает при невозможности предоставить пациенту Гозерелин (Золадекс) на весь курс лечения.
В случаях, когда у пациентки с раком молочной железы имеется сопутствующая гинекологическая патология (гиперплазия эндометрия, миома матки или патология яичников) — иногда, действительно, разумнее выполнить гинекологическую операцию или только аднексэктомию (по согласованию с гинекологом).
Когда начинать гормонотерапию
Гормонотерапию не проводят одновременно с химиотерапией. Дело в том, что и химиотерапия, и лучевая терапия воздействуют только на делящуюся опухолевую клетку, а гормонотерапия делает её неделящейся. Исходя из этого (для того, чтобы достичь максимальной эффективности химиотерапии и лучевой терапии) — гормонотерапию лучше начинать после завершения этих методов лечения.
Где купить препараты для гормонотерапии смотрите ЗДЕСЬ
Никто не собирается гормонотерапией делать из женщины мужчину. Борода и усы у Вас не вырастут, голос не изменится.
Как переносится гормонотерапия при раке
Гормонотерапия по сравнению с химиотерапией переносится совершенно иначе. Неприятные ощущения могут возникать в период адаптации в начале лечения (1 мес), но совсем не обязательно. При гормонотерапии нет проявлений токсичности (тошнота, рвота, кишечные расстройства). Она не требует контроля анализов крови.
Тамоксифен
За изобретение Тамоксифена была присуждена Нобелевская премия. Не стоит отказываться от его приёма, изучив инструкцию — просто этот препарат наиболее изучен.
При приёме Тамоксифена некоторые пациенты отмечали головокружение днём при его утреннем приёме. Однако, при переносе времени приёма на вечер — дневные головокружения исчезали.
Следующая проблема, иногда (а не всегда) сопутствующая приёму Тамоксифена — гиперплазия эндометрия и маточные кровотечения. Но эти кровотечения могут возникать и без Тамоксифена! В конце концов, даже 3 выскабливания при гиперплазии эндометрия и кровотечении, или даже удаление матки, но без отказа от приёма Тамоксифена — принесёт куда больше пользы в уменьшении риска возврата вашей болезни.
К сожалению, опухоль со временем может привыкнуть к назначенному Вам препарату для гормонотерапии и болезнь может вернуться. Если в арсенале у Вас будут ещё другие лекарства — вам назначат их. Если Вы уже всё попробовали — в резерве останется только химиотерапия. Не отказывайтесь самостоятельно от Тамоксифена. Оставьте это в компетенции Вашего врача.Тамоксифен не желателен при имевших место тромбофлебитах. Если у Вас варикозная болезнь ног — рассмотрите лучше вариант операции (флебэктомия или склерозирование). В конце концов, если сегодня такую операцию Вы перенесёте, то не факт, что вы перенесёте её через несколько лет (а такая необходимость может возникнуть).
Тамоксифен противопоказан при глаукоме. Обязательно скажите своему врачу, если она у Вас есть.
При сопутствующей сердечной патологии частота и степень её усугубления на фоне приёма Тамоксифена была ниже, чем на фоне приёма ингибиторов ароматазы.
У пациенток, которых синтезируется Циклин Д1 — Тамоксифен не «работает».
Анализ на Циклин Д1 можно сдать в лаборатории, тел.8 (812) 439-95-28.
Торемифен
Принципиально — это аналог тамоксифена, но не таблетированный, а в инъекциях — то есть, его невозможно «забыть» принять; он «работает», когда синтезируется Циклин Д1.
Гормонотерапия рака молочной железы (груди) при неудалённой опухоли
Иногда гормонотерапия назначается в неоадьювантном режиме при неудалённой опухоли. На фоне такого лечения положительная динамика — уменьшение опухоли — не должна обольщать пациента в пользу отказа от операции.
Эффект гормонотерапии может быть нестойким, и сегодняшние оптимальные условия для операции — завтра могут быть упущены: опухоль может адаптироваться и начать расти на фоне приёма препаратов, а усугубившаяся сопутствующая патология (например — сердца) — уже не позволит выполнить операцию.
Проблемы, с которыми может столкнуться пациент при гормонотерапии рака молочной железы (груди)
Назначение гормонотерапии — не самая простая задача. Главное — не назначайте её себе сами и не выбирайте сами себе препараты. Грамотный химиотерапевт всё равно разбирается в этом лучше чем Вы. Вы должны просто информировать его о всех своих сопутствующих проблемах и довериться его решению.
Для проведения гормонотерапии есть оригинальные препараты и дженерики. Стоимость оригинальных препаратов не всегда неподъёмна. Информация об аптеках, легально продающих препараты для гормонотерапии находится ЗДЕСЬ.
Я был свидетелем фактов, когда в одном онкологическом учреждении Санкт-Петербурга назначение гормонотерапии и перевод пациентов с одного препарата на другой (это называется смена линии гормонотерапии) определялось не медицинскими показаниями (прогрессия заболевания на фоне лечения), а истечением срока годности лекарств, купленных руководителем учреждения без учёта потребности в них (вероятно, мотивированного на покупку другими причинами). Иными словами — пациентам давали только те препараты (бесплатно, по полису ОМС), у которых выходит срок годности (нарушая онкологические правила назначения гормонотерапии). В этом же учреждении (когда руководитель не обеспечил закупку препаратов в должном количестве и когда лекарства для гормонотерапии закончились уже в ноябре) — пациентам в декабре (при выявленных метастазах в кости) не назначали лечение, а рекомендовали пройти дополнительные контрольные обследования через 3 месяца (когда препараты уже появятся по закупкам нового года).
| Мы стараемся обеспечить всем нашим пациентам консультацию грамотного химиотерапевта, мотивированного при назначении гормонотерапии только потребностями пациента, а не другими причинами. |
Дополнительно о гормонотерапии Вы можете прочитать ЗДЕСЬ.
Чиж Игорь Александровичзаведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Если информация нашего сайта была Вам полезна — пожалуйста, оставьте свои отзывы о нём и рекомендации в интернете для других пациентов.
Источник: https://breast-surgery.ru/gormonoterapiya-raka-molochnoy-zhelezy
Гормональная терапия рака молочной железы и ее побочные эффекты

Большая часть женщин с раком груди заболевает гормонально-зависимой онкологией. Это означает, что под влиянием эстрогена клетки рака усиленно растут и размножаются. Поэтому гормонотерапия при раке молочной железы является важным и эффективным направлением в лечении болезни.
Что такое гормонотерапия
Молочная железа является гормонозависимым органом, гормоны влияют на ее клеточные процессы. Раковая опухоль образуется из мутировавших клеток, которые не уничтожаются иммунной системой.
Когда в клетках рака после мутации сохраняются рецепторы к женским половым гормонам, последние провоцируют рост и размножение опухоли. Гормональная терапия направлена на устранение влияния гормонов на раковую опухоль.
Такое лечение будет уничтожать злокачественное образование.
Показания к проведению
Перед назначением гормональной терапии рака проводится биопсия. Забранный материал подвергается иммунногистохимическому анализу, по результатам которого определяется чувствительность клеток онкологии к гормонам. Различают 4 варианта результата исследования:
- Устанавливается, что клетки рака чувствительны к эстрогену и прогестерону. Терапия гормонами назначается и эффективна в 80 % случаев.
- Опухоль сохранила только прогестероновые или эстрогеновые рецепторы. Такой результат также является основанием для назначения гормонотерапии.
- Исследование показывает низкий уровень рецепторов или их полное отсутствие. В таком случае терапия гормонами эффективна в 11 % случаев.
- Неинформативный анализ констатируется, когда в биоптат не попали атипичные клетки.
При отсутствии данных о содержании рецепторов эстрогенов (РЭ) или прогесторена (РП) учитываются косвенные признаки гормональной чувствительности. К ним относят постменопаузальный возраст, продолжительное “мягкое” течение болезни, преимущественно костные метастазы.
При обнаружении гормонально-чувствительной опухоли гормонотерапия будет применяться после хирургического удаления новообразования. Это позволит остановить деление возможно оставшихся раковых клеток и обеспечить их отмирание, что существенно снижает риск рецидива онкологии.
Доказано, что у пациенток с эстрогенопозитивным раком груди, которым проводилось гормональное лечение в течение 5 лет, значительно снизились случаи рецидива патологии.
Основные показания к применению гормональной терапии:
- Инвазивный рак (проводится до применения других терапевтических методов для уменьшения размера новообразования).
- Профилактика заболевания при высоком риске патологии.
- Уменьшение вероятности рецидивирующего рака.
- Рак с метастазами.
- Профилактика рака у женщин, ранее вылечивших онкологию медикаментозными способами на ранней стадии.
Особенности лечения
Когда предполагается применение химиотерапии, операции, радиоволнового облучения, гормональная терапия проводится в последнюю очередь. Кроме того, гормональное лечение осуществляется на последних стадиях болезни, когда удаление опухоли не проводится.
Гормонотерапия выполняется перед хирургическим вмешательством, когда опухоль имеет значительные размеры (более 2 см). В таком случае применение гормональных препаратов позволяет уменьшить ее размеры.
При назначении гормональных средств учитываются:
- стадия патологии;
- предыдущие способы терапии;
- возраст пациентки (пременопаузальный или постменопаузальный период);
- наличие хронических болезней;
- гормональная зависимость опухоли.
Виды гормонотерапии
Выделяют 3 вида гормональной терапии:
- Адъювантная.
- Неоадъювантная.
- Лечебная.
Адъювантная имеет профилактические цели. Она заключается в применении гормональных препаратов после удаления опухоли с целью уничтожения микрометастаз за пределами первичного опухолевого очага.
Также она позволяет избежать возобновления рака в случае, когда часть клеток после удаления опухоли попала в кровоток. Для пациенток раннего и среднего репродуктивного возраста при раке, имеющем хорошую чувствительность к эстрогенам, лечение может быть ограничено гормонотерапией.
Применение препаратов нацелено подавить функцию яичников. Длительность такой терапии 5–10 дней.
Неоадъювантное лечение проводится до оперативного вмешательства. Его продолжительность составляет от 3 до 6 месяцев. Оно нацелено на уменьшение опухоли до размеров, позволяющих провести удаление новообразования. Такое лечение также позволяет уменьшить опухоль для проведения органосохраняющей операции, а не мастэктомии.
К лечебной терапии гормонами прибегают при опухоли больших размеров, которая не подлежит удалению хирургическим путем. Лечение способно уменьшить размер образования, улучшить качество жизни пациентки и увеличить ее продолжительность.
Кроме того, в рамках гормонального лечения нередко проводят удаление яичников. Это связано с тем, что яичники являются источником выработки эстрогена. Хирургическое удаление проводят женщинам до менопаузы. Для нерожавших женщин используют медикаментозное блокирование функции органов. Впоследствии после прекращения лечения функционирование органа может быть восстановлено.
Побочные эффекты
Выделяют общие побочные реакции, характерные для гормональной терапии:
- набор веса;
- сухость слизистых (в том числе влагалища);
- тошнота и рвота;
- отеки;
- ранний климакс.
Прекращение менструаций может иметь обратимый характер. Это значит, что после окончания терапии гормонами менструальный цикл может возобновиться.
Это касается женщин, чей цикл был регулярный, а возраст не предполагает наступления менопаузы в ближайшее время. Средний возраст, после которого наступает климакс, – 51–52 года.
Поэтому если у женщины приближается период менопаузы, гормоны могут спровоцировать ее преждевременное наступление.
Набор веса является следствием проведения химиотерапии. Так как гормонотерапия в большинстве случаев назначается после химиотерапии, то ошибочно увеличение массы тела относят к следствию приема гормональных. Причем предпосылками к набору веса могут быть уменьшение физической активности, изменение метаболизма из-за прекращения месячных и т. д.
Изменение микрофлоры влагалища напрямую связано со снижением показателя эстрогенов. Это приводит к созданию условий для распространения грибка (кандидоза). При этом больная наблюдает зуд в промежности, неприятный запах выделений.
Тошнота и рвота могут наблюдаться в течение 1–2 первых недель терапии. Потом неприятные симптомы проходят.
Среди редких и опасных осложнений после приема Тамоксифена называют образование тромбов, инсульт, нарушение репродуктивной функции,токсичность для печени, проблемы со зрением.ИА вызывают менее серьезные побочные эффекты: расстройство желудка, повышение уровня холестерина, скованность или болезненность суставов, потенциальное снижение прочности костей.
Редкое и опасное (но возможное) осложнение – нарушение функционирования сердечной системы.
Отзывы
«Была опухоль в груди 2-й стадии, делали операцию по удалению рака. После назначены гормоны, подавляющие работу яичников, потому что анализы показали, что опухоль гормоночувствительная.
Пью гормоны уже 3-ю неделю, сначала была тошнота и рвота, после недели прошло. Аппетит немного усилился, стараюсь себя контролировать. Слабость связываю с послеоперационным состоянием.
Больше побочных пока не наблюдала».
Людмила, 40 лет
«В 2013 году перенесла органосохраняющую операцию на правой молочной железе. Прошла 6 курсов химиотерапии. Сейчас пью гормоны, врач говорит что метастаз нет, риск рецидива практически отсутствует. Иногда беспокоят боли подмышками, но это связано с тем, что удалили частично лимфоузлы и часть мышечной ткани».
Мария, 45 лет
Источник: https://mammolog.guru/zabolevaniya-grudi/onkologiya/gormonoterapiya-pri-rake-molochnoj-zhelezy.html
