Экстрасистолия после РЧА сердца
Экстрасистолы после РЧА — нормально ли это
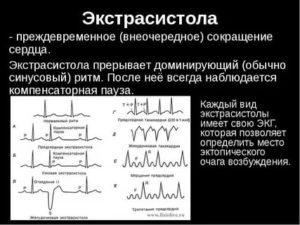
Экстрасистолия — довольно распространенное явление, в процессе которого происходит несанкционированное сильное сокращение всего сердца в целом или его составляющих (экстрасистолы).
Больной при этом ощущает сильный толчок в области грудины, сопровождаемый резкой нехваткой кислорода, приливом крови к лицу и шее, слабостью и чувством нарастающей тревоги.
В результате происходит снижение силы выброса сердцем крови, что нарушает коронарное и мозговое кровообращение.
Если экстрасистолы происходят слишком часто, это может привести к ухудшению функций головного мозга, отягчению других заболеваний сердца, мерцательной аритмии и стенокардии, вплоть до летального исхода. Одним из методов лечения экстрасистол считается радиочастотная абляция, которая призвана устранить данный недуг или снизить частоту его проявления к минимуму.
Экстрасистолы — это внеочередные толковые сокращения сердца. Сократительный процесс объясняется образованием эктопических высокоактивных образований в предсердии, правом и левом желудочках, а также в атриовентрикулярном узле, в то время как по норме подобные образования должны находиться только в границах синусового узла.
В этих образованиях возникают электрические импульсы, которые заставляют сердце сокращаться в процессе диастолы (полное расслабление сердечных мышц), что вызывает внеочередной выброс крови.
Но из-за того, что объем выбрасываемой крови во время экстрасистолы ниже нормального, общий объем кровообращения в течение одной минуты заметно уменьшается.Единичные случаи экстрасистолы могут наблюдаться и среди абсолютно здоровых людей. Статистика показывает, что у большинства людей зрелого возраста (за 45 лет) наблюдаются частые единичные случаи экстрасистол.
Существует некоторая классификация экстрасистол, имеющих разное клиническое значение и степень негативного влияния на развитие сердечных заболеваний:
- По месту образования очагов возбуждения импульса сокращения выделяют желудочковые (более 60% случаев), предсердные (примерно 25% случаев), предсердно-желудочковые экстрасистолы (более 10%), импульс атриовентрикулярного соединения (не более 3%) и самые редко встречаемые экстрасистолы, вызванные главным водителем сердечного ритма — синусовым узлом (менее 1%).
- По частоте ритма сокращения выделяют: парасистолии — образование двух ритмов (экстрасистолического и синусового) в одно и то же время; парные экстрасистолы — импульсы, происходящие подряд друг за другом; залповые — множественные экстрасистолы, сокращения сердца происходят один за другим практически без пауз.
- Аллоритмии — регулярное чередование экстрасистол и нормальных систол в различном порядке: бигеминия — поочерёдное проявление нормального сокращения мышц сердца (систолы) и не нормального — экстрасистолы; тригеминия — две нормальные систолы и одна экстрасистола, происходящие друг за другом; квадригимения — экстрасистола, следующая после каждой третьей обычной систолы.
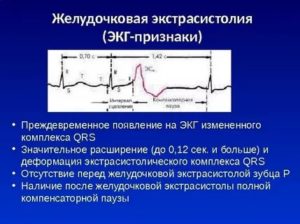
- По времени проявления электросистол разделяют на раннюю, среднюю и позднюю. При электрокардиограмме можно увидеть раннюю экстрасистолу одновременно с Т-образным зубцом (+- 0,1 секунды), среднюю спустя полсекунды и позднюю перед нормальной систолой сердца.
- По тому, как часто возникают аномальные сокращения сердца выделяют редкие экстрасистолы (менее 5 в минуту), средние (от 5 и до 15) и частые (более 15 сокращений в минуту).
- По количеству мест образования активных очагов экстрасистолии бывают монотопные (один очаг) и политопные (2 и более очага возбуждения).
- Этиология экстрасистолий может иметь функциональный генез, а также органический и токсический.
У экстрасистол различной этиологии выделяют отдельные причины их образования.
Причины проявления функциональных экстрасистол:
- нарушение нервной и психической деятельности организма вследствие употребления алкоголя и наркотических веществ, некачественной пищи или отравления химическими веществами различного характера;
- остеохондроз;
- вегетососудистая дистония;
- регулярные физические нагрузки;
- менструация (у женщин);
- стресс;
- частое употребление крепкого кофе.
Функциональные экстрасистолы могут проявляться и у абсолютно здоровых людей в единичном порядке и любом возрасте.
Причины проявления органических экстрасистол вследствие патологии миокарда:
- ишемическая болезнь сердца;
- перикардит (воспаление околосердечной сумки);
- развитие кардиосклероза;
- запущенный миокардит (воспаление миокарда);
- обширный инфаркт миокарда;
- легочное сердце и другие заболевания бронхолегочной системы;
- кардиомиопатия;
- острая сердечная недостаточность;
- врожденные и приобретенные пороки сердца;
- операционное вмешательство.
Токсические экстрасистолии развиваются на фоне чрезмерного употребления различных лекарственных препаратов, аэробного проявлении аллергии или отравления различными химическими газообразными веществами.
Что такое радиочастотная абляция (РЧА)
Операция радиочастотной абляции, или как ещё называют данный процесс — «прижигание сердца» — радикальный современный метод лечения сердечных заболеваний с различной степенью нарушения ритма.
В основе данной методики лежит радиочастотное воздействие на патогенный участок ткани, который зарождает внеочередной импульс (очаг) с последующим его удалением. Простыми словами, во время РЧА происходит повреждение пути дополнительного импульса, в то время как пути нормального сердечного сокращения остаются в здоровом состоянии.
Помимо лечения экстрасистолии, радиочастотная абляция показана при таких заболеваниях, как:
- мерцательная аритмия;
- сердечная недостаточность;
- желудочковая и наджелудочковая тахикардии;
- ВПВ Синдром (врожденная патология проходящей системы).
Назначение РЧА происходит в плановом порядке после полной диагностики и обследования больного и выявления противопоказаний к операции, таких как острый инфаркт и острый инсульт, воспалительные процессы, лихорадка, анемия и почечная недостаточность.
Перечень обследований и диагностических мер перед операцией:
- Общие анализы.
- ЭКГ и ЭКГ по Холтеру.
- Анализ на свёртываемость крови.
- ЧПЭФИ — локализация очагов посредством чрезпищевого электрофизиологического исследования.
- Коронароангиография (КАГ) для пациентов с ИБС.
- ЛОР.
- Стамотолог.
- Уролог или гинеколог (в зависимости от пола пациента).
- Анализ крови на вирусные инфекции, гепатит, ВИЧ.
Сама операция происходит в несколько этапов:
- комбинированный наркоз — в область бедренной артерии или вены паховой области применяется местный анестетик и вводится катетер с седативным препаратом;
- через проводник (интродьюсер) в сердечную полость вводится зонд для визуализации состояния тканей и локализации очагов;
- далее происходит эндоваскулярное электрофизиологическое исследование (ЭФИ). На различные участки тканей воздействуют электроды через интродьюсеры, и если ЧСС при этом не изменилась, значит этот участок не нуждается в прижигании;
- после обнаружения активных очагов их подвергают радиочастотной абляции (полному разрушению);
- после операции врач-кардиолог наблюдает за сердечным ритмом пациента с целью исключения пропуска активного очага.
В процессе операции радиочастотной абляции блокируются или удаляются вовсе очаги, вызывающие внеочередные сердечные импульсы.
Данная хирургическая операция, как и любое вмешательство извне, требует от пациента соблюдение определенных рекомендаций в реабилитационный период:
- соблюдение режима покоя;
- постоперационная диета;
- режим принятия рекомендованных лекарственных препаратов;
- наблюдение о врача-кардиолога;
- исключение провоцирующих аритмию веществ (алкоголь, крепкий чай и кофе, кофеиносодержащие продукты и напитки.
В 7-10% случаев после проведения операции РЧА экстрасистолы могут проявляться вновь. Их частота зависит от соблюдения рекомендаций врача.
Единичные, и даже повторяющиеся экстрасистолы могут абсолютно ни о чём не говорить. Такое проявление внеочередных импульсов чаще всего носят функциональный характер и практически никак не связаны с произведенной радиочастотной абляцией.
В очень редких случаях частые внеочередные импульсы могут быть связаны с образованием нового очага возбуждения.
Так как после операции врачи на протяжении 20-30 минут контролируют сердечный ритм на наличие экстрасистол, возбуждение старого (не удалённого) очага практически полностью исключается.
Источник: https://cardio03.ru/raznoe/ekstrasistoly-posle-rcha.html
Экстрасистолы после рча — Все про гипертонию

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Операция на сердце прежде всего проводится для того, чтобы спасти жизнь человеку, имеющему тяжелую патологию данного органа. Хирургическое лечение сердца проводится лишь в крайнем случае, поэтому при принятии решения об операции кардиохирург должен тщательно обследовать пациента, а также оценить риск, связанный с оперативным вмешательством.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Радиочастотная абляция, или РЧА — это одна из востребованных операций в кардиохирургии. Ее назначают людям, которые имеют осложненную мерцательную аритмию. Процедура относится к малоинвазивным методам лечения, ведь для ее проведения на грудной клетке пациентов нужно сделать лишь несколько проколов. За ходом выполнения РЧА следят под непрерывным контролем рентгенографа.
Показания и противопоказания
К показаниям к проведению процедуры относят:
- мерцательную аритмию предсердий;
- желудочковую и наджелудочковую тахикардию;
- кардиомегалию;
- сердечную недостаточность;
- синдром WPW.
Однако радиочастотная абляция не проводится, если у пациента диагностированы следующие нарушения:
- острые инфекционные процессы;
- эндокардит;
- декомпенсированная сердечная недостаточность;
- тромбоз сосудов сердца;
- острая форма инфаркта миокарда;
- аллергия на рентгеноконтрастное вещество;
- стенокардия;
- нарушение водно-электролитного баланса;
- гипертония третьей степени;
- аневризма сердца;
- железодефицитная анемия;
- общее тяжелое состояние.
Суть метода
Радиочастотная абляция сердца — это вмешательство, которое проводится с целью устранения аритмии.
Для нормализации ритма сердца его участок, провоцирующий аритмию, прижигается, из-за чего создается АВ-блокада. Область сердца, на которой было выполнено прижигание, блокирует прохождение импульса.
При этом функции сердечной ткани, которая прилегает к образовавшемуся при РЧА рубцу, не нарушаются, а аритмия прекращается.
Прежде чем принять решение об РЧА, пациент должен быть тщательно обследован. Все люди, имеющие мерцательную аритмию или другие виды нарушения ритма, должны пройти электрофизиологическое исследование сердца.
Это процедура, суть которой заключается в регистрации биологических потенциалов с внутренней поверхности сердца. Для ее выполнения применяются электроды-катетеры, подсоединенные к регистратору.
Также исследование сердца перед операцией включает:
- электрокардиографию, в том числе и суточный мониторинг;
- эхокардиографию;
- лабораторные анализы крови;
- магнитно-резонансную томографию сердца.
Не менее чем за 8 часов до РЧА пациенту нельзя принимать пищу и медикаменты. Радиочастотная абляция проводится с введением комбинированной анестезии: сперва пациенту вводят анестетик местно, а затем внутривенно. После этого приступают к проведению РЧА:
- Специальный катетер проводится через сосуд к сердцу. Он позволяет снять необходимую информацию о состоянии сердца и обеспечить мониторинг процедуры.
- Пациенту устанавливаются зонды-электроды, которые обеспечивают беспрерывную кардиостимуляцию и стимуляцию левого желудочка. В переднесептальной области правого предсердия устанавливается абляционный электрод.
- На этом этапе РЧА исследуется функционирование пучка Гиса: для этого осуществляется многократная перестановка электродов и высокочастотное воздействие на источник аритмии. Воздействие осуществляется при температуре около 60 градусов.
- После создания АВ-блокады необходима временная электростимуляция. Если нормальный ритм является стабильным, абляция сердца заканчивается, однако при необходимости пациенту может имплантироваться водитель ритма.
РЧА при мерцательной аритмии длится до 6 часов. Кроме радиочастотной, существуют и другие виды абляции:
- криодиструктивная;
- лазерная;
- ультразвуковая.
Однако абляция сердца с созданием АВ-блокады, судя по отзывам пациентов, считается наиболее безопасным способом лечения мерцательной аритмии.
В ходе операции могут возникнуть такие осложнения:
- кровотечение в месте установки катетера;
- разрыв сосуда, в который вставлялся катетер;
- повреждение миокарда;
- сбой в функционировании электрической системы, усугубляющий аритмию;
- тромбоз, повышающий риск смерти;
- сужение легочных вен;
- поражение почек рентгеноконтрастом.
Риск осложнений после операции повышается у диабетиков, а также у людей старше 75 лет.
Реабилитация
Радиочастотная абляция, несмотря на свою малоинвазивность, требует восстановительного периода. Человек, перенесший РЧА, должен следовать всем рекомендациям кардиохирурга, ведь только так можно ограничить риск возникновения осложнений. После операции человек может ощутить боль в месте прокола сосуда. Если она не прошла через полчаса после вмешательства, об этом нужно сказать врачу.
Период послеоперационной реабилитации длится несколько месяцев. После РЧА пациенту показан прием противоаритмиков:
Если человек принимал противоаритмики и до абляции, он продолжает их прием и в послеоперационном периоде. В первые несколько дней после вмешательства пациент соблюдает постельный режим. В начале послеоперационного периода важно контролировать ритм сердца и артериальное давление человека. Чтобы предупредить повторное возникновение аритмии, пациенту следует:
- Ограничить употребление соли.
- Отказаться от алкоголя и кофе.
- Соблюдать лечебную диету.
- Не заниматься противопоказанными видами спорта.
Если пациенту был вживлен электрокардиостимулятор, врач расскажет, каким рекомендациям нужно следовать, чтобы устройство работало без перебоев. Если человек не будет следовать рекомендациям врача в послеоперационном периоде, ритм сердца вновь нарушится.
Абляция сердца имеет такие плюсы:
- короткий послеоперационный период;
- высокую эффективность;
- отсутствие шрамов и рубцов после вмешательства;
- отсутствие негативного влияния на другие органы.
Стоимость процедуры напрямую зависит от ее сложности.
Прижигание сердца при аритмии
- 1 Что такое радиочастотная аблация?
- 1.1 Показания к оперативному вмешательству
- 1.2 Противопоказания к проведению операции
- 2 Подготовка к операции
- 3 Диагностические мероприятия
- 4 Как проходит операция?
- 5 Риск осложнений
- 6 Период восстановления после радиочастотной аблации при аритмии
Одним из радикальных способов восстановления нормальной работы сердца является РЧА при мерцательной аритмии. Методика основана на «прижигании» пораженных тканей сердца, что способствует восстановлению сердечного ритма. Но у процедуры есть противопоказания, ряд осложнений. Не менее важны сведения о восстановлении после операции с соблюдением рекомендаций врача. Подобные знания позволят достичь максимального эффекта от проведенной процедуры.
Что такое радиочастотная аблация?
Операция по устранению аритмии или прижигание сердца производится как искусственная полная блокада с временной стимуляцией работы правого желудочка. Для этого предварительно устанавливаются эндокардиальные электроды. Преимущества:
на
- минимальный травматизм;
- небольшая длительность операции (до 6-ти часов);
- короткий реабилитационный период (до 4-х дней);
- малая болезненность;
- отсутствие шрамов и рубцов.
Показания к оперативному вмешательству
Радиочастотная абляция применяется при недостаточном или отрицательном результате лекарственной терапии, проявления побочных эффектов, невозможности проведения медикаментозного лечения из-за противопоказаний, тяжелые поражения сердца с риском остановки. Операция на сердце проводится при следующих нарушениях:
- Мерцательная аритмия, то есть нарушение ритма предсердий.
- Разновидности тахикардии:
- желудочковая с учащением пульсации;
- наджелудочковая;
- предсердная.
- Хроническая сердечная недостаточность — плохое кровообращение.
- Тахиаритмия — учащенная пульсация с нарушением ритма.
- Кардиомегалия — увеличение размеров сердца.
- Тахисистолия — сердечные сокращения высокой частоты.
- Фибрилляция предсердий — разница ритмов предсердий и желудочков.
- Синдром Вольфа-Паркинсона-Уайта — врожденные сбои, сокращение сердечных желудочков в аномальном ритме.
- Недостаточность пульса при снижении или увеличении сердечного ритма.
Противопоказания к проведению операции
Не рекомендуется проведение операции при тяжелом состоянии пациента, обусловленном процессами патологии.
Решение о проведении оперативного вмешательства принимается врачом-кардиологом после диагностики. При обнаружении патологий, хронических заболеваний в стадии обострения процедура откладывается до нормализации общего состояния. Лечение аритмии сердца радиочастотной абляцией противопоказано при следующих заболеваниях и состояниях:
- сердечные патологии в острой фазе (в стадии обострения) — ишемическая болезнь, инфаркт миокарда, инсульт, кардиомиопатия, гипертония;
- бронхолегочные заболевания в стадии обострения — бронхиальная астма, дыхательная недостаточность;
- патология кроветворной системы — анемия, плохая свертываемость крови;
- воспалительные процессы органов ЖКТ;
- почечная недостаточность;
- эндокринные нарушения, сахарный диабет;
- онкологические процессы;
- инфекционные заболевания, высокая температура тела;
- повышенная чувствительность к йоду.
Подготовка к операции
Радиочастотная абляция — операция планового порядка. Пациент госпитализируется в стационар за 2—3 дня до вмешательства. Подготовка к операции проводится в несколько этапов:
- Останавливается прием антиаритмических и сердечных препаратов (за несколько дней до процедуры). При сопутствующих заболеваниях перерыв время отказа согласовывается с врачом.
- За 12 часов до процедуры прекращается прием пищи. Проводится очистка кишечника.
- Освобождаются от волос зоны, через которые будет вводиться катетер (пах и подключичная область).
Диагностические мероприятия
Диагностика состояния сердца включает все необходимые анализы и обследования.
Абляция сердца проводится после осмотра пациента кардиохирургом, изучения истории болезни, симптомов и проявлений заболевания.
Необходимость специфических обследований сердечно-сосудистой системы и всего организма определяется лечащим врачом с учетом результатов общих исследований.
Для оценки состояния больного и оценки возможных рисков вмешательства осуществляются следующие диагностические мероприятия:
- общие анализы (кровь, моча);
- биохимический анализ крови (определяет нарушения в органах и степень поражения);
- анализ крови, определяющий группу и резус-фактор;
- анализ крови на наличие инфекционных заболеваний (ВИЧ, гепатиты, сифилис);
- анализ свертываемости крови;
- электрокардиограмма (регистрирует состояние сердечной мышцы, ритм сокращений);
- эхокардиограмма (для оценки работы сердца, кровообращения, давления в легочной артерии);
- электрокардиография методом Холтера (длительное отслеживание работы сердечного ритма портативным прибором);
- эхокардиоскопия (ультразвуковое обследование всего сердца);
- чреспищеводное электрофизиологическое исследование (диагностика нарушений сердечного ритма при помощи вводимого в пищевод зонда-электрода);
- коронароангиография (исследование кровотока в артериях сердца);
- вентрикулография (рентгенологическое обследование сердца);
- магнитно-резонансная томография (показывает состояние сердца, сосудов и тканей).
Как проходит операция?
Иногда аритмию нельзя вылечить с помощью медикаментов, поэтому рекомендуется эффективный метод РЧА.
Перед операцией врач-анестезиолог проводит обезболивание кожных покровов в местах введения катетера. Седативные препараты вводятся внутривенно. Хирургическое вмешательство происходит под постоянным рентгенологическим контролем. Последовательность действий при операции:
- В заранее подготовленную паховую область или под ключицу вводится катетер (проводник импульсов) с датчиком на конце.
- Через кровеносный сосуд катетер подводится к нарушенному участку.
- Радиочастотный импульс разрушает, прижигает пораженную область, возобновляя проводимость и здоровый сердечный ритм.
- В течение 20-ти минут при стабильных сокращениях сердца и правильной пульсации извлекается катетер.
- На места проколов накладывается ранозаживляющая повязка.
- Сутки пациентом соблюдается постельный режим под наблюдением врачей. При отсутствии негативных реакций больному можно домой.
Риск осложнений
Вмешательство относится к малоинвазивным и хорошо переносящимся пациентами. Абляция при мерцательной аритмии и других сердечных патологиях может иметь негативные последствия в виде следующих осложнений:
- травматических (повреждения клапанов и стенок сердца, пищевода, артерий);
- образование тромбов, закупорка вен, артерий;
- аллергические проявления;
- пневмоторакс (скопление воздуха в плевральной области);
- тампонада сердца (затрудненное кровообращение);
- перикардиальный выпот (скопление жидкости в сердечной области);
- инфекционные проявления (нагноения в области прокалывания);
- нарушения сердечного ритма;
- травматическое поражение нервов шейного сплетения.
Период восстановления после радиочастотной аблации при аритмии
После проведения хирургического вмешательства и при отсутствии негативных реакций организма не требуется применение обезболивающих, антиаритмических препаратов.
Для поддержания здорового сердечного ритма и профилактики повторных проблем сердечно-сосудистой системы необходимо вести здоровый образ жизни.
Важно чай, кофе умеренно употреблять, делать легкие физические упражнения, контролировать психоэмоциональное состояние, регулярно проходить общий медицинский осмотр и врача-кардиолога.
на
Источник: https://gipertoniya24.ru/narodnye-sredstva/ekstrasistoly-posle-rcha/
Что такое радиочастотная абляция сердца. Показания для её проведения, подготовка и ход операции
Радиочастотная абляция сердца (или РЧА) один из самых современных и эффективных способов противоаритмического лечения
Аритмии объединяют большую группу разнообразных нарушений сердечного ритма.
Наиболее распространенными являются:
- трепетание предсердий
- фибрилляция предсердий или мерцательная аритмия
- желудочковая экстрасистолия
- AV-узловая реципрокная тахикардия
- желудочковая тахикардия.
Впервые подобная малоинвазивная операция была успешно выполнена в 80-х годах XX века.
Радиочастотная абляция сердца представляет собой высокоэффективную альтернативу обычному лекарственному лечению антиаритмическими препаратами или травматичной операции на открытом сердце.
Она проводится врачами-аритмологами или кардиохирургами. В условиях операционной под контролем рентгеновского излучения, без использования скальпеля и разрезов на коже.
Основные показания к проведению операции РЧА
Мерцательная аритмия, она же фибрилляция предсердий, и трепетание предсердий. Эти нарушения сердечного ритма занимают 1-е место по встречаемости среди всех видов аритмий. Опасность заключается в увеличении риска инсульта в 5 раз. Такие инсульты сопровождаются большей смертностью и тяжелой инвалидностью пациентов.
РЧА при мерцательной аритмии проводится в случае неэффективности лекарственной терапии и частых срывах сердечного ритма.
Иногда для достижения стойкого клинического эффекта может потребоваться проведение нескольких процедур.
Наиболее часто радиочастотная абляция сердца выполняется при следующих нарушениях сердечного ритма:- AV-узловая реципрокная тахикардия. Абсолютными показаниями к проведению абляции являются резистентность к антиаритмическому лечению или непереносимость медикаментозных препаратов.
- Наджелудочковые или же суправентрикулярные тахикардии это: синусовая, синоатриальная тахикардия по механизму re-entry, предсердная тахикардия. Частота сокращений сердца при этих видах аритмий обычно составляет от 150 и выше ударов в минуту.
- Желудочковая тахикардия наиболее опасный вид аритмии, т.к. она может трансформироваться в фибрилляцию желудочков, которая приводит к остановке сердца. Катетерная абляция показана в случае идиопатической, при отсутствии какого-либо органического заболевания сердца, желудочковой тахикардии из выходного тракта левого желудочка, фасцикулярной тахикардии и в некоторых других ситуациях.
- Синдром Вольфа-Паркинсона-Уайта или WPW-синдром. При этом заболевании в сердце существуют дополнительные пути проведения, по которым распространяется неправильный импульс, приводящий к возникновению AV-узловой реципрокной тахикардии.
Противопоказания к проведению РЧА
Радиочастотная абляция может быть отложена или отменена в случае наличия у пациента следующих противопоказаний:
- аллергия на йодсодержащие препараты, поскольку в сосуды вводится контрастное вещество на основе йода;
- острый инфаркт миокарда или инсульт как геморрагический, так и ишемический;
- наличие внутрисердечных тромбов;
- нарушения свертываемости крови — гипокоагуляция или гиперкоагуляция, тяжелая анемия;
- острые воспалительные заболевания;
- хронические заболевания в стадии декомпенсации — выраженная сердечная, почечная, дыхательная недостаточность;
- инфекционный эндокардит.
Предоперационная подготовка
Перед проведением процедуры радиочастотной абляции пациенту необходимо пройти стандартный перечень обследований:
- общеклинические анализы крови и мочи;
- биохимический анализ крови, коагулограмма;
- определение групповой принадлежности крови и резус-фактора;
- маркеры вирусных гепатитов, ВИЧ;
- реакция Вассермана, т.е. анализ на сифилис);
- электрокардиограмма;
- суточный мониторинг ЭКГ — Холтер-ЭКГ;
- эхокардиография — УЗИ сердца.
Аритмолог может назначить проведение дополнительных диагностических тестов.
Нагрузочной пробы на беговой дорожке или велоэргометре, ФГДС, коронарографии, чрезпищеводной эхокардиографии.
Методика проведения радиочастотной абляции сердца
За несколько дней может потребоваться отмена антиаритмиков и антикоагулянтов, например, Варфарина или Аспекарда.
Накануне больной осматривается анестезиологом, в день проведения процедуры исключается завтрак.
Больному необходимо побрить паховые области с обеих сторон.
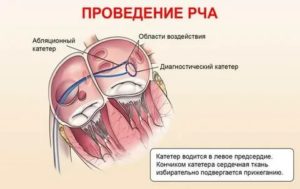
Радиочастотная абляция сердца проводится в рентген-операционной.
- Пациента размещают на операционном столе и подключают к станции мониторинга показателей ЭКГ, давления и насыщения крови кислородом.
- Для введения лекарственных препаратов в вену устанавливается периферический катетер.
- Все проводимые манипуляции врач осуществляет под контролем рентгеновского излучения. Изображение выводится на монитор в операционной.
- Кардиохирург располагается справа от пациента и обрабатывает операционное поле раствором антисептика.
- Затем осуществляет местную анестезию раствором новокаина или лидокаина в паховых областях и выполняет прокол — пункцию бедренной вены.
- Дальнейшие манипуляции проводятся с помощью инструментария малого диаметра, не более 5 мм. Через нижнюю полую вену к сердцу доставляются катетеры.
- С помощью контрастного вещества на йодной основе, например, Омнипака, Ультрависта, Оптирея, Томогексола, врач находит необходимую сердечную зону.
Это могут быть как левое, так и правое предсердие.
Диагностика очагов аритмии
Очаг аритмии диагностируется путем проведения электрофизиологического катетера и построения карты сердечных импульсов.
https://www.youtube.com/watch?v=s5WYkoJhmPs
Если у пациента отсутствуют симптомы аритмии, оператор провоцирует ее возникновение путем введения специальных лекарственных препаратов.
Или Изопротеренолом, или электрическим воздействием на внутреннюю стенку сердца.
При мерцательной аритмии, очаг располагается вокруг устьев легочных вен. При трепетании предсердии или синдроме WPW – в различных участках любого из предсердий.
Радиочастотная абляция осуществляется локальным высокотемпературным воздействием на фокус нарушения ритма. Что приводит к деструкции и омертвению сердечной ткани.
Так прерывается распространение патологических импульсов по миокарду. При абляции также может использоваться лазерная, ультразвуковая энергия или прижигание низкими температурами –криодеструкция.
Завершающие процедуры РЧА
После завершения РЧА оператор выжидает 15–20 минут и снова пытается спровоцировать приступ аритмии. Если аритмия не появляется, операция признается состоявшейся и завершается.
Время проведения абляции строго индивидуально. Как правило, зависит от вида аритмии и индивидуальных особенностей пациента.
При синдроме WPW, AV-узловой реципрокной тахикардии средняя продолжительность процедуры составляет около 1 часа. В то время как при мерцательной аритмии может потребоваться до 3–4 часов, а иногда и больше.
Катетеры извлекаются из бедренных сосудов, изредка место доступа зашивается 1–2 швами для остановки возможного кровотечения.На паховые области накладывают стерильную повязку и туго перебинтовывают. После этого пациент переводится в палату.
Возможные осложнения после операции РЧА
Частота неблагоприятных последствия при радиочастотной абляции низка и не превышает 2–3%.
Они разделяются на 4 группы осложнений:
- Осложнения, связанные с пункцией и катетеризацией сосудов:
- гематома в пахово-бедренной области
- тромбоз бедренных сосудов
- ложная аневризма
- перфорация стенки вены или артерии
- кровотечение.
- вызванные манипуляциями катетером в сердце:
- травма клапанов сердца
- повреждение стенки сердца
- массивное кровотечение и тампонада
- тромбоэмболия.
- обусловленные самой абляцией:
- атриовентрикулярная блокада
- травма миокарда
- острое нарушение мозгового кровообращения.
- связанные с рентгеновским излучением: ожог, лучевая болезнь. В настоящее время они практически не встречаются ввиду использования современной аппаратуры, а также малого времени лучевого воздействия.
Наиболее часто встречаются местные осложнения со стороны пункции – гематомы, малые кровотечения.
Они не требуют дополнительной терапии и проходят самостоятельно.
Потенциально опасными являются стойкая AV-блокада и тампонада сердца. При которых возникает необходимость повторного экстренного хирургического вмешательства.
Частота их едва достигает 1%, а смертность при РЧА не превышает 0,2%.
Возможно вам будет интересно: Как проводится операция по шунтированию сосудов сердца?
Послеоперационный период
По завершении процедуры больному предписано соблюдение постельного режима в течение 12–24 часов. Необходимо увеличить количество выпиваемой жидкости до 1,5–2 литров воды в день операции, с целью скорейшего выведения контраста.
Болевые ощущения не характерны. Пациента выписывают на следующие сутки или максимум через несколько дней.
На этапе реабилитации, в зависимости от патологии сердечного ритма, в течение 2–4 недель может потребоваться прием антикоагулянтов, антиаритмических препаратов.
Необходимо соблюдать рекомендации по ведению здорового образа жизни, диете, исключению вредных привычек и приему выписанных лекарственных средств.
Через 1 месяц проводится контрольное суточное Холтер-ЭКГ, для подтверждения стойкости достигнутого эффекта.
После завершения операции пациенту назначают постельный режим.
Он должен находится под постоянным наблюдением врачей и мониторингом состояния организма. Через определенные промежутки времени больной должен проходить повторные процедуры ЭКГ.
Первый раз электрокардиография проводится через шесть часов после завершения абляции. Далее через двенадцать часов, и последняя – через сутки.
Также проводится измерение давления и температуры тела.
Сразу после операции у пациента могут быть неприятные ощущения в районе груди и небольшая боль в зоне прокалывания артерий.
Это нормальное послеоперационное состояние. Оно длится не более тридцати минут и проходит без приема каких-либо лекарственных препаратов.
Если дискомфорт нарастает или не проходит через тридцать минут, то необходимо сразу же сказать об этом врачу.
Первые дни после операции пациент может ощущать неритмичное сердцебиение. Однако это очень быстро проходит.Больного могут выписать на следующий день после окончания радиочастотной абляции сердца. Бывали случаи, когда состояние здоровья позволяет человеку выписаться из больницы уже через пару часов после операции.
Если противопоказаний нет и врач допустит выписку пациента сразу после операции, то не рекомендуется садиться за руль автомобиля самому. Лучше, если его кто-то отвезет домой.
Источник: https://MedOperacii.com/sosudy-serdce/radiochastotnaya-ablyaciya-serdca.html
Экстрасистолы сердца после рча – Все про гипертонию
Метопролол имеет большое количество полезных свойств и оказывает на организм антиаритмическое и антиангинальное действие. С помощью препарата удается сделать частоту сокращений сердца реже.
Помимо этого, его применяют для уменьшения возбудимости и сократимости миокарда. Чтобы лечение было максимально эффективным, средство разрешается применять исключительно по назначению врача.
Препарат выпускают в таблетированной форме, причем лекарство может иметь белый или сероватый оттенок.
Также в продаже можно найти таблетки, покрытые пленочной оболочкой, розового или белого цвета. Активным веществом является метопролола тартрат. К дополнительным компонентам относят крахмал, целлюлозу, стеарат магния и т.д.
Также существует метопролола сукцинат. Данный препарат представляет собой кристаллический порошок белого цвета. Он легко растворяется в воде и метаноле, а также умеренно растворяется в этаноле. Цена на метопролол сукцинат невысока – она составляет около 25 руб.
Благодаря применению средства удается уменьшить автоматизм синусового узла, сделать сокращения сердца реже и затормозить атриовентрикулярную проводимость. Прием препарата уменьшает потребность миокарда в кислороде, а также приводит к снижению его возбудимости и числа сокращений.
Средство способствует подавлению стимулирующего действия катехоламинов на сердце, что нередко наблюдается при эмоциональных и физических перегрузках.
Антигипертензивное действие появляется постепенно. Таблетки от давления метопролол начинают действовать к завершению второй недели при курсовом приеме средства. Если у человека имеется стенокардия напряжения, лекарство позволяет уменьшить частоту и степень тяжести приступов.
С помощью средства удается нормализовать ритм сердца в случае мерцания предсердий или развития наджелудочковой тахикардии. Применение препарата при инфаркте позволяет ограничить зону поражения и снизить угрозу появления фатальных аритмий. Это позволяет существенно уменьшить риск летального исхода и предотвратить обострение патологии.
ПОДРОБНОСТИ: Причины кровянистых выделений после полового акта
Средняя терапевтическая дозировка средства позволяет добиться менее сильного воздействия на гладкую мускулатуру артерий и бронхов по сравнению с неселективными бета-адреноблокаторами.
Показания к проведению и период восстановления после РЧА
Операция на сердце прежде всего проводится для того, чтобы спасти жизнь человеку, имеющему тяжелую патологию данного органа. Хирургическое лечение сердца проводится лишь в крайнем случае, поэтому при принятии решения об операции кардиохирург должен тщательно обследовать пациента, а также оценить риск, связанный с оперативным вмешательством.
Радиочастотная абляция, или РЧА — это одна из востребованных операций в кардиохирургии. Ее назначают людям, которые имеют осложненную мерцательную аритмию. Процедура относится к малоинвазивным методам лечения, ведь для ее проведения на грудной клетке пациентов нужно сделать лишь несколько проколов. За ходом выполнения РЧА следят под непрерывным контролем рентгенографа.
К показаниям к проведению процедуры относят:
- мерцательную аритмию предсердий;
- желудочковую и наджелудочковую тахикардию;
- кардиомегалию;
- сердечную недостаточность;
- синдром WPW.
Однако радиочастотная абляция не проводится, если у пациента диагностированы следующие нарушения:
- острые инфекционные процессы;
- эндокардит;
- декомпенсированная сердечная недостаточность;
- тромбоз сосудов сердца;
- острая форма инфаркта миокарда;
- аллергия на рентгеноконтрастное вещество;
- стенокардия;
- нарушение водно-электролитного баланса;
- гипертония третьей степени;
- аневризма сердца;
- железодефицитная анемия;
- общее тяжелое состояние.
