Количество курсов химиотерапии при лимфолейкозе
Лимфолейкоз: лечение, показатели анализа крови, симптомы, причины, стадии и продолжительность жизни
Лимфолейкоз – это злокачественная опухоль, поражающая клетки лимфоидной ткани, из которой состоят лимфоузлы и другие внутренние органы. Согласно международной классификации заболеваний присвоен код по МКБ-10 С91.
Находящиеся в крови клетки – лейкоциты призваны для защиты человеческого организма от заболеваний и формируют иммунитет. При лимфолейкозе анализ крови показывает, что лимфоцит мутировал и изменил строение.
Постепенно накопленные мутированные клетки начинают вытеснять здоровые и, когда превышают количество, отмечается снижение иммунитета.
На последней стадии болезни анализ крови включает 98% нетипичных клеток и 2% здоровых.
Признаки лимфолейкоза
Проявления патологии отмечаются на последней стадии болезни. Но возникают тревожные признаки заболевания, на которые стоит обратить внимание. Симптомы лимфолейкоза:
- воспаление лимфоузлов, которое диагностируется при прощупывании;
- болезненные ощущения в селезенке и печени из-за увеличения размера;
- появление желтушного оттенка кожи;
- признаки анемии: предобморочные состояния, бледная кожа;
- ломота в суставах, слабость;
- частые простудные заболевания.
По статистике, заболеванию подвергаются дети возрастом от 5 лет, а также возможно возникновение у пожилых людей после 70 лет.
Кровь под микроскопом при лимфолейкозе
Медицина не может сказать, каковы причины возникновения патологии. Одна из главных версий – генетическая предрасположенность.
На генетическом уровне в хромосомах лимфоцитов происходит бесконтрольное деление и рост. Предрасположенность, передающаяся по наследству, зафиксирована при хроническом лимфолейкозе.
Ученые выяснили, что в семьях со случаями болезни риск заболевания родственников увеличивается в 6 раз.
Выделяют 2 формы лимфоидного лейкоза: острую и хроническую.
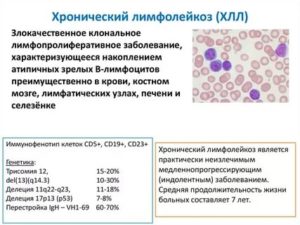
Хронический лимфолейкоз
Хронический лимфатический лейкоз – это процесс, при котором нарушается b-клеточный круговорот лимфоцитов. Изменённые лимфоциты воспроизводятся, не погибают и накапливаются в органах. Создаваемые антитела не выполняют защитную функцию.
Распространённость ХЛЛ составляет третью часть заболеваний. В 90% случаев болезнь развивается после 50 лет, при этом мужчины болеют чаще в 2 раза. Причины возникновения заболевания: наследственность, иммунитет, нарушения на генетическом уровне. Для хронического лимфолейкоза характерно развитие иммунодефицита, который повышает чувствительность к вирусам и порождает опухолевые клетки.
Виды и стадии заболевания
Классификация форм хронического типа:
- Доброкачественный лимфолейкоз характеризуется удовлетворительным состоянием пациента. Показатели лейкоцитов в крови растут медленно. Продолжительность жизни с момента констатирования болезни составляет 15-30 лет.
- Прогрессирующий лимфоидный лейкоз начинается так же, как и доброкачественный. Однако повышение лейкоцитов в крови наблюдается из месяца в месяц. Отмечается характерный симптом: увеличение лимфоузлов с мягкой консистенцией.
- Спленомегалическая форма характеризуется увеличением селезёнки и выраженными признаками анемии.
- Опухолевый вид ХХЛ характеризуется такой клинической картиной: лимфоузлы увеличены, с плотной консистенцией. Из-за поражения медиастинальных лимфоузлов происходит сдавливание органов. Показатель лейкоцитов в крови около 100 тыс.
- Т-клеточный лимфолейкоз может характеризоваться увеличением лимфоузлов, поражением кожи в виде бляшек, язв и опухоли.
Обследование лимфатических узлов
Выделяют стадии протекания болезни: начальную, развернутую и терминальную. При начальной стадии жалобы отсутствуют. Но с течением времени человек ощущает постоянную утомляемость, слабость, повышенную потливость. В крови количество лейкоцитов превышают 50 тыс., констатируется наличие клеток Боткина-Гумпрехта. Костный мозг характеризуется большим количеством лимфоцитов.
Развёрнутая стадия представляет генерализованное увеличение лимфоузлов, увеличение размеров печени и селезенки. Из характерных признаков: отек лица, анемия, шум в ушных раковинах. При хроническом лимфолейкозе терминальной стадии выражен интоксикационный синдром. Увеличенные лимфоузлы сдавливают ткани, на фоне этого возникает болевой синдром. Развивается бластный криз.
Инфекционные осложнения при ХЛЛ возникают на любой стадии, наиболее часто проявляются в виде лёгочных инфекций.
Помимо доброкачественного течения болезни, хронический лимфоцитарный лейкоз становится причиной развития таких патологий, как волосатоклеточный лейкоз (ВЛЛ) и болезнь Рихтера. ВВЛ – редкая опухоль, поражающая лимфоидные клетки костного мозга, селезенки и крови. Синдром Рихтера – заболевание, при котором происходит развитие крупноклеточного образования – лимфомы.
Лечение
Хронический лимфолейкоз обычно имеет доброкачественный характер. Начальные стадии отличаются отсутствием симптоматики. При большой скорости прогрессирования назначается химиотерапия.
Показаниями к терапии являются такие симптомы: увеличение лимфоузлов, провоцирующих сдавливание внутренних органов, потеря веса и анемические признаки. Выбор терапии основан на 3 факторах: характер болезни, возраст и состояние пациента, наличие сопутствующих осложнений.
В зависимости от возрастной категории, в развитии патологии выделяют пациентов молодого, преклонного и старческого возраста.Используется также метод лучевой терапии. Он эффективен при лечении лимфоузлов, находящихся в локальной зоне.
Острый лимфолейкоз
Острый лимфолейкоз – злокачественный вид поражения кровеносной системы, характеризующийся увеличением количества лимфобластов. Для типичного течения болезни характерно наличие анемии, увеличения лимфоузлов, постоянная кровоточивость, расстройство дыхательной системы и поражение центральной нервной системы.
ОЛЛ – онкологическое образование, которое имеет распространение среди детей дошкольного возраста. У детей наблюдается первичное появление болезни, у взрослых выступает в виде осложнения после хронического лимфолейкоза. Прогнозы выздоровления у ребенка являются неоднозначными, так как патология характеризуется рецидивами.
Причины возникновения
Этиология болезни основана на предположениях ученых о возможных факторах риска. Болезнь возникает из-за образования быстроразмножающихся клеток. Генетические нарушения, вызывающие патологические изменения, возникают ещё в утробе матери.
В группу повышенного риска также попадают люди, подвергнутые воздействию радиационных лучей.
Лучевые воздействия от радиотерапии, которыми устранялась опухоль другого вида, или облучение рентгенологическим аппаратом тоже могут способствовать развитию патологии. Риск развития острого лейкоза повышается при контакте беременной женщины с некоторыми группами токсических веществ.
Симптомы
Болезнь характеризуется стремительным развитием и разнообразной симптоматикой. Наиболее часто начало болезни носит симптомы: повышенная и субфебрильная температура, слабость, признаки интоксикации, дискомфорт и ощущение распирания в животе, частые боли. А также кровотечения из носа, отёки ног, появление кожных высыпаний, ноющие суставы.
Группы симптомов формируют синдромы, приводящие к сбою работы внутренних органов:
- анемический синдром – характеризуется субфебрильной температурой, предобморочным состоянием, быстрой утомляемостью;
- гиперпластический – внутренние органы увеличиваются в размере;
- геморрагический – кровоизлияния на кожных участках проявляются в виде мелких точек и крупных бляшек;
- болевой синдром – из-за интоксикации организма ощущается боль и ломота в суставах.
Происходит повреждение костной системы, головного мозга, черепно-мозговых нервов, органов пищеварения, почек. Есть вероятность лейкозной инфильтрация яичников.
Рак может привести также к патологии под названием миелолейкоз, при которой поражаются стволовые клетки костного мозга.
Диагностика
Формулировка диагноза осуществляется с помощью результатов ОАМ и биохимического анализа крови. Обязательный метод исследования – миелограмма. С его помощью берут мазок из костного мозга для дальнейшего исследования.
В крови выявляется повышенное СОЭ, анемия и лейкоцитоз. Результат миелограммы говорит о наличии бластных клеток. Чтобы отследить онкологический процесс, назначается спинномозговая пункция.
С помощью этого метода отслеживается состояние нервной системы.
На основании результатов исследования пациенту присваивают группу риска и назначают лечение. УЗИ проводят с целью обследовать селезёнку и печень, отследить размеры и степень поражения. Рентген помогает выявить распространение метастазов.
Дополнительная диагностика осуществляется методом иммунофенотипирования. Он дает возможность определить иммунофенотип бластных клеток опухолевого образования костного мозга. Это помогает достоверно диагностировать патологию, разделить пациентов на группы риска и предупредить возможные рецидивы.
Проводится также дифференциальная диагностика, исключающая все возможные варианты болезней и помогающая поставить правильный диагноз.
Прогноз жизни
Хронический лимфолейкоз – заболевание, не поддающееся лечению, но имеющее удовлетворительный прогноз. Агрессивное течение болезни с возможным летальным исходом составляет 15%.
В других случаях продолжительность жизни составляет 15-20 лет с момента заболевания.
Пациент может жить полноценной жизнью, выполняя при этом клинические рекомендации – систематически обследоваться, соблюдать здоровый образ жизни, наладить питание и исключить алкоголь. Обязательным условием является постоянная диета.
Острый лимфолейкоз имеет большую вероятность неблагоприятных прогнозов. По статистике, дети лучше поддаются лечению. У 70% детей после лечения наступает 5-летний период ремиссии. Взрослые поддаются ремиссии в 40-45% случаев. Детям с диагнозом возможно оформить инвалидность и получать денежное пособие.
Если своевременно начать лечить заболевание у детей, есть вероятность полного выздоровления. Для взрослых вероятность подобного исхода достаточно низкая.
Источник: https://onko.guru/zlo/limfolejkoz.html
Химиотерапия при лейкозе (лейкемии), в чем польза?

Химиотерапия при лейкозе является основной терапевтической методикой, с помощью которой лечение рака крови проходит с высокой результативностью.
Метод основывается на введении в организм онкологического больного противоопухолевых препаратов, останавливающих дальнейшее развитие или полностью разрушающих злокачественные клетки.
Зачастую химиотерапия становится единственным методом, позволяющим излечить лейкоз и сохранить человеку жизнь.
Химиотерапия при лейкозе, в чем заключается проведение химиолечения, польза и вред процедуры
Интенсивная высокодозная химиотерапия – основополагающая методика, применяемая для лечения всех разновидностей рака крови.
Основные особенности химии при лейкозе заключаются в следующем:
- Чаще всего химиотерапия при лейкемии назначается в виде полихимиотерапии, при которой в кровяное русло одновременно поступают нескольких разновидностей цитостатических препаратов.
- При лейкозе острой формы проведение курсов такой химиотерапии допустимо только в стационарных условиях, а при хроническом недуге возможно амбулаторное лечение с регулярным забором крови для проверочного анализа.
Основная польза химиотерапии заключается в том, что благодаря адекватно проведённым курсам значительно уменьшается объём опухоли кроветворных органов, поэтому их назначают перед тем, как будет проводиться трансплантация костного мозга.
Не следует забывать и о том, что такое лечение способно нанести существенный вред здоровью пациента.
Но развития опасных последствий можно избежать, если во время проведения процедур неукоснительно выполнять все рекомендации химиотерапевта и гематоонколога.
Виды терапии противоопухолевыми препаратами
Химиотерапия при лейкозе проводится посредством применения одного из нескольких способов:
- Пероральное употребление противоопухолевых средств. Этот метод предусматривает употребление противоопухолевых лекарств в домашних условиях, и назначается, в основном, при хронических формах лейкемии.
- Внутривенное введение препаратов. Процедуру проводят амбулаторно или в условиях стационара.
- Интратекальная химиотерапия. Применяется в случае выявления мутировавших клеток в спинномозговой жидкости. Такая химиотерапия при раке крови проводится с помощью инъекций в позвоночный столб.
- Через специальный катетер. В шейную или грудную артерию вводят специальную пластиковую трубку, которая остаётся там до конца лечения. Через неё осуществляется регулярное поступление лекарственных средств в кровоток, что снижает травмирование вен частыми проколами.
- С помощью резервуара Оммайя. Это специфический катетер, вводимый под кожу головы на весь период лечения. Используют его в основном для терапии маленьких пациентов с лейкозом.
Выбор способа химиотерапии, с помощью которого будет проводиться лечение лейкоза у конкретного пациента, является прерогативой специалиста. Врач, исходя из полученных результатов диагностических исследований, характеризующих онкоопухоль крови, подбирает препараты, способные помочь больному, способ их введения, разовую дозу, схему и курс терапии.
Показания к проведению химиотерапии
Несмотря на то, что химиотерапия при лейкозе является основным методом лечения, её проведение требуется не всегда. Причём даже постановка диагноза не всегда служит показанием для начала курсов химиотерапии, т. к. лейкоз в самом начале своего развития не требует проведения каких-либо терапевтических мероприятий.
Лечение лейкоза противоопухолевыми препаратами показано в следующих случаях:
- перед трансплантацией костного мозга.
- если у пациента развивается выраженный синдром опухолевой интоксикации (жар, резкое похудение, ночная потливость, обильная рвота).
- произошло полное поражение гемопоэтических клеток костного мозга, о чём свидетельствуют выраженные признаки аутоиммунной анемии, лейкоцитоза или тромбоцитопении и отсутствие ответа на приём глюкокортикостероидов.
Риски химиотерапии при раке крови
Химиотерапия при лейкозе – основное лечение, применяемое для остановки развития и последующего уничтожения малигнизировавших гемоцитобластов. Противоопухолевая терапия лейкоза с помощью цитостатических препаратов показывает высокую эффективность.
Её постоянно применяют в гематоонкологии несмотря на огромные риски, которые она несёт здоровью, а в некоторых случаях и жизни пациентов, т. к. альтернативы химии в настоящее время не существует.
Самым серьёзным риском химиотерапии является уничтожение цитостатиками не только мутировавших бластов, но и полностью здоровых, нормально функционирующих кровяных телец.
Следствием этого патологического явления, которым всегда сопровождается химиотерапия, становится появление следующего ряда рисков, угрожающих здоровью человека:
- наличие в кровеносных сосудах большого количества тромбов, способных в любой момент оторваться и спровоцировать летальный исход;
- развитие из-за потери лейкоцитарной защиты любых опасных для жизни инфекционных поражений (менингококковая инфекция, туберкулёз, инфекционная диарея, СПИД и др.);
- появление опасных, зачастую фатальных, геморрагических осложнений, среди которых самым жизнеугрожающим считается прорывное внутреннее кровотечение, не поддающееся остановке.
Химиолечение лейкозов в зависимости от стадии онкопроцесса
Лечение химиотерапией острого лейкоза имеет непосредственную связь с этапом развития опасного заболевания:
- Начальный этап. На этой стадии приём химиотерапевтических препаратов считается нерациональным, т. к. отсутствуют научные данные о пользе такого лечения – прогноз жизни остаётся одинаковым, как при проведении химии, так и в её отсутствие.
- Развёрнутая стадия. Пациентам назначаются основные курсы химии, позволяющие нормализовать его состояние и перевести заболевание в стадию длительной ремиссии или достигнуть его полного выздоровления.
- Терминальная стадия. При переходе заболевания в заключительный этап своего развития выздоровление пациента становится недостижимым, поэтому онкобольным с последней, неизлечимой стадией рака крови назначается только паллиативная химиотерапия, при лейкозе, как и при других онкозаболеваниях, её основной целью является купирование мучительной симптоматики и восстановление качества последних месяцев жизни человека.
Лечение химиотерапией хронического лейкоза проводят после перехода его в стадию бластного криза. Оптимальный курс химии, позволяющий достигнуть трёхлетней ремиссии на этой стадии заболевания, продолжается 2 месяца.
Осложнения, последствия и побочные эффекты химиотерапии при лейкозе
Противоопухолевое лечение высокими дозами химиопрепаратов, применяемое для разрушения малигнизировавших гемопоэтических клеток, не проходит для пациента бесследно. Любая химиотерапия при лейкозе сопровождается рядом осложнений и побочных эффектов, провоцируемых разрушающим воздействием противораковых препаратов на обладающие способностью к быстрому делению клетки организма:
- Здоровые элементы крови. Угнетение цитостатическими препаратами нормально функционирующих эритроцитов, лейкоцитов и тромбоцитов приводит к возникновению таких опасных осложнений, как лейкопения, тромбоцитопения и анемия, способных не только ухудшить качество жизни, но и привести к несвоевременной смерти.
- Клеточные элементы, составляющие структуру слизистой пищеварительного тракта. Воздействие на эти клетки цитостатических препаратов провоцирует появление на губах и в ротовой полости множественных язвочек, а также нарушения аппетита, постоянную тошноту, перемежающуюся рвотными позывами и не проходящую диарею.
- Волосяные луковицы. Разрушение этих клеток способно привести к полной потере волос, правда, после того, как будет закончен курс медикаментозного лечения, волосяные луковицы начинают постепенно восстанавливаться.
Ещё одним опасным последствием химиотерапии для мужчин является возможное наступление бесплодия, поэтому пациентам детородного возраста перед началом лечения рекомендуется сдать сперму для замораживания и дальнейшего хранения. У женщин лечение химиотерапией приводит обычно к аменорее (сбоям в менструальном цикле) и появлению признаков менопаузы, вагинальной сухости и приливам.
Самолечение может быть вредным для вашего здоровья. В обязательном порядке необходима консультация специалиста.
С более подробной информацией, Вы можете ознакомиться на нашем сайте onkolog-24.ru.
А также подписывайтесь на Наш канал.
Источник: https://zen.yandex.ru/media/id/5dda6ea0a0b1b111ab33f986/5deb4d752fda8600b03df508
Острый лимфолейкоз (лимфоцитарный): что это такое, симптомы, лечение, анализ крови, химиотерапия, питание, прогнозы на выздоровление

Лимфолейкозом в медицине называют злокачественное поражение лимфатической ткани. Заболевание проявляется в виде изменений структуры лимфоцитов. При несвоевременном лечении прогноз неблагоприятный. Терапия проводится с помощью нескольких методов.
Что такое лимфолейкоз
Среди множества раковых заболеваний выделяют лимфолейкоз. Он проявляется в виде распространения патологического процесса, поражающего лимфоциты. В результате клетки изменяют свою структуру и мутируют в злокачественные.
Особенностью болезни является способность поражения затрагивать костный мозг, лимфоидные ткани и периферическую кровь. При развитии патологического процесса состояние пациента стремительно ухудшается. Измененные клетки проникают в кровоток и распространяются по всему организму, что приводит к сильной интоксикации.
Кроме этого, происходит бесконтрольное деление патологически измененных клеток. Именно поэтому патология имеет стремительное течение.По данным статистики, лимфолейкоз диагностируется у пациентов в возрасте от 35 лет. Широкое распространение заболевание получило в странах Азии.
Классификация
Лимфолейкоз – это болезнь, протекающая в несколько стадий. Каждая из них имеет определенные симптомы, особенности течения. В зависимости от этапа развития патологии определяется курс терапии и устанавливается дальнейший прогноз.
Начальная
Общее состояние пациента не изменяется. По результатам лабораторного исследования крови отмечается увеличение числа лейкоцитов.
Размер органов, участвующих в процессе кроветворения, не изменяются. Используется выжидательная тактика, но больному следует регулярно посещать врача и проходить обследования.
Развернутая
Пациенту требуется лечение. Клинические проявления выражены ярко. Среди основных признаков наблюдаются болезненные ощущения.
При проведении анализа крови устанавливается увеличение количества измененных лейкоцитов.
Терминальная
Достаточно тяжелая стадия развития лимфолейкоза. Среди основных признаков наблюдаются кровотечения и частые инфекционные поражения.
Пациент находится в тяжелом состоянии, что требует незамедлительной госпитализации. Необходим уход и внимательный присмотр специалистами. Используются сильные препараты.
Кроме этого, лимфолейкоз в зависимости от характера своего течения классифицируют на две формы: острую и хроническую.
Острая
Симптомы возникают внезапно и нарастают стремительно. Острый лимфолейкоз чаще всего наблюдается у детей. В результате того, что организм ослаблен, самочувствие ребенка быстро ухудшается.
При несвоевременном лечении возникают серьезные осложнения, возможен летальный исход. Смерть в данном случае наступает в результате нарушения работоспособности многих органов.
Хроническая
Болезнь развивается медленно. На ранних стадиях признаки не проявляются или незаметны. Курс терапии достаточно продолжительный.
Хроническая форма лимфолейкоза отмечается чаще у взрослых. Отличительной чертой течения болезни является то, что она может протекать несколько лет и не сопровождаться симптомами. Лечение при этом не проводится. Специалист использует выжидательную тактику.
В медицине хронический лимфолейкоз разделяют на несколько видов в зависимости от особенностей течения заболевания.
Доброкачественная
Клинические проявления нарастают постепенно, на протяжении нескольких лет. Трудоспособность пациента не нарушается. В некоторых случаях патология выявляется случайно при проведении лабораторного исследования крови.
Зачастую лечение не проводится. По данным статистики, применение лекарственных препаратов или использование иных методов терапии может не понадобиться до конца жизни.
Прогрессирующая
Также носит название классической. Патологический процесс в данном случае постепенно распространяется и поражает здоровые клетки. Признаки также нарастают по мере развития болезни.
Среди симптомов наблюдается увеличение лимфатических узлов. Они на ощупь становятся мягкими, эластичными. Применение цитостатиков требуется в том случае, когда клинические проявления становятся достаточно интенсивными.
Опухолевая
Данная форма получила свое название в результате увеличение лимфатических узлов, из-за чего они становятся похожи на опухоль. Также происходит увеличение миндалин. С течением времени они смыкаются друг с другом.
Симптомы интоксикации носят слабо выраженный характер. В некоторых случаях, особенно на первых стадиях, признаки заболевания легко спутать с проявлениями других патологий.
Костномозговая
Проявляется стремительно прогрессирующей панцитопенией. При этом происходит полное или частичное замещение зрелыми лимфоцитами.
При проведении диагностики не обнаруживается увеличение лимфатических узлов. Также размеры органов, участвующих в процессе кроветворения, остаются в неизменном виде.
Пролимфоцитарная
Симптом нарастает стремительно, селезенка и печень увеличиваются в размерах. Также наблюдается увеличение периферических лимфатических узлов.
Полимофоцитарная форма требует незамедлительной медицинской помощи, так как на фоне быстрого ухудшения состояния возникает нарушение работоспособности отдельных органов.
Хронический лимфолейкоз с парапротеинемией
Признаки заболевания схожи с другими формами лимфолейкоза. Но при этом сопровождаются моноклональной гаммапатией.
Состояние пациента на ранних этапах развития заболевания остается стабильным. По мере распространения патологического процесса общее самочувствие значительно ухудшается.
Волосатоклеточная
Свое название данная форма получила в результате того, что в патологическом процессе участвуют лимфоциты, имеющие в своем строении волоски небольшого размера.
Среди симптомов, в первую очередь, наблюдается умеренная или выраженная цитопения. Лимфатические узлы не изменяются, но происходит увеличение селезенки и печени. Клиническая картина может полностью отсутствовать, особенно на ранних этапах.
Но в отдельных случаях симптомы заболевания становятся причиной возникновения осложнений инфекционного характера, что приводит к летальному исходу.
Т-форма
Устанавливается в редких случаях диагностики лимфолейкоза. Особенностью данной формы является поражение глубоких слоев эпидермиса и кожной клетчатки.
По результатам лабораторного исследования крови устанавливается лейкоцитоз в различной степени, анемия и нейтропения.
Причины
Множество проведенных исследований в области онкологии не позволили специалистам установить истинных причин лимфолейкоза.
На основе статистических данных ученые выявили ряд провоцирующих факторов. К ним, прежде всего, относится генетическая предрасположенность и вирусные заболевания.
По мнению специалистов, увеличить вероятность развития болезни может воздействие химических и токсических веществ. Провокаторами лимфолейкоза могут стать и такие факторы, как хромосомные мутации, ионизирующее излучение, длительное применение препаратов группы цитостатиков.
Патогенез лимфолейкоза заключается в изменении процесса выработки кроветворных клеток, и генетический код меняется. В результате происходит их бесконтрольное деление.
Иммунная система человека перестает справляться с нагрузкой, а патологически измененные клетки проникают в костный мозг, селезенку и печень.
Анализ крови
Исследование крови является основным методом диагностики. Анализ позволяет установить число лейкоцитов и выявить их превышение.
При изучении под микроскопом определяется наличие характерных изменений иммунофенотипа лимфоцитов.
Тонкоигольная биопсия лимфатических узлов, селезенки и костного мозга используется для установления наличия раковых клеток.Процедура болезненна и выполняется при использовании анестезии. Полученный биопат направляют в лабораторию для изучения.
УЗИ
Исследования при помощи ультразвукового аппарата помогают выявить увеличение внутренних органов.
Процедура полностью безболезненна и позволяет быстро получить достоверные данные.
Рентген
Рентгенологическое исследование назначается пациентам с целью установления наличия изменений костной ткани. Процедура позволяет установить локализацию и распространенность патологического процесса.
В качестве дополнительных методов исследования специалист назначает компьютерную и магнитно-резонансную томографию. Только после изучения всех результатов диагностических мероприятий устанавливается точный диагноз и назначается курс терапии.
Методы лечения
При установлении лифолейкоза терапия может осуществляться различными способами в соответствии с формой и стадией развития заболевания.
Методика подразумевает применение специальных препаратов, в состав которых входят особые антитела. Они оказывают негативное воздействие на раковые клетки, уничтожая их.
Преимуществом биологической терапии является меньшее количество побочных эффектов, в отличие от химиотерапии. Но используемые препараты отличаются высокой стоимостью.
Лучевая терапия
Уничтожение патологически измененных клеток осуществляется с помощью радиации. Методика не является основным способом лечения лимфолейкоза, а назначается перед и после хирургического вмешательства.
Недостатком лучевой терапии является наличие множества побочных эффектов.
Химиотерапия
Методика также направлена на уничтожение раковых клеток. Осуществляется путем применения противоопухолевых препаратов.
Химиотерапия является одним из самых распространенных способов лечения раковых заболеваний, но имеет большое количество побочных эффектов.
Пересадка костного мозга
Трансплантация при установлении лимфолейкоза считается одним из самых надежных методов терапии. Она позволяет добиться пожизненной ремиссии, но не назначается пациентам пожилого возраста.
Для пересадки используют донорский материал. В некоторых случаях наблюдается отторжение, что может привести к серьезным последствиям.
Хирургическое вмешательство
Операция по удалению лимфатических узлов назначается в случаях, когда они сдавливают кровеносные сосуды и нервные окончания. Способов резекции лимфоузлов существует несколько, и их выбор зависит от индивидуальных особенностей организма пациента.
На ранних стадиях развития лимфолейкоза может использоваться симптоматическая терапия. Главной целью при этом является не лечение, а купирование симптомов, которые могут стать причиной летального исхода. К ним относятся переливания крови или тромбоцитарной массы, дезинтоксикационная терапия.
При проведении лечения пациенту так же следует правильно питаться. Из рациона необходимо исключить жаренную, жирную, острую и соленую пищу. Ежедневно следует употреблять свежие фрукты и овощи.
Осложнения
Отсутствие терапии при лимфолейкозе становится причиной возникновения ряда осложнений. К ним относятся инфекционные поражения, анемия, нейролейкемия.
У пациентов наблюдаются снижение слуха, почечная недостаточность. Если человек длительное время не получал лечения, наступает летальный исход. Именно поэтому не следует откладывать поход к врачу при возникновении неприятных симптомов.
Прогноз
После проведения терапии пациент в течение трех месяцев должен наблюдаться у врача. Дальнейший прогноз на выздоровление определяется на основе активности болезни.
Если лимфолейкоз носит агрессивный характер и сопровождается нарастающими симптомами, летальный исход наступает в течение двух лет. Улучшение общего состояния отмечается в 70% случаях.
Но добиться полного излечения затруднительно. Даже после проведенного лечения средняя продолжительность жизни составляет около десяти лет.
Профилактические меры
Правил профилактики, направленных на исключение развития лимфолейкоза, как универсального метода лечения, не существует.
Снизить вероятность возникновения заболевания можно с помощью соблюдения общих мер. Специалисты рекомендуют:
- Вести здоровый образ жизни. В первую очередь нужно отказаться от курения и употребления спиртных напитков. В состав табачного дыма и алкоголя входят канцерогенные вещества, негативно влияющие на организм.
- Полезно заниматься спортом и правильно питаться.
- Исключить воздействие ионизирующего излучения. По мнению ученых, подобное влияние на организм может спровоцировать развитие злокачественных заболеваний.
- Избегать стресса и неврозов.
- Поддерживать иммунитет. В осенний и весенний периоды рекомендуется принимать поливитаминные комплексы.
- Исключить влияние химических и токсических веществ на организм. При работе на вредном производстве следует пользоваться индивидуальными средствами защиты.
Пациентам так же рекомендовано проходить профилактические осмотры и при возникновении неприятных симптомов обращаться к врачу.
Лимфолейкоз относится к злокачественным заболеваниям, при котором происходит поражение лимфатической системы.
Опасность патологии заключается в том, что симптомы могут не проявляться длительное время. При этом в организме происходят различные изменения, приводящие к возникновению серьезных осложнений.
Единой системы лечения лимфолейкоза не существует. Курс терапии подбирается с учетом особенностей течения болезни. Снизить риск летального исхода поможет только обращение к специалисту.
Источник: https://onkologia.ru/onkogematologiya/limfoleykoz/
Побочные эффекты лечения хронического лимфолейкоза

В зависимости от схемы лечения лимфолейкоза пациент получает один или несколько препаратов во время химиотерапии. Химиотерапевтические средства оказывают на организм негативный эффект, так как страдают не только опухолевые, но также и здоровые клетки.
Вследствие этого возникает ряд побочных эффектов. Побочные эффекты зависят от индивидуальных особенностей организма. Некоторые пациенты переносят химиотерапию легко, для других последствия лечения становятся тяжелым испытанием.
Ранние частые побочные эффекты, такие как тошнота и рвота, хорошо смягчаются с помощью сопроводительного лечения и даже могут быть предотвращены. Остальные последствия имеют обратимый характер и после курса лечения все функции организма восстанавливаются.
Какие органы и системы страдают чаще всего при лечении хронического лимфолейкоза?
Побочные эффекты химиотерапии со стороны разных органов и систем организма
Ниже перечислены наиболее серьезные побочные эффекты, возникающие при химиотерапии хронического лимфолейкоза.
Нарушение кроветворной функции при химиотерапии
Из-за химиотерапии число красных и белых кровяных телец (эритроцитов и лейкоцитов) и кровяных пластинок (тромбоцитов) может снижаться ниже критической границы, которая располагается у лейкоцитов на уровне 1,0/нл, у тромбоцитов — на уровне 20/нл и у показателя гемоглобина — на уровне 8,0 г/дл.Поэтому во время лечения необходим частый контроль картины крови.У пациента может возникать высокий риск инфекции и кровотечения, а также повышенная утомляемость и усталость.
При соответствующем дефиците необходимо замещение компонентами крови (эритроциты и тромбоциты).
Введение компонентов крови может вести к аллергическим реакциям (лихорадка, озноб, одышка и недостаточность кровообращения) и, несмотря на тщательное исследование компонентов крови на возбудители инфекционных заболеваний, существует минимальный остаточный риск заражения инфекцией — как, например, воспаления печени (гепатит, риск инфекции: от 1:40.000 до 1: 200.000) или СПИД (риск инфекции: 1: 2-3.000.000).
Советы при химиотерапии ХЛЛ:
- Уменьшите физическую и умственную активность.
- Больше времени проводите на свежем воздухе.
- Старайтесь не делать резких движений, так как возможны головокружения.
- Старайтесь отдыхать днем.
- Рацион питания должен быть сбалансированным и витаминизированным.
Нарушения со стороны пищеварительного тракта при химиотерапии
Основные жалобы со стороны желудочно-кишечного тракта во время химиотерапии ХЛЛ — тошнота и рвота, могут хорошо подавляться с помощью медикаментов.Может возникать ухудшение аппетита, частый жидкий стул.
Советы при химиотерапии ХЛЛ:
- Избирательно подходите к продуктам. Исключите продукты, вызывающие метеоризм и содержащие много клетчатки.
- Не готовьте блюда, которые не вызывают аппетита.
- Исключите алкоголь и газированные напитки.
- Избегайте сильно пахнущих продуктов и продуктов с ярко выраженным вкусом – соленых, кислых, сладких.
- Сократите объем пищи, ешьте понемногу и чаще.
- Включайте в рацион фрукты.
- Откажитесь от жирной и жареной пищи.
Нарушения со стороны волос при химиотерапии.
Химиотерапия часто ведет к выпадению волос, в особенности волос на голове, но также и бороды, бровей, век и лобка.Выпадение обратимо, т.е. после завершения лечения волосы снова полностью вырастают.
Советы при химиотерапии ХЛЛ:
- На период лечения лучше сделать короткую стрижку.
- В случае необходимости в этот промежуток времени мы порекомендуем Вам парик или платок.
- В период отрастания волос не стоит пользоваться шампунем и сушить волосы феном.
Нарушения со стороны половых желез при химиотерапии
Используемые цитостатики могут привести к временному ограничению репродуктивной способности у мужчин.Это обусловлено нарушением сперматогенеза.Импотенции не отмечается, однако половое влечение (либидо), может быть сниженным.
У женщин будет отмечаться нерегулярность или полное временное прекращение менструаций. Прежде всего, у женщин старше 40 лет может преждевременно начаться климактерический период. Вызванные нарушения могут быть ликвидированы путем назначения гормонов.
Во время лечения необходимо обращать внимание на безусловное предупреждение беременности, поскольку цитостатики могут быть причиной повреждений в наследственном материале нерожденного ребенка.
Нарушения со стороны других органов при химиотерапиии:
Другие более редкие побочные эффекты химиотерапии могут встречаться в следующих органах: нервная система, сердце, почки и печень. Обычно они возникают при перенесенных заболеваниях соответствующих органов. Все вопросы о возможных рисках Вы должны задать Вашему врачу во время консультационной беседы.
Возможные побочные эффекты лучевой терапии при ХЛЛ
Побочные эффекты лучевой терапии у пациентов проявляются в разной степени.Они зависят от дозы, вида облучения, физического состояния и площади облучения.
- Изменения со стороны кожи.
Обычно в результате облучения раздражается кожа. Она выглядит так, как будто человек долго был на солнце. После облучения явления раздражения проходят, но более темная пигментация может оставаться некоторое время.В редких случаях могут возникать воспаления слизистых оболочек и грибковое поражение в полости рта и/или трахее.
- Изменения со стороны крови.
Периодически может подавляться образование эритроцитов и лейкоцитов, а также тромбоцитов.Способность организма переносить нагрузку в таком случае ослабевает, и увеличивается подверженность инфекции.
Часто возникают неспецифические нарушения эмоционального самочувствия, такие как чувство утомления, отсутствие чувства удовольствия и головные боли (лучевое «похмелье»).
Это обусловливается вызванными облучением продуктами распада кожи и, возможно, тканевыми остатками опухоли.
- Изменения со стороны других органов и систем.
Во время и после лучевой терапии в зависимости от области и вида облучения могут возникать воспалительные реакции в соседних органах — как, например, в плевре, легком, бронхах, сердце и кишечнике. Могут встречаться охриплость, а иногда также затрудненное глотание и изжога.
Благодаря особым защитным приспособлениям и возможности лучшего планирования облучения, побочные эффекты от лучевой терапии встречаются сегодня значительно реже, и они менее выражены.
Советы.
- Чтобы не раздражать кожу еще больше, облучаемую область во время, а также еще несколько недель после облучения нужно только обмывать, а затем мыть очень осторожно мягким мылом, не используя мочалок.
- Не стоит носить тесную одежду в области, на которую воздействует облучение.
- Надо избегать прямых солнечных лучей, носить вещи с длинным рукавом и не забывать о широкополых шляпах летом.
Вторичные злокачественные заболевания после лечения лимфомы
Химио- и лучевая терапия оказывает повреждающее воздействие не только на наследственный материал опухолевых, но также и нормальных клеток, так что в редких случаях после лечения могут возникать вторичные заболевания.Чаще всего при этом речь идет об остром миелоидном лейкозе.
Наряду с хроническим лимфолейкозом могут также развиваться злокачественные опухоли, такие, как рак легкого (особенно у курильщиков), рак желудка, а также саркома костей и мягких тканей.
Острый лейкоз (ОМЛ) и миелодиспластический синдром (МДС) встречаются с латентным периодом от 2 до 5 лет, а рак и саркома — с латентным периодом от 8 до 15 лет.
Частота появления этих злокачественных вторичных заболеваний в зависимости от проведенной химиотерапии весьма вариабельна. Лучевая терапия обладает некоторым канцерогенным эффектом, повторная онкология хоть и не часто, но все-таки развиться может. Об этом тоже надо знать. Поэтому при выборе метода лечения хронического лимфолейкоза надо тщательно взвесить все плюсы и минусы схемы терапии.Источник: https://www.wp-german-med.ru/onkologia-radioonkologia/1833-pobochnye-effekty-lecheniya-khronicheskogo-limfolejkoza.html
