Корректировка дозы инсулина
Урок 5. Инсулинотерапия

Инсулин — гормон, который вырабатывают b-клетки поджелудочной железы. При помощи инсулина глюкоза поступает в мышечную, печеночную и жировую ткань, где используется либо в виде источника энергии, либо запасается в виде гликогена.
При сахарном диабете 1 типа жизненно необходимо введение инсулина для контроля уровня глюкозы в крови
Поскольку при сахарном диабете 1-го типа все b-клетки поджелудочной железы погибают и инсулин не вырабатывается, то единственный способ поддерживать нормальный уровень глюкозы в крови —введение инсулина.
У человека без сахарного диабета инсулин вырабатывается постоянно со скоростью приблизительно 1 ЕД в час. Эта секреция называется фоновой (базальной): ее роль состоит в поддержании нормального уровня глюкозы в крови в периоды между приемами пищи и в ночное время.
В ответ на поступление пищи скорость секреции инсулина резко возрастает. Эта секреция инсулина называется прандиальной (болюсной): ее роль состоит в поддержании нормального уровня глюкозы после приемов пищи.
По происхождению препараты инсулина можно разделить на 2 группы.
Генно-инженерные человеческие инсулины:
- молекула инсулина идентична той, которая вырабатывается в организме человека;
- производятся при помощи современных генно-инженерных технологий;
- бывают короткого действия и средней продолжительности действия: НПХ-инсулины. НПХ — нейтральный протамин Хагедорна — белок, который замедляет всасывание инсулина из места введения и тем самым увеличивает длительность действия по сравнению с инсулином короткого действия.
Аналоги инсулина:
- созданы путем изменения молекулы человеческого инсулина для улучшения его профиля действия;
- производятся при помощи современных генно-инженерных технологий;
- бывают ультракороткого действия и длительного действия.
Профиль действия препаратов инсулина определяется 3 важными параметрами:
Начало действия: время, когда инсу- лин попадает в кровь и начинает ока- зывать сахароснижающее действие
Пик действия: время, когда сахароснижающее действие выражено максимально
Длительность действия: время,
в течение которого инсулин снижает уровень сахара в крови
Характеристики видов инсулина:
Сверхдлительного действия
(аналоги инсулина человека) через 30-90 минут на протяжении 42 ч
| Ультракороткого действия(аналоги инсулина человека) | через 5-15 мин | через 1-2 ч | 4-5 ч |
| Короткого действия | через 20-30 мин | через 2-4 ч | 5-6 ч |
| Средней продолжительностидействия | через 2 ч | через 6-10 ч | 12-16 ч |
| Длительного и сверхдлительного действия (аналоги инсулина человека) | от 30 мин до 2 ч | не выражен или отсутствует | от 24 ч до более 42 ч |
Базальный инсулин
Имитация фоновой (базальной) секреции возможна путем введения человеческих инсулинов средней продолжительности действия (НПХ-инсулинов) или аналогов инсулина длительного действия.
«Идеальный» базальный инсулин:
- не должен иметь пика действия во избежание риска развития гипогликемии,
- обладать низкой вариабельностью действия (одинаковое сахароснижающее действие изо дня в день) для обеспечения хорошего контроля уровня сахара в крови
| Пик действия | ЕстьВысокий риск гипогликемии | НетНизкий риск гипогликемии |
| Вериабельностьдействия | ВысокаяРазный уровень сахара в крови в разные дни | НизкаяОдинаковый уровень сахара в крови в разные дни |
| Длительностьдействия | Менее 242 инъекции в сутки | от 24 ч до более 42 ч1-2 инъекции в сутки |
Болюсный инсулин
Для имитации прандиальной (болюсной) секреции используются аналоги инсулина ультракороткого или человеческие инсулины короткого действия.
«Идеальный» болюсный инсулин:
- должен начинать действовать как можно быстрее, в идеале сразу после введения;
- пик действия должен совпадать с пиком пищеварения (1-2 часа после приема пищи): обеспечение нормального уровня глюкозы в крови после еды;
- небольшая длительность действия: возможность избежать отсроченных гипогликемий после еды.
Основными характеристиками аналогов инсулина ультракороткого действия перед человеческими инсулинами являются:
- возможность введения непосредственно перед едой, в то время как инсулины короткого действия вводятся за 20-30 минут до еды;
- пик действия более выражен и совпадает с всасыванием углеводов: улучшение контроля гликемии после еды;
- меньшая длительность действия (3-4 часа), что снижает риск развития гипогликемии.
Существует 2 способа имитации физиологической секреции инсулина:
1. Режим многократных инъекций (синонимы: базис-болюсный режим, интенсифицированная схема инсулинотерапии):
- введение базального инсулина 1-2 раза в сутки в сочетании с болюсным инсулином перед каждым приемом пищи.
2. Непрерывная постоянная инфузия инсулина при помощи инсулиновой помпы (синоним: помповая инсулинотерапия):
- введение ультракороткого аналога инсулина или человеческого короткого инсулина (редко) в непрерывном режиме;
- в некоторых помпах есть возможность непрерывного мониторирования уровня глюкозы в крови (при дополнительной установке сенсора).
Расчет дозы инсулина при режиме многократных инъекций
Суммарную суточную дозу инсулина вам необходимо рассчитать вместе с вашим врачом, поскольку она зависит от целого ряда факторов, и прежде всего от веса и длительности заболевания.
Доза базального инсулина:
- составляет 30-50% от суммарной суточной дозы;
- вводится 1 или 2 раза в сутки в зависимости от профиля действия инсулина в одно и то же время;
- один раз в 1-2 недели целесообразно измерение уровня глюкозы в 2-4 часа ночи для исключения гипогликемии;
- адекватность дозы оценивается по достижению целевого уровня глюкозы в крови натощак (для дозы инсулина, вводимого перед сном) и перед основными приемами пищи (для дозы инсулина, вводимого перед завтраком);
- при длительной физической нагрузке может потребоваться снижение дозы.
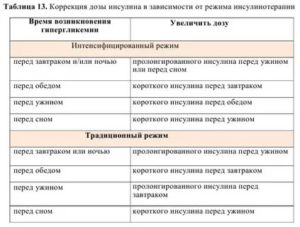
Коррекция дозы базального инсулина:
Инсулин длительного действия — независимо от времени введения коррекция проводится по срединому показателю уровня глюкозы натощак за 3 предыдущих дня :
- eсли была гипогликемия, то доза уменьшается на 2 Ед;
- если среднее значение глюкозы натощак в целевом диапазоне, то увеличения дозы не требуется;
- если среднее значение глюкозы натощак выше целевого, то необходимо увеличить дозы на 2 Ед. Например, значения глюкозы в крови натощак 8,4 и 7,2 ммоль/л. Цель лечения — глюкоза натощак 4,0 — 6,9 ммоль/л. Среднее значение — 7,2 ммоль/л — выше целевого, следовательно, необходимо увеличить дозу на 2 Ед.
Доза прандиального инсулина составляет не менее 50% от суммарной суточной дозы и вводится перед каждым приемом пищи, содержащим углеводы.
Доза зависит от:
- количества углеводов (ХЕ), которое вы планируете съесть;
- планируемой физической активности после введения инсулина (может потребоваться уменьшение дозы);
- адекватность дозы оценивается по уровню глюкозы в крови через 2 часа после еды;
- индивидуальной потребности в инсулине на 1 ХЕ (в утренние часы на 1 ХЕ обычно требуется больше инсулина, чем днем и вечером). Расчет индивидуальной потребности в инсулине на 1 ХЕ осуществляется по «Правилу 500»: 500 / суммарная суточная доза = 1 ЕД прандиального инсулина необходима для усвоения Х г углеводов. Пример: суммарная суточная доза = 60 Ед. 500 / 60 = 1 ЕД прандиального инсулина необходима для усвоения 8,33 г углеводов, значит, для усвоения 1 ХЕ (12 г) необходимо 1,5 ЕД прандиального инсулина. Если содержание углеводов в пище 24 г (2 ХЕ), надо ввести 3 ЕД прандиального инсулина.
Доза коррекционного инсулина (инсулин короткого или аналог инсулина ультракороткого действия) вводится для коррекции повышенного уровня глюкозы в крови (утром, перед очередным приемом пищи или после нее, в ночное время), а также необходима при наличии сопутствующего воспалительного заболевания или инфекции.
Способов расчета корректировочной дозы несколько, пользоваться лучше наиболее удобным и понятным для вас.
Способ 1. Корректировочная доза рассчитывается на основании суммарной суточной дозы инсулина (базального и прандиального инсулинов):
- при уровне гликемии до 9 ммоль/л дополнительное введение инсулина («подколка») не требуется;
- при уровне гликемии 10-14 ммоль/л корректировочная доза («подколка») составляет 5% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии 15-18 ммоль/л корректировочная доза («подколка») составляет 10% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии более 19 ммоль/л корректировочная доза («подколка») составляет 15% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче.
Способ 2. Расчет корректировочной дозы учитывает суммарную суточную дозу и коэффициент чувствительности к инсулину или корректировочный коэффициент (индивидуальный показатель).
Коэффициент чувствительности показывает, на сколько ммоль/л одна единица инсулина снижает уровень глюкозы в крови. При расчете используются следующие формулы:
- «правило 83» для инсулина короткого действия:коэффициент чувствительности (ммоль/л) = 83 / на суммарную суточную дозу инсулина
- «правило 100» для аналога инсулина ультракороткого действия:коэффициент чувствительности (ммоль/л) = 100 / на суммарную суточную дозу инсулина
Пример расчета
Суммарная суточная доза инсулина — 50 Ед. Вы получаете аналог инсулина ультракороткого действия — значит, коэффициент чувствительности равен 100 разделить на 50 = 2 ммоль/л.
Предположим, уровень гликемии составляет 12 ммоль/л, целевой уровень — 7 ммоль/л, таким образом, необходимо снизить уровень гликемии на 5 ммоль/л. Для этого вам необходимо ввести 5 ммоль/л разделить на 2 ммоль/л = 2,5 Ед (округляем до 3 Ед, если только ваша шприц-ручка не с шагом дозы 0,5 Ед) ультракороткого инсулина.
После введения корректировочной дозы инсулина короткого действия необходимо выждать 3-4 часа и 2-3 часа — после введения ультракороткого аналога. Только после этого вновь измерить уровень глюкозы в крови и вновь при необходимости ввести корректировочную дозу.
При наличии ацетона корректировочная доза будет больше из-за снижения чувствительности к инсулину. При наличии симптомов кетоацидоза вызовите бригаду скорой медицинской помощи1. Если гипергликемия в течение дня, и вы собираетесь принимать пищу,
то дозу корректировочного инсулина необходимо прибавить к рассчитанной дозе прандиального инсулина
Желательно, чтобы доза не превышала 20 ЕД, лучше уменьшить количество углеводов и доесть позже, при нормализации гликемии. Дозу инсулина короткого действия, превышающую 10 Ед, лучше поделить и вводить в 2 места.
Если вы планируете прием пищи, а уровень гликемии перед едой высокий, то необходимо увеличить интервал между инъекцией и едой до 40-45 минут для инсулина короткого действия и до 10-15 минут для ультракороткого аналога. Если гликемии выше 15 ммоль/л, то от еды лучше воздержаться, введя только корректировочный инсулин и отложив еду до нормализации уровня глюкозы
в крови.
2. Гипергликемия перед сном
Корректировочную дозу вводить опасно из-за риска ночной гипогликемии.
Что делать?
- проанализировать причину и не допускать повторения;
- можно отказаться от перекуса перед сном;
- если все-таки приняли решение ввести корректировочный инсулин, проконтролируйте уровень глюкозы в крови в 2-4 часа ночи.
3. Причины возникновения гипергликемии утром
- высокий уровень глюкозы в крови перед сном, оставленный без внимания;
- недостаточная доза базального инсулина перед сном (перед сном уровень глюкозы нормальный, но при повторных измерениях в 2-4 часа ночи отмечается его повышение). Надо увеличивать дозу на 2 Ед каждые 3 дня до достижения результата;
- раннее введение базального инсулина — «не дотягивает» до утра (врач может порекомендовать перенести инъекцию на 22-23 часа);
- рикошетная гипергликемия: повышение уровня глюкозы после ночной гипогликемии. Целесообразно один раз в 1-2 недели контролировать уровень глюкозы в крови в 2-4 часа ночи. При выявлении гипогликемии ее купируют приемом 1-2 быстро усваиваемых ХЕ, а дозу базального инсулина, вводимого перед сном, снижают на 2 Ед;
- феномен «утренней зари»: повышение гликемии в 5-6 часов утра при нормальных уровнях перед сном и в 2-4 часа ночи. Связано с избытком кортизола, препятствующего работе инсулина.
Для коррекции феномена «утренней зари» можно:
- использовать «подколку» инсулина короткого действия или аналога инсулина ультракороткого действия;
- переносить инъекцию НПХ-инсулина на более позднее время;
- вводить аналог инсулина длительного действия. Вы может выбрать свой вариант, посоветовавшись с врачом.
4. Причины возникновения гипергликемии после еды
- высокий уровень глюкозы в крови перед едой, оставленный без внимания;
- неправильно подсчитаны ХЕ;
- неправильно рассчитана потребность в прандиальном инсулине на 1 ХЕ;
- не учитывается гликемический индекс;
- была «скрытая» гипогликемия.
Источник: https://ShkolaDiabeta.ru/school/sd1/urok-5-insulinoterapiya/
Как рассчитать дозу инсулина для больных сахарным диабетом
При выявлении сахарного диабета 1 и 2 типа многие пациенты переживают, как делать ежедневные уколы инсулина, как правильно подобрать дозировку гормона. Стандартная норма, указанная эндокринологом, часто требует корректировки в зависимости от многих факторов.
Важно разобраться, как рассчитать дозу инсулина с учетом уровня сахара, колебаний показателей на протяжении дня. Степень компенсации эндокринной патологии еще один серьезный аспект, влияющий на самочувствие и стабильность концентрации глюкозы. Диабетикам полезно изучить информацию о нюансах инсулинотерапии и подборе оптимальной дозы жизненно важного гормона.
Физиологические основы применения инсулина при диабете
При расчете разовой и суточной дозировки, выборе оптимального препарата нужно знать, что продуцирование инсулина подчинено суточным ритмам, зависит от получения пищи.
Базальная и болюсная секреция изменяется в зависимости от различных факторов: голодания, перенесенной операции, других причин, влияющих на продуцирование гормона.
Эндокринолог должен разъяснить пациенту все нюансы, связанные с поступлением регулятора в виде инъекций и выработкой гормона при диабете второго типа.
Фазы инсулиносекреции:
- болюсная. Для каждых 10 г углеводов, полученных с пищей, нужно одна либо две ЕД. Показатель важен для уточнения количество гормона короткого действия (средняя норма для каждого приема пищи от 1 до 8 ЕД). Суммарная цифра (24 ЕД и более) важна для расчета суточной нормы противодиабетических лекарств пролонгированного действия. На фоне малого объема пищи, физических и эмоциональных перегрузок, голодания, травм, в послеоперационный период показатель уменьшается в 2 раза,
- базальная. Этот вид инсулиносекреции важен для поддержания стабильной концентрации глюкозы крови, оптимального течения обменных процессов.
Что такое гликемический профиль и какова норма сахара крови в течение суток? Прочтите полезную информацию.
О симптомах муцинозной цистаденомы правого яичника и о способах удаления новообразования узнайте из этой статьи.
Виды инсулинотерапии:
- комбинированная, традиционный вариант. В течение суток пациент получает 70 % суточного и 30 % короткого инсулина. Метод подходит недисциплинированным пациентам, пожилым людям, в детском возрасте. Обязательно применять дробное частое питание, чтобы избежать гипогликемии. Достаточно контролировать уровень сахара реже, чем при интенсифицированной форме инсулинотерапии. Больным удобно вводить готовые смеси на основе гормона поджелудочной железы. Обязательно учесть вес пациента и стаж диабета,
- интенсифицированная, вариант для дисциплинированных больных. Высокий уровень компенсации эндокринной патологии, хорошее качество жизни, отсутствие жесткой диеты, снижение риска осложнений, стабильный уровень сахара в крови. Недостатки метода: обязательное измерение концентрации глюкозы на протяжении суток до и после еды, вечером и перед сном (78 раз), хорошая обученность и высокая мотивация диабетика. Доля пролонгированного инсулина от 40 до 50 %, две трети нормы пациент получает до 1516 часов, оставшуюся треть количества вечером. Доля короткого инсулина на протяжении дня: 40% перед завтраком, 30 % незадолго до обеда и вечернего приема пищи.
Показания к назначению инъекций инсулина:
- первый тип диабета. Поджелудочная железа не вырабатывает сахароснижающий гормон, пациент не может обходиться без ежедневных уколов инсулина,
- второй тип диабета. В организме ткани мышц и жировой клетчатки нечувствительны к действию инсулина, обязательно дополнять прием таблеток инъекциями гормона-накопителя. Важно уточнить у эндокринолога, при каком сахаре садят на инсулин, чтобы правильно реагировать на назначение уколов. Отказ от ежедневных инъекций серьезно осложняет течение диабета.
На заметку! Задача инсулинотерапии имитировать оптимальную базальную секрецию гормона, как у здоровых людей.
Потребность в гормоне накопителе
После дебюта эндокринной патологии на протяжении первого года потребность организма в поступлении инсулина может временно уменьшиться, далее немного повыситься до 0,6 ЕД на 1 кг массы тела пациента. При развитии кетоацидоза и декомпенсации диабета суточная норма повышается: средние значения от 0,7 до 0,8 ЕД гормона на килограмм веса.
Важные нюансы:
- обязательно вводить продленный инсулин дважды за сутки (с утра, до завтрака, незадолго до ужина либо перед сном). Общее количество до 50 % от общей нормы гормона для одних суток,
- ультракороткую и короткую категорию регулятора пациент получает незадолго до обеда, завтрака и ужина основных приемов пищи. Для расчета дозировки гормона нужно использовать таблицы ХЕ.
Оптимальная потребность в углеводах для одних суток соответствует общей калорийности рациона: 70300 г углеводов или 730 ХЕ.
Для каждого приема пищи врачи рекомендуют определенное количество хлебных единиц: завтрак от 4 до 8, обед от 2 до 4, ужин от 2 до 4.
Оставшиеся 34 хлебные единицы нужно распределить на второй завтрак, полдник и ужин поздно вечером. В большинстве случаев при дополнительном получении пищи введение инсулина не требуется.
Потребность в гормоне-накопителе короткого либо ультракороткого действия находится на уровне 1428 ЕД. Обязательно пользоваться глюкометром на протяжении дня, чтобы подобрать оптимальную норму инсулина в зависимости от показателей глюкозы.
Облегчает жизнь диабетику замена традиционного прибора для измерения сахара современным малоинвазивным глюкометром.
Прибор позволяет быстро, без боли и прокалывания пальца узнать уровень глюкозы для расчета подходящей дозы гормона поджелудочной железы.
Чем опасная неправильная доза инсулина
От уровня введенного гормона напрямую зависит общее самочувствие, вероятность осложнений и контроль степени компенсации диабета. При правильном проведении инсулинотерапии показатели сахара практически не отличаются от уровня глюкозы у людей, не знающих, что такое сахарный диабет.
В большинстве случаев проблема возникает у неопытных пациентов. Важно вовремя распознать слишком низкую либо высокую дозировку гормона-накопителя. Значительное уменьшение показателей сахара или гипогликемия может привести к коматозному состоянию, угрожающему жизни. Слабость, тошнота, рвота, снижение тонуса мышц и давления, рвота признаки значительного снижения уровня сахара.
Важно сразу же съесть кусочек сахара (натурального, не заменителя), конфету либо печенье, чтобы нормализовать показатели. Диабетик всегда должен носить с собой продукты с высоким содержанием углеводов, чтобы быстро скорректировать значения сахара при развитии гипогликемии.
Расчет и правила подбора дозировки
Эндокринолог на приеме должен объяснить больному, какая суточная норма гормона обеспечивает стабильную жизнедеятельность, оптимальные показатели сахара и хорошее самочувствие. Правильная норма инсулина залог снижения риска тяжелых осложнений.
При СД 1 типа обязательно корректировать количество введенного гормона с учетом веса: при дефиците массы тела коэффициент повышается на 0,1, при накоплении лишних килограммов уменьшается на тот же показатель.
Узнайте о том, как использовать пластырь от диабета Чжидао Мейтан для стабилизации уровня сахара в крови.
О том, что такое анэхогенное аваскулярное образование в яичнике и как от него избавиться прочтите по этому адресу.На странице https://fr-dc.ru/hormones/drugie/gspg-u-muzhchin.html прочтите о норме и причинах отклонения уровня гормона ГСПГ у мужчин.
Подбор дозировки инсулина с учетом специфических показателей (норма на 1 кг массы тела):
- третий триместр беременности, подростковый возраст 1 ЕД,
- развитие кетоацидоза 0,9 ЕД,
- сахарный диабет в стадии декомпенсации 0,8 ЕД,
- течение эндокринной патологии на протяжении года и более (компенсация недостаточная) 0,7 ЕД,
- патология выявлена год назад и более, степень компенсации высокая 0,6 ЕД,
- впервые выявлен инсулинозависимый диабет от 0,4 до 0,5.
Если пациент получает более 1 ЕД инсулина на каждый килограмм веса, то медики указывают больному на передозировку гормона-накопителя.
Длительное введение повышенных доз инсулина может привести к гипогликемии (критическому падению показателей сахара).
Опасное развитие событий без коррекции уровня инсулина возникновение гипогликемической комы и летальный исход при неполучении квалифицированной и вовремя оказанной медицинской помощи.
Проблемы инсулинотерапии
При выявлении сахарного диабета и показаний к назначению инъекций инсулина врач-эндокринолог должен подобрать оптимальную норму гормона для одних суток. Нужно учесть множество факторов: уровень сахара, степень компенсации диабета, колебания показателей глюкозы, возраст пациента.
Одна из проблем инсулинотерапии низкий уровень ответственности больного. Важные моменты: понимание риска осложнений при нарушении правил, готовность выполнять рекомендации, соблюдать режим питания.
Не все пациенты считают обязательным многократное измерение уровня сахара, особенно, при использовании традиционного глюкометра (с прокалыванием пальца).
Современное устройство (малоинвазивный вариант прибора) стоит дороже, но применение новейших разработок позволяет забыть о мозолях, боли, риске инфицирования. Многие модели малоинвазивных глюкометров имеют встроенный компьютер и дисплей, на который выводятся показатели.
Есть нюанс: нужно научиться обращаться с современными устройствами, что не под силу многим пожилым пациентам. Нередко больные не желают получать знания для более эффективного контроля степени компенсации диабета, надеются на авось, перекладывают всю полноту ответственности на врача.
Еще одна проблема: нежелание больного вести подробный дневник питания с указанием времени приема пищи, уровня сахара до и после еды, количества единиц инсулина. Пациент должен понять, что при соблюдении низкоуглеводной диеты при диабете, учете хлебных единиц степень компенсации диабета значительно повышается.
Для облегчения измерения количества углеводов пациентам нужны таблицы ХЕ, инсулинового и гликемического индекса продуктов. На первом этапе приходится постоянно взвешивать продукты, но постепенно больной понимает, какие наименования негативно влияют на уровень сахара.
Полезно продумывать рацион с вечера, применять таблицы ХЕ, ГИ, ИИ, в течение следующего дня немного корректировать меню с учетом показателей глюкозы.Важный нюанс: многие диабетики считают, что вся ответственность за течение эндокринной патологии лежит на враче.
Это мнение в корне неверно: если пациент своевременно советуется с доктором, корректирует суточную норму инсулина, считает ХЕ в рационе, то можно добиться отличных результатов для стабилизации показателей сахара.
Эндокринолог должен знать обо всех случаях гипогликемии, нарушении правил питания диабетиком.
Своевременная коррекция рациона и суточной нормы инсулина позволяет избежать критически низких показателей сахара, инфаркта, инсульта, гипогликемической комы. Во время инсулинотерапии диабетик должен советоваться с врачом, знать, как рассчитать оптимальную дозу инсулина. Только при сотрудничестве эндокринолога с пациентом можно добиться хорошей компенсации диабета.
рекомендации о том, как правильно рассчитать разовую и суточную дозу инсулина для диабетиков:
Источник: https://fr-dc.ru/gormony/kak-pravilno-rasschitat-dozu-insulina-vidy-insulinoterapii-rasprostranennye-oshibki-paczientov
Как корректировать дозы инсулина

Инсулинотерапия абсолютно необходима всем больным сахарным диабетом 1 типа. Пациентам со 2 и другими типами заболевания также часто требуется именно этот вариант лечения.
Что такое современная инсулинотерапия? Это ежедневные многократные инъекции искусственного гормона поджелудочной железы. Препарат вводят в подкожно-жировой слой. Дозы инсулина рассчитываются в каждом случае индивидуально.
Кто назначает препарат и его дозы
Конкретные виды инсулина подбирает лечащий врач. Существует 2 основных типа искусственного гормона.
Выделяют:
- базальный инсулин (средней продолжительности действия и пролонгированный);
- постпрандиальный (короткий и ультракороткий).
Чтобы полностью закрыть потребность пациента с диабетом в инсулине обычно необходима схема, сочетающая два разных препарата.
Для поддержания нормального обмена веществ требуется базальный искусственный гормон. После приема пищи с углеводами возникает необходимость и в постпрандиальном инсулине. Он удерживает сахар крови в рамках целевых значений после еды.
Схему инсулинотерапии назначает эндокринолог. Обычно лечение этими инъекционными препаратами начинают в стационаре. Подобрать дозы можно и в амбулаторных условиях. Но для этого нужен постоянный самоконтроль глюкометром и хорошая теоретическая подготовка пациента.
Эндокринолог дает конкретные рекомендации по препаратам. Врач обычно вносит в выписку международные названия лекарственных средств. Одному такому наименованию может соответствовать несколько торговых марок.
Также эндокринолог прописывает и дозы инсулина. Но эти цифры можно считать условными. Потребность в препарате меняется практически ежедневно. Поэтому пациент сам должен регулярно корректировать дозы инсулина.
Потребность в инсулине
У каждого больного своя потребность в базальном и постпрандиальном инсулине. Из-за каких факторов может потребоваться большая доза препарата? Во-первых, играет роль тип заболевания. У больных со 2 типом диабета потребность в инсулине выше, так как ткани малочувствительны к этому гормону.
Во-вторых, имеет значение масса тела. Чем больше лишних килограммов, тем выше потребность в инсулине. В-третьих, повышение дозы провоцируют сопутствующие состояния и заболевания. Много инсулина требуется во время беременности, при различных воспалительных процессах, в период эмоциональных стрессов.
В среднем пациенту нужно до 1 единицы искусственного гормона на один килограмм массы тела. Это значит, что больной весом 80 килограмм, может получать около 80 единиц инсулина (суммируются дозы базального и постпрандиального за сутки).
Иногда потребность значительно выше, иногда – существенно ниже. Считается, что в России большинство пациентов получает слишком маленькие дозы инсулина.Из-за этого уровень глюкозы крови у больных остается высоким, быстро развиваются осложнения диабета.
Как соотносятся между собой базальный и постпрандиальный инсулин? В среднем их доля в схеме за сутки должна быть примерно равна (50%/50%).
У каких пациентов может быть ниже доля постпрандиального инсулина?
Меньше короткого (ультракороткого) гормона нужно:
- пожилым;
- при малоподвижном образе жизни;
- при небольшом количестве углеводов в питании.
Коррекция доз инсулина перед едой
Постпрандиальный гормон вводят перед каждым основным приемом пищи. В ваших рекомендациях от врача могут быть указаны конкретные цифры в единицах инсулина перед завтраком, обедом и ужином. Помните, что эти назначения ориентировочные.
Доза инсулина перед едой зависит от того, сколько будет принято в пищу углеводов. Чтобы скорректировать дозу нужно знать свой углеводный коэффициент. Уточнить этот показатель может врач в стационаре. Также можно узнать коэффициент и самостоятельно.
Для уточнения углеводного коэффициента проведите анализ дневника самоконтроля. Нужно иметь информацию за несколько дней (недель). Коэффициент отдельно рассчитывается для завтрака, обеда, ужина.
Необходимые данные:
- сахар крови перед приемом пищи;
- сахар крови через 2 часа после приема пищи;
- количество хлебных единиц;
- доза короткого (ультракороткого) инсулина.
Желательно вычислять углеводный коэффициент по тем дням, когда натощак сахар крови соответствовал целевым параметрам. Сначала проведите анализ данных по завтракам, обедам, ужинам за несколько дней.
Вычислите, сколько единиц инсулина вы делали на каждую хлебную единицу в среднем. Это соотношение примите за исходный углеводный коэффициент.
В следующие дни проводите измерения до еды и после еды, считайте хлебные единицы, делайте инсулин в рассчитанных дозах.
Например, вы установили, что на завтрак вам требовалось в среднем 2 единицы инсулина на 1 хлебную. Коэффициент 2 Ед: 1 ХЕ. Утром перед едой посчитайте, сколько будет съедено углеводов. Если в вашем завтраке 4 хлебных единицы, то дозу инсулина получим, умножив 4 на 2. Результат – 8 единиц. Именно эту дозу надо ввести перед едой.
Аналогично рассчитываем дозы на обед и ужин. Дальше анализируем соответствие углеводного коэффициента.
Если через два часа после завтрака глюкоза в крови не повышалась или вырастала незначительно (до 3 единиц), то инсулина было сделано достаточно на каждую хлебную единицу. Значит, выбранный углеводный коэффициент точный.
Если же сахар повышался сильнее, то препарата было мало. Углеводный коэффициент надо изменить, увеличив дозу инсулина на 1 ХЕ.
Возможна и ситуация, когда через 2–3 часа после завтрака происходила гипогликемия. Это может говорить о передозировке инсулина перед приемом пищи. В таком случае углеводный коэффициент также требуется изменить – уменьшить дозу инсулина на одну ХЕ.Уточнив свой углеводный коэффициент, вы сможете каждый раз точно дозировать инсулин перед едой.
Коррекция доз при высоком сахаре
Если по данным глюкометра сахар в крови выше целевых значений, то требуется увеличение доз инсулина.
Корректируют короткий (ультракороткий) гормон. Конкретные дозы зависят от индивидуальной чувствительности к препарату.
Обычно на каждые 2 лишние единицы глюкозы крови вводят 1 единицу инсулина.
Например, цель утреннего сахара крови – до 7 мМ/л. По глюкометру результат перед завтраком – 13 мМ/л. Находим лишние единицы сахара (13–7=8 мМ/л). На каждые 2 единицы сахара вводим 1 единицу инсулина (8:2=4ед).
Таким образом, чтобы снизить глюкозу крови в данном примере необходимо дополнительно ввести 4 единицы инсулина. Кроме того, пациенту необходимо рассчитать дозу инсулина на еду по хлебным единицам и ввести ее тоже.
Как менять дозы инсулина перед физической нагрузкой
Если вы планируете длительную интенсивную физическую нагрузку, то дозу инсулина надо уменьшить.
Какой спорт и работу нужно учитывать? Коррекцию проводим, если нагрузка длится более 120 минут и повышает частоту пульса минимум на 30%.
Уменьшаем дозу того инсулина, который будет действовать во время упражнений. Например, если физическая нагрузка будет в 17 часов, то корректируем короткий гормон перед обедом. Обычно достаточно уменьшить рассчитанную дозу (по хлебным единицам) на 25–50%.
Например, вы планируете съесть на обед 5 хлебных, углеводный коэффициент 3 ед: 1 ХЕ. В 16 часов будет спортивное мероприятие.Доза короткого инсулина перед обедом должна быть 5 *3 = 15 единиц. Уменьшим ее на 25%. Получаем 11,25 единиц инсулина. Округляем это число до 11,0 и вводим препарат.
(2 4,50 из 5)
Загрузка…
Источник: http://endokrinka.ru/shkola-diabeta/kak-korrektirovat-dozy-insulina.html
Алгоритм расчета дозы инсулина для 1 типа диабета (Актуальная информация в 2020)| Сахарный диабет — лечение и профилактика СД

Высокая концентрация глюкозы в крови пагубно воздействует на все системы организма.Свойственна она сахарному диабету 1-2 типа. Повышается сахар из-за недостаточной продукции гормона поджелудочной железой или его плохим усвоением. Если не компенсировать диабет, то человека ждут тяжелые последствия (гипергликемическая кома, смерть).
Основу терапии представляет введение искусственного инсулина короткого и длительного воздействия. Требуются инъекции преимущественно людям с 1 типом болезни (инсулинозависимым) и тяжелым течением второго вида (инсулиннезависимого). Рассказать, как рассчитать дозу инсулина, должен лечащий врач после получения результатов обследования.
Особенности правильного расчета
Без изучения специальных алгоритмов вычислений подбирать количество инсулина для инъекции опасно для жизни, так как человека может ожидать смертельная доза.
Неверно рассчитанная дозировка гормона настолько снизит глюкозу в крови, что больной может потерять сознание и впасть в гипогликемическую кому.
Для предотвращения последствий больному рекомендуется приобрести глюкометр для постоянного контроля уровня сахара.
Правильно высчитывают количество гормона благодаря выполнению следующих советов:
- Купить специальные весы для измерения порций. Они должны улавливать массу вплоть до долей грамма.
- Записывать количество потребляемых белков, жиров, углеводов и стараться каждый день принимать их в одинаковом объеме.
- Провести недельную серию тестов с помощью глюкометра. Суммарно нужно выполнять 10-15 замеров в день до и после еды. Полученные результаты позволят более тщательно рассчитывать дозировку и убедится в правильности подобранной схемы инъекций.
Количество инсулина при диабете подбирается в зависимости от углеводного коэффициента. Он является сочетанием двух важных нюансов:
- Насколько покрывает 1 ЕД (единица) инсулина потребляемые углеводы;
- Какая степень снижения сахара после инъекции 1 ЕД инсулина.
Принято высчитывать озвученные критерии экспериментальным путем. Связано это с индивидуальными особенностями организма. Проводится эксперимент поэтапно:
- принимать инсулин желательно за полчаса до еды;
- перед приемом пищи измерить концентрацию глюкозы;
- после проведения инъекции и окончания трапезы делать замеры каждый час;
- ориентируясь на полученные результаты добавлять или уменьшать дозу на 1-2 единицы для полноценной компенсации;
- правильный расчет дозы инсулина позволит стабилизировать уровень сахара. Подобранную дозировку желательно записать и использовать в дальнейшем курсе инсулиновой терапии.
Применяются высокие дозировки инсулина при сахарном диабете 1 типа, а также после перенесенного стресса или травмы. Людям со вторым типом болезни инсулинотерапия назначается не всегда и при достижении компенсации отменяется, а лечение продолжается лишь с помощью таблеток.
Рассчитывается дозировка, независимо от разновидности диабета, на основе таких факторов:
- Длительность течения болезни. Если больной страдает от диабета много лет, то снижает сахар лишь большая дозировка.
- Развитие почечной или печеночной недостаточности. Наличие проблем с внутренними органами требует коррекции дозы инсулина в сторону понижения.
- Лишний вес. Расчет начинается с умножения количества единиц лекарства на массу тела, поэтому больным, страдающим от ожирения, потребуется больше лекарства, чем худым людям.
- Применение сторонних или сахоропонижающих медикаментов. Лекарства могут усилить усвоение инсулина или замедлить его, поэтому при сочетании медикаментозного лечения и инсулинотерапии потребуется консультация врача-эндокринолога.
Подбирать формулы и дозировку лучше специалисту. Он оценит углеводный коэффициент больного и в зависимости от его возраста, веса, а также наличия прочих болезней и приема медикаментов составит схему лечения.
Расчет дозировки
Дозировка инсулина в каждом случае своя. На нее влияют различные факторы в течение суток, поэтому глюкометр должен быть всегда под рукой, чтобы померить уровень сахара и сделать инъекцию. Для вычисления требуемого количества гормона не нужно знать молярную массу белка инсулина, а достаточно умножить его на вес больного (ЕД*кг).
По статистике 1 единица является максимальными пределом для 1 кг массы тела. Превышение допустимого порога не улучшает компенсацию, а лишь повышает шансы развития осложнений, связанных с развитием гипогликемии (снижением сахара). Понять, как подобрать дозу инсулина, можно, взглянув на примерные показатели:
Доктор медицинских наук, глава Института Диабетологии Татьяна Яковлева
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство — БЕСПЛАТНО!
- после выявления диабета базовая дозировка не превышает 0,5 ЕД;
- через год успешного лечения дозу оставляют на 0,6 ЕД;
- если течение диабета тяжелое, то количество инсулина повышается до 0,7 ЕД;
- при отсутствии компенсации устанавливается доза 0,8 ЕД;
- после выявления осложнений врач повышает дозировку до 0,9 ЕД;
- если беременная девушка страдает от первого типа диабета, то дозировку повышают до 1 ЕД (в основном после 6 месяца беременности).
Показатели могут меняться в зависимости от течения болезни и вторичных факторов, оказывающих влияние на больного. Нижеприведенный алгоритм подскажет, как правильно рассчитать дозировку инсулина, выбрав для себя количество единиц из списка выше:
- За 1 раз допускается применение не больше 40 ЕД, а суточный предел варьируется от 70 до 80 ЕД.
- На сколько умножить выбранное количество единиц зависит от веса больного. Например, человек с массой тела 85 кг и уже год успешно компенсирующий диабет (0,6 ЕД) должен колоть не более 51 ЕД в день (85*0,6=51).
- Инсулин пролонгированного воздействия (длительного) вводится 2 раза в день, поэтому итоговый результат делится на 2 (51/2=25,5). Утром инъекция должна содержать в 2 раза больше единиц (34), чем вечером (17).
- Короткий инсулин, следует использовать перед едой. На его долю идет половина от максимально допустимой дозировки (25,5). Она распределяется на 3 раза (40% завтрак, 30% обед и 30% ужин).
Если до введения гормона короткого действия глюкоза уже повышена, то расчет немного изменяется:
- 11-12 +2 ЕД;
- 13-15 +4 ЕД;
- 16-18 +6 ЕД;
- 18> + 12 ЕД.
Количество потребляемых углеводов отображается в хлебных единицах (25 г хлеба или 12 г сахара на 1 ХЕ). В зависимости от хлебного показателя подбирается количество инсулина короткого действия. Расчет ведется следующим образом:
- в утреннее время 1 ХЕ покрывает 2 ЕД гормона;
- в обеденное время 1 ХЕ покрывает 1,5 ЕД гормона;
- в вечернее время соотношение инсулина и хлебных единиц равно.
Расчет и техника введения инсулина
Дозы и введение инсулина является важным знанием для любого диабетика. В зависимости от типа болезни возможны небольшие изменения в расчетах:
- При сахарном диабете 1 типа поджелудочная железа полностью прекращает вырабатывать инсулин. Больному приходится колоть инъекции гормона короткого и пролонгированного действия. Для этого берется общее количество допустимых ЕД инсулина на день и делится на 2. Пролонгированный тип гормона колется 2 раза в сутки, а короткий не менее 3 раз перед приемом пищи.
- При сахарном диабете 2 типа инсулинотерапия требуется в случае тяжелого течения болезни или если медикаментозное лечение не дает результатов. Для лечения применяется инсулин длительного действия 2 раза в день. Дозировка при диабете 2 типа обычно не превышает 12 единиц за 1 раз. Гормон короткого действия применяется при полном истощении поджелудочной железы.
После выполнения всех расчетов, необходимо выяснить, какая существует техника введения инсулина:
- тщательно помыть руки;
- продезинфицировать пробку флакончика с лекарством;
- набрать воздух в шприц эквивалентно количеству вкалываемого инсулина;
- флакон поставить на ровную поверхность и ввести через пробку иглу;
- выпустить воздух из шприца, перевернуть флакон кверху дном и набрать лекарство;
- в шприце должно быть на 2-3 ЕД больше нужного количества инсулина;
- высунуть шприц и выдавить оставшийся воздух из него, одновременно корректируя дозировку;
- продезинфицировать место укола;
- ввести лекарство подкожно. Если дозировка большая, то внутримышечно.
- продезинфицировать шприц и место инъекции еще раз.
В качестве антисептика используется спирт. Протирается все с помощью кусочка ваты или ватного тампона. Для лучшего рассасывания делать укол желательно в живот. Периодически место укола можно менять на плече и бедро.
На сколько снижает сахар 1 единица инсулина
В среднем 1 единица инсулина понижает концентрацию глюкозы на 2 ммоль/л. Проверяется значение экспериментальным путем. У некоторых больных сахар 1 раз понижается на 2 единицы, а затем на 3-4, поэтому рекомендуется постоянно следить за уровнем гликемии и сообщать лечащему врачу обо всех изменениях.
Как принимать
Использование инсулина длительного воздействия создает видимость работы поджелудочной железы. Введение происходит за полчаса до первого и последнего приема пищи. Гормон короткого и ультракороткого действия применяется перед едой. Количество единиц при этом варьируется от 14 до 28. Влияют на дозировку различные факторы (возраст, прочие болезни и медикаменты, вес, уровень сахара).
Источник: https://diabeta-net.ru/lechenie/algoritm-rascheta-dozy-insylina-dlia-1-tipa-diabeta.html
