Косой перелом 5 плюсневой кости
Переломы плюсневых костей
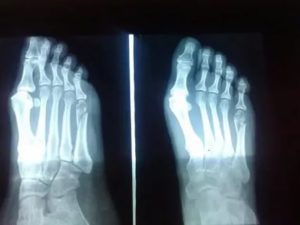
Плюсневые кости входят в группу мелких трубчатых костей скелета человека. Переломы плюсневых костей являются наиболее распространенным переломами костей стопы.
А именно переломы основания пятой плюсневой кости, происходящие в результате инверсии стопы.
Локализация перелома должна быть тщательно проанализирована врачом, так как лечение различных по локализации и характеру переломов достаточно сильно разнятся.
Виды переломов плюсневых костей стопы
Есть два основных типа переломов плюсневых:
- Травматические переломы — в связи с острой (внезапной) травмы к среднего и переднего отдела стопы.
- Стресс переломы — из-за чрезмерной длительной нагрузки или повторяющихся незначительных травм на фоне абсолютно нормальных плюсневых костей.
Так же переломы плюсневой кости стопы классифицируются по локализации, характеру перелома и наличию смещения:
- Переломы основания, тела или подголовчатые переломы плюсневых косте;
- Переломы плюсневой кости со смещением или без смещения;
- Переломы косые, поперечные, винтообразные, оскольчатые.
Распространенность
Переломы плюсневых костей составляют от 5% до 6% от всех переломов костей скелета. Они в равной степени распространено среди мужчин и женщин планеты.
Чтобы понять механизм переломов плюсневых костей, вероятно, лучше начать с краткого объяснения анатомии стопы.
Стопа человека состоит из 26 костей:
- 5 плюсневых костей. Это трубчатые кости, которые расположены между костями предплюсны и фалангами пальцев. Функционально плюсневые кости играют важную роль в движении, выполняя роль рычага при движениях стопы (шаги, бег, прыжки).
- 14 фаланг пальцев. Первый палец состоит из двух фаланг, остальные пальцы – из трех.
- 3 клиновидные кости. Расположены между ладьевидной костью и первыми тремя плюсневыми костями.
- Кубовидная кость
- Ладьевидная кость
- Таранная кость
- Пяточная кость
Все вместе кости стопы образуют очень сложный механизм, который компенсирует колоссальные нагрузки в течение дня и помогает гасить удары при каждом шаге.
Причины переломов плюсневых костей
Основные причины переломов плюсневых костей стопы это:
- Интенсивные и продолжительные спортивные нагрузки
- Остеопороз (ослабление кости)
- Падение тяжелого предмета на стопу,
- Автодорожная травма
- Падение с высоты (прыжок)
Симптомы переломов
- Боль, которая развивается постепенно, увеличивается при нагрузках
- Отек стопы
- Подкожное кровоизлияние (синяк)
Пациенты с такими симптомами, как правило, испытывают внезапное начало острой, напряженной боли после травмы.
Иногда пациент может слышать хруст или щелчок в момент травмы. Боль заставляет пациента хромать. Пациенты с переломом плюсневых костей также сопровождает отек, который нарастает в течение дня и уменьшается ночью.
При тяжелых переломах плюсневых костей со смещением очевидной деформации может быть и незаметно.
Диагностика переломов плюсневых костей
Для более детального понимания проблемы, врач выясняет у пациента механизм травмы включая силу, место приложения и направление удара.
Стресс переломы обычно связаны с увеличением интенсивности или продолжительности повторяющихся движений, таких как бег, бальные танцы и др.
Осмотр: Тщательный осмотр и изучение всей стопы и голеностопного сустава имеет решающее значение в выявлении сочетанных повреждений. Деформация, отек и кровоизлияние визуализируются без труда.
Рентгенограмм в 2-х проекциях обычно достаточно, чтобы диагностировать перелом. Но при стресс-переломах без смещения, иногда, их невозможно определить даже очень опытному врачу.
В таких случаях назначаются контрольные рентгенограммы через 10-14 дней, когда происходит резорбция костной ткани в месте перелома.
Так же стресс переломы трудно увидеть на рентгеновских снимках, пока они не начали срастаться и не начала образовываться костная мозоль. Как раз её очень хорошо видно на рентгенограммах.
Компьютерная томография или МРТ могут быть необходимы для исключения стресс перелома и других патологий стопы.
Первая помощь при переломах плюсневых костей
- Ограничение нагрузок и движений. Важно, ограничить движения и нагрузки на стопу, чтобы предотвратить дальнейшее повреждение.
- Холод местно. Использование льда поможет замедлить или уменьшить отек и обеспечить ощущение онемения, которое облегчит боль. Лед имеет смысл прикладывать к месту травмы в течение первых 48 часов после травмы. Никогда не держите лед более чем 20 минут за один раз, чтобы предотвратить отморожение. Перерыв 1,5 часа перед повторной экспозицией льда, это позволяет тканям вернуться к нормальной температуре и трофике, повторять по мере необходимости. Можно завернуть любой замороженный продукт в полотенце и приложить к месту повреждения. Лед должен быть применен как можно скорее после травмы. (Не кладите лед прямо на кожу. Кроме того, нельзя оставлять лед во время сна, и держать его более 30 минут. Это может вызвать отморожение).
- Эластичное бинтование. Нужно забинтовать ногу эластичным бинтом. Но забинтовать правильно, не слишком туго. Если пальцы стали холодными, появилось онемение, значит бинтование слишком тугое. Эластичный бинт ограничит отек и ограничит движения в суставе. Спать можно без бинта. Но передвигаться обязательно забинтовав ногу эластичным бинтом.
- Возвышенное положение. Придайте поврежденной ноге возвышенное положение, например, положив ногу на подушку лежа на диване или кровати. Если Вы сидите, можно положить ногу на стул, это уменьшит отек и боль.
Исключаются: нагревание поврежденной зоны в течение первой недели, растирание алкоголем и массаж, который может усугубить отек. Например, исключить горячие ванны, сауны. Тепло имеет противоположный эффект по сравнению со льдом. То есть, это стимулирует кровоток.
Важно ограничить нагрузку при ходьбе (не опираться полностью на стопу), пока повреждение не будет диагностировано доктором.
Консервативное лечение плесневой кости
Тактика лечения будет зависеть от локализации перелома и его тяжести.
Цель любого лечения переломов плюсневой кости — помочь пациенту вернуться к полноценной жизни. Соблюдение рекомендаций врача поможет быстрейшему восстановлению функции стопы и предотвращению дальнейших проблем в будущем.
Мы убеждены, что при переломах без смещения взрослым пациентам накладывать гипс нет необходимости, так как это доставляет много неудобств, и они в состоянии понять, что нужно ограничить нагрузку, для скорейшего сращения перелома. Смещения костных отломков не происходит без нагрузки. Но нашим юным пациентам трудно объяснить, что на ногу нельзя наступать или ходить только с опорой на пятку. Поэтому детей мы гипсуем.
Как правило при травматических переломах рекомендуют ходить только с опорой на пятку либо вовсе без опоры, передвигаясь с костылями.
При стресс-переломах рекомендуется ходить с частичной нагрузкой на стопу, но обязательно в индивидуальных ортопедических стельках, которые «разгружают» поврежденный участок.
Если перелом плюсневой кости с незначительным смещение, выполняется попытка репозиции и фиксация гипсовой лонгетой.Если перелом сопровождается значительным смещением костных отломков (более чем на половину ширины плюсневой кости) решается вопрос об операции.
Операция при переломе плюсневой кости
Показанием к операции при переломе является смещение отломков плюсневой кости больше чем на половину ширины кости.
Чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца.
Минусы: концы спиц остаются над кожей, для того чтобы спицу можно было удалить после срастания перелома; риск инфицирования раны и проникновение инфекции в область перелома; длительное ношение гипсовой повязки 1 месяц; неудобства в повседневной жизни.
Открытая репозиция перелома
Открытая репозиция при переломе плюсневой кости стопы, накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной плюсневой кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении.
Гипсовая иммобилизация не проводится, так как металлоконструкция, фиксирует отломки.
Разрешается ходьба с опорой на пяточную область в течение месяца.
Реабилитация после перелома плюсневой кости
Как только перелом плюсневой кости срастется и уменьшится боль, врач позволит дозированно наступать на стопу, постепенно увеличивать нагрузку.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
| Лечение переломов стопы | Цена, руб |
| Ручная репозиция | от 2 500 |
| Наложение гипсовой повязки | от 1 500 |
| Остеосинтез (без учета металлоконструкции) | от 38 000 |
| Местная анестезия | от 700 |
| Проводниковая анестезия | от 3000 |
| Перевязка, снятие швов | от 500 |
Источник: https://www.ortomed.info/articles/travmatologiya/nizhnyaya-konechnost/perelomy-plyusnevyh-kostej/
Перелом 5 плюсневой кости: сколько ходить в гипсе
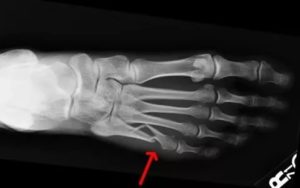
Перелом Джонса относится к одной из самых серьезных травм. Пятая плюсневая кость стопы ограничена в кровоснабжение и питание. Ткани после перелома срастаются медленно, а иногда травма заканчивается инвалидностью на всю жизнь. Рассмотрим подробнее, какие особенности имеет перелом Джонса, его симптоматика и лечение.
Разновидность переломов
С учетом места поражения различаются следующие переломы плюсны:
- Т-образный;
- косой;
- клиновидный;
- поперечный.
Одиночным называется перелом 1 кости, а при травматизме 2 либо больше костей имеет место множественное поражение. Кроме того, травмы могут классифицироваться так:
- Образовавшиеся вследствие травматизма. Происходят в результате падения на подвернутую конечность, при ударе тяжелыми предметами.
- Возникшие из-за усталости либо стресса. Чересчур продолжительные нагрузки, зачастую повторяющиеся повреждения ступни. Проявляются невыраженными на рентгене трещинками.
Специалисты преимущественно обнаруживают травмы в 4 и 5 плюсневых костях. Сложности с целостностью кости возникают при травматизме либо при стрессе. Переломы пятой плюсневой кости стопы появляются во время разрыва и механических поражениях.
Травмы могут находиться у основания кости, в ее середине либо в области головки. Требуется надлежащим образом осуществить обследование и установить разновидность повреждения. Зачастую отмечается перелом 5 плюсны ступни:
- Отрывные переломы основания 5 плюсневой кости возникают в результате внезапного выворачивания ступни внутрь. Отсоединяется костный отломок из-за натяжения сухожилий. Установить подобную разновидность травмы довольно трудно, поскольку заметными становятся проявления растяжения голеностопных связок.
- Разлом Джонса является нарушенной целостностью 5 плюсны стопы в 5 см от основания. Так на данном участке не очень интенсивный кровоток, отломки срастаются медленно. У больных с патологическими процессами в кровотоке ног кости способны продолжительный период времени не срастаться.
- Перелом 5 плюсны ступни сопровождается смещением, нарушенным анатомически правильным расположением костных отломков между собой. Их ненадлежащее срастание приводит к деформации стопы и хромоте.
- При переломе 5 плюсневой кости без смещения разобщение костных участков не наблюдается.
Переломы 4 плюсневой кости стопы наблюдаются не реже травматизма других костей ступни. При получении повреждения возможно почувствовать специфический хруст и интенсивные боли. Например, пораженный палец бывает отклонен несколько в бок либо укорочен, а на месте травмы возникает отечность либо синяк.
Общие данные
Из числа всех переломов на переломы костей стопы приходится 3,5-9% диагностированных случаев, а из них – 5-7% на переломы плюсневых костей.
Описываемое повреждение носит не такой «криминальный» характер, как повреждение пястных костей – большинство случаев связаны с травмоопасными ситуациями на производстве и дорожно-транспортными происшествиями, несколько реже – со спортивной травматизацией. Во всех случаях мужчины страдают данной патологией чаще, чем женщины, так как они больше заняты в травмоопасных сферах – производственной и спортивной.
Обратите внимание
Пик диагностирования перелома плюсневых костей выпадает на возраст от 30 до 45 лет – наиболее активный, связанный со всевозможными травматическими рисками.
Второе место по частоте возникновения переломов плюсневых костей занимают школьники в возрасте от 8 до 13 лет (часто травмируются во время спортивных состязаний или подвижных игр), третье – пожилые люди (в силу развивающейся слабости костной ткани на фоне инволютивных возрастных процессов, из-за чего повышается риск возникновения переломов даже при невыраженном травмирующем воздействии).
Симптомы
Проявления перелома плюсневой кости во многих ситуациях настолько выражены, что диагностика не составит труда. Но при определенных видах повреждения пациенты не чувствуют характерную симптоматику травматизма, потому ставится неверный диагноз. Стандартными признаками перелома считаются:
- Острые болевые ощущения, которые возникли сразу после травмы. Больные не способны стать на ногу, а, пытаясь опереться, проявляются острые боли в ступне.
- Стремительные отеки, нарастающие сразу после повреждения.
- Ощутимый треск, произошедший вследствие поражения ноги.
- Краснота кожного покрова в поврежденном участке, кровоизлияние.
- Когда больной способен передвигаться после травматизма, у него наблюдается хромота.
Перелом 5 плюсны ступни появляется зачастую вследствие ее анатомического нахождения. Вызвать повреждение способна даже наименьшая травма. Другие кости склонны к повреждению намного реже.
Симптоматика поражения бывает не во всех случаях очевидна для пациента. Часто подобный травматизм воспринимается за значительный ушиб или растяжение связочного аппарата. Это относится к ситуациям, когда повреждение не травматическое (следствие резких механических движений), а стрессовое (результат интенсивных продолжительных нагрузок или повторяющихся травм).
Стресс-переломы образуются с небольшой трещины в кости и проявляются болевыми ощущениями ноющего характера, которые уменьшаются в спокойном состоянии. В процесс увеличения трещины дискомфорт нарастает и сопровождается отеками.
Кроме того, признаки перелома плюсневой кости зависят от поражения костной ткани ступни:
- Закрытый перелом без смещения. При такой разновидности повреждения смещение костных фрагментов не происходит. Травмированная кость сохранит анатомически верное расположение. Подобный травматизм менее опасен и эффективно лечится.
- Переломы 5 плюсневой кости стопы со смещением. Отмечаются отрывом и смещением костных отломков. Перемены станут заметны внешне, однако не во всех случаях. Иногда отмечается поражение мягких тканей и кровотечение. Существует вероятность формирования нагноения внутри тканей.
Любая разновидность травмы нуждается в незамедлительном обращении к специалисту в целях оказания требуемой помощи.
Консервативная терапия
Если перелом открытый, либо имеет место значительное смещение осколков плюсневой кости, то проводится операция. Неосложненные повреждения лечатся следующими методами:
Источник: https://medspina.ru/artroz/plyusnevaya-kost-stopy.html
Перелом 5-й плюсневой кости | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Переломы тела и головки 5-й плюсневой кости мало примечательны, так как их диагностика и лечение подчиняются тем же признакам что и переломы других малых плюсневых костей. Особый интерес представляет собой перелом основания 5-й плюсневой кости, так как он имеет ряд принципиальных отличий. Перелом основания 5-й плюсневой кости часто встречаемая травма.
В зависимости от механизма повреждения существуют 3 основных зоны локализации перелома. При форсированной инверсии стопы происходит перелом в первой зоне, при форсированной аддукции стопы во второй зоне, при постоянно повторяющейся перегрузке в третьей зоне.
Также перелом основания 5 плюсневой кости часто ассоциирован с повреждениями в суставе лисфранка, разрывах латерального комплекса связок.
Анатомия 5-й плюсневой кости
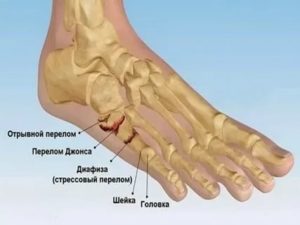
Выделяют 5 основных анатомических областей пятой плюсневой кости: бугристость, основание, диафиз, шейка, головка. К основанию крепятся сухожилия короткой и длинной малоберцовых мышц, третья малоберцовая мышца крепится к проксимальной части диафиза.
Кровоснабжение осуществляется диафизарной и метафизарной ветвями, вторая зона является областью водораздела этих ветвей, по этой причине переломы во второй зоне склонны к несращению.
Классификация переломов основания 5-й плюсневой кости
| Зона перелома | Описание | Рентгенограммы |
| Зона 1 (псевдо-перелом Jones) | Перелом бугорка. Отрывной перелом, происходит из-за избыточно длинной подошвенной связки, латерального пучка подошвенной фасции или резкого перенапряжения малоберцовых мышц. Несращения встречаются редко. | |
| Зона 2 (перелом Jones) | Зона метафизарно-диафизарного перехода. Переходит на предплюсне-плюсневый сустав. Плохо кровоснабжаемая зона. Высокий риск несращения. | |
| Зона 3 | Проксимальный перелом диафиза. Располагается дистальнее межплюсневого сочленения. Стресс-перелом у бегунов. Ассоциирован с кавоварусной деформацией и сенсорными нейропатиями. Высокий риск несращения. |
Симптомы перелома основания 5-й плюсневой кости
Боль по наружному краю стопы, усиливающаяси при нагрузке весом тела.
При пальпации стандартные боль, крепитация, патологическая подвижность, хотя последние два симптома могут отсутствовать при неполном переломе или переломе без смещения. Боль усиливается при эверсии стопы.
Для инструментальной диагностики применяются ренгтгенография в прямой, боковой и косых проекциях, в редких случаях КТ и МРТ.
Лечение переломов основания 5-й плюсневой кости
Лечение переломов 1-й зоны чаще всего консервативное. Накладывается гипс или используется жёсткий ортез, которые позволяют ходить с полной нагрузкой непосредственно после травмы. Иммобилизация на протяжении 3 недель, после чего рекомендуется ношение специальной обуви с жёсткой подошвой. Некоторая болезненность при нагрузке сохраняется до 6 месяцев.
При переломах во второй и третьей зоне без смещения отломков, требуется более длительная иммобилизация: 6-8 недель. Нагрузку на ногу при этом следует полностью исключить (ходьба на костылях). После появления рентгенологических признаков сращения возможен переход на обувь с жёсткой подошвой.
Учитывая высокий риск несращения при переломах во 2 и 3 зонах рекомендовано оперативное лечение.
Это связано с тем что в 25% случаев острых переломов и в 50% случаев хронических переломов (с выраженной периостальной реакцией и склерозом внутрикостного канала) в зонах 2 и 3 при лечении методом гипсовой иммобилизации сращения не происходит.
При оперативном лечении переломов в зонах 2 и 3 чаще всего применяется внутрикостный остеосинтез при помощи компрессирующего винта. Желательно использовать винты большого диаметра (6-6,5мм) для создания адекватной компрессии и исключения ротационной нестабильности.Применяется две различные техники: в одной винт вводится строго по ходу интрамедуллярного канала, перед этим необходимо тщательно рассверлить канал и пройти его при помощи мечика, чтобы при введении винта не произошло перелома диафиза.
При этом нельзя использовать винты большой длинны, так как возможен перелом стенки диафизарного канала в более узкой шеечной части кости. Вторая техника подразумевает введение винта перпендикулярно плоскости перелома с выходом через переднемедиальную кортикальную пластинку диафиза. При этом так же необходимо рассверлить канал и пройти его мечиком.
В ряде случаев возникает необходимость накостного остеосинтеза с использованием костнопластического материала.
В качестве костно-пластического материала может быть использовано губчатое вещество из гребня подвздошной кости, проксимального мыщелка большеберцовой кости или костноиндуктивный материал на основе трикальцийфосфата.
Для остеосинтеза в этих случаях может быть использована как внутрикостная фиксация компрессирующим винтом, так и накостный остеосинтез пластиной.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом основания 5-й плюсневой кости и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом основания 5-й плюсневой кости, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Источник: http://ortoweb.ru/%D0%9B%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5/%D0%A1%D1%82%D0%BE%D0%BF%D0%B0/%D0%9F%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC+5-%D0%B9+%D0%BF%D0%BB%D1%8E%D1%81%D0%BD%D0%B5%D0%B2%D0%BE%D0%B9+%D0%BA%D0%BE%D1%81%D1%82%D0%B8
Перелом пятой плюсневой кости: симптомы, лечение, осложнения
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему.
Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации.
Приведенные нами временные рамки – это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
Пожалуйста, не снимайте самостоятельно повязку до следующей встречи с вашим лечащим врачом.
В течение 6-8 недель после операции вы должны передвигаться с использованием двух костылей без нагрузки на оперированную стопу. Перед выпиской домой вас проконсультирует физиотерапевт, который в т.ч. расскажет вам о том, как правильно пользоваться костылями.
https://www.youtube.com/watch?v=4RuwuTKIHlw
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени. В течение всего этого периода вам рекомендуется находиться дома.
Возвышенное положение стопы и голеностопного сустава
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопы подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка.
На данном этапе, если отек купировался в достаточной мере, стопу рекомендуется держать в горизонтальном положении в течение дня 50-75% времени. Послеоперационную обувь вы должны носить еще 4 недели.
Однако это не значит, что вам можно нагружать стопу. Послеоперационный ботинок предназначен для того, чтобы защитить вашу стопу, если вы, к примеру, вдруг споткнетесь.
Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Вождение автомобиля допускается только в случаях, когда у вас оперирована левая стопа, а автомобиль с автоматической трансмиссией. Если оперирована правая стопа, то за руль рекомендуется садиться не раньше, чем через 8-10 недель после операции.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него.
Шесть-восемь недель после операции
Перед визитом к врачу вам будет выполнена контрольная рентгенография. С этими снимками вас осмотрит ваш лечащий врач и у вас будет возможность сравнить рентгенограммы до и после операции. Признаки сращения обычно становятся видны не раньше, чем через 6-8 недель после операции.
На данном этапе, если процесс заживления протекает благоприятно, отек и кровоизлияния должны практически полностью исчезнуть, хотя некоторый отек может сохраняться до 3-4 месяцев.
При наличии рентгенологических признаков консолидации вам будет разрешено дозированно, по мере переносимости, нагружать стопу. За время иммобилизации, которая продолжалась 6-8 недель, голеностопный сустав и суставы стопы становятся очень скованными, а мышцы бедра и голени – гипотрофичными.
Восстановить движения в голеностопном суставе и стопе вам поможет гидротерапия (упражнения в бассейне), а также общеукрепляющие упражнения на все группы мышц.
Бег в бассейне в спасательном жилете является прекрасным методом, позволяющим, не нагружая суставы, восстановить силу мышц и прочность костной ткани.После того, как вам будет разрешено нагружать оперированную стопу, для восстановления силы мышц можно начать заниматься на велотренажере. На данном этапе вы будете направлены к физиотерапевту, который будет контролировать процесс вашей реабилитации.
Три-шесть месяцев после операции
Если вы удовлетворены результатом, этот ваш последний визит к врачу.
Источник: https://xn----7sbxaicernkum3j.xn--p1ai/bolezni/perelom-osnovaniya-5-oj-plyusnevoj-kosti/
Перелом плюсневой кости, как лечить перелом 5 плюсневой кости?
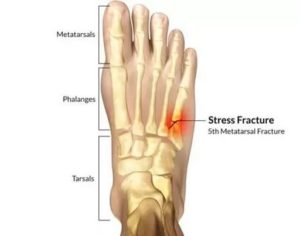
Перелом плюсны стопы является распространенным и тяжелым повреждением, во время которого кость смещается либо деформируется вследствие ударов, падений с высоты, внезапного поворота либо чрезмерной физической нагрузки.
Травма такого сложного механизма способна спровоцировать крайне неблагоприятные осложнения.
Поэтому, при появлении начальных признаков данной патологии, требуется незамедлительно обратиться к специалисту, который проведет диагностику и назначит соответствующее лечение.
Первая помощь
Больным, получившим ушибы, травмы либо попавшим в ДТП требуется провести диагностику, и проконсультироваться с ортопедом, чтобы постановить правильный диагноз и оказать помощь. Однако больница и травматология не во всех ситуациях расположены близко. Потому необходимо принять соответствующие меры во время перелома кости:
- Нужно знать, что перелом плюсны сопряжен с сильными болевыми ощущениями во время нагрузок на ступню, потому требуется не нагружать конечность и предотвратить последующую деформацию кости.
- К месту отечности требуется прикладывать холод до возникновения онемения в ткани, вследствие чего пациенту станет легче.
- Пораженную конечность фиксируют посредством эластичного бинта, в связи с чем сохранится статичность суставов, снизятся отеки.
- Приподнимается нога больного, чтобы снизить отеки.
- Дается пациенту обезболивающий препарат из группы НПВС (Анальгин, Кетанов, Нимесил и пр.).
- Когда смещение во время перелома 5 кости плюсны ступни отсутствует, больному разрешается самому добраться до лечебницы. Однако когда ситуация трудная – рекомендовано вызывать скорую.
Источник: https://orto-optima.ru/perelom-pljusnevoj-kosti/
Перелом плюсневой кости стопы со смещением и без
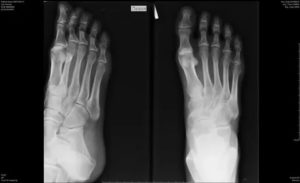
Плюсневые кости относятся к категории небольших костей трубчатой формы человеческого скелета. Когда человек ходит, его стопы переносят сильные нагрузки, берут на себя большую часть веса. Каждый день на большую часть плюсневых костей приходится огромная доля физических нагрузок.
Все компоненты, формирующие стопу, имеют тесную взаимосвязь и зависят друг от друга. Именно поэтому перелом плюсневых костей стопы может повлечь за собой серьезные дефекты, деформировать остальные кости.
Анатомические особенности стоп – какую роль играют плюсневые кости?
Всего в стопе насчитывается 26 костей, которые постоянно взаимодействуют и целостность каждой из них важна для остальных.
Плюсневые кости представлены в виде 5 костей, похожих на «трубки». Их главная физиологическая задача – осуществлять подвижность стоп, выступая в роли двигательного рычажка. Это важно при беге, прыжках, быстрой и умеренной ходьбе.
На каждой стопе имеется по 14 фалангов и 3 кости, напоминающие по виду «клинки». Строение первого пальца ноги отличается тем, что он имеет две фаланги, остальные пальцы оснащены тремя.
Рядом с латеральным краем стопы находится кубовидная кость, у передних краев – ладьевидная. Кости пяток называются «сесамовидными».
Итак, при травмировании могут пострадать все остальные. Велика вероятность нарушения функциональности, изменения нормальной формы костей. Именно поэтому так важно вовремя выявить признаки перелома, записаться к травматологу.
Перелом плюсневых костей – категории
Переломом называют анатомические деформации, разрушение кости в результате внешних факторов, травм, механических повреждений, патологий. Повреждения могут быть травматическими, усталостными.
Выделяют следующие траектории перелома: косая, поперечная, т-образная, клиновидная.
Травматический перелом
Главной причиной таких переломов может стать сильный удар стопы, воздействие тяжелого предмета, вывих ноги при быстром беге. Различают травмы:
- Открытого типа;
- Закрытого типа;
- С наличием смещения отломков костей;
- Без смещений фрагментов костей.
Если при таком переломе отсутствует смещение, то компоненты разрушенных костей сохранять свое физиологически верное расположение без внешних вмешательств доктора. Если перелом открытого типа, то у пациента наблюдается кровоточащая рана, из которой могут выступать части костных структур.
Главной опасностью открытого перелома плюсневой кости считается возможность заражения, которое может привести к сепсису, флегмоне, столбняку, гангрене и остеомиелиту. Специалисты утверждают, что грамотно оказанная первая помощь – залог успеха дальнейшего лечения.
Главные признаки:
- Сразу после удара/ушиба/падения/травмы ощущается сильная боль, которая пронизывает все тело, пульсируя именно в зоне повреждения;
- В секунду разрушения кости пациент может услышать, как хрустнуло в ноге;
- Иногда наблюдается уклон плюсневых костей в другую сторону;
- Пальцы (или один) становятся короче;
- Появляется сильная отечность (иногда данный симптом проявляется через сутки).
Еще одной категорией переломов плюсневых костей является перелом «Джонса». Рычаг возгорания повреждений и разрушений костных структур просматривается в самом начале пятой по счету плюсневой косточки.
Опасность такой патологии состоит в том, что фрагменты и отломки крайне медленно срастаются. В результате пациент на долгое время ограничен в подвижности, некоторым приходится отказаться от привычного образа жизни, рабочего места и заняться полным восстановлением.
Доказанный факт: в некоторых случаях при подобных повреждениях костные компоненты могут и не срастись вовсе.
Врачебная ошибка играет весомую роль в лечебном процессе. Иногда доктор ставит неграмотный диагноз, пациент проходит неверно назначенное лечение, которое, конечно же, не дает абсолютно никаких результатов.
К примеру, многим назначают реабилитацию, необходимую при растяжении связок. В данном случае могут развиться опасные последствия, так как упущенное время играет во вред организму.
Усталостный перелом
Такой тип перелома выражается в форме трещин, которые едва заметны при рентгенографическом исследовании.
Выделяют следующие причины возникновения таких трещин:
- Чрезмерные, слишком активные нагрузки на стопы;
- Предпочтение видов спорта, предусматривающих постоянный, быстрый бег;
- Патологии строения плюсневых костей, врожденные или приобретенные нарушения;
- Значительные деформации положения стоп;
- Слишком узкая обувь (особенно касается женщин, предпочитающих туфли на каблуках с узкими носами);
- Занятия балетом;
- Диагноз остеопороз.
Усталостный перелом не терпит отлагательств. Если не произвести своевременной терапии, могут развиться неблагоприятные реакции и патологии.
Чтобы успеть как можно раньше обратиться к доктору, следует знать об основных симптомах такого перелома:
- Нудящие боли по всей длине стопы после ходьбы, занятий спортом;
- Дискомфорт и боль проходит, когда больной принимает удобное положение, отдыхает. Однако, если вновь происходит физическое воздействие на стопу, боль возвращается, пульсируя и отдавая вверх;
- При осмотре методом пальпации пострадавший может точно показать локализацию болей;
- Если говорить о внешних проявлениях, то может просматриваться небольшая отечность. Однако, не появляются кровоподтеки.
Если вы заметили хотя бы один-два из перечисленных признаков, следует обратиться к медикам, пройти рентген. Помните, что только грамотная диагностика поможет установить достоверный диагноз.
Перелом пятой плюсневой кости
Пятая плюсневая кость находится ближе всех со стороны наружного края стоп. Это говорит о том, что она наиболее уязвима и подвержена внешних механическим воздействиям. Повредить эту кость можно из-за простого подворачивания стопы.
Признаки такого повреждения выражаются в сильной отечности в зоне перелома, сильными болезненными ощущениями. Больной не может ходить и даже просто опереться на поврежденную ногу, может появиться сильная гематома.
Возможные осложнения
Если запустить ситуацию, то клиническая картина может существенно измениться. К сожалению, зачастую, больные списывают болевые ощущения, дискомфорт на простую усталость. Ошибочно полагая, что неприятные симптомы быстро исчезнуть, пациенты отказываются от походов к доктору, не принимают мер по восстановлению.
Игнорирование тревожных симптомов или неграмотное лечение могут стать причинами возникновения серьезных осложнений, таких, как:
- Изменение в структуре кости;
- Тотальное ограничение объемов двигательной активности стопы;
- В некоторых случаях диагностируется разрушение плюсневых костей непосредственно внутри суставов, где они и соединяются;
- Развитие артроза;
- Кости срастаются неверно;
- Болевой синдром приобретает хронический характер;
- Пострадавший не имеет возможности слишком долго ходить, стоять в одном положении, тем более бегать, — появляются боли, усталость, онемение;
- В запущенных ситуациях может потребоваться вмешательство хирурга.
Источник: https://Sustavi.guru/perelom-pljusnevoj-kosti-stopy.html
