Легочная гипертензия у новорожденного при наличии открытого овального окна
Как проявляется и лечится легочная гипертензия у детей
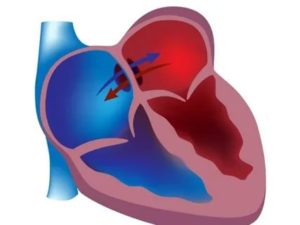
Повышенное давление в артериях легких у детей часто бывает на фоне врожденных пороков сердца и сосудов, болезней дыхательной системы.
Легочная гипертензия (ЛГ) у новорожденных проявляется цианозом, частым дыханием.
Для более старшего возраста характерно прогрессирующее течение с развитием недостаточности кровообращения (одышка, тахикардия, увеличение печени). Лечение медикаментозное, при неэффективности нужна операция.
Причины возникновения легочной гипертензии у детей
Наиболее распространенным фактором появления ЛГ в детском возрасте считаются отклонения в развитии сердца и сосудов – врожденные пороки:
- большое отверстие в перегородке между желудочками;
- сочетание транспозиции аорты и легочной артерии с дефектом перегородки;
- открытый Боталлов проток или атриовентрикулярный канал;
- один общий желудочек сердца.
При этих нарушениях кровь сбрасывается через аномальные отверстия в правые части сердца, что приводит к появлению вторичной форме ЛГ. Она защищает легкие от избыточного переполнения кровью. Критический период (до года) переживает без операции только половина детей. Затем ненадолго состояние стабилизируется, после чего начинает постепенно нарастать недостаточность кровообращения.
Второй группой причин считается недоразвитие легких (гипоплазия) при наличии грыжи диафрагмы, проникновении содержимого кишечника или околоплодных вод в дыхательные пути в момент рождения. У таких младенцев уменьшается количество функционирующих ветвей бронхов, альвеол, а артерии сохраняют структуру, как у плода – толстая мышечная стенка и маленький просвет.
В легких отмечается высокое сосудистое сопротивление выбросу крови из правого желудочка, сброс крови через овальное отверстие и открытый артериальный проток в левые части сердца. Иногда кровоток в легких полностью останавливается, а дыхательная система возвращается к внутриутробному типу с последующей гибелью ребенка.
Первичная форма ЛГ может быть врожденной. Ее причина развития неизвестна, поражает с равной частотой мальчиков и девочек.Предположительным провоцирующим механизмом возникновения может быть реакция иммунной системы на вирусы, антитела или собственные ткани, химические соединения (пищевые и лекарственные вещества).
Такая ЛГ характеризуется стойким дефектом приспособления сосудов легких к переходу на внешнее дыхание.
Способствовать нарастанию давления в легочной артерии могут такие факторы риска:
- прием матерью различных лекарственных средств, токсикоз во второй половине беременности, преэклампсия;
- инфекции плода или новорожденного;
- аутоиммунные процессы в организме;
- дефицит кислорода в период родов;
- пневмония;
- наследственная предрасположенность;
- бронхоспазм;
- тромбоз сосудов.
Рекомендуем прочитать статью об открытом артериальном протоке. Из нее вы узнаете о причинах, классификации и стадиях развития данного порока, гемодинамике при открытом артериальном протоке, а также о лечении и профилактике развития патологии сердца.
А здесь подробнее о дефекте межпредсердной перегородки.
Симптомы у новорожденных, детей с ВПС
Основные признаки легочной гипертензии у ребенка обычно обнаруживают в период, когда в легких происходят необратимые процессы. Обычно ухудшению состояния предшествует грипп, простудные болезни, пневмония. Клиническими проявлениями ЛГ в детском возрасте бывают:
- затруднение дыхания, особенно вдоха, вначале при нагрузке, затем при незначительных движениях или в покое;Цианоз кожи
- постоянная слабость, высокая утомляемость;
- вялость, раздражительность, плаксивость;
- снижение аппетита, слабый прирост веса тела;
- цианоз кожи, усиливающийся при физической активности (основной признак у новорожденных);
- боли в сердце и грудной клетке давящего, ноющего или колющего характера, без четкой локализации, становятся сильнее при напряжении;
- головокружение;
- обморочное состояние – бледность и посинение лица и конечностей, затемнение сознания, длятся от нескольких секунд до 2 минут;
- учащенное сердцебиение.
Кашель бывает редко без сопутствующей патологии органов дыхания, но на поздних стадиях болезни он может появиться на фоне сердечной недостаточности, тромбоэмболии или разрыва мелких сосудов легких, как правило, он сочетается с кровохарканьем.
При развитии гипертонического (легочного) криза внезапно усиливается одышка, посинение кожи, учащается пульс, падает давление, проступает холодный пот на коже, нарушается сознание, возникает боль в груди. В момент такого криза ребенок может погибнуть.
При ЛГ быстро нарастает недостаточность кровообращения по правожелудочковому типу, об этом свидетельствуют:
- усиление одышки и общей слабости;
- отечность лодыжек;
- увеличение печени;
- учащение обмороков.
Стадии прогрессирования
Опасность легочной гипертензии состоит в том, что она не имеет клинических проявлений на ранней стадии развития, когда можно замедлить ее нарастание. В этот период у детей возникает только одышка при интенсивных нагрузках, которую ошибочно относят к признакам низкой тренированности организма.
Вторая стадия начинается при снижении выброса крови в артериальную сеть. Это фаза развернутой симптоматики – гипоксия, одышка, цианоз, обмороки. Давление в сосудах легких устойчиво повышено.
Третья стадия – сердечная недостаточность. Ее характеризует существенное падение давления в большом круге кровообращения и нарастание по малому. Продолжительность каждой стадии очень вариабельна, от 5 месяцев до 5 лет проходит до полной декомпенсации и летального исхода. Тяжелое и стремительное течение бывает при неадекватном лечении и отсутствии хирургической коррекции порока сердца.
Методы диагностики
При осмотре ребенка с ЛГ может не быть отклонений со стороны дыхательной системы: грудная клетки имеет правильную форму, перкуторный звук не изменяет оттенок, дыхание над легкими везикулярное, хрипы при отсутствии болезней бронхов и альвеол не прослушиваются.
При обследовании сердца выявляют:
- усиленную пульсацию в подложечной области или 2 — 3 межреберном промежутке;
- расширение границ сердца вправо (иногда большой правый желудочек оттесняет уменьшенный левый, тогда расширяется и левая граница);
- усиление 2 тона над легочной артерией, он приобретает металлический оттенок;
- систолический шум (при несмыкании створок трикуспидального клапана), диастолический (из-за увеличения ствола легочной артерии).
При декомпенсации особенностью является несоответствие между выраженной симптоматикой и скудными данными аускультации, при этом чем тяжелее состояние ребенка, тем меньше изменений можно обнаружить при прослушивании. При длительной ЛГ пальцы становятся похожими на барабанные палочки, а ногтевая пластинка напоминает часовое стекло. Печень выступает из-под края ребер, можно заметить отеки на ногах.
Для подтверждения диагноза и обнаружения фонового заболевания, которое вызвало ЛГ, проводится обследование:
- рентгенография органов грудной клетки – можно выявить расширение сердечной тени;
- ЭКГ – во всех отведениях предсердный зубец остроконечный и высокий, симптомы гипертрофии правой части сердца;
- УЗИ с дуплексным сканированием – помогает определить размеры и структуру камер сердца, толщину миокарда, наличие пороков развития, парадоксальное движение перегородки и ее гипертрофию, степень стеноза или недостаточности клапанов, оценить давление в легочном стволе;
- МРТ, МСКТ позволяют с высокой точностью изучить строение сердца и магистральных сосудов, изменения кровеносных путей в легких;
- перфузионная сцинтиграфия легких применяется при подозрении на закупорку артерии тромбом или эмболом;
- катетеризация камер сердца – это наиболее объективный метод измерения давления в правой половине сердца и артерии легких;
- анализ крови – повышено содержание клеток крови, гематокрит, снижено содержание кальция, кислорода;
- гипервентиляционный тест (при ИВЛ) – повышение частоты дыханий (насыщения кислородом) цианоз исчезает, а при «синих» пороках остается.
МРТ детям при легочной гипертензии
Лечение первичной и вторичной ЛГ у детей
Для всех форм легочной гипертензии важно оберегать ребенка от контакта с заболевшими вирусными и бактериальными инфекциями, обеспечить ежедневную дозированную физическую нагрузку, избегая переутомления.
Для медикаментозной терапии используют:
- вазодилататоры после проведения теста, только при положительных результатах – снижение давления в легочной сети. При учащенном пульсе применяется Диакордин, а при брадикардии – Коринфар или Норваск, начинать нужно с самых минимальных доз;
- антикоагулянты – Варфарин под контролем свертывания крови или Фраксипарин, Клексан, Фрагмин;
- мочегонные назначают при застое крови (отеки, увеличение печени) на фоне снижения соли и жидкости в рационе (Гипотиазид, Диакарб, Фуросемид);
- кислород;
- сердечные гликозиды – Дигоксин, только при мерцательной аритмии, длительное применение не показано.
Если после такой терапии, проведенной в течение 10 недель, состояние ребенка ощутимо не улучшилось, то используют специфические средства:
- антагонисты эндотелина – Бозенекс, Волибрис;
- простагландины – Флолан, Эпопростенол, Тривасо, Иломедин
- ингибиторы фосфодиэстеразы – Ревацио.
При неэффективности медикаментов рекомендуется искусственное шунтирование крови – операция по созданию отверстия в перегородке между предсердиями (атриосептостомия).
Как крайняя мера показана пересадка легкого или сердечно-легочная трансплантация.
При этом оправдано назначение ее только в крайне тяжелых случаях, так как на начальной и развернутой клинической стадии она не замедляет прогрессирования болезни.
Смотрите на видео о легочной гипертензии у детей:
Особенностью лечения детей со вторичной ЛГ является важность устранения причин ее появления. Для этого нужно:
- провести операцию при врожденных пороках сердца;
- использовать адекватную антибактериальную терапию при инфекционных процессах;
- назначить гормоны и цитостатики при аутоиммунных болезнях.
Прогноз для больных
Появление легочной гипертензии в первичной или вторичной форме рассматривается как один из крайне неблагоприятных признаков. Она существенно утяжеляет состояние детей при врожденных патологиях развития, при быстром прогрессировании снижает шансы на успешное хирургическое лечение порока сердца.
Без операции у таких больных довольно низкие шансы на сохранение здоровья и жизни. У детей, которые смогли выжить, наблюдаются отклонения физического и умственного развития, они подвержены хроническим заболеваниям легочной системы, ЛОР-органов, сердца.
Рекомендуем прочитать статью о кардиомиопатии у детей. Из нее вы узнаете о причинах развития кардиомиопатии у малышей, формах и симптомах патологии, а также о лечении и профилактике патологии.
А здесь подробнее о трискуспидальной регургитации.
Легочная гипертензия у детей встречается при пороках развития или внутриутробных инфекциях, гипоксии. Первичная форма имеет неизвестное происхождение и быстро прогрессирующее течение. При вторичной ЛГ на фоне болезней сердца и органов дыхания начальные стадии бессимптомные, а проявления бывают при необратимых изменениях.
Для лечения применяется медикаментозная терапия и оперативная коррекция, пересадка легких. Патология характеризуется неблагоприятным прогнозом.
Источник: http://CardioBook.ru/legochnaya-gipertenziya-u-detej/
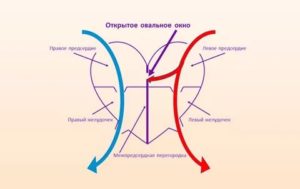
Причины, симптомы и лечение открытого овального окна у грудничка
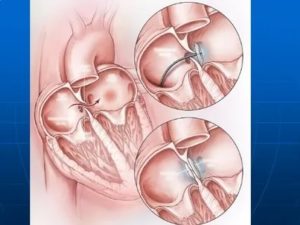
Сердечные патологии это очень распространенная проблема у новорожденных. Открытое овальное окно в сердце младенца очень частый диагноз, с которым встречаются родители новорожденного. Определяется оно с помощью УЗИ сердца. Конечно сразу это звучит для родителей как приговор, но так ли это страшно на самом деле. Давайте разбираться.
Что это такое
Открытое овальное окно присутствует у младенца в период, когда ребенок развивается в чреве матери. На этом этапе, такое открытое отверстие становит норму, для правильного развития плода. Когда малыш появляется на свет, то в норме такое окно закрывается у грудничков сразу, при первом вдохе.
Нормой также считается постепенное закрытие такого отверстия до первого года жизни маленького человечка. Часто бывает, что такое окно закрывается до 2, 5 год, или даже до 5 летнего возраста.
Такая патология представляет собой незакрытую щель в перегородке между правым и левым предсердием. После рождения, такая перегородка должна полностью закрыться сердечным клапаном. Но как показывают жизненные реалии, такая перегородка все-таки не закрывается клапаном у ½ части населения планеты.
И не всегда такой диагноз является поводом для паники и волнений. Часто люди проживают полноценную жизнь, даже не подозревая о наличии такой патологии. Узнать о ней можно лишь путем ультразвукового исследования.
Для правильной работы сердца, да и организма в целом, имеет значение размеры такого открытого окна в сердце. Размеры такого отверстия могут варьироваться от 2 мм и до 10 мм.
- Если же такое окно открывается на 2-3 миллиметра., и нет больше никаких сердечных отклонений, и человек не чем не обеспокоен, то такое состояние практически никак не отобразится на жизнедеятельности организма в целом.
- Если открытая перегородка достигает в размерах 5-7 мм., такая патология является гемодинамически незначимой. Проявлять себя такое отклонение может только в период сильных физических нагрузок на организм.
- Но если размеры окна достигают 7-10 мм, то диагноз будет звучать как «зияющее открытое окно», и по симптоматике такое состояние идентично врожденному пороку сердца, который звучит как дефект межпредсердной перегородки.
Причины данной патологии сердца
- Наиболее распространенным фактором является наследственная предрасположенность ребенка. Такая генетическая аномалия передается преимущественно по первой линии родственных связей.
- Вредные привычки матери.
Если беременная женщина употребляет алкоголь и курит табак, также велика вероятность, что у ребенка вовремя не закроется межпредсердная перегородка.
- Плохая экология. Если беременность женщины протекала в неблагоприятной экологической среде, и если ребенок растет в этой же среде, также возможно появление данной патологии.
- Плохое и несбалансированное питание будущей мамы, в период вынашивания ребенка, также неблагоприятно отобразится на сердечной системе малыша.
- Постоянные стрессовые ситуации и депрессия способствуют развитию таких отклонений.
- Тяжелые отравления беременной женщины (в том числе и лекарственными средствами).
- Появление ребенка на свет раньше положенного срока. Большой процент недоношенных детей страдают таким недугом.
Прогнозы на будущее
Наличие небольшого незакрытого овального окна (3 мм.) в сердце у ребенка, в будущем позволит вести полноценный образ жизни, если нет вторых сердечных заболеваний. Если же таковые имеются, то наличие открытого отверстия, усложнит течение сердечных заболеваний, и сам процесс лечения таковых болезней.
При наличии такой патологии специалисты не рекомендуют ребенку серьезные занятия спортом. Физические нагрузки также должны быть умеренными.
Необходим постоянный контроль за состоянием сердца у малыша. Осуществляется такой контроль посредством УЗИ сердца, ЭКГ, ну и, конечно же, необходимо следить за общим физическим состоянием ребенка.
Признаки данного сердечного отклонения у детей
Признаки открытого овального окна у грудничка ответственные родители должны определить по таким симптомам:
- Младенец плохо набирает вес
- Посинение окологубного треугольника. Происходит это когда малыш плачет, кричит, кашляет или тужится
- Частые простудные заболевания бронхолегочного характера
В более старшем периоде у ребенка есть риск возникновения одышки, учащенное сердцебиение, особенно при сильных физических нагрузках.
В подростковом возрасте заболевание выражает себя следующим образом:
- усталость, быстрая утомляемость, даже без особых физических нагрузок;
- головные боли, невыясненной этиологии;
- слабость, головокружения, потеря сознания;
- сбои в правильной работе сердечной мышцы;
- частые респираторные заболевания, простудного характера
Чего стоит опасаться при данной патологии
Наличие функционирующего окна в сердце, может создать ряд нежелательных осложнений, в таких случаях:
- Период активного возрастного роста ребенка. В такой момент, когда сердечная мышца усиленно растет, а клапан остается все тех же размеров, возможен усиленный кровоток в разъеме отверстия, когда кровь свободно проникает из одного предсердия в другое. Такая ситуация увеличивает нагрузку на предсердия.
- Особую бдительность следует проявить, при наличии заболеваний, которые увеличивают давление в правом предсердии. Такие заболевания способствуют дополнительному открытию клапана в сторону левого предсердия.
Существуют случаи, когда такая сердечная патология даже полезна для организма. Это наличие первичных признаков легочной гипертензии. В такой ситуации кровь, из малого круга кровообращения, через открытое окно перемещается в левое предсердие, таким образом, уменьшая давление, что благотворно сказывается на общем состоянии организма.
Методика лечения данной сердечной аномалии
Если открытое окно не больших размеров, и нет никаких сердечных дополнительных заболеваний у ребенка, то в этом случае, дитя не нуждается ни в каких лекарственных препаратах и манипуляциях. Можно ограничиться лишь регулярным наблюдениям у специалиста.
Если умеренные размеры открытого отверстия вызывают дискомфортные состояния детского организма, возможно назначение антикоагулянтов и дезагрегантов.
Если же слишком большие размеры овального окна вызывают декомпенсированные состояния у ребенка, необходимо хирургическое вмешательство.В любом случае, при любом течении этого недуга, необходимо регулярное наблюдения у врача. Лекарственные препараты необходимо давать ребенку исключительно по рецепту доктора. Решение про оперативное вмешательство принимается только после соответствующего вывода медицинских специалистов. Самолечение, при данной патологии недопустимо!
Питание
При незакрытом овальном окне ребенку необходимо полноценное питание. В рационе должны быть обязательно фрукты, овощи, с большим содержанием калия, который укрепляет сердечную мышцу. Также рекомендуются бобовые, злаковые изделия, орехи, кисломолочные продукты и нежирные сорта рыбы и мяса.
Источник: https://grudnichky.ru/zdorove/otkryitoe-ovalnoe-okno.html
Чем опасна легочная гипертензия у новорожденных и как ее лечить
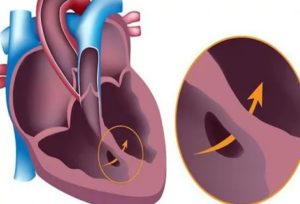
Повышение давления в сосудах легких или легочная гипертензия диагностируется у людей разных возрастных категорий. Едва родившийся младенец в силу разных причин также может быть подвержен данной патологии.
В таком случае речь идет о легочной гипертензии у новорожденных, известной ещё как персистирующее или стойкое фетальное кровообращение у новорожденного (код по МКБ-10 Р29.3).
Описание и статистические данные
Стойкое фетальное кровообращение у новорожденного – это своеобразный сигнал организма малыша о невозможности полной адаптации кровообращения в легких к жизни вне утробы матери.
В пренатальном периоде развития легкие претерпевают ряд изменений, которые готовят их к функционированию в воздушной среде, но в это время за них «дышит» плацента. После рождения ребенка должен произойти запуск «настоящего» дыхания, но иногда по ряду причин он происходит с патологией.
При легочной гипертензии имеет место резкий скачок давления внутри сосудистого русла легких, вследствие чего сердце ребенка начинает испытывать огромную нагрузку.
Организм новорожденного, стараясь избежать грозящей сердечной недостаточности, производит экстренное снижение давления в легких путем уменьшения объема циркулирующей в них крови – кровь «сбрасывается» через имеющиеся у младенцев открытое овальное окно в сердце или открытый артериальный проток.
Это в свою очередь приводит к увеличению количества венозной крови в общем кровотоке, пониженному содержанию кислорода в крови и цианозу у ребенка.
По данным статистики патология встречается у 1-2 младенцев из 1000. Примерно 10% новорожденных, нуждающихся в интенсивной терапии, страдают этим заболеванием. При этом большинство из них – доношенные или переношенные дети.
Значительно чаще синдром фетального кровообращения встречается у детей, рожденных с помощью кесарева сечения – примерно в 80-85% случаев.
Подавляющее количество соответствующих диагнозов (97%) было поставлено в первые трое суток жизни маленьких пациентов – такая ранняя диагностика позволяет в разы снизить количество летальных исходов, поскольку без своевременной медицинской помощи 80% больных деток могут погибнуть.
Причины и факторы риска
В редких случаях причины легочной гипертензии не могут быть установлены – тогда патологию именуют первичной или идиопатической. Но чаще всего причиной неадекватного повышения давления в легочных сосудах становится:
- Пренатальный стресс в виде гипоксии, гипокликемии, гипокальциемии, аспирации меконием или околоплодными водами. В результате этого после рождения может произойти спазм артериол легких с последующими склеротическими изменениями в их стенках.
- Задержка внутриутробного созревания стенок сосудов с частичным сохранением их эмбрионального строения и после рождения. Такие сосуды подвержены спазмированию в гораздо большей степени.
- Врожденная диафрагмальная грыжа, при которой легкие в целом и их сосуды в частности оказываются недоразвитыми и не могут нормально функционировать.
- Увеличение легочного кровотока у плода в связи с преждевременным закрытием эмбрионального артериального протока и овального отверстия.
- Врожденные пороки сердца и легких у ребенка: гипоплазия легкого, дефекты межжелудочковой перегородки, транспозиция магистральных сосудов и др. В другой статье описана подробная классификация врожденных пороков сердца.
Факторами риска по данной патологии являются:
- внутриутробная гипоксия;
- внутриутробные инфекции или сепсис;
- несанкционированный врачом прием беременной женщиной некоторых лекарств (нестероидные противовоспалительные, антибиотики, аспирин;
- полицитемия у новорожденного – онкологическое заболевание, при котором в крови значительно возрастает количество эритроцитов;
- врожденные пороки сердца и легких у ребенка.
Виды и стадии заболевания
Разные авторы классифицируют эту патологию по разным основаниям:
| Основание для классификации | Виды легочной гипертензии |
| Этиология |
|
| Механизм возникновения |
|
| Характер и длительность течения |
|
| Морфологический тип |
|
Как и в случае легочной гипертензии у взрослых, стойкое фетальное кровообращение у детей имеет 4 степени тяжести. В большинстве случаев заболевание диагностируется на первой, обратимой стадии – тогда же оно и компенсируется с помощью лечения.
Если медицинское вмешательство оказалось неэффективным, то уже через год у ребенка может быть зафиксирована 2 стадия заболевания, а к 3 годам – произойдут необратимые деструктивные изменения в строении легких и сердца, характерные для 3 и 4 степени недуга.
Опасность и осложнения
Без оказания своевременной медицинской помощи 4 из 5 младенцев с персистирующим фетальным кровообращением умрут в течение первых 3 дней, а остальные погибнут до того, как отметят свой пятый день рождения.
Смерть малышей может наступить от стремительно развивающейся сердечной недостаточности и стойкой гипоксемии (нехватки кислорода).
Симптомы
Новорожденный с легочной гипертензией сразу после родов или спустя несколько часов:
- дышит тяжело, с одышкой;
- при вдохе грудная клетка втягивается вовнутрь;
- имеет выраженный цианоз (посинение) кожи и слизистых;
- реагирует на кислородотерапию плохо: состояние не улучшается должным образом.
О других симптомах этого заболевания (не только у малышей) и его лечении читайте тут.
Когда обращаться к врачу и к какому?
В случае обнаружения выраженных признаков дыхательной недостаточности у новорожденного к врачу надо обращаться немедленно – каждая минута промедления может оказаться роковой!
В роддоме неотложную помощь малышу может оказать штатный неонатолог или педиатр, при наличии – детский пульмонолог.
Диагностика
Диагноз ребенку ставится на основании:
- Анамнестических данных – истории беременности и родов.
- Данных осмотра и аускультации сердца.
- Результатов лабораторных исследований. Диагностическое значение имеют показатели оксигенации крови (насыщенности кислородом), которые при данном заболевании всегда крайне низкие.
- Результатов инструментальных исследований. Электрокардиограмма в данном случае малоинформативна. Большей диагностической ценностью обладает рентгенография и УЗИ с допплером.
- Реакции организма ребенка на подачу кислорода – при легочной гипертензии показатели оксигенации после дотации кислорода остаются практически неизменными.
В результате проведенных диагностических мероприятий опытный врач сможет поставить верный диагноз и провести дифференциальную диагностику легочной гипертензии у детей и других похожих по своим клиническим проявлениям заболеваний — врожденный порок сердца, тромбоэмболия легочной артерии (о ее симптомах и лечении — тут), миокардит, заболевания органов дыхания.
Методы лечения
Лечение новорожденных с данной патологией проводится в отделении интенсивной терапии и предполагает ряд мероприятий для снижения давления в сосудах легких, снятия их спазма и предотвращения осложнений:
- Проведение искусственной гипервентиляции легких кислородом. В последнее время практикуется добавление в дыхательную смесь оксида азота, что повышает эффективность лечения.
- Введение препаратов, которые расслабляют стенки сосудов и устраняют их спазм (простогландины, Толазолин, Нитропруссид натрия и другие). При этом необходим постоянный контроль артериального давления.
- В тяжелых случаях с высоким риском летального исхода используется метод экстракорпоральной мембранной оксигенации. Это инвазивная методика насыщения крови ребенка кислородом с помощью специального аппарата – мембранного оксигенатора. Данный агрегат подключается к малышу с помощью подключичных катетеров, очищает и насыщает кислородом кровь ребенка. Иногда с целью восполнения объема циркулирующей крови у новорожденного используется донорская кровь.
- Введение препаратов для предупреждения развития сердечной недостаточности (Допамин, Добутамин, Адреналин) и гипоксии (Эуфиллин).
- Введение сурфактанта для полноценного раскрытия легких.
- Антибиотикотерапия в случае предполагаемой инфекционной причины заболевания.
- Мочегонные средства и антикоагулянты в педиатрической практике используются редко и только по строгим показаниям в отличие от лечения взрослых с легочной гипертензией.
Прогнозы и меры профилактики
При оперативной диагностике и начале лечения прогноз для жизни у детей с легочной гипертензией в целом благоприятный: 9 из 10 малышей выживают. Как правило, состояние ребенка стабилизируется к 1 году.
Но 30% детей в дальнейшем могут страдать от последствий перенесенной ими дыхательной недостаточности и гипоксии в виде задержки психофизического развития, нарушений зрения или слуха.
Профилактику легочной гипертензии новорожденного должна проводить его мама ещё на этапе беременности. Для этого она должна исключить все возможные факторы риска из своей жизни:
- не курить;
- минимизировать вероятность внутриутробного инфицирования плода;
- не принимать лекарственные препараты самовольно, без назначения врача;
- строго выполнять все рекомендации врача-гинеколога.
Данные рекомендации позволят избежать многих проблем и осложнений здоровья ребенка, позаботиться о будущем малыша ещё до его рождения. Если же избежать легочной гипертензии у ребенка не удалось – отчаиваться не надо. Необходимо как можно скорее обратиться к профессиональному врачу, который сможет оказать помощь ребенку и компенсировать его состояние здоровья.
Источник: https://oserdce.com/sosudy/legochnaya-gipertenziya/u-novorozhdennyx.html
Легочная гипертензия у новорожденных: осложнения, профилактика
Последнее изменение: Июнь 12th, 2019 в 09:52 дп
На сегодняшний день данная патология встречается достаточно часто. Само понятие гипертензия подразумевает собой стойкое повышение артериального давления. Но, если возникновение такой патологии у взрослых можно объяснить, то каким образом с ней сталкивается только что родившийся ребенок, мы сейчас попробуем Вам рассказать.
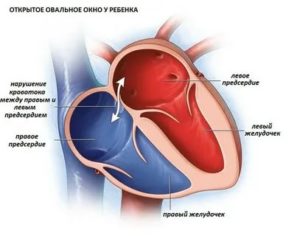
Легочная гипертензия у новорожденных связана с повышением давления в стволе легочной артерии. За норму так называемого «верхнего» или же систолического давления приняты показатели от 23 до 25 мм.рт.ст. «Нижнее» или диастолическое – до 10 мм.рт.ст.
До момента рождения легкие ребенка не функционируют, поскольку плод дышит с помощью плаценты. В момент рождения легкие должны «запуститься» и начать работать. Однако, в некоторых случаях это происходит не по правилам.
Кроме того, в сердце младенца существуют структуры, обеспечивающие нормальное для внутриутробного развития кровоснабжения. В определенные сроки после родов эти структуры «закрываются», перестают функционировать.
Но, при повышении давления в легочной артерии, кровь, поступающая в сердце из малого круга кровообращения, попадает через открытое овальное окно или артериальный проток в правые отделы сердца. Таким образом происходит сброс крови слева направо.
Отметим, что в норме кровь из левых отделов сердца, минуя большой круг кровообращения, в правые попадать не должна. За счет увеличения давления в малом круге, повышается нагрузка на сердце, а именно – на левое предсердие.
Легочная гипертензия новорожденных чаще всего встречается у доношенных или переношенных детей. Кесарево сечение увеличивает риск возникновения синдрома фетального кровообращения. Само заболевание не связано с болезнями легких. По большей части влияет наличие осложнений в родовом периоде.
Причины
Наиболее частые:
- Асфиксия или гипоксия плода во время родов;
- Аспирация (заглатывание) околоплодных вод;
- Преждевременное закрытие (внутриутробно) овального окна и/или артериального протока;
- Обструкция (закупорка) верхних дыхательных путей;
- Диафрагмальная грыжа;
- Пневмония;
- Болезнь гиалиновых мембран.
Среди возможных причин выделяют:
- Микротромбоз сосудов легких;
- Хроническая внутриутробная гипоксия;
- Задержка внутриутробного развития;
- Хроническая недостаточность плаценты;
- Сахарный диабет у матери;
- Фето-фетальная трансфузия.
Важная информация: Как сохранить давление в норме
Также, одним из факторов риска может быть полицитемия, которая обуславливает повышение вязкости крови. В норме, одна молекула гемоглобина способна «прикрепить» к себе 4 молекулы кислорода.
При снижении объема эритроцитов, и, как следствие – гемоглобина, кровь уже не может переносить необходимое количество кислорода и наступает кислородное голодание.
При полицитемии повышается вязкость крови, что также затрудняет перенос кислорода к клеткам организма.
Легочная гипертензия новорожденных классифицируется несколькими путями.
| По этиологии | По характеру течения |
| Первичная (идиопатическая) – не связана с заболеваниями легких и воздухоносных путей | Транзиторная – связана с адаптацией организма новорожденного к факторам окружающей среды. Обычно проходит без лечения в течение 1-2 недель после рождения |
| Вторичная – связана с патологией легких, что привело к повышению давления | Персистирующая – стойкое нарушение кровообращения в легких |
Деление на стадии происходит так же, как у взрослых:
- 1 стадия является обратимой и имеет довольно благоприятный прогноз. Диагностируют при показателях давления в легочном стволе 26-35 мм.рт.ст.
- 2 стадия – при показателях давления от 36 мм.рт.ст. до 45 мм.рт.ст.
- 3 стадия – показатели от 46 мм.рт.ст. до 55 мм.рт.ст.
- 4 стадия – выше 55 мм.рт.ст.
Как же распознать симптомы столь неприятной патологии:
- Новорожденный с момента появления на свет или спустя пару часов начинает дышать тяжело, с одышкой;
- Податливые места грудной клетки втягиваются в момент акта дыхания;
- Новорожденный имеет синюшный цвет кожных покровов в центральных отделах тела (центральный цианоз).
Легочная гипертензия новорожденных диагностируется только специалистами в больнице. При наличии такой патологии счет идет на минуты.
Осложнения
Как упоминалось выше, при данном заболевании увеличивается нагрузка на сердце. 8 из 10 детей с подобной патологией могут умереть в течение первых трех дней из-за острой сердечной недостаточности, нарастающей очень быстро и постоянной гипоксемии. Остальные 2 не доживут до своего пятого дня рождения при отсутствии необходимой терапии.
Кроме того, могут возникать тромбозы, отставание ребенка в умственном и физическом развитии, частые гипертонические кризы.
Важная информация: Измерение артериального давления
Что будут делать врачи
Первоначально будут назначены исследования: рентгенография грудной клетки, эхокардиография с допплеровским сканированием. Эти исследования помогут определить наличие или отсутствие пороков сердца, определить давление в стволе легочной артерии.
Одним из главных показателей будет являться сатурация (насыщение крови кислородом)
Поздняя диагностика заболеваний чревата серьезным ухудшением состояние ребенка.
Как лечить
Лечебные мероприятия проводятся строго в условиях медицинского учреждения. Быстро и грамотно поставить диагноз смогут врач-неонатолог, педиатр или детский пульмонолог. Ключевые моменты лечения заключаются в снижении давления в стволе легочной артерии и постоянном насыщении крови кислородом.
Искусственная вентиляция легких позволяет насытить кислородом даже плохо вентилируемые участки легочной паренхимы. Цель, которой будут стараться достигнуть врачи – поднять парциальное давление кислорода до показателей 80 мм.рт.ст. Одним из новых методов ИВЛ является добавление в систему оксида азота.
Он позволяет расслабить гладкую мускулатуру и предотвратить риск спазма сосудов головного мозга и недостаток кислорода нервной ткани.
Если же с помощью одной вентиляции легких подобных показателей добиться не удастся, то будут назначены сосудорасширяющие средства. Помимо подобной терапии, врачи должны обратить внимание на причину, вызвавшую состояние.
Новорожденному необходимо поддержание нормального уровня кальция, глюкозы и водно-электролитного баланса. Скорее всего, будет проведена антибиотикотерапия для исключения риска развития бактериальных заболеваний и сепсиса.
Меры профилактики
К сожалению, затруднительно составить некий список, выполнив пункты которого Вы полностью исключите возникновение подобной патологии у ребенка. Это связано с тем, что от самых частых случаев, при которых возникает патология, никто не застрахован. Но, Вы всегда можете:
- Вести здоровый образ жизни;
- Снизить риск внутриутробного инфицирования плода;
- Не принимать лекарственных препаратов во время беременности без контроля врача;
- Строго выполнять предписания и назначения Вашего врача-гинеколога.
Прогноз заболевания
Как показывает статистика, в последние годы возникновение заболевания в мире снизилось. На 1500 беременностей и родов патология встречается 2-3 раза. 9 из 10 малышей выживают и их состояние к году полностью стабилизируется.
Источник: https://gipertoniya.net/info/legochnaya-gipertenziya-novorozhdennyih.html
Легочная гипертензия: что это такое, у новорожденных детей, причины, симптомы, лечение — Про Кровь
Легочная гипертензия — это серьезное заболевание, которое диагностируется у людей всех возрастов. С такой патологией приходится сталкиваться даже маленьким детям, которые только недавно появились на свет. Однако пугаться ее не стоит. Своевременная и грамотная терапия позволяет надеяться на благоприятный прогноз.
Описание патологии
Легочная гипертензия у новорожденных — это условный звоночек организма, указывающий на невозможность полноценной адаптации системы легочного кровообращения. В предродовом периоде легкие претерпевают целый ряд различных изменений. Они постепенно готовятся к своей основной работе вне материнской утробы, но пока их функции выполняет плацента.
После появления малыша на свет должен произойти старт самостоятельного полноценного дыхания. Однако под воздействием определенных факторов этот процесс может сопровождаться патологией.
При гипертензии в сосудистом русле органов происходит резкое увеличение давления. В результате сердце претерпевает колоссальную нагрузку. Организм малыша старается снизить давление в легких посредством уменьшения количества циркулирующей крови. Она выбрасывается прямо в сердце. Как следствие, у новорожденного падают объемы кислорода в крови, постепенно развивается цианоз.
Согласно статистической информации, легочная гипертензия выявляется у каждого второго ребенка из 1000. Диагностирование патологического процесса проводится в первые дни после появления на свет. Такой подход позволяет раньше начать терапию, уменьшить вероятность летального исхода. При отсутствии лечения в 80% случаев новорожденные умирают.
к оглавлению ↑
Основные причины болезни
Легочная гипертензия — это хорошо изученное заболевание. Причины его развития весьма многообразны. Среди них особого внимания заслуживают следующие расстройства:
- Пренатальный стресс, проявляющийся в результате аспирации мекония, гипоксии, гипогликемии. На фоне этого нарушения сразу после рождения у ребенка диагностируется спазм легочных артериол. Впоследствии эти структуры претерпевают склеротические изменения.
- Задержка созревания структур сосудов внутриутробно. Уже после появления малыша на свет они частично сохраняют эмбриональное развитие. Такие сосуды очень сильно подвержены процессу спазмирования.
- Диафрагмальная грыжа. При данной патологии легкие оказываются неполноценно развитыми, поэтому не могут нормально функционировать.
- Врожденные аномалии развития сердца и легких.
В единичных случаях врачи не в состоянии установить первопричину патологического процесса. В ситуациях такого рода говорят об идиопатическом варианте легочной гипертензии.
к оглавлению ↑
Разновидности недуга
Легочную гипертензию принято делить на два вида: первичная и вторичная. Каждая из патологий отличается своим характером и симптоматикой.
к оглавлению ↑
Первичная легочная гипертензия
Обычно выявляется у совсем недавно родившихся младенцев. Сначала заболевание не сопровождается яркой симптоматикой. Через некоторое время наблюдается появление стойкой гипоксемии. Такой диагноз характерен для полностью доношенных или чуть переношенных детей.
Примечательно, что при кесаревом сечении заболевание диагностируется в 5 раз чаще по сравнению с естественными родами. У недоношенных малышей оно выявляется крайне редко.
к оглавлению ↑
Вторичная легочная гипертензия
Чаще всего является следствием тяжелых заболеваний легких. Течение патологического процесса характеризуется многочисленными осложнениями, что негативно отражается на его исходе.
к оглавлению ↑
Клиническая картина
При формировании гипертензии легочной главная роль принадлежит чрезмерно активному разрастанию внутреннего слоя стенок капилляров. Наряду с этим наблюдается дисфункция сосудистой структуры.
Именно на уровне последней и возникает воспалительный процесс.
В русле капилляров постепенно образуются многочисленные тромбы, а сосудосуживающие вещества организм начинает продуцировать в избыточных объемах.
Легочная гипертензия у детей характеризуется определенной клинической картиной. Сначала количество дыхательных сокращений резко возрастает. Кожные покровы приобретают характерный синюшный оттенок. Его интенсивность может варьироваться на различных частях тела.
Если на этом этапе развития патологического процесса ребенку назначается кислородотерапия, ее воздействие не позволяет исправить ситуацию.АД при легочной гипертензии обычно понижено. При прослушивании сердца выявляется систолический шум. Врачи объясняют его появление недостаточностью так называемого трехстворчатого клапана.
Гипоксемия при этом недуге может достаточно стремительно прогрессировать. Некоторые пациенты, подключенные к аппарату ИВЛ, все равно умирают.
У сумевших справиться с первыми симптомами недуга детей состояние обычно улучшается через неделю после подтверждения легочной гипертензии.
к оглавлению ↑
Консервативная терапия
Лечение новорожденных малышей с легочной гипертензией осуществляется исключительно в отделении интенсивной терапии. Для снятия спазма, снижения давления применяются следующие процедуры:
- Искусственная вентиляция легких. Сегодня все чаще в дыхательную смесь стали добавлять оксид азота, мотивируя это более высокой эффективностью проводимой терапии.
- Использование препаратов для купирования спазмов и расслабления стенок сосудов (Нитропруссид, Толазолин). До и после процедуры необходимо контролировать показатели АД.
- Применение метода экстракорпоральной оксигенации. Его назначение оправдано только в случае высокой вероятности смерти крохи. Во время процедуры кровь маленького пациента насыщается кислородом. Ребенок подключается к аппарату посредством введения подключичных катетеров. В некоторых случаях для восполнения количества циркулирующей крови по организму используется донорский материал.
- Применение лекарственных средств для предупреждения возникновения сердечной недостаточности (Допамин, Добутамин, Адреналин).
- Если причина недуга скрывается в проникновении в организм инфекционных агентов, назначаются антибактериальные медикаменты.
- Мочегонные препараты и большинство антикоагулянтов в педиатрии применяются крайне редко.
Если родители сразу после появления первых проявлений легочной гипертензии обратились к доктору, можно надеяться на благоприятный исход. В противном случае 4 из 5 малышей умирают в течение трех дней. У остальных смерть наступает до 5 лет. Летальный исход обычно обусловлен развитием стойкой гипоксемии.
к оглавлению ↑
Необходимость хирургического вмешательства
К операции прибегают в случае осложненного течения легочной гипертензии. Решение о хирургических манипуляциях должен принять лечащий врач. В современной медицинской практике используется один из трех представленных ниже вариантов терапии:
- Предсердная септостомия. Операция подразумевает под собой создание так называемого отверстия между предсердиями. Таким образом удается достичь понижения давления в легочной артерии.
- Тромбэндартерэктомия. Данное вмешательство используется с целью удаления имеющихся тромбов в сосудах.
- Операция по трансплантации. К этой процедуре прибегают в исключительных случаях.
Хирургическое вмешательство опасно не только своими последствиями, но также сложностью выполнения манипуляций. Именно поэтому к таким процедурам прибегают крайне редко.
к оглавлению ↑
Способы профилактики
Исход легочной гипертензии напрямую зависит от своевременности его лечения. Согласно статистической информации, к первому году жизни состояние большинства детей стабилизируется. Приблизительно 30% малышей впоследствии страдают от различных психофизических нарушений, расстройств зрения и слуха. Подобные патологии обусловлены исключительно перенесенной дыхательной недостаточностью.
Можно ли предупредить возникновение легочной гипертензии? Ее профилактика ложится на плечи матери еще до момента зачатия малыша. Врачи рекомендуют придерживаться следующих правил:
- Задолго до предстоящей беременности нужно кардинально изменить свой образ жизни. Это самый легкий способ профилактики. Следует отказаться от всех пагубных пристрастий, нормализовать режим труда и отдыха, стараться правильно питаться. Состояние здоровья будущей роженицы уже на этом этапе во многом определяет благополучие ее малыша.
Рекомендуется постараться минимизировать вероятность внутриутробного инфицирования плода. С этой целью до беременности женщине желательно пройти полное обследование организма. Если врач выявит какие-либо серьезные проблемы со здоровьем, необходимо пройти курс лечения. В противном случае внутриутробное заражение ребенка и возникновение легочной гипертензии неизбежно.
- Не стоит по собственной инициативе во время вынашивания малыша в утробе принимать какие-либо лекарственные препараты. Большинство медикаментов уже в первом триместре беременности запрещено. Их использование может негативно отразиться на развитии младенца, спровоцировать у него различного рода аномалии, в том числе и легочную гипертензию.
- Крайне важно строго выполнять все рекомендации врача-гинеколога. Если доктор по каким-либо показаниям запрещает физическую нагрузку, занятия спортом или интимные контакты, нужно следовать его советам. Вероятно, такая чрезмерная активность негативно отражается на состоянии ребенка. Каждый случай индивидуален, поэтому практически невозможно предсказать, к каким именно ограничениям нужно готовиться.
Перечисленные рекомендации позволяют избежать большинства проблем у новорожденного, а также такого неприятного диагноза как легочная гипертензия.
Если будущие родители планируют зачать малыша, о его здоровье нужно позаботиться задолго до появления ребенка на свет.
Когда избежать гипертензии все же не удалось, отчаиваться раньше времени не нужно. Однако крайне важно сразу же обратиться за квалифицированной помощью. Чем раньше врач приступит к терапии, тем выше шансы на благоприятный исход. При этом риск развития осложнений будет равен практически нулю.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Источник: https://donor08.ru/gruppy-krovi/legochnaya-gipertenziya-chto-eto-takoe-u-novorozhdennyh-detej-prichiny-simptomy-lechenie.html
