Миокардиофиброз
Миокардит — первые симптомы, точная диагностика и современные методы лечения (120 фото)

Миокардит — это заболевание сердечно-сосудистой системы, при котором отмечают образование воспалительных очагов в области сердечной мышцы миокарды.
Основными причинами появления данного недуга в человеческом организме могут стать недолеченые заболевания вирусной и микробной среды.
В некоторых случаях отмечали появление миокардита в результате длительной аллергической реакции. Чаще всего на начальных этапах заболевания отсутствует какая-либо симптоматика.
Патологический процесс быстро прогрессирует, что сопровождается необратимыми последствиями и летальным исходом больного.
Главные особенности заболевания
На сегодняшний день миокардит считается достаточно распространенным видом сердечных заболеваний. Он встречается у 30 % пациентов, у которых предварительно диагностировали ишемию и гипертонию.
На начальных этапах заболевания отмечают незначительное повышение температуры тела и общее недомогание. Появление патологических процессов чаще всего проявляется у людей преклонного возраста и лиц со сниженной иммунной защитой.
В это время ослабленный организм начинает реагировать на любые инфекционные типы раздражителей. Особую опасность представляют заболевание ОРВИ, гнойная и герпесная ангина, а также гриб.
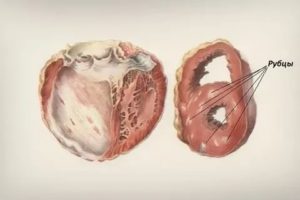
При инфекционном миокардите отмечают поражение сердечной мышцы. Вследствие этого она медленнее восстанавливается, что сопровождается появлением рубцов на поверхности сердца.«>
В дальнейшем такие новообразование сопровождается появлением кардиосклероза. Данное явление приводит к активному разрастанию лишней соединительной ткани в области миокарда.
Главные причины появления миокарда
Медицинской практике выделяют ряд факторов, которые провоцируют появление данного заболевания. К ним относятся:
- Инфекционные микроорганизмы. Патогенная микрофлора в виде штамба вируса гриппа, стрептококка и стафилококка приводит к необратимым последствиям внутри человеческого организма.
- Грибковая инфекция. Основным возбудителем появление миокардита у взрослых считаются грибы рода candida;
- Паразиты. В большинстве случаев миокардит сопровождается присутствием мелких паразитов в человеческом организме. Они активно перемещаются по кровеносной системе, тем самым провоцируешь новые воспалительные очаги;
- Злоупотребление алкогольными и спиртосодержащими напитками. Они постепенно разрушают сердечную мышцу и приводит к появлению неврологических отклонений;
- Употребление наркотических веществ;
- Радиоактивное облучение.
Разновидности миокардита
Заболевание может появляться в различных формах и с характерной симптоматикой. Они классифицируются на следующие виды:
- Диффузный. Он представляет собой обширное поражение тканей сердечной мышцы;
- Очаговый. В данном случае отмечают образование воспалительных очагов на различных участках сердца.
По тяжести течения патологического процесса он делится на:
Острый тип. Данная форма миокардита чаще всего встречается у детей. Спровоцировать данную патологию может любое инфекционное вирусное заболевание.
Хронический тип. Он протекает медленно и без каких – либо ярко выраженных симптомов. В большинстве случаев заболевание проходит само по себе, но в некоторых может перерасти в острую форму, кто станет причиной мгновенной смерти больного.
Миокардиофиброз. Подобное явление чаще всего проявляется при наличии аритмии и ишемии сердца. На поверхности сердце образуются многочисленные рубцы, который не подлежат полному восстановлению.
Симптоматика
Выделяют несколько симптомов миокардита. К ним относятся:
- Ноющие и периодические боли в области сердца. Давно симптоматика встречается у 80% больных;
- Общее недомогание;
- Одышка со свистом;
- Повышенная потливость;
- Тахикардия;
- Нарушенная работа сердечного ритма;
- Резкое повышение температуры тела до 40 градусов;
- Головная боль;
- Отечность в области конечностей.
Поставить правильный диагноз можно после полного медицинского обследования. Оно включает в себя сдача медицинских анализов и ультразвуковое исследование сердечно — сосудистого ритма.
Лечение
Лечение миокардита требует подбора качественной лекарственной терапии. В первую очередь больного необходимо госпитализировать при обнаружении первоначальной симптоматики.
На весь период терапии ему необходимо соблюдать постельный режим и соблюдать строгую диету. Помимо этого, рекомендуется отказаться от вредных привычек и употребление спиртосодержащих жидкостей.
В зависимости от главного возбудителя подбирается соответствующее лекарственная терапия. Если появление миокардита было спровоцировано патогенный бактериальной микрофлорой, тут для уничтожения используют антибиотики. Дозировка рассчитывается исходя из возраста, пола и массы больного.
Если заболевание было вызвано вирусной средой, для предотвращения её распространения используют противовирусные средства. Весь период лечения пациент должен находиться под наблюдением лечащего врача.
В качестве профилактики миокардита, рекомендуется регулярно обследоваться после каждого перенесенного заболевания. Для этого достаточно сделать УЗИ сердечно — сосудистой системы.
Фото миокардита
Пожалуйста, сделайте репост
Источник: https://doktorvilechit.ru/miokardit/
Фиброз миокарда и аритмии: прогнозирование эффекта катетерной абляции
Нарушения сердечного ритма в большинстве случаев в своей основе имеют органический субстрат. Чаще всего этим субстратом являются фиброз миокарда, рубцы после перенесенных инфарктов, миокардитов или других инфильтративных заболеваний.
В определенных случаях развитие и прогрессирование заболевания, его исход, ответ на терапию определяется именно количеством и локализацией фиброза в миокарде желудочков или предсердий. Особенно важно, что фиброз миокарда, его гомогенность или неоднородность напрямую связаны с развитием желудочковых аритмий (ЖА) и фибрилляции предсердий.
Катетерная радиочастотная абляция (КРА) сегодня рассматривается как терапия выбора при устойчивых нарушениях сердечного ритма, рефрактерных к медикаментозной терапии. Эффективность ее во многом определяется структурным ремоделированием миокарда, объемом фиброзно измененных участков миокарда.
В данной работе мы хотим показать значение фиброза при ЖА и фибрилляции предсердий и оценить эффективность лечения катетерной абляции в зависимости от степени фиброзно-рубцовых изменений желудочков и предсердий.
В структуре сердечно-сосудистой смертности нарушения сердечного ритма составляют порядка 30%. Половина больных с ИБС умирают внезапно в результате острых фатальных аритмий, прежде всего это ЖА: желудочковые тахикардии (ЖТ) и фибрилляция желудочков (Aliot E., Stevenson W., Almendral-Garrote J.M.
et al., 2009). Наиболее часто ЖА возникают у больных с ИБС, особенно перенесших распространенный инфаркт миокарда. В США 350 тыс. человек умирают ежегодно от аритмичеcкой внезапной смерти (ВС).
Стандартом лечения и профилактики ЖА и ВС в развитых странах сегодня является профилактическая имплантация кардиовертеров-дефибрилляторов (Zipes D., Camm A., Borggrefe M., 2006). Ежегодное количество имплантаций и замен имплантированных кардиовертеров-дефибрилляторов (ИКД) в США превысило 250 тыс.
В странах ЕС более 400 тыс. больным имплантированы кардиовертеры-дефибрилляторы (Danish ICD Register, 2013).
В настоящее время главным критерием отбора больных для имплантации кардиовертера-дефибриллятора с целью первичной профилактики является фракция выброса (ФВ) менее 35% независимо от нозологической формы заболевания.
Имплантация кардиовертера-дефибриллятора у этих больных и частые срабатывания устройства способствуют существенному снижению риска аритмической смерти – больные практически не умирают из-за фатальных аритмий (Poole J., Johnson G., Hellkamp A. et al., 2008).
Однако у них наблюдается резкое прогрессирование сердечной недостаточности (СН), которое напрямую зависит от количества срабатываний дефибриллятора. У больных с СН, у которых регистрировали два и более случаев возникновения разрядов ИКД, смертность увеличивалась в 8 раз в результате прогрессирования СН.Поэтому так важно уменьшить количество срабатываний ИКД у больных с СН прежде всего за счет уменьшения частоты эпизодов мономорфной ЖТ.
В то же время при умеренно сниженной и даже нормальной ФВ часть больных после инфаркта миокарда (ИМ) и при ишемической кардиопатии, которым не показана имплантация кардиовертера-дефибриллятора умирают внезапно от ЖА. В связи с этим требуются дополнительные критерии определения маркеров ВС у этих пациентов (Della Bella P., Francesca B., Dimitris T., 2013).
Концептуально любая структурная патология миокарда, сопровождающаяся развитием некроза/фиброза, может формировать условия для развития ЖА по механизму re-entry (Marchlinski F., 2008). Чем больше фиброзно-рубцовых изменений в миокарде левого/правого желудочков, тем выше вероятность ЖА по механизму re-entry и, соответственно, тем хуже прогноз.
Сегодня большое внимание патофизиологов и клиницистов привлекает в первую очередь количественная и качественная оценка фиброза/рубца мышцы левого желудочка – ЛЖ (Zipes D., Camm A., 2012). Консолидированный рубец/фиброз не способен к проведению импульса и не может быть непосредственным источником ЖА.
В развитии патологического аритмогенеза основное значение имеет периинфарктная зона с элементами коллагена, фиброза и жизнеспособного миокарда, который обладает свойствами замедленного проведения, т. е. условиями для формирования аритмий по механизму повторного входа – re-entry.
Именно эта периинфарктная зона гетерогенного миокарда является морфологическим и электрофизиологическим субстратом для формирования ЖА.
Наличие периинфарктной зоны, определяемой методом контрастного усиления магнитно-резонансной томографии (КУ-МРТ) сердца является мощным предиктором общей смертности после ИМ (Yan T., 2006).
Этиология фиброза/рубцов миокарда
Большое количество заболеваний приводит к формированию диффузного и локального крупно- и мелкоочагового фиброзов, которые вызывают задержку контрастного вещества в миокарде.
К основным относятся: ИБС, перенесенные ИМ, гипертрофическая кардиомиопатия (ГКМП), аритмогенная правожелудочковая дисплазия, дилатационная кардиомиопатия, миокардит, саркоидоз, амилоидоз, злокачественные опухоли миокарда (первичные и вторичные).
В Латинской Америке в этот перечень входит также болезнь Шагаса (Zipes D., Camm A., Borggrefe M., 2006).Из перечисленных нозологий наибольшую практическую значимость имеет ишемическая болезнь сердца, которая сопровождается формированием фиброза/рубца.
Методы определения рубца/фиброза миокарда
К методам, детектирующим рубец/ фиброз миокарда относятся: КУ-МРТ, эхокардиография – speckle tracking, сцинтиграфия миокарда, компьютерная томография, многоканальное поверхностное ЭКГ-картирование, электроанатомическое картирование (ЭАК) – измерение амплитуды внутрисердечного сигнала, или вольтажное картирование (Mazen T., 2013). В клинической практике аритмолога наибольшее распространение получили КУ-МРТ и вольтажное картирование.
В последние годы идет активное изучение и сравнение этих методов детекции и визуализации фиброза.
Фиброз миокарда и КУ-МРТ
Повышение контрастности МРТ при исследовании ЛЖ после перенесенного инфаркта миокарда достигается с помощью внутривенного болюсного введения контрастного вещества гадолиния (Galperin H., 2010).
В течение первых 30 секунд прохождения контраста через миокард оценивается микроциркуляция или перфузия миокарда – первый пик прохождения контраста. После этого молекула гадолиния диффундирует в интерстициальное пространство и накапливается там, затем постепенно выводится почками.
Нормальный миокард содержит небольшое количество интерстициальной жидкости. Соответственно, после первой минуты введения гадолиния нормальный миокард не усиливается в своем свечении (brightening).
Фиброзный/рубцовый миокард содержит повышенное количество интерстициальной жидкости, и в среднем через 5 мин максимальная концентрация контрастного вещества в нем значительно превышает таковую в здоровом миокарде (Hunold P., 2005).
Эти участки визуализируются как более яркие по сравнению со здоровым миокардом.
Фазовая оценка прохождения и накопления гадолиния позволяет оценить перфузию миокарда в первой фазе и визуализировать рубцовую ткань или зону инфаркта во второй (поздней фазе) – так называемое позднее усиление (late enhancement).
Феномен позднего усиления миокарда гадолинием не является специфичным только для ишемического повреждения. Тем не менее существуют особенности пространственного распределения зон фиброза/рубца при основных патологиях, сопровождающихся формированием фиброза.
Ишемические рубцы (постинфарктный кардиосклероз) «привязаны» к коронарной циркуляции и анатомии главных коронарных артерий, чаще бывают субэндокардиальными или трансмуральными и распространяются от эндокарда к эпикарду.Неишемическое повреждение с последующим фиброзом и, соответственно, зоны усиления контрастным веществом не коррелируют с коронарным кровоснабжением и носят более диффузный характер.
Проведено большое количество клинических исследований, определяющих роль КУ-МРТ в оценке прогноза острого инфаркта миокарда.
Оценивается роль данных КУ-МРТ как предикторов ближайшего и отдаленного прогноза после коронарных интервенций и операций аортокоронарного шунтирования. Установлено, что объем, морфология рубца/ фиброза коррелируют с риском смерти (Yan T. et al.
, 2006), возникновения спонтанных ЖА (Scott J. et al., 2011) и индуцирования ЖА при электрофизиологическом исследовании – ЭФИ (Bello P. et al., 2007, 2013).
Возможности КУ-МРТ в четком разграничении зон гетерогенного миокарда были показаны в экспериментальном исследовании, проведенном M. Pop в 2013 г. В этом исследовании была создана фантомная модель сердца свиньи в МРТ-катушке.
Экспериментальный инфаркт вызывался путем перекрытия коронарной артерии баллоном с последующей реперфузией. Через два месяца животных скарифицировали. Было проведено сравнение точных гистологических срезов миокарда с данными КУ-МРТ, абсолютно соответствующими зонам гистологических срезов.
Миокард был классифицирован как:1) здоровый;2) пограничная зона;
3) консолидированный рубец.
Результаты гистопатологического исследования экспериментального инфаркта у свиньи показали, что в здоровом миокарде содержание фиброза составляло менее 20%, в пограничной зоне – 20–70% и в зоне консолидированного рубца – более 70%.
В последние годы проводятся работы в оценке не только объема фиброза, но и его качественных характеристик. В экспериментальной модели инфаркта миокарда у собак было показано, что увеличение количества фиброза ассоциируется с гетерогенным проведением в мышце ЛЖ и склонностью к развитию экспериментальных аритмий (Goete A., 2011).
В клинической практике представляет интерес исследование роли фиброза у больных с ГКМП. При этом заболевании происходит увеличение количества фиброзной ткани с изменением структуры мышцы ЛЖ. Основная причина смерти лиц с ГКМП – это фатальные ЖА и прогрессирующая недостаточность кровообращения.
Аутопсия у больных ГКМП, умерших внезапно, показала увеличение количества фиброза более 15% общей массы ЛЖ. Образование фиброза у больных ГКМП в 8 раз выше, чем при других сердечно-сосудистых заболеваниях, сопровождающихся гипертрофией миокарда. В настоящее время принята классификация фиброза у больных ГКМП (Anderson А., 1979).Выделяют интерстициальный, заместительный, периваскулярный, субэндокардиальный фиброз миокарда.
Связь объема фиброза межжелудочковой перегородки и ЖА у больных с ГКМП изучалась в работе V. Almaas et al., 2013. Согласно результатам аутопсии межжелудочковой перегородки у больных ГКМП, общее содержание фиброза у больных без ЖА, составляло 6,15%, а при наличии ЖА достигало 30,71%.
Интерстициальный фиброз составил 2,12 и 23,61% соответственно. Выводы данной работы: у лиц с ГКМП увеличено содержание интерстициального и заместительного фиброза, но только интерстициальный фиброз коррелирует с риском ЖА.
Трактовка результатов этой работы: область ЛЖ, где интерстициальный фиброз перемежается с жизнеспособным миокардом, более уязвима и склонна к развитию re-entry ЖА.
КУ-МРТ способна выявлять зоны интерстициального фиброза и может использоваться в стратификации риска ЖА у лиц с ГКМП. Связь между объемом рубца и количеством ЖА у больных ИБС с ИКД изучалась в работе P. Scott, 2011. 64 пациента с ИКД после перенесенного ИМ наблюдались в течение 19±1 мес. ИКД сработал у 19 (30%).
Регрессионный анализ Сох показал выраженную связь между объемом фиброза, количеством сегментов трансмурального повреждения, риском ЖА и количеством срабатываний ИКД.
Автор делает вывод, что оценка фиброза по данным КУ-МРТ должна учитываться для определения показаний к имплантации кардиовертера-дефибриллятора и стратификации риска ВС наряду с оценкой ФВ и наличия ЖА.
КУ-МРТ и катетерная абляция
Данные предварительно проведенной КУ-МРТ были использованы для проведения катетерной абляции ЖТ у больных с неишемической кардиомиопатией (F. Bogun, 2009). КУ-МРТ выполнена у 29 больных с ЖТ и сниженной ФВ, в среднем 37±9%.
Данные КУ-МРТ, определяющие локализацию и распространенность зон фиброза миокарда, интегрировались трехмерным электроанатомическим образом, полученным при проведении внутрисердечного ЭФИ. Рубец выявлен у 19 из 29 пациентов.
У 5 больных локализация рубца была преимущественно эндокардиальной и устранена эндокардиальной абляцией в этой зоне. У 4 – рубец/фиброз локализовался преимущественно эпикардиально и устранен эпикардиальной абляцией. У 4 – локализация зоны фиброза была интрамуральной. В этих случаях абляция была неэффективной.
Авторы пришли к выводу, что КУ-МРТ у большинства лиц с неишемической кардиопатией выявляет аритмогенный субстрат и позволяет планировать стратегию катетерной процедуры (эндокардиальный или эпикардиальный подход).Каналы замедленного проведения в области рубца – критический перешеек re-entry желудочковых тахикардий M. Josephson в 1977 г. впервые доказал наличие при ЖТ зон-каналов критического замедления проведения импульса (каналы медленного проведения), так называемого критического перешейка (isthmus).
Элиминация критического перешейка приводит к устранению ЖТ (хирургическая резекция, криоабляция, радиочастотная абляция (Bourke J., Campbell R., McComb J., 1999). Зона замедленного проведения – критический перешеек/канал – является главным компонентом цикла re-entry и целью КРА (Stevenson W. et al.
, 2012).
Локализация петли re-entry в 70% всех ишемических ЖТ эндокардиальная и в 30% – эпикардиальная, чаще при нижних ИМ.
Картирование ЛЖ с помощью трехмерных навигационных систем позволяет определить каналы замедленного проведения с высокой, но не абсолютной точностью. Недостатками этой методики является инвазивность и связанные с этим осложнения.
По- этому разработка неинвазивных методов детекции каналов замедленного проведения представляет огромный научный и клинический интерес.
В 2011 г. группой ученых из университета Барселоны (Perez-David Е., Arenal A. et al.
) была выдвинута гипотеза о том, что каналы медленного проведения импульса в рубцовой зоне миокарда, определяемые методом внутрисердечного вольтажного картирования совпадают с зонами-каналами гетерогенного миокарда (КГМ) внутри/рядом с рубцом, определяемые методом контраст-усиленной МРТ. Было обследовано 36 пациентов после перенесенного ИМ: 18 – с документированными ЖТ и 18 – без ЖТ. КГМ определялись у 88% с ЖТ и 33% – без ЖТ (р
Источник: https://health-kz.com/2014/07/10/fibroz-miokarda-i-aritmii-prognozirovanie-effekta-kateternoy-ablyatsii/
Миокардиофиброз что это такое

Основной причиной миокардита и его последствий (кардиосклероза) являются инфекционные заболевания:
- дифтерия,
- скарлатина,
- ревматизм,
- гриппа,
- гепатит,
- аденовирусная инфекция,
- герпес.
Тяжелый миокардит может возникнуть и при аутоиммунных или аллергических заболеваниях, интоксикациях, а также по неустановленной причине. Любой из этих факторов приводит к разрушению клеток миокарда, развитию воспалительного процесса с последующим разрастанием волокон соединительной ткани.
Рекомендуем прочитать статью о постмиокардическом кардиосклерозе. Из нее вы узнаете о причинах возникновения патологии, классификации заболевания и его симптомах, проведении диагностики и методах лечения.
А здесь подробнее о народном лечении кардиосклероза.
Симптомы заболевания
Так как миокардит может быть ограниченным (очаговым) или распространенным (диффузным), то и кардиосклероз развеивается в таких же формах.
При наличии незначительных изменений в сердечной мышце клинических проявлений этих заболеваний может и не быть.
На фоне инфекционного процесса общую слабость и низкую переносимость физических нагрузок, одышку, головокружение и тахикардию зачастую не считают признаками поражения сердца.Но если даже минимальная зона повреждения или рубцовая ткань находится вблизи проводящей системы сердца, то движение электрических импульсов нарушается. Это вызывает блокаду проведения сигнала либо его многократную циркуляцию в ограниченной зоне. Устойчивые аритмии приводят к неэффективным сокращениям сердца, что сопровождается:
- головокружением,
- одышкой,
- приступами сердцебиения,
- ноющей болью в груди,
- перебоями в сердце,
- обморочными состояниями.
При тяжелом течении миокардита возникают диффузные изменениями сердечной мышцы.
Отмечается существенное снижение количества функционирующих мышечных волокон, что проявляется в виде недостаточности сердечной деятельности.
У пациентов возникает отечность нижних конечностей, затрудненное дыхание, при прогрессировании заболевания увеличивается печень, скапливается жидкость в грудной клетке и брюшной полости.
Нарушения ритма и другие осложнения
Грубая соединительная ткань в миокарде нарушает все основные функции сердца – возбудимость, проводимость, сократимость и автоматизм. Это вызывает различные формы аритмии:
- тахикардия (пароксизмальная или постоянная, желудочковая и суправентрикулярная);
- экстрасистолия;
- трепетание, мерцание предсердий и желудочков;
- синдром слабости синусового узла;
- брадикардия;
- синдром преждевременного возбуждения желудочков;
- блокада проводимости в различных формах (узловые, внутрипредсердные, внутрижелудочковые, ножек Гиса);
- комбинированные.
Если недостаточность кровообращения прогрессирует, то это может вызвать такие опасные для жизни состояния, как отек легких, необратимое нарушение работы почек, печени, головного мозга. Аневризма сердца повышает вероятность разрыва стенки и тампонады полости перикарда.
Смотрите на видео о кардиосклерозе, причинах его развития и лечении:
Методы диагностики
Для выявления фиброзных изменений в сердечной мышце пациентов обследуют по такому плану:
- опрос – в прошлом были тяжелые инфекционные или аутоиммунные заболевания;
- осмотр – расширены границы сердца, давление крови в норме или гипотония, тоны сердца приглушены, 3 тон акцентирован на верхушке;
- анализы крови без изменений или незначительно повышены СОЭ, лейкоциты;
- ЭКГ – нарушения ритма, при проведении функциональных проб нет признаков ишемии (в отличие от атеросклеротического или постинфарктного кардиосклероза);
- ЭхоКГ – расширение полостей сердца, ослабление сократительной функции, наличие аневризмы;
- рентгенография грудной клетки – увеличение сердечной тени, застой в легких;
- УЗИ брюшной полости – накопление жидкости, увеличение печени;
- МРТ позволяет оценить распространенность процесса;
- биопсия сердца используется в спорных случаях, при затруднении в постановке диагноза.
Лечение миокардитического кардиосклероза
При наличии признаков воспалительной реакции проводится специфическая противовирусная (Циклоферон, Ацикловир, Виферон) или антибактериальная терапия (Цефтриаксон, Аугментин), при иммуноаллергических процессах могут быть использованы антигистаминные (Эриус, Зиртек), гормональные средства (Преднизолон, Дексаметазон).
Для улучшения обмена в сердечной мышце применяют антиоксиданты (Кратал, Мексиприм, Цитохром, Кудесан), соли калия и магния (Панангин, Магникум, Калипоз), Рибоксин, Предуктал, Тиотриазолин, Элькар.
Симптоматическое лечение сердечной недостаточности включает применение:
- сердечных гликозидов (Строфантин, Дигоксин);
- мочегонных (Лазикс, Индапамид);
- бета-блокаторов (Метопролол, Конкор, Карведилол);
- ингибиторов АПФ (Энап, Лизиноприл);
- антагонистов кальция (Дилтиазем, Коринфар-ретард).
Антиаритмические препараты назначаются в соответствии с выявленной формой аритмии (Лидокаин, Этацизин, Кордарон). При блокадах проводимости рекомендуют Изадрин и Атропин.
При недостаточной эффективности медикаментозного лечения может быть проведена радиочастотная абляция или установка кардиостимулятора.
При наличии аневризмы применяется оперативное укрепление стенки или резекция выпячивания.
Быстро прогрессирующая сердечная недостаточность относится к показаниям для пересадки сердца.
Причины заболевания
Принято считать, что патологии сердечно-сосудистой системы диагностируются в зрелом возрасте. Однако постмиокардитический (постмиокардический) кардиосклероз, который также именуется миокардиосклерозом и согласно международной классификации болезней имеет код I20.0-I20.9, нередко обнаруживается у людей до 30 лет и даже у детей.
Нарушение вызывается:
- воспалением миокарда;
- ИБС;
- атеросклерозом сосудов;
- инфекционными поражениями;
- аллергической реакцией вследствие приема препаратов или после прививок;
- негативным действием токсинов;
- заболеваниями системного характера.
В группе риска находятся люди, испытывающие нехватку витаминов, злоупотребляющие алкоголем, страдающие от ожирения, анемии, нарушений метаболизма, а также имеющие дело с тяжелыми нагрузками.
По статистике, постмиокардитический кардиосклероз возникает почти у 50% больных, которые перенесли миокардит.
Патогенез миокардиосклероза
Заболевание развивается в том случае, когда в результате действия негативного фактора происходит разрушение клеток сократительного миокарда, а вместо них формируются рубцы. Сердечная мышца теряет свои свойства, при этом в большом и малом кругах кровообращения нарушается гемодинамика.
Патологические изменения вызывают хроническую сердечно-сосудистую недостаточность. Изначально клинические проявления беспокоят после нагрузок, а впоследствии дискомфорт возникает в состоянии покоя.
Люди молодого возраста могут не сразу обратить внимание на подобные проявления, либо связать своё состояние с другими причинами: с интенсивной работой, недостаточным отдыхом.
Рубцевание волокон миокарда наблюдается не только у пациентов с миокардиосклерозом, поскольку существует еще постинфарктный и атеросклеротический кардиосклероз.
Клинические проявления
Первые признаки заболевания часто остаются незамеченными, особенно если патологический процесс развивается у людей молодого возраста. Нередко нарушение обнаруживается случайно или при значительном прогрессировании.
Источник: https://yazdorov.win/serdtse-i-sosudy/miokardiofibroz-chto-eto-takoe.html
Миокардиофиброз

Последнее обновление статьи: Апрель , 2019
Миокардиофиброз – это процесс, возникающий в сердечной мышце (миокарде) после перенесенного миокардита (воспаления сердца).
Миокардит является достаточно частым осложнением многих инфекционных болезней, но, к счастью, в большинстве случаев он не оставляет после себя и следа.
Тем не менее, при тяжелом и среднетяжелом течении этой болезни в сердце возникают необратимые изменения: нормальная мышечная ткань, которая должна сокращаться, гибнет и на её замену приходит так называемая фиброзная ткань. Это и называется миокардиофиброзом.
Фиброзная ткань не только не сокращается, но и не способна проводить электрические импульсы. Отсюда и берутся основные признаки данного патологического состояния:
- нарушения ритма сердца;
- возникновение всевозможных блокад сердца и аритмий;
- значительное снижение сократительной способности и расширение полостей сердца.
Нередко миокардит проходит скрытно, не заметно, под маской обычной простуды, а миокардиофиброз констатируется постфактум, когда возникают соответствующие жалобы.
Ведущие жалобы
Для лучшего понимания стоит разделить жалобы на две группы: первую – связанную с выпадением части мышечных волокон из работы сердца, а вторую – с появлением в сердце участочков нарушающих процессы проведения и выработки электрических импульсов.
К первой группе жалоб относятся симптомы сердечной недостаточности: повышенная утомляемость, одышка, отеки нижних конечностей, увеличение в размерах живота. Жалобы обычно появляются именно в такой последовательности. При этом со временем их выраженность может уменьшиться или они могут и вовсе исчезнуть.
Такое случается если нарушение работы сердца связано не с уже развившимся фиброзом, а еще сохраняющимся воспалением (миокардитом).
В таком случае после окончания воспаления, а на это может уйти до 6-12 месяцев, сердце сможет восстановиться частично или полностью.Однако, если воспаление давно закончилось и речь идет о миокардиофиброзе захватившем значительную часть миокарда, то прогноз становится неблагоприятным.
Ко второй группе жалоб относят: перебои в работе сердца, сильные толчки в грудной клетке, паузы в работе сердца, эпизоды брадикардии.
Если миокардиофиброз затронул участки сердца ответственные за выработку импульсов (синусовый или АВ узел) может возникнуть резкое снижение пульса (брадикардия), что будет проявляться в виде слабости, головокружения, потери сознания.
При безуспешном медикаментозном лечении таких брадикардий приходится решать вопрос об имплантации кардиостимулятора.
Как вы видите, миокардиофиброз может быть достаточно серьезным патологическим состоянием, но иногда он абсолютно не заметен пациентам и не приводит к серьезным последствиям, все зависит от объема и локализации (местоположения) поражения.
Диагностика
В одних случаях диагностика не представляет труда. Если известно, что ранее пациент перенес острый миокардит, то миокардиофиброз устанавливается автоматически, на всю жизнь, не зависимо от наличия или отсутствия жалоб.
В других случаях пациент обращается с жалобами и только после тщательного расспроса удается выяснить, что их появление связано с перенесенной недавно (несколько недель назад) необычно сильной простудой, гриппом, инфекцией, отравлением, массивным ожогом тела и пр. Все эти состояния могут вызвать поражение миокарда и как следствие запустить фиброзирование. Но бывают случаи, когда выявить причину миокардиофиброза вообще не представляется возможным.
Из обследований наиболее информативно ЭКГ, в том числе суточное мониторирование, а также УЗИ сердца. Крайне редко прибегают к биопсии сердечной мышцы.
ЭКГ позволяет выявить имеющиеся аритмии, в том числе приходящие.
При очаговом фиброзе на УЗИ могут выявляться участки отличные по своей структуре от других, здоровых тканей. При выраженном распространенном миокардиофиброзе самой частой ультразвуковой находкой является значительное расширение полостей сердца, особенно левого желудочка.
Его расширение возникает ввиду утраты мышечной тканью сократительной способности и присущей ей жесткости. Из-за растяжения камер сердца возникает растяжение колец клапанов, как следствие появляется клапанная недостаточность, что еще больше снижает насосную функцию сердца.Но нужно отметить, что если миокардит протекал в легкой форме, то УЗИ сердца может вообще не выявить каких-либо изменений и гадать о диагнозе тогда придется по косвенным признакам.
Биопсия – это самый точный метод позволяющий подтвердить диагноз, но он является достаточно опасным и имеет множество осложнений, поэтому просто так делать «дырки» и не одну, а по правилам как минимум 10, никто не станет.
Эндомиокардиальный фиброз: патофизиология, причины, симптом, лечение
Эндомиокардиальный фиброз (ЭМФ) – это идиопатическое заболевание в тропических и субтропических регионах мира, которое характеризуется развитием рестриктивной кардиомиопатии.
Нозология ЭМФ совпадает с некоторыми сопутствующими расстройствами. ЭДС иногда считается частью спектра одного заболевания, которое включает эндокардит Леффлера (нетропический эозинофильный эндомиокардиальный фиброз или фибропластический париетальный эндокардит с эозинофилией).
Тропическую ЭДС и эндокардит Леффлера следует отличать от эндокардиального фиброэластоза, который характеризуется хрящевым утолщением эндокарда фрески, главным образом левого желудочка. Это заболевание чаще всего встречается в первые 2 года жизни, и у некоторых больных это наследственное заболевание, связанное с врожденными пороками сердца.
При ЭМП основной процесс вызывает пятнистый фиброз на поверхности эндокарда сердца, что приводит к снижению податливости и, в конечном счете, к ограничительной физиологии, поскольку поверхность эндомиокарда становится более общей.
Эндокардиальный фиброз в основном включает вершины правого и левого желудочков и может влиять на атриовентрикулярные клапаны, главным образом, привязывая папиллярные мышцы, что приводит к трикуспидальной и митральной регургитации.
Самые ранние изменения ЭМФ не очень хорошо описаны, потому что большинство пациентов не имеют симптомов до относительно позднего клинического течения. Олсен описал 3 фазы заболевания. Первая фаза включает эозинофильную инфильтрацию миокарда с некрозом субэндокарда и патологическую картину, соответствующую острому миокардиту.
По сообщениям, это присутствует в первые 5 недель болезни. Вторая стадия, обычно наблюдаемая через 10 месяцев, связана с образованием тромба в начальных очагах поражения с уменьшением количества присутствующей воспалительной активности.
В конечном итоге, после нескольких лет активности болезни, достигается фиброзная фаза, когда эндокард заменяется коллагеновым фиброзом.
Эта патоморфологическая схема не наблюдается равномерно и не была последовательно поддержана другими исследователями.
Фиброз миокарда состоит из отложения коллагена и пролиферации фибробластов. Эти изменения могут потенциально объяснить большинство симптомов у пациентов с эндомиокардиальным фиброзом. Фиброз увеличивает скованность сердца, что приводит к ограничительной физиологии.
Жесткость желудочков вместе с атриовентрикулярной клапанной регургитацией приводит к расширению предсердий, которое было связано с предсердными аритмиями, такими как мерцательная аритмия.
Фиброз также снижает скорость проводимости, ухудшает характер активации и может обеспечить основу для разрывов волн и повторного входа.
Недавно было высказано предположение, что фиброз способствует фокальной активности путем сочетания фибробластов с миоцитами. Мерцательная аритмия отмечена у более чем 30% пациентов с ЭМФ, за которыми следуют другие нарушения ритма или проводимости, такие как ритм соединения, сердечные блоки и задержка внутрижелудочковой проводимости.В то время как в целом фиброз в сердечной ткани был в основном связан с повышенным уровнем цитокина, трансформирующего фактор роста-β1; основные механизмы фиброза миокарда в этой специфической сущности остаются неясными. Гипотезы включают инфекционные, воспалительные и питательные процессы.
Эндомиокардиальный фиброз часто ассоциируется с сопутствующими паразитарными инфекциями (например, гельминтами) и сопутствующей им эозинофилией, хотя роль паразитарных инфекций и / или эозинофилов остается спекулятивной. Также было описано развитие ЭМФ как последствий миокардита, связанного с токсоплазмой, и взаимосвязь малярийной инфекции с развитием ЭМФ.
Однако ни один конкретный организм не был последовательно связан с эндокардиальным фиброом.
Роль эозинофилов в патогенезе ЭМФ противоречива. Является ли эозинофил на самом деле индуцирует некроз миокарда и последующий фиброз или притягивается к поверхности эндокарда в результате первоначального инсульта, неизвестно.
Некоторые авторы утверждают, что при тропической эозинофилии, когда количество эозинофилов достигает 12 500 / дл, эндомиокардиальный фиброз редко наблюдается, а сердечные проявления ограничены, а тяжелая эозинофилия отсутствует при ЭМФ.
В целом, эозинофил присутствует не так часто в случаях тропической ЭМФ, как при эндокардите Леффлера, особенно на поздних стадиях заболевания, когда у больного имеется симптоматика; Таким образом, роль эозинофилов в тропической болезни, вероятно, менее значима.
ЭМФ чаще всего наблюдается у социально незащищенных слоев населения, а также у детей и молодых женщин.Как правило, эндомиокардиальный фиброз имеет незаметное начало, и симптомы связаны с конкретными камерами и клапанами, где заболевание наиболее распространено, включая следующие:
Когда поражение правого желудочка или трикуспидальная регургитация преобладают, можно ожидать отек нижних конечностей, увеличение обхвата живота и тошноту.
При поражении левого желудочка одышка является преобладающим симптомом, особенно одышка при физической нагрузке. Кроме того, могут присутствовать усталость, пароксизмальная ночная одышка и ортопноэ.
Тромбоэмболические осложнения могут возникнуть при эндокардиальном фиброзе.
В редких случаях у пациентов на ранних стадиях заболевания может присутствовать острое лихорадочное заболевание с симптомами сердечной недостаточности, имитирующими миокардит.
Ангинальная боль в груди была отмечена у пациента с ЭМФ, затрагивающим левый желудочек. Пациенты с ЭМФ также могут иметь симптомы аритмии, такие как обморок, близость обморока и учащенное сердцебиение.
Физикальный осмотр
Физические данные также зависят от степени и распространения заболевания и могут включать следующее:
У пациентов с поражением правого желудочка может наблюдаться повышение давления в яремной вене, асцит и отек.
Наличие асцита может проявляться не пропорционально количеству периферических отеков. Это может произойти из-за сопутствующего присутствия теряющей белок энтеропатии и последующей гипоальбуминемии.
В 1 ретроспективном исследовании пациентов с симптоматической ЭМФ асцит наблюдался примерно в половине случаев и был связан с более сильным поражением правого желудочка и с более длительной продолжительностью заболевания, что, таким образом, является признаком худшего прогноза.
У пациентов с трикуспидальной регургитацией могут наблюдаться гигантские V-волны в яремных венозных пульсациях.
Третий или четвертый тоны сердца и тахикардия могут присутствовать.
Признаки легочного скопления присутствуют у пациентов с левосторонним заболеванием.
Причины
Конкретная единая этиология эндокардиального фиброза не была установлена. Предлагаемые возможные причины включают следующее:
Инфекционные причины, такие как паразиты (например, гельминты) и простейшие (например, токсоплазмоз, малярия)
Воспалительные причины: эозинофилия
Пищевые причины, такие как общее недоедание, диета с высоким содержанием клубней, токсичность Се и гипомагниемия
