Могут ли разойтись клипсы в желчном протоке?
Почему появляются камни в желчных протоках и что делать
статьи:
Дорогие читатели, камни в желчном пузыре — это результат течения желчнокаменной болезни, которая часто встречается у женщин после 30 лет. В пузыре из-за нарушения жирового обмена происходит образование конкрементов.
Они могут формироваться и в протоках, по которым идет желчь от печени до двенадцатиперстной кишки. Состояние, при котором появляются камни в желчных протоках, называют холедохолитиазом.
Оно приводит к застою желчи, воспалению слизистых стенок, размножению инфекционных возбудителей.
Примечательно, что камни в протоках после удаления желчного пузыря нередко появляются повторно, особенно у людей, нарушающих принципы здорового питания.
Это говорит о том, что первичны все-таки обменные нарушения, и уже на их основе развиваются сопутствующие болезни билиарной системы.
И если не изменить образ жизни и питание, даже после холецистэктомии камни в протоках желчного пузыря будут медленно образовываться снова.
Основные причины
Почему у некоторых людей есть камни в желчевыводящих протоках, а у других не возникают никакие проблемы с желчным пузырем и протоковой системой? Точные причины появления конкрементов установить невозможно. Но за годы наблюдения за такими больными специалисты смогли установить вероятные провоцирующие факторы:
- попадание небольших конкрементов из желчного пузыря в потоковую систему;
- постоянное употребление жареных и жирных блюд;
- большие интервалы между едой, которые приводят к сгущению желчи, повышению ее литогенности;
- механическое повреждение протоков, хронический воспалительный процесс, который вызывает образование камней;
- развитие склерозирующего холангита и других болезней желчевыводящей системы, включая кисты и стриктуры;
- хронические запоры;
- глистные инвазии.
Главной причиной появления камней в желчевыводящих протоках является миграция мелких камешков из желчного пузыря в тот момент, когда повышаются пузырная давление и возникает резкий выброс желчи под действием желчегонных средств или нарушения лечебной диеты. Дальнейшее состояние больного зависит от размера конкремента.
Чем меньше камень, тем выше вероятность того, что он выйдет в двенадцатиперстную кишку и без проблем удалится из организма вместе с каловыми массами.
Но при большом размере конкремента происходит частичная закупорка желчного протока. Долгое время человек даже не знает об этом.
Но желчь перестает поступать в кишечник в нужном объеме, а проток выше места закупорки начинает расширяться, воспаляться. Это создает благоприятные условия для распространения инфекции.При полной закупорке протока возникают серьезные осложнения, вплоть до развития хронического панкреатита, перитонита, цирроза печени.
При подозрении на наличие камней в желчных протоках или пузыре необходимо обратиться к гепатологу или хотя бы к терапевту, пройти обследование, чтобы понять причины появления патологических симптомов и жалоб на самочувствие.
Симптомы камней в протоках
Коварность заболевания в том, что явные симптомы камней в желчном протоке появляются, когда конкременты вызывают закупорку. До этого обычно нет никаких подозрительных признаков.
Иногда появляется незначительная тупая боль в области правого подреберья.
Если камень начинает опускаться ближе к фатерову сосочку, болевой синдром резко усиливается, начинает напоминать течение острого панкреатита.
Если камень успешно проходит в двенадцатиперстную кишку, острые проявления резко исчезают. Но так бывает не всегда. При значительной закупорке протока боль начинает усиливаться, приобретает опоясывающий характер, отдает в поясницу. Через несколько часов развивается механическая желтуха. Кал обесцвечивается, а моча темнеет из-за повышения количества билирубина.
Дополнительные симптомы наличия камней в желчевыводящих протоках:
- повышение температуры тела;
- тошнота и рвота;
- общая слабость;
- сильное вздутие живота.
На фоне закупорки протоков резко возрастает количество ферментов поджелудочной железы. Частые рецидивы воспалительного процесса могут вызывать злокачественное перерождение органов билиарной системы. Отсутствие боли при камнях в желчевыводящих протоках не должно вас сбивать с толку: если конкременты есть, пусть и пока они никак не проявляются, нельзя бездействовать.
Методы обследования
Диагностику заболеваний желчного пузыря и протоков всегда начинают с УЗИ и получения результатов биохимии крови.
Специалистов должны насторожить характерные изменения лабораторных исследований: повышение билирубина и щелочной фосфатазы.
Иногда камни в протоках не вызывает серьезных нарушений, но изменение биохимических проб печени может говорить о серьезных проблемах в работе билиарного тракта.
С помощью УЗИ желчного пузыря и печени можно обнаружить признаки застоя желчи, конкременты, расширение протоков. Диагностику нередко дополняют эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ). Этот метод позволяет не только обнаружить камни, но и удалить их с минимальными рисками для здоровья.
Чтобы подобрать наиболее эффективный метод лечения и устранения симптомов камней в желчных протоках, диагностику дополняют магнитно-резонансной панкреатохолангиографией — способом компьютерного сканирования протоков. Врач получает трехмерную модель билиарной системы, на которой отлично просматриваются конкременты, опухоли, кисты, очаги обструкции.
Также возможно проведение рентгенконтрастного исследования — чрескожной чреспеченочной холангиографии (ЧЧХГ). Метод позволяет оценить степень закупорки камнем желевыводящих путей. Через пункционную иглу, которую врач устанавливает в области печеночных ворот, подают контрастный препарат, а затем делают серию рентгеновских снимков.
Медикаментозная терапия
Консервативная терапия при камнях в желчных протоках включает применение противовоспалительных, антибактериальных препаратов, спазмолитиков, которые помогают купировать болевой синдром и предупреждать инфекционные осложнения. Но симптоматическое лечение не решает данную проблему. Чаще всего приходится проводить удаление камней из желчных протоков в ходе хирургического вмешательства.
На этапе подготовки к операции, в межприступный период необходимо обязательно соблюдать лечебную диету. Главный ее принцип — исключить жирные и жареные блюда, алкоголь. Есть необходимо 4-5 раз в день, но не переедая. Диета №5 назначается при любых заболеваниях желчевыводящей системы. Если исключить из рациона потенциально опасные продукты, можно остановить образование новых конкрементов.
Соблюдение диеты важно не только для тех пациентов, которые лечат камни в протоках безоперационными методами, но и тем, кто уже удалил конкременты хирургическим путем. Погрешности в питании, неправильный образ жизни, вредные привычки могут способствовать повторному формированию камней в протоках, даже если была проведена холецистэктомия.
Оперативное удаление камней в протоках
Главный метод удаления камней в желчных протоках— ретроградная холангиопанкреатография под контролем эндоскопа.
Через полость рта в пищеварительную систему врач вводит зонт, оснащенный видеокамерой, трубкой для подачи рентгенконтрастного препарата и микрохирургическими инструментами.
Через фатеров сосочек контраст падают в систему протоков, определяют их проходимость, состояние слизистых оболочек. При обнаружении конкрементов во время этой лечебно-диагностической процедуры их можно удалить.
В процессе ЭРХПГ можно провести стентирование желчных протоков, когда в просвет протока устанавливают специальную трубку, предупреждающую повторное формирование стриктуры и непроходимости.Если в желчных протоках камни большого размера, специалисты применяют холедохотомию — операцию по вскрытию холедоха и извлечению конкрементов. После этого врач ушивают рану, проводит наружное дренирование. Перед процедурой камни могут предварительно раздробить, чтобы извлечь их без повреждений слизистой и осложнений.
Если эндоскопические методы малоинвазивного лечения камней в протоках неэффективны, конкременты постоянно попадают в протоковую систему, приходится проводить удаление желчного пузыря в сочетании с холедохотомией.
Народная медицина
Лечение камней в желчных протоках народными средствами противопоказано — из-за высокого риска появления симптомов колики. Но при мелких конкрементах можно использовать мягкие желчегонные средства, чтобы предупредить застой желчи в пузыре и протоковой системе. Но перед началом применения желчегонных трав необходимо сделать УЗИ и посоветоваться с врачом.
При желчнокаменной болезни нельзя проводить тюбаж, использовать сильные желчегонные средства. Иначе камни вместе с желчью начнут мигрировать и могут перекрыть желчевыводящие протоки, вызвать прободение стенок, и тогда без срочной операции никак не обойтись.
Из мягких желчегонных трав можно использовать следующие:
- бессмертник;
- расторопша;
- ромашка;
- мята;
- овес;
- кукурузные рыльца.
При камнях в желчных протоках рекомендуется регулярно употреблять семена льна, но не только один настой, а именно вместе с семенами (предварительно их можно размолоть в порошок). Утром натощак хорошо выпивать столовую ложку льняного масла. Это предупредит застой желчи, будет способствовать регулярному стулу.
Запоры очень вредны для желчного пузыря и печени. Старайтесь есть больше растительной клетчатки, но только той, которая не образует газы в кишечнике. Если камни пока нет возможности удалить, обязательно соблюдайте разумные ограничения в питании и несколько раз в год пропивайте курсы желчегонных трав, но только с контролируемым действием.
Избегайте применения чистотела, так как он ядовит и оказывает сильнейшее желчегонное действие. Непредсказуема и пижма, особенно в сочетании с другими желчегонными растениями.
Вам могут быть полезны статьи:
Камни в желчном пузыре. Какие бывают и как их удалить
Холестериновые камни в желчном пузыре
Билирубиновые камни в желчном пузыре
Полезные травы для печени и поджелудочной железы
Лапароскопия желчного пузыря
Симптомы желчной колики. Как снять боль
В этом видео описан щадящий метод избавления от камней и обеспечения постоянного оттока желчи в домашних условиях.
Источник: https://gelpuz.ru/kamni-v-zhelchnyx-protokax
Желчный пузырь, камни и осложнения после удаления
Холецистэктомия (удаление желчного пузыря) – операция, давно применяемая в хирургии.
Все методы ее проведения, от пути проникновения в брюшную полость до способа наложения наружных и внутренних швов опробованы и хорошо работают.
С началом использования лапароскопического метода доступа к больному органу количество осложнений после удаления пузыря значительно снизилось, но не свелось к нулю.
Возможные осложнения происходят:
- в ходе операции;
- в ранний послеоперационный период;
- в отдаленные сроки.
Интраоперационный период
Предоперационная диагностика аномалий развития и расположения желчного пузыря помогает разработать тактику ведения хирургического вмешательства, но не всегда определяет исчерпывающие сведения.
В некоторых случаях корректировка действий бригады врачей происходит после вскрытия брюшины.
Чаще всего это никак не отражается на результате, но при срочной операции, без достаточной диагностической, медикаментозной и санитарной подготовки возможны как варианты проведения лечения, так и осложнения.
Важно знать! С учетом того, что холецистэктомия чаще всего проводится по экстренным показаниям, вероятность осложнений весьма высока.К осложнениям во время операции относят не только и не столько возникшие в результате хирургических манипуляций нежелательные последствия, сколько ставшие очевидными сопутствующие поражения органов брюшной полости.
К осложнениям относятся:
- воспаление печени, желудка, поджелудочной железы – частое сопутствующее явление, обнаруживаемое в ходе вмешательства, развившееся одновременно с патологией желчного пузыря или в результате заболевания;
- абсцессы – локальные гнойные образования на соседних органах, возникшие до операции по причине инфицирования из желчного пузыря, но требующие вмешательства хирургов, что увеличивает время проведения и сложность операции;
- травмы соседних органов и сосудов при распространении опухоли, срастании соприкасающихся участков – по возможности ушиваются во время операции;
- разрыв желчного пузыря с попаданием частиц содержимого в забрюшинную полость – грозное осложнение, возникающее при позднем обращении за врачебной помощью, когда хирургическую помощь оказывают в экстренном порядке по жизненным показаниям, – требует тщательнейшей санации всех внутренних поверхностей во избежание перитонита;
- кровотечение – происходит при травмировании аномально расположенных печеночной или воротной вен, опасно массированной потерей крови в короткие сроки, требует немедленной остановки и переливания.
Каковы бы ни были внутриоперационные осложнения при удалении желчного пузыря, операция рано или поздно заканчивается, больного переводят на интенсивную терапию.
Ранний реабилитационный период
В первые дни после удаления органа пациент находится под наблюдением на предмет осложнений. В это время возможны:
- воспаление наружных швов и области вокруг дренажной трубки – местные явления раздражения сопровождаются болью, зудом, гнойными выделениями – это осложнение встречается все реже, т.к. удаление желчного пузыря проводятся на фоне введения антибиотиков, при возникновении проводят санацию участка;
- холемия – общее ухудшение состояния организма (зуд, нарушение сердечной деятельности, падение артериального давления, неврологические симптомы) при превышении в составе крови продуктов желчеотделения, возникает в первые дни после удаления желчного пузыря в результате препятствия для оттока желчи в печеночном протоке (спазм, загиб, камень), требует немедленного устранения;
- перитонит – внутреннее воспаление брюшины – возможен при попадании в полость живота конкрементов содержимого желчных путей, осеменения инфекционными агентами из мест нагноений или воспалений – тяжелое, угрожающее жизни осложнение, при плановых вмешательствах встречается редко.
Редкое осложнение, встречающееся после любой полостной операции – тромбоз сосудов. Сгущение крови – рефлекторное явление в сосудистом русле в ответ на нарушение целостности тканей тела. Это явление направлено на закрытие раны, препятствие обширной кровопотере.
Однако, возникшая в ненужном месте вязкость крови может спровоцировать закупорку жизненно важных сосудов. Это стремительно развивающееся состояние предотвращается эластичным бинтованием ног перед операцией и в послеоперационный период до исчезновения всех угроз.
В случае возникновения устраняют осложнение путем введения тромболитиков (гепарин), разжижающих кровь. Это повышает вероятность послеоперационного кровотечения, но может спасти от эмболии сосудов.
Еще одно неспецифическое осложнение после холецистэктомии – легочные проблемы. Трудности с дыханием и даже пневмония возникают изредка на фоне отсутствия активных движений (длительный постельный режим). Поэтому еще в стационаре рекомендуют всем выздоравливающим раннее вставание после операции, а при невозможности – ежедневную дыхательную гимнастику.
Все осложнения раннего периода купируются в стационаре. Поэтому сроки выписки из больницы неодинаковы. В выписном документе указывают особенности восстановительного этапа.
Поздний реабилитационный период
После выписки из больницы важно следовать рекомендациям хирурга стационара и врача амбулатории.
На этом этапе возможны некоторые последствия после удаления желчного пузыря со стороны желудочно-кишечного тракта – диспепсические явления (изменение вкусовых ощущений, отрыжка, тошнота, чувство тяжести в животе, нарушения стула). Происходит перестройка пищеварения на фоне изменения состава желчи, поступающей в кишечник, со временем эти неприятности проходят – организм адаптируется к новым условиям.
Важно! В амбулаторный период и в течение как минимум первого года (а лучше пожизненно) после удаления желчного пузыря с камнями необходимо придерживаться специальной диеты во избежание рецидивов.
Отдаленный период
При удалении желчного пузыря из-за присутствия в нем камней устраняется причина плохого самочувствия – непроходимость желчных путей, но не причина такого состояния – состав желчи остается неизменным.
Поэтому в поздние периоды после хирургического вмешательства возможны осложнения со стороны печеночного желчного протока. Желчь поступает в кишечник непосредственно из печени, минуя стадию отстаивания в желчном пузыре, поэтому она менее вязкая.
Это делает маловероятным повторное возникновение желчнокаменной болезни, но не исключает такой возможности.
Профилактика осложнений
При наличии показаний удаление желчного пузыря безопаснее проводить в плановом порядке. Подробнейшее обследование перед хирургическим лечением патологий поможет спрогнозировать ход вмешательства и гипотетические трудности. В этом случае угроза возникновения осложнений значительно ослабевает.
Камни в желчном пузыре возникают при систематических гастрономических погрешностях – обилии жирной пищи, больших порциях поступающих в организм одномоментно.
Провоцирующее патологию значение имеет малоактивный образ жизни – он провоцирует остановку перемещения желчи и ее уплотнение, а значит, и камнеобразование. Для предотвращения рецидивов необходимо упорядочить меню и увеличить подвижность. Но тяжелые атлетические нагрузки неприемлемы.
Полезны энергичная ходьба, плавание, велосипедные и лыжные прогулки без сильных ускорений, регулярные гимнастические упражнения.
Важное профилактическое значение имеет отказ от курения. Эта привычка сопровождается периодическим спазмом сосудов, который до некоторых пор компенсируется последующим их расширением.Но со временем спазмирование становится постоянным, сужаются не только сосуды, но и печеночные протоки, в том числе и желчные. Это может привести к нарушениям выведения желчи, и может потребоваться новое хирургическое решение проблемы.
Бросить курить после удаления желчного пузыря – хорошая заявка на полное восстановление здоровья.
Из рациона исключаются сладости, жиры, ограничивается алкоголь. Питание распределяется на активную часть суток через приблизительно равные промежутки времени небольшими порциями.
Со временем пищеварение и самочувствие пациента, перенесшего удаление желчного пузыря, нормализуется. Новый образ жизни принимается организмом и становится привычным для прооперированного человека, происходит практически полное выздоровление.
: Жизнь без желчного пузыря
Источник: https://posleudaleniya.ru/gastroenterologiya/zhelchnogo-puzyrja-oslozhneniya/
Желчные протоки и удаление желчного пузыря
Удаление желчного пузыря, безусловно, влияет на весь организм. Но как эта операция влияет на работу желчных протоков? Ведь желчный пузырь – часть желчевыделительной системы. И удаление его не может не сказаться на работе этой системы!
Как циркулирует желчь после операции?
Если Вы посмотрите на схему строения желчевыводящей системы человека, то увидите, что желчный пузырь находится в стороне от главных желчных протоков.
Но все же он тесно связан с ними при помощи специального небольшого протока, который так и называется — «пузырный проток».
Такое положение желчного пузыря, положение в стороне от главных желчных протоков, делает удаление его не сложным и максимально безопасным. Потому что удаление его не затрагивает и не нарушает строение главных желчных путей.
Благодаря такому «удачному» расположению желчного пузыря, удаление его никак не нарушает движение желчи из печени (где желчь вырабатывается) в двенадцатиперстную кишку (где она используется).Поэтому желчь после холецистэктомии, так же как и до нее, синтезируется в печени и свободно достигает двенадцатиперстную кишку по главным желчным путям.
Хирурги Москвы
Хирурги Московской области
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
О пузырном протоке
Операция удаления желчного пузыря предусматривает удаление не только самого пузыря, но и удаление его протока — пузырного протока.
Удаляют пузырный проток по той простой причине, что в отсутствие желчного пузыря он становится не нужным, бесполезным.
Мало того, если пузырный проток не удалить или оставить не удаленным слишком большой его фрагмент, возникают осложнения.
В эту, так называемую культю пузырного протока, попадает желчь. Культя постепенно расширяется и становится похожей на маленький желчный пузырь.
Желчь в этом месте застаивается. Ведь в этой, вновь образованной полости, нет таких мышц, какие были в желчном пузыре. И, следовательно, нет способности к эффективному сокращению и выбросу желчи. Поэтому рано или поздно в культе образуется осадок, давая начало новым камням.
Камни, образованные в культе пузырного протока гораздо чаще и легче попадают в общий желчный проток. Ведь это все-таки не настоящий желчный пузырь и, не только мощных мышц, но и сфинктера или клапана на выходе из этого образования нет.
Все это приводит к тому, что камни, образовавшись в расширенной культе пузырного протока, беспрепятственно могут попасть в общий желчный проток.
Оказавшись же в общем желчном протоке, камни вызывают его перекрытие и нарушают отток желчи. При этом возникают сильные боли, воспаление и даже механическая желтуха.
Но, спешу вас успокоить и обрадовать, такое осложнение никогда не возникает, если операция сделана правильно и аккуратно.
Об остальных протоках
Удаление желчного пузыря приводит к тому, что желчные пути лишаются резервуара, хранилища для желчи.
Печень вырабатывает желчь постоянно: и днем, и ночью. И тогда, когда человек работает или отдыхает, и тогда, когда он бодрствует или спит. При этом обычно желчь поступает в желчный пузырь и хранится в нем до той поры, пока человек не садится за стол и не приступает к трапезе.
Именно в момент приема пищи и возникает потребность в желчи.
Пища, поступив в ротовую полость, постепенно передвигается и попадает в желудок и двенадцатиперстную кишку. Сюда же устремляется и желчь.
Происходит это довольно просто. Наполненный желчью желчный пузырь сокращается, клапаны открываются и накопленная желчь «выталкивается» в желчные протоки и дальше — в двенадцатиперстную кишку.В двенадцатиперстной кишке происходит «встреча» пищи с соком поджелудочной железы и желчью. И начинается сложный процесс переваривания и усвоения пищи.
Но после операции организм лишается резервуара желчи — желчного пузыря — и пузырного протока. Тогда как внутрипеченочные протоки, правый и левый печеночные протоки, общий печеночный проток и общий желчный проток остаются целыми и невредимыми. И им ничего не остается, как принять на себя работу желчного пузыря.
Каким образом это происходит?
Очень долго среди ученых-медиков бытовало мнение, что функцию хранения желчи после операции начинает выполнять общий желчный проток. При этом он сильно расширяется и вмещает в себя достаточно большое количество желчи.
Но со временем появились новые методы исследования человеческого организма такие, например, как ультразвуковое исследование. Этот простой и безболезненный метод дал возможность исследовать пациентов, перенесших операцию удаления желчного пузыря столько раз, сколько это было нужно.
Исследовать и убедиться в том, что выраженного расширения общего желчного протока после операции не наступает. В некоторых (не во всех) случаях можно видеть довольно незначительное его расширение — и только.
И все же, несмотря на то, что резервуар желчи удален, а общий желчный проток заметно не расширяется, организм человека может достаточно успешно приспособиться к этой ситуации.
Именно поэтому через время отпадает необходимость в частых приемах пищи и маленьких порциях. Отпадает необходимость в какой бы то ни было диете. Почему?
Потому что вся система внутрипеченочных и внепеченочных протоков постепенно увеличивает свои объемы и становится способной хранить некоторый запас желчи. Хранить для того, чтобы эффективно использовать ее во время приема пищи.
Да, желчные протоки все же расширяются, но расширяется не какой-то отдельный участок этой системы, а вся она целиком.
Учитывая большое количество внутрипеченочных протоков, большую их протяженность, такое расширение оказывается довольно незначительным и не заметным для невооруженного глаза.Именно благодаря гибкости и великолепной способности нашего организма к приспособлению, операция удаления желчного пузыря не наносит непоправимого вреда организму человека. И со временем пациент, перенесший такую операцию, возвращается к обычной, нормальной жизни, забывает о тяготах диет и ограничений.
Я знаю, что некоторые из моих читателей захотят возразить мне и сказать, что не все так хорошо и безоблачно, как я здесь рассказываю. Да, я согласна, не всегда все проходит так удачно, как нам хотелось бы.
Но это тема уже другой статьи. И такая статья есть на моем сайте, написанная уже давно. Вот ссылка на нее: «Нужно ли всю жизнь придерживаться диеты после удаления желчного пузыря?».
Вы можете пройти по этой ссылке и прочесть ее.
На этом я заканчиваю небольшую серию статей о желчных протоках, камнях и удаленном желчном пузыре. До новых встреч!
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
Источник: https://medforyour.info/html/protokiipuzir.html
Осложнения лапароскопической хирургии желчных путей
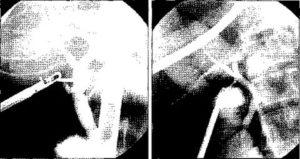
Как при абсолютно любой операции, при лапароскопических операциях на желчных путях возможны самые разнообразные осложнения.
Перфорация желчного пузыря при лапароскопической хирургии желчных путей
Наиболее частым осложнением лапароскопической хирургии желчных путей во время лапароскопической холецистэктомии является перфорация желчного пузыря, которая происходит в 25% случаев, и многими авторами в качестве осложнения даже не рассматривается. Но она может вызвать ряд последствий — попадание в брюшную полость инфицированного содержимого, рассеивание камней по брюшной полости. Известно, что в такой ситуации 30-40% рассеянных конкрементов не удается эвакуировать.
В последнее время появилось много статей, посвященных судьбе оставленных камней. Выяснилось, что это далеко не безобидная вещь, довольно часто они являются причиной осложнений. Поэтому любая перфорация желчного пузыря должна быть по возможности закрыта.
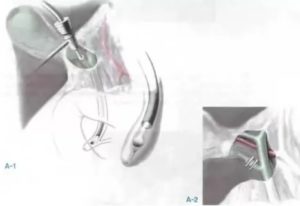
В ситуации, когда удаляется желчный пузырь без серьезных изменений в его стенке, закрытие пузыря возможно различными способами. Самым простым способом является наложение клипсы на место перфорации.
Для этого оба края перфорации захватывают и приподнимают зажимом, после чего под этим зажимом накладывают клипсу.
С другой стороны, такое закрытие не всегда бывает эффективным, и вытекание желчи продолжается. В таком случае перфорацию можно закрыть эндоскопической петлей. Петлю проводят в брюшную полость, через нее проводят зажим, который затем захватывает оба края перфорации. Под зажимом петля затягивается.
При неэффективности этих способов на перфорацию можно наложить восьмиобразный шов.
Другая ситуация, как правило, бывает при остром холецистите. Опыт показывает, что попытки клиппировать, зашить отверстие при остром холецистите часто оказываются неэффективными.
Клипсы не удерживаются, легко прорезая деструктивно измененную стенку желчного пузыря, что приводит к значительному увеличению дефекта; наложение и завязывание швов трудоемко, а также не всегда эффективно; переставление зажима с другого места часто лишает хирурга удобства работы. В таких случаях можно использовать два способа выхода из ситуации:
К отверстию подвести отсос и вытекающее жидкое содержимое аспирировать. После этого трубку отсоса провести в полость пузыря для полной аспирации жидкого содержимого, и промывания изотоническим солевым раствором.При наличии крупных камней, превосходящих размер перфорации, можно продолжить выделение пузыря, без каких-либо дополнительных действий.
Если есть большое количество мелких и средних камней, оставить дефект открытым нельзя, поскольку будет происходить их рассеивание по брюшной полости.
Если перфорационное отверстие небольшое, то после максимальной аспирации вытекающего жидкого содержимого можно обтурировать отверстие поролоновой пробкой, вводимой с помощью устройства для простого и быстрого закрытия перфорационного отверстия.
Применение этой методики возможно и в упрощенном варианте, когда поролоновая губка сжимается при помощи зажима, затем так же наполовину вводится в перфорационное отверстие, и затем отпускается, после чего происходит ее расправление и само- фиксация.
В тех случаях, когда размер дефекта стенки пузыря значителен, и есть воспалительная деструкция, то попытки обтурации пробкой и закрытие швами обречены на неудачу. В таких ситуациях нужно ввести в брюшную полость полиэтиленовый пакет размерами 5 х 10 см.
Предпочтительнее использовать разовые изделия фирм «AutoSuture», «Ethicon». Пакет разворачивают и подводят к дефекту, плотно удерживая зажимом, временно снятым с кармана Hartmann. Инструментом, введенным через субксифоидапьную гильзу, выдавливают все камни из пузыря в мешок.
Мешок закрывают и временно оставляют в правом боковом канале. Препаровка пузыря продолжается.
Повреждения внепеченочных желчных путей при лапароскопической хирургии
Повреждения внепеченочных магистральных желчных путей относятся к самым тяжелым осложнениям лапароскопической хирургии желчных путей.
Повреждение внепеченочных желчных протоков происходит в среднем в 0,6-0,8% всех лапароскопических холецистэктомий, и чаще случается при остром холецистите. Интересно, что 70-80% таких осложнений приходится на долю хирургов, имеющих опыт менее 10-15 операций.
Чаще всего повреждается холедох (88%), реже правый печеночный проток (12%).
Типичным механизмом повреждения холедоха при лапароскопической операции есть следующий: при коротком пузырном протоке тракция за карман Hartmann вытягивает общий желчный проток, он принимается за пузырный проток и пересекается. Реже происходит латеральное повреждение клипсой или электроожог из-за агрессивных попыток гемостаза в этой зоне «вслепую».
Небольшое повреждение в виде частичного клиппирования холедоха может быть устранено снятием клипсы.
Если произошло полное или почти полное пересечение холедоха, то принципиально из этой ситуации можно выйти двумя путями: восстановить непрерывность холедоха путем наложения холедохо-холедохоанастомоза либо наложить холедохо-еюноанастомоз. В отношении выбора между этими двумя возможностями очень интересна работа F.P.Scholet al, которые проследили результаты лечения 49 по вреждений желчных протоков в Нидерландах. Результаты прослеживались на протяжении 14-570 дней. Трое больных умерли от нераспознанного повреждения.
Большинство хирургов выполняли анастомоз конец-в-конец в случаях незначительных повреждений и билиодигестивный анастомоз значительных повреждений. У 12 (25%) развилась стриктура по прошествии 134 (13-270) суток после восстановления проходимости протоков. Авторы делают вывод, что тип восстановления проходимости протока не влиял на результаты.
Однако здесь мы хотели подчеркнуть, что обе эти возможности — для опытных хирургов, владеющих широким диапазоном реконструктивно-восстановительных операций на желчных путях. Если хирург не имеет такого опыта, ему следует выполнить наружное дренирование поврежденного холедоха, с последующим выполнением вышеуказанных операций опытным хирургом.
После детального анализа подобных повреждений в мировой эндохирургической практике были выработаны следующие рекомендации, следование которым снизило частоту этого опасного осложнения с 3% до 0,3-1,0%:
1. Производить максимальную цефаллическую тракцию дна желчного пузыря.
2. Зажимом, наложенным на карман Hartmann, следует осуществлять тракцию кармана, вытягивая его от печени, а ни в коем случае не прижимая.
3. Начинать диссекцию нужно высоко у шейки пузыря и продолжать ее вблизи стенки.
4. Очень важно тщательно выделить и идентифицировать пузырный проток, пузырную артерию, холедох. Пересекать любую анатомическую структуру можно только после ее идентификации.
Первой пересекают пузырную артерию. При этом образуется «окно» между шейкой, пузырным протоком, холедохом и печенью. Только после этого пузырный проток можно пересечь.
Это правило является «золотым», его следует соблюдать всегда.
5. При наложении клипс следует четко видеть местоположение их концов.
6. В сложных случаях нужно производить интраоперационную холангиографию.
Кровотечения при лапароскопической хирургии желчных путей
Диссекция тканей в треугольнике Calot у стенки желчного пузыря позволила уменьшить вероятность развития неконтролируемого артериального кровотечения, поскольку даже при полном пересечении пузырной артерии культя не уходит в печеночно-двенадцатиперстную связку, давая возможность для клипирования или коагуляции. В настоящее время интраоперационные кровотечения встречаются в 0,3-0,9% случаев. Если хирург проявит невнимательность или торопливость, возможно повреждение правой печеночной артерии при нетипичной анатомической ситуации.
При этом наложение клипсы «вслепую» — опасное мероприятие, так как клипса может прорезаться или захватывать соседние структуры, травмируя их.
Более рационально мягкое сдавление данной зоны атравматичным зажимом или использование кармана Hartmann в качестве тампона. В это время отмывают оптику, операционное поле, меняют инструмент.Возможно введение пятой гильзы для постоянного отсоса. После этого сосуд захватывают зажимом и коагулируют либо прецизионно клипируют.
Иногда встречается такое осложнение лапароскопической холецистэктомии, как повреждение крупных венозных сосудов в ложе пузыря. Известно, что в проекции ложа между 4 и 5 сегментами печени расположен крупный венозный сосуд. В том случае, если он располагается поверхностно, при отделении пузыря его можно повредить.
Ранения вен в ложе желчного пузыря могут быть не обнаружены во время операции, так как при наличии пневмоперитонеума внутрибрюшное давление (12 мм рт. ст.) может значительно превышать венозное, вена сдавливается и не кровоточит.
Клиника кровотечения может возникнуть в раннем послеоперационном периоде, сразу после ликвидации пневмоперитонеума. Контрольная лапароскопия после извлечения желчного пузыря обязательна.
Кровотечение из вен печени трудно остановить: клипирование затрудняется неясной траекторией сосуда в паренхиме печени — клипсы прорезают печень и кровотечение может даже усилиться; коагуляция малоэффективна, иногда она может увеличить рану в печени. В подобных случаях практически всегда эффективна техника использования гемостатической губки.
Губку, плотно свернутую, проводят через редуктор с помощью зажима и, не разворачивая, прижимают к источнику кровотечения. Такое прижатие в течение 5 мин позволяет остановить практически любое венозное кровотечение, с которым ранее хирург безуспешно боролся втрое дольше с помощью электрокоагуляции.
Повреждение внутренних органов при лапароскопической хирургии желчных путей
Повреждение печени при лапароскопической холецистэктомии чаще носит характер надрыва ее капсулы при разделении перивезикапьных сращений, и при этом легко останавливается электрокоагуляцией.
Повреждение двенадцатиперстной кишки — довольно частое осложнение, которое специфично для лапароскопической хирургии. Такое повреждение происходит при разделении массивных сращений желчного пузыря с двенадцатиперстной кишкой при помощи электрокрючка. Как правило, эти повреждения остаются нераспознанными на операции — его выявляют через 1-3 сутки, после развития перитонеальных явлений.
Для улучшения диагностики повреждений двенадцатиперстной кишки в подобных случаях, когда приходится разделять грубые сращения в этой зоне, мы предлагаем рутинно использовать следующий прием: зона оперирования заполняется жидкостью, и через зонд желудок раздувается воздухом. При наличии перфорации на фоне жидкости будет отмечаться поступление пузырьков газа из перфорационного отверстия.
Описано такие специфические осложнения лапароскопической холецистэктомии, как отрыв желчного пузыря, перфорация диафрагмы.При выполнении лапароскопической холецистостомии нередко встречается такое осложнение, как сквозная перфорация противоположной стенки желчного пузыря при использовании троакар-катетера с очень острым концом.
Не всегда удается четко контролировать момент проникновения катетера в пузырь, он продолжает движение и острым концом перфорирует противоположную стенку. В таком случае в области пузыря появляется небольшое количество желчи, это дает основания заподозрить такое осложнение.
При возникновении перфорации ее можно ушить лапароскопическим швом, хотя некоторые авторы считают, что колотые повреждения любых органов и сосудов ушивания не требуют.
Одним из технических осложнений лапароскопической холедохолитотомии может являться сквозной дефект стенки холедоха в месте наложения швов-держалок. Для закрытия дефекта может потребоваться наложение дополнительных швов тонким рассасывающимся шовным материалом.
Раневая инфекция при лапароскопической хирургии желчных путей
Раневая инфекция — редкое осложнение лапароскопических операций, почти она всегда развивается в области параумбиликального прокола, который может инфицироваться при экстракции желчного пузыря. Для профилактики этого желательно перфорированные или воспалительно-измененные органы удалять в пластиковых или латексных мешках.
Одним из послеоперационных осложнений после операции на желчных путях есть развитие подпеченочного абсцесса в области ложа пузыря (0,24%).
В тех случаях, когда это осложнение распознается в первую неделю после операции, возможно выполнение лапароскопической санации полости абсцесса: разделяется воспалительный инфильтрат, гной максимально аспирируется, полость гнойника и подпеченочное пространство отмываются 5-10 л жидкости, и операция завершается установлением дренажей в область стенок абсцесса.
Кровотечение из проколов брюшной стенки при лапароскопической хирургии желчных путей
Кровотечение из проколов брюшной стенки после извлечения троакаров — довольно частое явление. Остановка такого кровотечения трудная, так как введение электрода по ходу раневого канала сложно.
Рациональным приемом перед извлечением троакаров есть введение в брюшную полость ложковидного электрода, по нему, как по проводнику, троакар удаляют, и возможное кровотечение из брюшной стенки можно остановить коагулируя ткани при постепенном извлечении электрода.
При повреждении крупного сосуда более надежно — прошить переднюю брюшную стенку прямой иглой.
Послеоперационная грыжа лапароскопической хирургии желчных путей
Послеоперационная грыжа после лапароскопической холецистэктомии встречается реже, чем при открытой холецистэктомии. Одной из причин развития послеоперационной грыжи может быть некачественное ушивание дефекта апоневроза у больных избыточного веса. Это случается из-за стремления выполнить минимальный разрез кожи из косметических побуждений.
Кроме того, многие авторы пишут, что дефект апоневроза при использовании троакара диаметром 10 мм и менее рутинно можно не ушивать.
Мы считаем, что это не всегда так: ввиду того, что в процессе манипуляций троакар совершает боковые движения, диаметр пункционного канала может существенно увеличиваться, и по возможности, дефект апоневроза следует закрывать швами.
Таким образом, большую часть осложнений лапароскопической хирургии желчных путей возможно успешно корректировать лапароскопическим путем.
Однако никогда не следует забывать, что лапароскопическая хирургия — не самоцель, и при наличии серьезных затруднений в эндоскопической коррекции осложнений целесообразно переходить на открытый доступ.
Такой переход нисколько не должен ущемлять самолюбие хирурга, так как он говорит не о недостатках его технического мастерства, а скорее о преобладании здравого смысла над профессиональным азартом.
Из книги Иллюстрированное руководство по эндоскопической хирургии. Емельянов С.И.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/info/info-hirurgia/oslozhneniya-laparoskopicheskoj-xirurgii-zhelchnyx-putej.html
Осложнения после операции стентирования желчных протоков
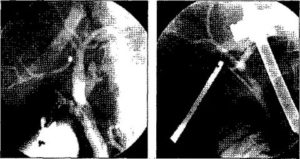
Стентирование желчных протоков — это малоинвазивная операция, направленная на то, чтобы восстановить проходимость желчного протока и предотвратить его повторную обтурацию.
Вызвать непроходимость могут различные заболевания гепато-билиарной системы, в частности доброкачественные или злокачественные опухоли, конкременты, спайки.
Невозможность оттока желчи приводит к ее стазу, инфицированию и развитию механической желтухи.
Главным методом устранения обтурации желчного протока является его декомпрессия с помощью стентирования — установки каркасного устройства в место его патологического сужения.
Стент имеет вид металлической или пластиковой трубочки, которая состоит из ячеек. Ее вводят в место стеноза желчного протока, где под действием температуры человеческого тела или с помощью раздувания баллоном он расправляется и вжимается в стенки органа, расширяя его и создавая дополнительный каркас, препятствующий обратной обструкции.
Показания к стентированию желчных протоков:
- Рак 12-перстной кишки.
- Рак печени.
- Рак фатерова сосочка.
- Метастазы в печень, в данном случае в гепатодуоденальную связку.
- Киста поджелудочной железы.
- Стриктуры желчевыводящего протока, развившиеся в результате предыдущих вмешательств на гепатобилиарной системе.
- Наличие камней в желчных протоках.
- Синдром Мириззи.
Противопоказания
- Кровотечения из опухоли.
- Выраженное сужение желчного протока, при котором к месту обтурации невозможно подвести доставочные инструменты.
- Кишечная непроходимость.
- Спаечная болезнь кишечника.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Подготовка
В рамках подготовки больного к стентированию проводится комплексное клинико-лабораторное обследование, которое включает следующие процедуры:
- Общий и биохимический анализ крови.
- Коагулограмма.
- УЗИ печени.
- При необходимости назначается КТ или МРТ.
- Ретроградная холангиопанкреатография.
По результатам полученных данных, врач определяет оптимальный метод стентирования. При необходимости, проводят дренирование желчных протоков, а стент устанавливают вторым этапом, после нормализации состояния пациента.
Как проводится стентирование желчных протоков
Существует несколько методов проведения процедуры. Одни из них предполагают установку стента через 12-перстную кишку, другие — с помощью пункции билиарного протока под контролем УЗИ.
Как проводится эндоскопическое стентирование
Под общей анестезией выполняется фиброгастродуоденоскопия и осматривается область фатерова соска, которым общий желчный проток открывается в просвет 12-перстной кишки. В просвет этого протока вводят проводник, по которому к месту сужения подводится стент в сложенном состоянии.
Правильность установки проводника и стента контролируется с помощью рентгенографии. Только после этого стент освобождается и производится его расправление. Если имеется выраженный стеноз, перед установкой стента возможна баллонная дилатация просвета протока.
Это облегчит установку каркасной конструкции.
Противопоказанием к эндоскопическому стентированию желчных протоков является прорастание опухоли в соседние анатомические структуры.
В этом случае проводят более расширенные операции, например, чрескожное дренирование желчных протоков или полноценную операцию на печени.
И только после купирования обтурационной желтухи проводят восстановление проходимости желчных протоков путем стентирования. В этом случае проводится пункционное стентирование
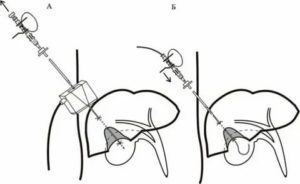
Как проводится пункционное стентирование
- На первом этапе производится пункция билиарного протока под контролем УЗИ. Это позволяет визуализировать расширенные желчные протоки и безопасно ввести иглу в их просвет.
- Проток расширяют, устанавливают холангиостому и производят санацию желчных путей.
- Затем к месту стеноза подводят катетер и устанавливают интродьюсер — специальную трубку, которая расширяет проток и поддерживает его в таком состоянии.
- Затем устанавливают стент, расправляют его и фиксируют в месте обтурации. При необходимости, проводится раздувание стента с помощью баллона, в который нагнетается воздух.
- По показаниями устанавливается страховочная холангиостома.
Осложнения
Осложнения после стентирования желчных протоков можно разделить на две группы:
- Тяжелые — геморрагии, инфекции.
- Легкие — транзиторное повышение температуры, боль, холангиты без бактериального инфицирования, дислокация стента.
Кровотечения
Из интраоперационных осложнений чаще всего встречаются кровотечения (геморрагии). Предпосылкой к их развитию является длительная механическая желтуха, которая приводит к нарушению кровесвертывающей системы и наличие измененной опухолевой ткани. На этом фоне технические погрешности проведения процедуры могут спровоцировать кровотечения:
- Повреждение опухоли или инфильтрированной опухолью стенки желчного протока.
- Смещение стента при установке.
- Грубые манипуляции при катетеризации.
- Повреждение кровеносных сосудов на этапе пунктирования.
Инфекционные осложнения
К развитию инфекционных осложнений предрасполагают следующие факторы:
- Длительная желтуха.
- Повышенное давление внутри протоков, которое приводит к холангио-венозному рефлюксу и попаданию бактериальных токсинов в кровоток.
- Нарушение микрофлоры. Если нарушается отток желчи в 12-перстную кишку, изменяется состав ее бактериальной флоры, начинают активно размножаться анаэробы.
- Увеличение проницаемости стенки кишечника.
- Нарушение иммунных механизмов.
У многих больных (20–50%) при холестазе желчь инфицирована на дооперационном этапе, и при проведении стентирования процесс начинает распространяться. Вероятность развития тяжелых септических осложнений определяется продолжительностью желтухи. Чем дольше существует стаз, тем выше риски. Поэтому абсолютно всем пациентам, идущим на операцию, показан прием антибиотиков.
Попадание желчи в брюшную полость
Возникновение желчного затека может быть обусловлено следующими причинами:
- Высокое давление в протоках.
- Случайное повреждение желчного пузыря при пункции.
- Повреждение при пункции внепеченочных желчных протоков и 12-перстной кишки.
- Необходимость повторного пунктирования печени.
Поскольку при обтурационной желтухе желчь часто оказывается инфицированной, при истечении желчи в брюшную полость есть высокий риск развития перитонита. Поэтому необходимо своевременное дренирование желчных затеков с назначением антибактериальных препаратов.
Нарушение проходимости стента
Обтурация стента может развиться из-за его смещения, прорастания опухоли внутрь его просвета, а также инкрустрации стента кристаллами желчи. Во всех случаях требуется повторная операция по стентированию желчных протоков.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Источник: https://www.euroonco.ru/departments/endoscopy/oslozhneniya-posle-stentirovaniya-zhelchnyh-protokov
