Постгипоксические изменения головного мозга. Прошу прокоментировать р-т МРТ
Очаговое поражение головного мозга что это такое?
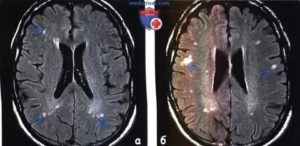
Разрушение структур ЦНС бывает очаговым и диссеминированным, то есть имеющим множественные зоны повреждения. Определить, как идет процесс, позволяет МРТ (магнитно-резонансная томография). С помощью нее врач-диагност визуально (по снимкам) оценивает состояние нервной ткани.
Очаговое поражение головного мозга – что это такое и как оно проявляет себя? В первую очередь – это симптом патологии, из-за которой на одном из участков органа происходит нарушение работоспособности соответствующих структур, о чем сигнализирует появление неврологических отклонений.
Типы
Снимки МРТ позволяют выявить все патологии, которые затрагивают ткани головного мозга. Зоны поражения определяю по изменению окраски, эхогенности отдельных участков коры или других структур органа. С помощью полученных данных специалисты измеряют площадь разрушенного участка, а также прогнозируют процесс развития патологии.
Очаговое поражение головного мозга может быть следствием:
- Демиелинизации;
- Наличия новообразований;
- Отека тканей;
- Нарушения кровообращения;
- Глиоза (замещение функциональных клеток глиальной тканью).
Проявления патологии зависят от места расположения очага поражения. Поэтому МРТ-диагностика считается самым информативным методом выявления заболеваний ЦНС.
По характеру расположения очаги поражения головного мозга бывают:
- Юкстакортикальные;
- Перивентрикулярные;
- Лакунарные.
Юкстакортикальные очаги поражения нервной ткани характерны для рассеянного склероза. В этом случае они располагаются максимально близко к коре головного мозга.
При описании МРТ-картины специалисты рекомендуют употреблять именно это определение, так как термин «подкорковые» не может передать полностью характер распространения патологии – он описывает любые изменения в белом веществе вплоть до желудочков.
Лакунарные очаги поражения являются следствием повреждения глубинных артерий. Они располагаются в толще белого вещества вдоль кровеносных сосудов. Обычно их диаметр варьируется в пределах 1–20 мм.
Демиелинезация
Характеризуется наличием областей разрушения миелиновой оболочки нервных волокон. Из-за этого на участке головного мозга нарушается передача нервных импульсов между нейронами, что негативно сказывается на работоспособности ЦНС.
Разрушение тканей по этому типу наблюдаются при рассеянном склерозе, мультифокальной лейкоэнцефалопатии, болезни Марбурга, остром диссимулирующем энцефаломиелите, болезни Девика.
При этих заболеваниях Мрт-картина идентична: на снимках хорошо визуализируются единичные или множественные белые пятна, которые располагаются в одном или нескольких отделах мозга. Размер областей зависит от степени заболевания, что подтверждается наличием и силой неврологических отклонений.
Пространства Вирхова-Робина
На данный момент единого представления о периваскулярных пространствах нет. Некоторые ученые считают, что они окружают только артерии, а другие – все крупные кровеносные сосуды, пронизывающие головной мозг. Одни описывают их, как пространство, которое располагается между стенкой сосуда и нервной тканью, другие – как естественное продолжение подпаутинной и мягкой мозговой оболочки.
Первикулярные пространства выполняют сразу несколько функций:
- Участвуют в циркуляции ликвора;
- В них происходит обмен веществ между ликвором и тканями мозга;
- Являются частью гематоэнцефалического барьера;
- Содержат иммунокомпетентные клетки, то есть с помощью них происходит иммунорегуляция в тканях органа.
Периваскулярные пространства занимают небольшой объем, поэтому у здорового человека на МРТ-снимке их не видно.
При опасных состояниях, например, перед инсультом, у заболевшего повышается ВЧД за счет увеличения объема спинномозговой жидкости. Это ведет к расширению полости между сосудами мозга и нервной тканью. Вместе с этим процессом повышается эхогенность участка, что на Мрт-снимке проявляется в виде возникновения белого пятна.
Очаги болезни Альцгеймера
Заболевание характеризуется потерей нейронов и снижением числа синаптических связей между ними. Это ведет к уменьшению толщины серого вещества и выраженной атрофии пораженных участков.
На МРТ-снимках появляются темные пятна, которые свидетельствуют о некрозе клеток головного мозга. Точный диагноз ставится по итогу нескольких обследований, то есть в динамике.
Отек мозгового вещества
Характеризуется накоплением жидкости в клетках головного и межклеточном пространстве. За счет этого увеличивается объема органа и повышается внутричерепное давление.
В зоне поражения на МРТ-снимке присутствует светлое пятно, которое по мере усугубления процесса увеличивается и постепенно охватывает весь орган.
Очаги глиоза
Появляются в результате замещения функциональных структур головного мозга на соединительную ткань. Являются следствием дегенеративных процессов в ЦНС – недостатка кислорода, энцефалопатии, рассеянного склероза, энцефалита.
Причины
О том, какие очаги в головном мозге на МРТ при каких заболеваниях выявлены может рассказать только врач. И поэтому, необходимо проведение диагностики и получения данных после исследования.
Очаги поражения нервной ткани в головном мозге присутствуют на МРТ-снимках при следующих заболеваниях:
- Атеросклероз;
- Ангиопатия;
- Гипертония;
- Рассеянный склероз;
- Васкулит;
- Болезнь Бенье;
- Нейросифилис, клещевой боррелиоз;
- Прогрессирующая мультифокальная лейконцефалопатия;
- Рассеянный энцефаломиелит.
Их наличие может быть следствием отравления угарным газом, ЧМТ, ее осложнений, контузии.
У маленьких детей хромосомный сбой, гипоксия, неправильный образ жизни беременной также могут спровоцировать появление множественных очагов поражения головного мозга.
Симптомы
Патологии ЦНС, которые характеризуются наличием очагов поражения, проявляют комплекс схожих симптомов:
- Цефалгия, или головная боль. Отмечается в большинстве случаев, носит постоянный характер и усиливается по мере усугубления заболевания.
- Быстрая утомляемость, заторможенность, ухудшение концентрации внимания, снижение памяти, интеллекта.
- Отсутствие эмоций, апатия. Заболевшего перестают радовать прежние источники удовольствия, постепенно теряется интерес к жизни.
- Нарушаются процессы «сон-бодрствование».
- При наличии очагов возбуждения отмечаются эпилептические припадки.
В зависимости от места расположения патологического участка у пациента могут наблюдаться:
- Отсутствие самоконтроля и самокритики (при разрушении лобной части больших полушарий);
- Нарушение социальных норм (очаги располагаются в толще органа);
- Появляется раздражительность, злость, поведение выходит за рамки нормального: больной ведет себя вызывающе, странно, импульсивно.
По мере усугубления заболевания проявления поражения структур ЦНС усиливаются.
Диагностика
Обнаружить очаги поражения вещества головного мозга позволяет МРТ-диагностика. В процессе ее проведения врач-диагност получает серию снимков послойного изображения структур органа, по которым впоследствии ставится диагноз.
Также с ее помощью можно выявить причину произошедших изменений:
- Если единичный очаг поражения располагается в правой лобной доле, то это указывает на хроническое повышение артериального давления или на перенесенный ранее гипертонический криз.
- Наличие мелких диффузных изменений в коре свидетельствует о развитии заболеваний сосудистого генеза.
- Если очаги демиелинизации находятся в теменной зоне полушарий, то это означает, что у заболевшего нарушено кровообращение в позвоночных артериях.
- При болезни Альцгеймера или болезни Пика на снимках отмечается наличие множества черных точек. Они свидетельствуют о некрозе нервной ткани.
- Ярко-белые точки сигнализируют об остром нарушении кровоснабжения органа.
- Одиночные очаги глиоза свидетельствуют об эпилепсии, гипоксии, хронической гипертонии, родовой травме.
- Единичные субкортикальные гиподенсные очаги регистрируются после инфаркта и ишемии головного мозга.
Подтверждается диагноз во время приема невролога. Он, проводя специальные тесты, оценивает работу ЦНС: реакцию, рефлексы, координацию движений, синхронность мышц-сгибателей и разгибателей. Психиатр изучает психическое состояние заболевшего: восприятие окружающего мира, когнитивные способности.
Лечение
Терапия при очаговом поражении головного мозга направлена на устранение причины возникновения изменений и восстановление функций органа.
Например, если патологию вызвало заболевание, характеризующееся повышением артериального давления, то пациенту предписывается прием препаратов, снижающих АД. Это могут быть мочегонные, блокаторы кальциевых каналов, или бета-адреноблокаторы.
Восстановление мозговой активности и устранение патологических явлений осуществляется с помощью препаратов, повышающих метаболизм в нервных тканях: ноотропов. Также применяются средства улучшающие кровоснабжение, реологические свойства крови, понижающие потребность к кислороду.
Симптоматическое лечение направлено на снижение проявлений патологии: прием противосудорожных, противоэпилептических препаратов, антидепрессанты, при чувстве тревоги – транквилизаторов.
Источник: https://GolovaiMozg.ru/zabolevaniya/nevrologiya/ochagovoe-porazhenie-golovnogo-mozga-chto-eto-takoe
Психические расстройства: МРТ как метод диагностики
МРТ – одно из первых исследований, которое лечащий врач назначает пациенту при подозрении на психическое расстройство.
Причина этого в том, что МР-сканирование позволяет исключить органические причины изменений в головном мозге, вызванные черепно-мозговыми травмами, энцефалитом, опухолью мозга, сосудистыми заболеваниями, эпилепсией и др.
МРТ дает лечащему врачу возможность определить структурные изменения в головном мозге, свойственные для клинической картины каждого отдельного заболевания, в том числе психического характера.
Метод МРТ позволяет распознавать структурные морфологические изменения в мозге больного на ранних стадиях с большей точностью, чем другие методы лучевой диагностики.
Но стоит помнить, что при психическом расстройстве, как и при любом другом заболевании, врач назначает пациенту совокупность разных диагностических методов, ведь только в данном случае обеспечивается правильная постановка диагноза.
В прошлых статьях мы уже подробно рассматривали МРТ при болезни Альцгеймера, Паркинсона и шизофрении. На этот раз сосредоточим свое внимание на Мрт при биполярном расстройстве, психопатии и депрессии.
Мрт при биполярном расстройстве
Пациенты, страдающие маниакально-депрессивным синдромом, переживают резкие смены двух кардинально противоположных состояний – приподнятого настроения, сопровождающегося чрезмерной активностью, и депрессии.
Оба состояния несут ярко выраженную форму и могут повлечь за собой принятие необдуманных решений, угрожающих жизни пациента или окружающих людей.
Диагностика биполярного расстройства основывается на психиатрических тестированиях, МРТ, сборе анамнеза и других видах обследования.
Возможность МРТ выявлять изменения в ГМ при биполярном расстройстве была доказана исследователями из Университета штата Айова.
Ученые обнаружили, что у пациентов с биполярным расстройством повышен МРТ-сигнал в белом веществе мозга и мозжечке, не свойственный людям со здоровой психической системой.
Это позволило ученым предположить, что ранняя МРТ-диагностика биполярного расстройства поможет пациентам избежать связанных с ним неприятных осложнений.
Мрт при психопатии
Синдрому психопатии свойственны различные изменения в поведении пациента, которые вне зависимости от вида патологии часто приводят к утрате общественных связей. Психопатия может быть астеничной, шизоидной, параноидной, истеричной, возбудимой и др.
Для пациентов с психопатией магнитно-резонансная томография дает возможность исключить или подтвердить предполагаемую локализацию поражения головного мозга и в некоторых случаях указать их причину.
Несмотря на то, что сегодняшний день не существует такого метода диагностики, который со стопроцентной точностью предсказал бы развитие психопатии в раннем возрасте, ученые продолжают исследовать головной мозг пациентов, страдающих психопатией.
Так, десять лет назад ученый-невролог Кент Киль оборудовал МР-аппаратом одну из исправительных колоний штата Нью-Мексико. Киль считал, что психопатия вызвана изменениями в участках коры ГМ, отвечающих за эмоции и самоконтроль.Частично эксперимент ученого подтвердил его теорию, однако это лишь породило появление еще большего числа вопросов, связанных с психопатией, ответов на которых на данный момент нет.
Мрт при депрессии
Мрт при депрессии назначается для исключения органических изменений головного мозга. Например, сосудистые заболевания или опухоль могут вызывать у пациента угнетенное самочувствие и головные боли.
Таким образом, лечащий врач направляет на МРТ пациента, испытывающего депрессию, для исключения органической патологии головного мозга.
Если МР-исследование не выявит никаких структурных изменений, то врач-невролог назначит пациенту дальнейшее обследование.
В большинстве случае диагностика депрессии ограничивается специальным психологическим тестированием пациента, его осмотром и различными другими видами исследований.
Серия статей на нашем сайте, посвященная психическим заболеваниям, дает понимание того, как важно пройти МРТ при психических расстройствах вовремя — в этой группе заболеваний МР-томография может стать первым, но не единственным методом исследования, способствующим точной постановке таких диагнозов, как биполярное расстройство, шизофрения, болезни Альцгеймера и Паркинсона.
Подводя итог, подчеркнем, что МРТ при различных психических расстройствах является ведущим диагностическим методом. МР-томография выявляет возможную причину психического расстройства (сосудистые, дегенеративные и др. заболевания головного мозга, а также опухолевые процессы) и позволяет клиницисту назначить для пациента наилучшую терапию.
Источник: https://www.mrtspb.ru/articles/psihicheskie-rasstrojstva-mrt-kak-metod-diagnostiki/
Нейросонография: нормы, расшифровка, таблица НСГ головного мозга в 1-3 месяца
Нейросонография (НСГ) – термин, применяемый к исследованию головного мозга ребенка раннего возраста: новорожденного и младенца до момента закрытия родничка посредством УЗИ.
Как процедура, нейросонография (УЗИ) — один из наиболее безопасных методов исследования, однако проводить его стоит строго по назначению врача, т.к. ультразвуковые волны могут оказывать тепловое воздействие на ткани организма.
На данный момент никаких негативных последствий у детей от процедуры нейросонографии не выявлено. Само обследование не занимает много времени и длится до 10 минут, при этом оно совершенно безболезненно. Своевременно проведенная нейросонография способна сохранить здоровье, а порой, и саму жизнь ребенку.
Показания к нейросонографии
Причины, требующие ультразвукового сканирования в роддоме, разнообразны. Основными из них являются:
- гипоксия плода;
- асфиксия новорожденных;
- тяжелые роды (ускоренные/затяжные, с применением средств родовспоможения);
- внутриутробная инфекция плода;
- родовые травмы новорожденных;
- инфекционные болезни матери в период вынашивания;
- резус-конфликт;
- кесарево сечение;
- обследование недоношенных новорожденных;
- обнаружение на УЗИ патологии плода во время беременности;
- менее 7 баллов по шкале Апгар в родзале;
- западание/выпячивание родничка у новорожденных детей;
- подозрение на хромосомные патологии (согласно скрининг-исследованию во время беременности).
Рождение ребенка методом кесарева сечения, несмотря на его распространенность, достаточно травматично для младенца. Поэтому малышей с таким анамнезом обязывают проходить НСГ для ранней диагностики возможной патологии
Показания к ультразвуковому исследованию в месячный срок:
- подозрение на ВЧД;
- врожденный синдром Аперта;
- при эпилептиформной активности (НСГ является дополнительным методом диагностики головы);
- признаки косоглазия и диагноза ДЦП;
- обхват головы не соответствует норме (симптомы гидроцефалии/водянки мозга);
- синдром гиперактивности;
- травмы в области головы ребенка;
- отставание в развитии психомоторики младенца;
- сепсис;
- ишемия головного мозга;
- инфекционные заболевания (менингит, энцефалит и т.п.);
- рахитичная форма тела и головы;
- нарушения ЦНС вследствие перенесенной вирусной инфекции;
- подозрение на новообразования (киста, опухоль);
- генетические аномалии развития;
- контроль за состоянием недоношенных малышей и др.
Помимо основных причин, представляющих собой серьезные патологические состояния, НСГ назначается в случае, когда повышенная температура у ребенка держится больше месяца и не имеет очевидных причин
Подготовка и способ проведения исследования
Предварительной подготовки нейросонография не требует. Младенец не должен быть голоден, испытывать жажды. Если грудничок заснул, будить его не нужно, это даже приветствуется: легче обеспечить неподвижность головы. Результаты нейросонографии выдаются через 1-2 минуты после завершения УЗИ.
С собой можно взять молочко для грудничка, пеленку, чтобы уложить новорожденного ребенка на кушетку. Перед процедурой НСГ не нужно накладывать кремы или мази на области родничка, даже если к этому есть показания. Это ухудшает контакт датчика с кожей, а также негативно влияет на визуализацию изучаемого органа.
Процедура ничем не отличается от проведения любого УЗИ. Новорожденного или грудничка укладывают на кушетку, место соприкосновения кожи с датчиком смазывают специальной гелевой субстанцией, после чего врач проводит нейросонорграфию.
Нормальные результаты НСГ и расшифровка
Расшифровка результатов диагностики заключается в описания определенных структур, их симметрии и эхогенности тканей. В норме у ребенка любого возраста структуры головного мозга должны быть симметричны, однородны, соответствующей эхогенности. В расшифровке нейросонографии врач описывает:
- симметрию мозговых структур – симметричны/асимметричны;
- визуализацию борозд и извилин (должны четко визуализироваться);
- состояние, форму и расположение мозжечковых структур (намета);
- состояние мозгового серпа (тонкая гиперэхогенная полоска);
- наличие/отсутствие жидкости в межполушарной щели (жидкость должна отсутствовать);
- однородность/неоднородность и симметрию/асимметрию желудочков;
- состояние мозжечкового намета (палатки);
- отсутствие/наличие образований (киста, опухоль, аномалия развития, изменение структуры мозгового вещества, гематома, жидкость и прочее);
- состояние сосудистых пучков (в норме они гиперэхогенны).
Таблица с нормативами показателей нейросонографии от 0 до 3-х месяцев:
| Боковые желудочки мозга | Передние рога – 2-4 мм. Затылочные рога – 10-15 мм.Тело – до 4 мм. | Передние рога – до 4 мм. Затылочные рога – до 15 мм.Тело – 2-4 мм. |
| III желудочек | 3-5 мм. | До 5 мм. |
| IV желудочек | До 4 мм. | До 4 мм. |
| Межполушарная щель | 3-4 мм. | 3-4 мм. |
| Большая цистерна | До 10 мм. | До 6 мм. |
| Субарахноидальное пространство | До 3 мм. | До 3 мм. |
Структуры не должны содержать включений (киста, опухоль, жидкость), ишемических очагов, гематом, аномалий развития и т.п. В расшифровке также присутствуют размеры описанных структур мозга. В возрасте 3-х месяцев врач уделяет больше внимания описанию тех показателей, которые в норме должны измениться.
Патологии, выявляемые с помощью нейросонографии
По результатам нейросонографии специалист может выявить возможные нарушения развития малыша, а также патологические процессы: новообразования, гематомы, кисты:
- Киста сосудистого сплетения (не требуют вмешательства, бессимптомна), обычно их бывает несколько. Это маленькие пузырьковые образования, в которых находится жидкость — ликвор. Саморассасываются.
- Кисты субэпендимальные. Образования, содержимым которых является жидкость. Возникают вследствие кровоизлияния, могут быть до- и послеродовыми. Такие кисты требуют наблюдения и, возможно, лечения, поскольку могут увеличиваться в размерах (вследствие неустранения вызвавших их причин, которыми могут быть кровоизлияние или ишемия).
- Киста арахноидальная (паутинной оболочки). Требуют лечения, наблюдения невропатолога и контроля. Располагаться могут в любом месте паутинной оболочки, могут расти, представляют собой полости, содержащие жидкость. Саморассасывания не происходит.
- Гидроцефалия/водянка мозга – поражение, в результате которого наблюдается расширение желудочков головного мозга, вследствие чего в них скапливается жидкость. Такое состояние требует лечения, наблюдения, контроля НСГ за течением заболевания.
- Ишемические поражения также требуют обязательной терапии и контрольных исследований в динамике с помощью НСГ.
- Гематомы мозговой ткани, кровоизлияния в пространство желудочков. Диагностируются у недоношенных детей. У доношенных – это тревожный симптом, требуют обязательного лечения, контроля и наблюдения.
- Гипертензионный синдром – это, фактически, повышение внутричерепного давления. Является очень тревожным признаком существенного смещения положения какого-либо полушария, как у недоношенных, так и у рожденных в срок малышей. Это происходит под воздействием чужеродных образований — кисты, опухоли, гематомы. Однако, в большинстве случаев, данный синдром связан с избыточным количеством накопленной жидкости (ликвора) в пространстве головного мозга.
При обнаружении при УЗИ какой-либо патологии стоит обратиться в специальные центры. Это поможет получить квалифицированную консультацию, поставить корректный диагноз и назначить корректную схему лечения ребенка.
Источник: https://vedmed-expert.ru/golova/rasshifrovka-nsg-u-detej.html
МРТ-диагностика многоочагового поражения головного мозга
[▼]:
рассеянный склероз
гипоксические энцефалопатии
мигрень
черепно-мозговая травма
прогрессирующая мультифокальная лейкоэнцефалопатия
острый рассеянный энцефаломиелит
обратите внимание
Актуальность. В последние годы широкое внедрение новейших методов нейровизуализации расширило возможности изучения неврологических процессов, которыепроявляются многоочаговыми изменениями головного мозга. Дифференциальная диагностика таких изменений представляет значительные трудности. Высокая тканевая контрастность, возможность мульти-планарной визуализации, отсутствие лучевой нагрузки, неинвазивность делают магнитно-резонансную томографию (МРТ) методом выбора. Однако ряд сосудистых, воспалительных, инфекционных и наследственных заболеваний могут иметь схожую МРТ-картину.Термином «демиелинизирующие заболевания» (ДЗ) ЦНС принято называть первичные, как правило, идиопатические патологические процессы, вызывающие деструкцию нормально развитого миелина. Такие процессы, как сосудистая (дисциркуляторная, гипертоническая) энцефалопатия, васкулиты, ряд инфекционных заболеваний, нейротравма, дегенеративные заболевания нервной системы и многие другие, также вызывают потерю миелина проводящих путей, что сопровождается соответствующими изменениями сигнальных характеристик на МРТ. Но эти процессы имеют иную этиологию и патогенез, что не позволяет включить их в группу ДЗ.
► Рассеянный склероз (РС) — хроническое, прогрессирующее заболевание ЦНС, проявляющееся рассеянной неврологической симптоматикой и имющее в типичных случаях на начальных этапах ремитирующее течение (Adams R., 1993).
МРТ обладает высокой чувствительностью в выявлении очагов РС, значительно превышая возможности как клинического обследования, так и других методов нейровизуализации.
Однако специфичность МРТ в диагностике РС составляет не более 80 %, что связано с тем, что очаги в белом веществе, сходные с очагами при РС, могут наблюдаться как у здоровых лиц, так и у пациентов, страдающих сосудистой энцефалопатией, мигренью, васкулитами, бактериальной и вирусной инфекцией и рядом других заболеваний.
В настоящее время международной группой экспертов в области РС приняты следующие ► критерии диагностики рецидивирующее-ремиттирующего РС:
- 1 — один очаг, накапливающий контраст, или 9 очагов, гиперинтенсивных на Т2 ВИ;2 — не менее одного инфратенториального очага;3 — не менее одного субкортикального супратенториального очага;4 — не менее трёх перивентрикулярных очагов.
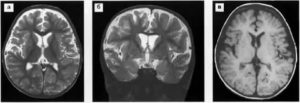
Для диагностики требуется наличие не менее трёх перечисленных критериев. Эти критерии позволяют у ряда пациентов раньше диагностировать рассеянный склероз, чем стандартные способы диагностики клинически значимого рассеянного склероза. У многих больных уже на ранних стадиях заболевания при МРТ мозга выявляются множественные очаги, подтверждающие диссеминацию «в месте». Это могут быть очаги повышенной интенсивности на Т2‑взвешенных изображениях (особенно при использовании программы FLAIR) в белом веществе и черные «дыры» на Т1‑взвешенных изображениях, связанные с атрофией нервных волокон. При использовании контрастного усиления на Т1‑взвешенных изображениях можно выявить активные очаги, так как парамагнитный контраст накапливается в зонах повышения проницаемости ГЭБ и активного воспаления. Типичной локализацией очагов, чаще размерами 0,2 — 1,0 см, являются:
- ♦ мозолистое тело, ♦ перивентрикулярное белое вещество, ♦ могут быть инфратенториальные очаги (типично — вентральнее IV желудочка).
Иногда возможно распространение процесса и на серое вещество — на подкорковые ядра. Поражение чаще несимметричное, билатеральное. Бляшки РС, расположенные перивентрикулярно, имеют овальную форму и расположены перпендикулярно боковым желудочкам («пальцы Доусона»). Перифокальная реакция в виде отёка может быть слабой, только в «активной» фазе. Очаги при РС могут накапливать контрастное вещество, что отражает нарушения проницаемости гематоэнцефалического барьера. Возможно 3 типа контрастирования бляшек при РС (Пронин И. Н. и соавт.,2003):
- ♦ диффузный, ♦ кольцевидный ♦ частичный [].
► Гипоксические энцефалопатии. У пациентов старше 40 лет мелкоочаговые поражения головного мозга возникают при гипоксических энцефалопатиях (дисциркуляторная энцефалопатия, болезнь Бинсвангера). Это связано с атрофией миелиновых оболочек, вызванной атеросклеротическим поражением артериол, и развивающейся вследствие этого хронической гипоксией. Этот процесс протекает асимметрично билатерально с локализацией как в глубоком, так и в субкортикальном белом веществе. Перифокальная реакция отсутствует. При контрастном усилении интенсивность МР-сигнала на Т1 ВИ не изменяется (нет накопления контрастного вещества).При дисциркуляторной энцефалопатии нередко развивается гидроцефалия, как внешняя (проявляется расширением субарахноидальных пространств), так и внутренняя (увеличение желудочковой системы), вследствие атрофии вещества головного мозга.
В отличие от демиелинизирующих процессов, при гипоксических энцефалопатиях имеются аналогичные изменения в базальных ядрах, зон глиозно-атрофических изменений после нарушений мозгового кровообращения по ишемическому типу или лакунарных инфарктов, визуализируются расширенные периваскулярные пространства Робена — Вирхова. Нередко перивентрикулярно определяется лейкоареоз (зоны диффузного повышения МР-сигнала на Т2 ВИ в режиме FLAIR вокруг боковых желудочков, чаще окаймляющие рога желудочков) [].
► Мигрень. Мигрент характерна для пациентов молодого возраста.
При МРТ-исследовании определяются множественные, мелкие (до 0,5 см) округлые очаги, локализующиеся в белом веществе полушарий, иногда в подкорковых ядрах, не встречаются субтенториально.
Перифокальная реакция отсутствует, накопления контрастного вещества нет. Возникновение подобных глиозных изменений связывают с развитием васкулопатии мелких артериол [].
► Черепно-мозговая травма. При черепно-мозговой травме могут наблюдаться множественные очаговые изменения вещества мозга. Чаще подобные очаги определяются при легкой травме по типу сотрясения мозга, но иногда и при тяжёлой нейротравме по типу ДАП (диффузное аксональное повреждение).
Очаги могут иметь различные размеры, локализуются чаще в валике мозолистого тела, мосту, среднем мозге. В острый период травмы для них характерно наличие геморрагического компонента.В отдаленном периоде вокруг посттравматических очагов отсутствует отёк вещества головного мозга, нет накопления контрастного вещества [].
► Прогрессирующая мультифокальная лейкоэнцефалопатия. Прогрессирующая мультифокальная лейкоэнцефалопатия развивается у лиц с врождённым или (чаще) приобретенным иммунодефицитом (СПИД, на фоне иммуносупрессивной терапии). Этиологическим фактором является реактивация латентной вирусной инфекции.
При МРТ-исследовании в белом веществе субкортикально визуализируются множественные очаги, от мелких до сливных, неправильной формы, с нечёткими границами на Т2 ВИ (слабый отёк). Типичная их локализация — теменно-затылочные доли, но могут быть в любых отделах мозга. Поражение двустороннее, асимметричное. Контрастное усиление очагов отсутствует, но, по данным ScottW.
, 2002, у 5 — 15 % больных возможно контрастирование по периферии [].
► Острый рассеянный энцефаломиелит.
По данным МРТ, характерным признаком острого рассеянного энцефаломиелита (ОРЭМ) является наличие очагов демиелинизации, численность которых при последующих МРТ-исследованиях уменьшается за счет частичного или даже полного восстановления структуры ткани, в то время как при РС численность очагов и их размеры, а также активность накопления КВ изменяются на каждом этапе течения заболевания. Величины ИКД в нормальной ткани головного мозга пациентов с ОРЭМ незначительно отличаются от таковых у здоровых людей. На диффузионно-взвешенных изображениях очаги демиелинизации характеризуются повышением интенсивности МР-сигнала с возрастанием значений ИКД в белом веществе головного мозга [].
► Обратите внимание. Наиболее информативным и перспективным методом диагностики многоочагового поражения головного мозга является МРТ.
Именно она дает возможность прижизненной визуализации многоочаговости поражения ЦНС при различных заболеваниях и в динамике позволяет судить о стадии процесса у конкретного больного.
Однако результаты МРТ, взятые изолированно (без учета клинической картины заболевания), не являются абсолютным критерием в постановке диагноза. Несмотря на то, что МРТ признана «золотым стандартом» нейровизуализации, протоколы МРТ-исследований постоянно совершенствуются и дополняются современными методиками [].
?
|
laesus_de_liro
Актуальность. По данным А.А. Сотникова и О.Л. Минаевой (ГОУ ВПО Сибирский государственный медицинский университет Росздрава, г. Томск, 2008) около 70% женщин после выполнения онкологических оперативных вмешательств на молочной железе впоследствии нуждаются в проведении реконструктивно-пластических операций. Утраченную в ходе операции молочную железу восстанавливают с использованием свободного или несвободного TRAM-лоскутов или лоскута широчайшей мышцы спины с последующим эндопротезированием. Кроме реконструктивно-пластических операций, в настоящее время резко возросло количество пластических операций на молочной железе по поводу их эстетической коррекции. Среди этих операций в 39% случаев проводится редукционная маммопластика, в 44% случаев — аугментационная маммопластика и в 17% случаев выполняется коррекция формы соска или ареолы. Завершающим этапом реконструктивно-пластических и эстетических операций на молочной железе является сохранение или восстановление утраченного в ходе операции сосково-ареолярного комплекса (САК). Однако в 8-55% случаев реконструированный САК в отдаленном послеоперационном периоде становится малочувствительным и подвергается некротическим осложнениям. Поэтому так важно знать анатомо-топографическиме характеристики САК.
Иннервация молочной железы (Кристиан Дж. Габка, Хайнц Бомерт, 2010) осуществляется сегментарно, латеральными ветвями 3 — 6 межреберных нервов (Т3 — Т6). Центральные отделы молочной железы, в том числе область соска и ареолы, получают сенсорную иннервацию из переднемедиальных и переднелатеральных волокон межреберных нервов Т3 — Т5; иннервация большей части молочной железы осуществляется за счет нерва Т4 (четвертого межреберного кожного нерва — г. anterior г. cutaneus lateralis IV п. intercostalis). При выполнении реконструктивно-пластических и эстетических операций на молочной железе настоятельно рекомендуется сохранить хотя бы один из указанных нервов для обеспечения сенсорной иннервации молочной железы. Нижние ветви шейного нервного сплетения также обеспечивают сенсорную иннервацию верхних отделов молочной железы. Медиальные, а также нижние отделы молочной железы иннервируются латеральными ветвями 2 — 6 межреберных нервов (Т2 — Т6). Латеральная кожная ветвь 2-го межреберного нерва (межреберно-плечевой нерв, n. intercostobrachialis) проходит латерально через подмышечную впадину и образует нервное сплетение с кожной ветвью срединного нерва (n. medianus), а также с 3-м межреберным нервом (Т3). Указанные нервы вместе обеспечивают иннервацию верхнемедиальных отделов плеча.
Практические рекомендации. Сохранение данных нервов в ходе выделения подмышечных лимфатических узлов по поводу рака молочной железы в некоторых случаях может являться достаточно сложной задачей, поскольку нервы непосредственно проходят через центральную группу лимфатических узлов. Перед выполнением любого оперативного вмешательства на молочной железе целесообразно оценить чувствительность области соска с целью максимально раннего выявления нарушений иннервации в послеоперационном периоде. Интраоперационные травмы передне-медиальных и передне-латеральных сегментарных ветвей межреберных нервов могут обусловливать гипестезию вплоть до полной утраты чувствительности в после-операционном периоде. В ряде случаев иннервация может быть частично восстановлена с помощью массирования поврежденной области (противопоказано при онкологической патологии молочной железы).
© Laesus De Liro
Уважаемые авторы научных материалов, которые я использую в своих сообщениях! Если Вы усматривайте в этом нарушение «Закона РФ об авторском праве» или желаете видеть изложение Вашего материала в ином виде (или в ином контексте), то в этом случае напишите мне (на почтовый адрес: laesus@mail.ru) и я немедленно устраню все нарушения и неточности.
Но поскольку мой блог не имеет никакой коммерческой цели (и основы) [лично для меня], а несет сугубо образовательную цель (и, как правило, всегда имеет активную ссылку на автора и его научный труд), поэтому я был бы благодарен Вам за шанс сделать некоторые исключения для моих сообщений (вопреки имеющимся правовым нормам). С уважением, Laesus De Liro.
Источник: https://laesus-de-liro.livejournal.com/205374.html
Вещество головного мозга на МРТ: видны ли изменения?
МРТ: Т1-взвешенный осевой вид. Красная стрелка (1) указывает на правое полушарие головного мозга, (2) — серое вещество, (3) — белое вещество
Изменения головного мозга на МРТ могут быть вызваны различными причинами. Специалисты уверены: чем раньше выявить болезнь и начать лечение — тем больше шансов на благополучный исход.
Магнитно-резонансное сканирование сосудов головы может быть выполнено большинству людей без каких-либо серьезных побочных явлений и отдаленных последствий. Современные контрастные вещества на основе хелатов гадолиния в 98% случаев не вызывают осложнений.
Единственное серьезное препятствие к диагностической процедуре — присутствие металла в теле человека, что требует другого способа исследования, например, КТ.
Какие патологии головного мозга показывает МРТ?
Распределение белого и серого вещества и патологические процессы внутри головного мозга подробно иллюстрирует МРТ. Магнитное сканирование — один из высокоточных неинвазивных способов инструментальной диагностики у нейрохирургов, неврологов, и реже — психиатров.
Анализ изменений в двух основных составляющих мозга — сером и белом веществе — важен для клинической диагностики и терапии огромного количества заболеваний: эпилепсии и эписиндрома, инсульта, болезни Альцгеймера, злокачественных и доброкачественных новообразований, рассеянного склероза, инфекционно-воспалительных процессов, посттравматических повреждений и пр.
Распределение серого и белого вещества в головном мозге
Серое вещество
Серое вещество головного мозга отвечает за большинство функций высшей нервной деятельности и представлено телами нейронов, глиальными клетками, скоплением дендритов, тонкими мельчайшими кровеносными сосудами — капиллярами — и безмиелиновыми аксонами.
Основные гистологические структуры — центры, каждый из которых контролирует какое-либо действие: акт мочеиспускания, дефекации, сердцебиение и пр. Нейрохирурги считают серый цвет условным, скорее, эта субстанция имеет землистый оттенок.
Состав основных структур головного мозга четко различим, преимущественно из-за разницы содержания воды и белков. Это позволяет дифференцировать на томограммах одну зону от другой.Патологические процессы, локализованные в сером веществе, приводят к нарушению восприятия, речи, эмоций, памяти, сенсорной чувствительности, воли, мышечных движений и пр.
Белое вещество
Белый цвет обуславливают пучки нервных волокон, покрытых миелиновой оболочкой. Основное предназначение данной мозговой структуры — передача импульсов от главных центров к периферии (нижележащим звеньям нервной системы).
Какие заболевания головного мозга выявляет МРТ?
Изменения белого вещества на МРТ при различных патологиях
МРТ головного мозга проводят для диагностики:
- опухолей. МРТ — один из высокоинформативных методов в выявлении онкологических процессов в головном мозге, позволяет установить взаимоотношение новообразования с окружающими тканями;
- метастатических поражений (отсевы опухоли). Для многих злокачественных новообразований головной мозг — орган мишень.
- очагов, появившихся на фоне различных ангиопатий, гипертонии, атеросклероза, мигрени, гипергомоцистеинемии;
- воспалительных процессов, в том числе, аутоиммунной природы: рассеянного склероза, саркоидоза и пр.;
- инфекций: ВИЧ, туберкулеза, герпеса, нейросифилиса, микоплазмоза и пр.;
- посттравматических изменений после получения прямого удара по голове или для выявления очагов после проведения лучевой терапии, которая также рассматривается радиорентгенологами как альтерирующий фактор;
- различных метаболических расстройств, токсического поражения;
- инфарктов и инсультов, очагов ишемии, дисциркуляторной энцефалопатии (нарушение микроциркуляции крови проявляется гипоксическими/дистрофическими изменениями в головном мозге);
- сосудистых мальформаций;
- аномалий и пороков развития.
При каких заболеваниях появляются очаги в головном мозге на МРТ?
Принцип построения изображения при МРТ головного мозга основан на объединении множества срезов, размерами от 1 мм в единое целое, но каждый слой врач может оценить отдельно
Примером поражения серого вещества с образованием очагов может служить гетеротопия и наиболее частый ее вариант — субэпендимальная, которая ассоциирована с эпилепсией и задержкой развития. В диагностике данной патологии магнитно-резонансное сканирование головного мозга — преимущественное исследование.
Эпилептические припадки могут появиться в зрелом возрасте, что требует исключения опухоли. Изменения в сером веществе находят при шизофрении (потеря плотности ткани в верхней лобной дольке, левой верхней височной извилине), биполярном расстройстве и пр.
Очаги в головном мозге у больного, страдающего психическими расстройствами, находят часто, но основным критерием диагноза служат симптомы.
Дифференциация патологий белого вещества включает целый спектр заболеваний, но МРТ мозга также показывает участки, которые не всегда свидетельствуют о болезни и являются вариантом нормы у возрастных людей.
Последние входят в понятие “доброкачественного старения мозга”. Деструктивные зоны могут встречаться на фоне гипоксии, ишемии.
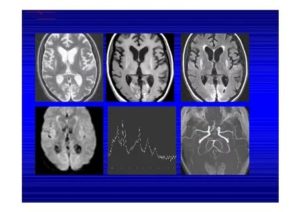
На МРТ изменения белого вещества мозга, связанные с очаговыми поражениями, находят при:На снимке МРТ изменение белого вещества мозга: зеленые стрелки указывают на множественные демиелизированные очаги при рассеянном склерозе
- Рассеянном склерозе. РС — воспалительное (аутоиммунное) заболевание, приводит к появлению пятен в белом веществе головного мозга. Патогенез доподлинно неизвестен. Аналогичные участки находят при герпесвирусной инфекции, лейкоэнцефалопатии, интоксикациях, поэтому перед установкой диагноза данные томограмм всегда оценивают после анализа клинической ситуации и тестирования ликвора. Часто требуется проведение МРТ спинного мозга.
МРТ: острый рассеянный энцефаломиелит
- Остром диссеминированном энцефаломиелите. Мультифокальные поражения на томограммах появляются через 1,5-2 недели после контакта с возбудителем или вакцинации. В процесс могут быть вовлечены и другие структуры нервной системы. Лучшую визуализацию очагов обеспечивает контрастирование. Размер демиелинизированных участков больше, чем при рассеянном склерозе, заболевание чаще диагностируют в молодом возрасте.
МРТ: Нейроборрелиоз (клещевой энцефалит)
- Болезни Лайма. Магнитно-резонансное сканирование демонстрирует точечные очаги, похожую картину можно наблюдать и при аутоиммунных заболеваниях. Но для данной нозологии также типичны специфическая сыпь на кожном покрове и недомогание, напоминающее простуду, артралгии. На томограммах имеет место гиперинтенсивный сигнал со стороны спинного мозга и накопление парамагнетика в области корневой зоны VII пары черепно-мозговых нервов.
Саркоидоз на МРТ: желтыми стрелками указаны поражения оболочек, черепных нервов, подобные изменения присутствуют в стволе
- Саркоидозе головного мозга. Диагноз сложно установить только при магнитном сканировании, иногда окончательная верификация происходит после выполнения биопсии. Картина на томограммах напоминает изменения, характерные для рассеянного склероза.
Отрицательная динамика на томограммах, выполненных с интервалом в месяц при лейкоэнцефалопатии
- Прогрессирующей мультиочаговой лейкоэнцефалопатии. Патогенетический фактор — инфицирование вирусом Каннингема, страдают люди с иммуносупрессией (выраженные нарушения работы иммунной системы). Имеет место поражение дугообразных волокон белого вещества, при контрастировании отсутствует эффект накопления. Патологические очаги чаще локализуются с одной стороны, иногда видны симметричные изменения.
Дистрофические изменения головного мозга на МРТ
Церебральная ангиография
При нарушении кровоснабжения развивается кислородное и трофическое голодание клеток (ишемия). Это приводит к дегенеративным процессам и сопровождается дисфункцией.
Степень выраженности последней вариативна, зависит от того, полностью ли не поступает кровь или сохраняется частичный ее приток. Дистрофические изменения могут быть локальными или диффузными.
Тотальное поражение головного мозга регистрируют при менингите, энцефалите, очаговые изменения типичны для кист, небольших ишемических процессов, формировании посттравматических рубцов.
Клинические проявления могут включать:
- головную боль;
- высокое кровяное давление;
- появление парестезий (ощущение онемения или покалывания в конечностях), выпадение чувствительности;
- ухудшение зрения (вплоть до слепоты, что свидетельствует о поражении зрительного нерва), памяти, снижение интеллектуальных способностей;
- бессонницу;
- гиперкинезы (неконтролируемые сокращения мышц) и судороги.
При прогрессировании патологии ожидаемы парезы и параличи, поэтому важно при первых симптомах неблагополучия сделать МРТ сосудов головного мозга. Единичные очаги могут выявляться у молодых мужчин и женщин и не всегда свидетельствуют о патологии.
Тактика врача- динамическое наблюдение и проведение повторного магнитного сканирования через 3-6 месяцев, что позволит не пропустить развитие какого-либо серьезного заболевания, например, рассеянного склероза. В возрасте старше 60-65 лет очаги находят практически у всех пациентов, что объясняют естественным старением.
Эти изменения необратимы, но прогрессирование процесса можно замедлить при назначении адекватного лечения.
К провоцирующим факторам относят:
- хронические алкогольную и никотиновую интоксикацию;
- стрессовые ситуации;
- нерациональный режим труда и отдыха;
- ожирение;
- низкую двигательную активность;
- стойкое повышение артериального давления;
- сахарный диабет;
- гиперхолестеринемию.
Вид дистрофических нарушений в сером и белом веществе головного мозга на МРТ будут зависеть от характера патологического процесса.
Сосудистые изменения головного мозга на МРТ
МРТ: зона ишемии при инсульте (выделена красным овалом)
При подозрении на цереброваскулярную патологию особое внимание при МРТ головного мозга уделяют состоянию артерий. Исследование всегда подразумевает введение контраста, и оно носит название магнитно-резонансной ангиографии.
В ургентных ситуациях при сосудистых катастрофах выполняют КТ, так как рентгенодиагностика занимает меньшее количество времени и четко демонстрирует зону повреждения при кровоизлияниях, но после стабилизации самочувствия проведение магнитно-резонансной ангиографии вполне обосновано.
Исследование показывает атеросклеротические бляшки, тромбы и аневризмы (выпячивания), их локализацию, деформацию стенок.
При ишемическом инсульте практически сразу на магнитных томограммах видны затемненные и размытые зоны неправильной формы, появляющиеся на компьютерном сканировании лишь к концу первых суток. Поражение чаще одностороннее.
Излитие крови из разорвавшегося сосуда дает интенсивную светлую окраску, но только в первый час-полтора с момента катастрофы, а далее на МРТ становится невидимым, хотя отчетливо визуализируется при использовании КТ.
Последствием перенесенного инсульта формируется псевдокиста, заполненная жидкостью, проявляется деформация нервных тканей. МРА незаменима в диагностике ангиогенеза опухоли.
Усиленная васкуляризация патологического очага всегда подозрительна на злокачественное новообразование, которое растет и питается за счет повышенного притока крови. Если сосуды не успевают за ростом опухоли, появляются участки ишемии, некроза.
Норма магнитно-резонансной томографии головного мозга
МРТ головного мозга, норма
Норма МРТ вещества головного мозга — относительное понятие, зависящее от возраста, пола пациента, изменения на томограммах обязательно сопоставляется с симптомами.
Врач оценивает симметричность долей, размер желудочков, сосудов, равномерность их заполнения контрастным веществом, отсутствие новообразований, мальформаций и многое другое.
Компьютерная программа выстраивает послойные изображения, после исследования их распечатывают на пленки и рассматривают, размещая на негатоскопе. Далее заполняется бланк заключения, где указывается предварительный диагноз.
Самостоятельно вряд ли возможно без специальной подготовки расшифровать МРТ головного мозга: неопытный человек даже если и увидит какой-либо очаг, не разберется, что стало причиной его появления. Все вопросы можно задать врачу, проводившему исследование.В неясных ситуациях при неоднозначных результатах обосновано получение второго мнения. Часто пациенты прочитав в заключении слова “новообразование, опухоль, NEO”, пытаются сразу выяснить перспективы заболевания у рентгенолога, что терпит неудачу. На эти вопросы может ответить нейрохирург после получения результатов биопсии. Иногда для полноты картины необходимо дополнительно сделать МРТ шейного отдела позвоночника.
Источник: https://vsemrt.ru/mrt-diagnostic/veshhestvo-golovnogo-mozga-na-mrt-vidny-li-izmeneniya/
