Уреаплазма не лечится
Почему не лечится уреаплазма

Уреаплазмоз — заболевание, которое передается половым путем, может быть диагностировано как у мужxин, так и у женщин. Для диагностики уреаплазмы проводят специальные методы исследования, сдаются анализы.
Даже если обнаружены уреаплазмы, то это не всегда говорит о наличии заболевания, требуется провести дополнительные методы исследования. Стоит отметить, что если уреаплазмы обнаружены, заболевания как такового может и не быть, лечение не требуется, так как оно может нанести вред организму.
Если есть какие-либо подозрения, неприятные симптомы, то в этом случае необходимо обратиться к хорошему специалисту, провести точную диагностику и только после этого, если потребуется, следует назначать лечение.
Клиническая картина уреаплазмоза
Уреаплазмоз передается половым путем, возможно заражение бытовым путем, но его вероятность ничтожно мала. Часто уреаплазмоз передается во время родов от зараженной матери к ребенку. Количество зараженных новорожденных девочек значительно выше, чем мальчиков.
У новорожденных есть возможность к самоизлечению, поэтому уреаплазмоз у подростков, не живущих половой жизнью, встречается лишь в 5-10%.
Появление уреаплазмоза могут провоцировать и определенные заболевания, такие как:
- уретрит;
- воспалительные патологии матки;
- аборты, преждевременные роды.
Уреаплазмоз диагностируется при помощи лабораторных исследований ИФА, ПИФ и ПЦР. Последний дает возможность выявить возбудителя, но не дает никакой конкретной информации о его активности.
Именно этот метод все же считается наиболее эффективным, ИФА и ПИФ дают только 50-60% достоверной информации.
Какой именно анализ на уреаплазму сдавать, решает врач отдельно в каждом конкретном случае.
Если есть серьезные подозрения, то лучше всего одновременно обратиться к нескольким специалистам и сдать анализы в разных лабораториях. Так можно поставить наиболее точный диагноз и получить максимально достоверные результаты.
Симптомы заболевания у мужчин и женщин разные, но на каждый стоит обратить внимание.Если есть хоть малейшие подозрения и несколько неприятных симптомов, необходимо в срочном порядке обратиться к специалисту и пройти необходимое обследование.
- сильные выделения из влагалища, которые имеют неприятный запах;
- цервицит, болезненное мочеиспускание;
- боли внизу живота, появление таких заболеваний, как меометрит, эндометрит.
Часто уреаплазмоз у женщин диагностируют на фоне других заболеваний.
- небольшие и мутные выделения из мочеиспускательного канала;
- болезненное мочеиспускание;
- негонококковый уретрит;
- орхопидимит;
- астеноспермия — снижение подвижности сперматозоидов и как следствие бесплодие.
Уреаплазмоз может протекать абсолютно бессимптомно, его обнаруживают лишь при профилактическом осмотре. Лечить или не лечить уреаплазмоз должен решать врач.
Бессимптомное протекание заболевания никак не снижает рисков появления осложнения при этом заболевании, следует помнить об этом.
Уреаплазмоз имеет свой инкубационный период, поэтому стоит помнить о том, что заражение может произойти не сразу. В среднем инкубационный период составляет от 3 до 5 дней, но есть случаи, когда он составлял от 15 до 20.
Лечение и его эффективность
Возбудителями многих заболеваний являются не только уреаплазмы, но и другие болезнетворные бактерии, поэтому подход к лечению должен быть комплексным, только в этом случае будет максимальная эффективность.
Уреаплазмоз лечится антибиотиками, в это же время необходимо заниматься укреплением иммунитета и вести здоровый образ жизни. На время лечения лучше всего отказаться от половой жизни, особенно от беспорядочной и с непроверенными партнерами.
Для лечения назначаются следующие антибиотики: азитромицин, доксициклин. При сложном уреаплазмозе назначают сразу несколько антибиотиков, иммуномодуляторы, инстилляция уретры, физиотерапия.
Каким будет наиболее эффективное лечение может сказать только врач, после получения результатов обследования и сбора анамнеза.
Следует помнить о том, что если есть постоянный половой партнер, то ему обязательно необходимо сказать о заболевании и заставить пройти лечение. Многие пациенты обращаются с жалобами — не могу вылечить уреаплазму.
Чаще всего такая проблема возникает именно из-за того, что заболевание передается снова от не вылеченного партнера, у которого уреаплазма может протекать абсолютно бессимптомно.
Лечение уреаплазмоза целесообразно проводить лишь в том случае, если количество уреаплазм существенно превышает нормы.
Если показатели в норме, но анализы положительные, лечение может и не быть назначено, так как оно довольно небезопасное и проводится разнообразными антибиотиками.
После проведенного лечения обязательно необходимо сдать повторные анализы. Мужчины это делают один раз, женщины трижды. Важно сдавать анализы женщинам в тот период, когда отсутствует менструация. Повторные анализы сдаются не раньше чем через месяц после того, как начато лечение.
Устойчивость уреаплазмы к антибиотикам
Многих интересует вопрос — почему не лечится уреаплазма, ведь назначен и пройден курс антибиотиков. Дело может быть в неправильно выбранных лекарствах.
Уреаплазма имеет хорошую устойчивость к антибиотикам из группы пенициллиновых, поэтому назначаются тетрациклиновые препараты, а также фторхинолоны, макролиды.
Любой хороший врач назначит сразу антибиотики тетрациклиновой группы, так как пенициллин, полимиксин, рафампицин будут неэффективными.
Если после лечения уреаплазма не прошла, возможно были назначены не те лекарственные препараты.Лучше всего в этом случае обратиться к другому врачу и рассказать о своей проблеме.
Повторное лечение и вероятность повторного заражения
Многие интересуются почему уреаплазма снова появляется.
Если лечение было проведено верно, уреаплазмоз исчез, но через какое-то время появился вновь, то здесь скорее всего дело в половом партнере, который не вылечился.
Если после лечения уреаплазма не прошла, необходимо вместе с своим партнером обратиться к профессионалам. Помните о том, что на время лечения лучше всего отказаться от половой жизни совсем.
Повторное лечение уреаплазмы проходит в том же порядке, главное, правильно подобрать антибиотик.
Возможно, проблема была не в партнере, а именно в неправильном выборе лекарств.
При повторном лечении следует снова пройти обследование и найти причины повторного возникновения заболевания, чтобы в будущем максимально исключить все риски рецидивов.
Может ли уреаплазма появиться вновь? Конечно, может, но если будут четко соблюдаться все рекомендации врача, лечение назначено правильно то все существующие риски сведутся к минимуму.
Стоит отметить и тот факт, что заражение уреаплазмозом возможно и через предметы быта. Вероятность мала. Но все же она существует. Чтобы этого произошло, предпринимайте банальные меры профилактики — помните о правилах гигиены, не пользуйтесь чужими полотенцами, мочалками и не давайте свои.
Тщательно следите за своей половой жизнью, не допускайте случайных контактов.
Уреаплазма – это патогенный микроорганизм, его размеры приближаются к крупным вирусам, паразит не имеет клеточной оболочки, ДНК. Передача инфекции происходит половым путем, но не исключено внутриутробное заражение ребенка от больной матери, также микробы могут проникать в тело ребенка во время родов.
Заболевание уреаплазмоз протекает как в острой, так и хронической форме, причем симптомы, характерные для патологии, не возникают. Симптоматика паразитарной инфекции зависит от того, какой орган инфицирован. В это самое время внутриклеточных паразитов очень часто определяют у абсолютно здоровых людей, которые не предъявляют жалобы на здоровье.
На сегодня существует ряд объективных сложностей в решении проблемы данного паразита: во время диагностики может быть получен ложноположительный результат; уреаплазма имеет склонность к хроническому течению, требует комплексной терапии.
Паразиты провоцируют воспалительные процессы в органах мочеполового тракта, становятся причиной женского и мужского бесплодия, проблем с суставами.
Источник: https://ParazitHelp.ru/parazity/pochemu-ne-lechitsja-ureaplazma.html
Уреаплазма у женщин: нужно ли ее лечить?
Единого мнения о том, стоит ли считать уреаплазмоз отдельным заболеванием, у специалистов нет. В списке Всемирной Организации Здравоохранения (ВОЗ), к примеру, такая болезнь отсутствует.
Возбудителя можно обнаружить у двух из трех женщин сексуально-активного возраста и почти у каждой третьей новорожденной девочки. В большинстве случаев он никак не проявляет себя и не приносит никакого вреда.
Именно поэтому его относят к условно-патогенным микроорганизмам. Но нередко именно уреаплазму винят в рецидивирующих циститах и других хронических воспалительных процессах мочеполовой системы, а также бесплодии, выкидышах и возникновении патологии у плода.
Порой эти обвинения совершенно необоснованны, но так бывает далеко не всегда.
При снижении защитных сил организма уреплазма способна во всей красе продемонстрировать свои коварные патогенные свойства: участвовать наряду с другими возбудителями в развитии бактериального вагиноза, стать причиной упорных кольпитов, аднекситов, циститов, пиелонефритов, спровоцировать спаечный процесс во внутренних половых органах и бесплодие.
Иногда воспалительный процесс, вызванный уреплазмой, становится одним и факторов риска формирования камней в почках.
Как передается уреаплазма
Уреаплазмоз не случайно относится к инфекциям, передающимся половым путем (ЗППП).
Половой — основной способ заражения, причем, по некоторым данным, опасны не только незащищенные контакты: заполучить уреаплазму можно и в случае использования презерватива.
Риск заражения существенно повышается при снижении иммунитета и наличии в организме других возбудителей, например, хламидий.
Гораздо реже, но все же встречается передача инфекции бытовым путем. Правда, контакт в этом случае должен быть довольно тесный.Например, использование одного полотенца. Возможен и вертикальный (внутриутробный) механизм передачи уреаплазмы от матери к плоду.
Как быстро появляются симптомы заражения уреаплазмой
Принято считать, что первые симптомы заражения появляются примерно через месяц после проникновения в организм возбудителя, но здесь все индивидуально и зависит от здоровья женщины, состояния микрофлоры ее влагалища и наличия или отсутствия других инфекций, передающихся половым путем.
Уреаплазма может ни коим образом себя не проявлять на протяжении многих лет.
«Пробуждение» микроорганизма и появление симптомов воспалительного процесса обычно провоцируют переохлаждение, присоединение другой инфекции, оперативные вмешательства, в том числе аборты, стрессы, плохая экология и другие факторы, способствующие снижению иммунитета, а также период беременности, применение оральных контрацептивов, молодой возраст, раннее начало половой жизни и частая смена партнеров.
Как проявляется уреаплазмоз
Симптомы уреаплазмоза обычно не слишком выражены и чаще всего оказываются незамеченными.
Обратить на себя внимание могут слегка усиливающиеся время от времени выделения из влагалища и чувство жжения при мочеиспускании.
При прогрессировании воспалительного процесса и продвижении выше по половым путям появляются незначительные боли внизу живота, усиливающиеся во время менструации. Выделения из половых органов в этом случае будут более обильными.
Иногда отмечается незначительный подъем температуры.
Если уреаплазма попадает в мочевыводящие пути, обнаруживаются симптомы цистита и пиелонефрита.
Уреаплазмоз и беременность
Уреаплазмоз входит в число инфекций, обследоваться на которые нужно при планировании беременности.
Даже если возбудители «дремлют» и никак не досаждают женщине, нет гарантии, что они не активизируются во время беременности и не приведут к различным осложнениям.
Так, у новорожденных, инфицированных уреаплазмой во внутриутробном периоде, в первую очередь у недоношенных, могут развиться самые разные болезни от конъюнктивита до пневмонии, менингита и сепсиса.
В то же время, если будущая мама узнает о наличии возбудителя в организме уже во время беременности, это не является показанием для ее прерывания, ведь осложнения развиваются далеко не всегда, а тератогенным действием (нарушающим нормальный ход развития эмбриона) микроорганизм не обладает.
Как провериться на уреаплазмоз
Достоверная лабораторная диагностики уреаплазмоза предполагает проведение нескольких исследований.
Полимеразная цепная реакция (ПЦР) — метод быстрый и довольно точный. Однако он не позволяет определить количество микроорганизмов. Если результат положительный, стоит продолжить обследование.
Бактериологический метод исследования более трудоемкий (выполняется в течение нескольких дней), но только он может дать информацию о количестве возбудителей, что очень важно для решения вопроса о целесообразности лечения.
Так, при титре ниже 10*4 (10 в 4 степени) КОЕ/мл говорят о носительстве уреаплазм, тогда как цифры, превышающие этот показатель, указывают на необходимость проведения лекарственной терапии.Также в ходе этого исследования специалисты определяют чувствительность микроорганизмов к различным антибиотикам, что позволяет подобрать оптимальный вариант лечения.
Серологический метод предполагает определение антител к антигенам уреаплазм. Он используется достаточно редко и только вместе с другими методами ввиду не слишком высокой информативности.
Точность методов прямой иммунофлюоресценции (ПИФ) и иммунофлюоресцентного анализа (ИФА) также не слишком высока (не более 70%), используются они в первую очередь ввиду невысокой стоимости.
В каких случаях необходимо лечить уреаплазмоз
Решение о целесообразности лекарственной терапии врач принимает исходя из результатов лабораторных исследований и наличия симптомов воспалительного процесса.
При этом учитывается тот факт, что уреаплазмоз редко бывает моноинфекцией.
В подавляющем большинстве случаев уреаплазма лишь усиливает воспаление, вызванное другим возбудителем. Поэтому борьбу с ней начинают тогда, когда исключены все остальные возможные причины воспалительного процесса.
Пролечить уреаплазму обычно рекомендуют в случае планирования беременности, особенно если в анамнезе у женщины есть внематочная беременность или выкидыш.
Если в планах рождение малыша, обследовать на уреаплазмоз не помешает и будущего папу, ведь этот микроорганизм способен вызвать у мужчин аутоиммунное бесплодие.
В любом случае, когда врач принимает решение лечить уреаплазму, терапия назначается обоим партнерам.
Поводом для приема антибиотиков при выявлении уреаплазмы может стать и склонность к образованию камней в почках.
Лечение уреаплазмоза
Справиться с этим возбудителем непросто. Нередко требуются несколько курсов антибиотиков, которые назначаются по результатам определения чувствительности к ним микроорганизма.
Препаратом выбора нередко становится антибиотик из группы макролидов джозамицин.
На время проведения курса лечения рекомендуют воздержаться от секса и пересмотреть рацион, исключив из него все острое, соленое, жареное и алкоголь.
Нередко прием антибиотиков сочетают с иммуномодуляторами, а после его окончания назначают препараты для восстановления нормальной микрофлоры.Первый контрольный анализ проводят через пару недель после окончания курса лечения, затем повторяют его на протяжении трех менструальных циклов.
Чтобы убедиться, что уреаплазма ликвидирована, может быть назначена проба с провокацией.
Источник: https://blog.mednote.life/articles/health/ureaplazma-u-zhenschin-nuzhno-li-ee-lechit
Уреаплазмоз
Урогенитальный уреаплазмоз – заболевание, при котором инфицируются мочеполовые пути. Проблема бывает у женщин и мужчин, но последние, подвержены заражению реже. Очень опасна патология при беременности, поскольку может вызывать прерывание и заражение плода. В 70% ситуациях болезнь проходит бессимптомно, а для правильного диагностирования сдается сразу несколько анализов.
Что такое уреаплазма?
Уреаплазма – бактериальная инфекция, передающаяся половым путем. Возбудителями являются мелкие микроорганизмы, которые не содержат клеточных стенок.
Особенность вызывает невосприимчивость ко многим лекарствам, нет реакции окрашивания по Граму.
Уреаплазма относится к условно-патогенным бактериям, которые приводят к разным болезням мочеполовой системы. Микроорганизмы могут жить в организме здоровых людей. Основная среда обитания – слизистая половых органов и мочевыводящих каналов. Лечение возможно только после обследования, при уреаплазмозе симптомы появляются не сразу.
Уреаплазма – очень маленькие организмы, которые относятся к промежуточному звену между бактерией и вирусом, быстро развиваются на слизистой оболочке половых органов человека.
Пути заражения уреаплазмозом
Не все уреаплазмы способны провоцировать болезни. Главный путь заражения через интимную связь, но еще вирус может развиваться при некоторых благоприятных для него факторах.
Возбудители заболевания
Возбудителем болезни является уреаплазма, она делится на несколько групп из 6 видов. Патогенными формами считается только парвум и уреалитикум. Основная причина заражения – незащищенный половой акт или роды. Очень часто носители бактерий при уреаплазмозе симптомов не ощущают.
Основные факторы, при которых развивается воспаление и возбудители:
- Нарушение гормонального фона в результате беременности или сбоях эндокринной системы.
- Снижение защитных функций иммунной системы, а чем активнее развитие возбудителей, тем слабее иммунитет.
- Вагинальный дисбактериоз приводит к снижению числа полезной флоры, поэтому патогенные организмы, среди которых уреаплазма, активнее развиваются.
- Инвазивные вмешательства становятся пусковым механизмом для развития вируса. Провокаторами являются аборты, инструментальные способы лечения и диагностики.
- Непостоянные половые партнеры, при наличии других инфекций, передающихся половым путем, уреаплазма начинает быстро развиваться, попадая в половые органы.
Хотя уреаплазмоз симптомы почти не проявляет, но их надо знать, чтобы своевременно начать терапию и исключить последствия. Кроме заражения половым путем, есть и другие методы передачи возбудителей. Среди них выделяют переход микроорганизмов от матери к ребенку во время родов или контактно-бытовым путем. Хотя, последний вариант точно не доказан.
Симптомы уреаплазмоза
У патологии есть инкубационный период, который составляет 22-26 дней. В некоторых случаях уреаплазмоз симптомы может проявлять через неделю, а порой характерные признаки появляются через 2 месяца.
Симптомы у мужчин
Самое первое, что могут наблюдать мужчины – уретрит или воспаление мочеиспускательных путей. Ощущается жжение в уретре, которое становится сильнее при оттоке мочи, вплоть до резей. При интимной близости появляются боли. Именно такое состояние – самый первый признак появления патологии, но описанные симптомы быстро проходят и могут развиваться повторно через некоторое время.
При уреаплазмозе симптомы могут быть другими, к дополнительным признакам входят:
- Выделения из половых органов, по характеру они слабые, жидкие и слизистые.
- Воспаления придатков яичек, которые при тяжелом течение болезни характеризуются болями и чувством распирания. Во время пальпации интенсивность симптомов усиливается.
- Появляются признаки простатита, указывающие на развитие болезни. У мужчин начинаются боли в районе промежности, при сидении и пальпации они усиливаются, кроме того, снижается либидо и сокращается время эрекции. Интимная близость становится невозможной по причине сильного болевого синдрома.
Без лечения инфекция прогрессирует, а самое страшное для мужчин – бесплодие.
Симптомы у женщин
Подозревая уреаплазмоз, симптомы у женщин будут отличаться от мужских, они характеризуются:
- Уретритом, который вызывает жжение и боли при оттоке мочи, а слизистая начинает немного отекать.
- Выделениями из влагалища слизистого вида.
- Болевым синдромом при интимной близости, который появляется вследствие воспалительного процесса.
- Кровянистыми выделения после полового акта.
- Болями внизу живота, что указывают на развитие и перемещение микроорганизмов. Они смещаются выше, поражая на своем пути матку и придатки.
Как и для мужчин, самое опасное последствие – бесплодие.
Уреаплазма и беременность
При беременности уреаплазмоз симптомы не демонстрирует. Заподозрить наличие инфекции можно, если начинается частый зуд и нехарактерные слизистые выделения. Обследование при вынашивании ребенка проводится по назначению врача, если есть задержка развития плода или проблемы с плацентой. После родов заражение становится причиной появления гнойно-септической болезни.
Диагностика инфекции
Для определения болезни потребуется провести дифференциальную диагностику, которая помогает отличить уреаплазму от других инфекций, передающихся половым путем (ИППП). Основными анализами для женщин будет:
- Сдача мочи;
- Соскоб из влагалища, цервикального канала и уретры.
Мужчинам необходимо сделать:
- Анализ мочи;
- Соскоб из уретры;
- По необходимости сдать секрет предстательной железы.
Основная задача обследования – найти патогенные бактерии в организме и лейкоцитоз. Среди лабораторных способов исследований врачи применяют:
- БАК-посев. Суть методики заключается в заборе биологического материала и помещение его в определенную среду для быстрого развития. Способ очень эффективен, помогает на 100% определить вирус, его чувствительность к медикаментозным препаратам и сосчитать количественное число микроорганизмов на 1 мл биоматериала.
- Полимеразная цепная реакция (ПЦР). Способ относится к самому распространенному и точному для обнаружения ИППП. Суть заключается в выявлении любых генетических элементов бактерий.
- Серологический анализ. Помогает определить антитела к уреаплазме. Исследование не относится к самому точному и ценному, ведь антитела появляются при остром развитии патологии и у людей, которые уже прошли курс лечения.
Проведение комплексной диагностики определит не только наличие описываемых микроорганизмов, но и дополнительные инфекции, которые могут развиваться у пациента.
При помощи результатов удается начать своевременную и правильную терапию, результатом которой станет полное восстановление. Обследование лучше проводить вместе с половым партнером.
Осложнения и последствия
Поскольку при уреаплазмозе симптомы появляются редко, количество людей с осложнениями чаще попадают в больницы. Это вызвано длительным бездействием, а самым плохим последствием для женщин и мужчин становится бесплодие. Кроме поражения мочеполовой системы появляются аутоиммунные болезни.
Не оказывая терапии возможно развитие:
- Бесплодия. У мужчин поражается простата или яички, начинается сильный воспалительные процесс, количество спермы снижается и ее качество значительно ухудшается. Сперматозоиды будут менее активными и не могут дойти к нужной точке для зачатия. У женщин поражается матка, поэтому оплодотворение яйцеклетки будет невозможным. Даже если зачатие случилось, то на ранних сроках высок риск выкидыша.
- Импотенции. Поражение бактериями приводит к постепенному развитию простатита, который дополняется болями при эрекции или ее полным отсутствием.
- Преждевременных родов. Во время протекания патологии у беременных часто начинаются ранние роды, поэтому дети могут быть с малым весом и слабым здоровьем.
- Ревматических болезней. Хронизация и длительное течение болезни становится причиной начала аутоиммунных нарушений.
Если диагностирован уреаплазмоз лечение надо проводить сразу, в таком случае прогнозы будут благоприятными.
Антибиотики при уреаплазме
Антибиотики подбираются индивидуально для каждого пациента, учитывая особенности организма и чувствительность микроорганизмов. Лучше всего подходят следующие препараты:
- Тетрациклин. Если болезнь проходит без осложнений, принимать препарат в дозировке 500 мг 4 раза в сутки. Курс лечения 1-2 недели;
- Доксициклин. Современные аналог Тетрациклина, который удобнее принимать. Дозировка взрослым составляет 100 мг, пить по 2 раза в сутки;
- Эритромицин. Эффективное лекарство, но может вызывать диспепсические сбои. Принимать его надо по 500 мг 2 раза в день, курсом до 10 суток. Для сокращения периода терапии, пить дозу 250 мг 4 раза в сутки до 1 недели;
- Ровамицин. Использовать по 3 таблетки в день, курсом 10 дней. У антибиотика накопительный эффект именно в месте воспаления;
- Рулид. Принимать по 150 мг 2 раза в сутки до 2 недель;
- Кларитромицин. Очень эффективный антибиотик, который надо пить дважды в день по 250 мг, курс лечения 2 недели, но при хронической форме патологии увеличить дозу до 500 мг/сутки. Лекарство вводится в вену, предварительно разводится с физраствором. Через время допускается переход на таблетированное лечение;
- Далацин;
- Клиндамицин;
- Олеандомицин.
В дополнение надо принимать противопротозойные и противогрибковые лекарства. Для укрепления иммунной системы обязательно использовать витамины группы В и С, средства для улучшения работы печени и желчного пузыря. Среди иммуномодуляторов стоит выделить:
- Тималин;
- Тактивин;
- Лизоцим;
- Метилурацил.
Важно не только пить таблетки, но и правильно питаться. Оптимальным рационом станет витаминизированная пища и обильное количество молочной продукции. Запрещается есть острое, жирное, жареное и другую вредную еду.
Если у больного был уреаплазмоз, лечение проходилось, но курс не окончен, то инфекция будет возобновляться. Главный минус в том, что используемые ранее антибиотики уже будут бесполезными, бактерии адаптировались к ним.
Физиопроцедуры
В некоторых случаях при уреаплазмозе лечение проводят физиопроцедурами. Их определяет только доктор, а суть заключается в улучшении общего состояния, укреплении иммунной системы и нормализации работы важных систем человеческого организма.
В ходе терапии могут применяться такие процедуры:
- Магнитотерапия – при помощи аппарата происходит воздействие магнитными полями на проблемные зоны. Методика используется для ввода определенных препаратов в места воспалений. После небольшого курса проходят воспаления, боли и другие симптомы. Магнитотерапия часто комбинируется с медикаментозным лечением.
- Лазеротерапия – противовоспалительный эффект достигается благодаря пучку лазера, который направляют на проблемные зоны. Методика улучшает всю иммунную систему и циркуляцию крови.
- Озонотерапия – оказывает сильное бактерицидное действие против уреаплазм, в дополнение озон создает иммуномодулирующий эффект.
- Электрофорез – очень эффективная процедура, особенно при хронизации болезней мочеполовой системы. После курса введения лекарств, через электрофорез, происходит лечение, удаление патогенных бактерий и стимулирование капилляров. Все это купирует воспаления, боли и другие симптомы.
Пока проходит терапия потребуется воздержаться от интимной связи, употребления алкоголя и вредной еды. После всего курса нужно повторно сдать анализы, пройти полное обследование для определения излечимости.
Профилактика уреаплазмоза
Поскольку описанный возбудитель условно-патогенный и может быть в организме здоровых людей, то необходимо использовать правила профилактики, даже есть уреаплазмоз симптомы не показывает. Основные рекомендации по профилактике:
- Исключить беспорядочную половую жизнь;
- При незащищенном контакте с неизвестным партнером сразу применять средства для защиты в виде антисептиков, и пройти обследование;
- Постоянно укреплять и поддерживать иммунную систему;
- Минимум по 2 раза в год посещать уролога или гинеколога;
- Следить за надлежащей гигиеной половых органов.
Профилактика – лучший метод исключить развитие болезней. Общие требования не отличаются от рекомендаций при ИППП.
Правильная гигиена половых органов у мужчин и женщин
Женщинам и мужчинам нужно следить постоянно за гигиеной половых органов. Это правило исключит развитие болезней и других негативных последствий.
Чтобы обезопаситься рекомендуется принимать душ по 2 раза в день, тщательно вымывая области гениталий. Обязательно лечить вагиноз и кандидоз при их развитии.
При уреаплазмозе лучше всего использовать для гигиены антисептики, прописанные доктором.
Соблюдая правильный образ жизни и описанные правила, получится исключить развитие патогенных бактерий в организме. Доктора советуют ходить в тренажерный зал или бегать, чтобы укрепить весь организм.
Источники
- http://healthinfo.ua/articles/zdorovaia_gigiena/17163
- https://okeydoc.ru/ureaplazma-u-zhenshhin-simptomy-lechenie/
- https://venerbol.ru/ureaplazmoz/kak-lechit-ureaplazmu-tabletki-preparaty-lekarstva.html
- http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/ureaplasmosis
- https://www.polismed.com/articles-ureaplazmoz-prichiny-simptomy-sovremennaja-diagnostika-ehffektivnoe-lechenie-profilaktika.html
- http://www.medismed.ru/ginec/zppp/ureaplasmos/
- http://eva-health.ru/desease/ureaplazmoz/lechenie/
Источник: https://venerolog-info.ru/ureaplazmoz/
Можно ли вылечить уреаплазму навсегда, каким образом

Можно ли вылечить уреаплазму навсегда — несомненно, но при соблюдении ряда условий. Инфекционная патология мочеполовой системы хорошо поддается терапии антибактериальными средствами в комбинации с иммуностимуляторами. Требуется соблюдение диеты с ограничением продуктов, насыщенных жирами и сахарами, прием витаминов.
Но чтобы больше никогда не страдать от болезненной симптоматики уреаплазмоза необходимо применение мер профилактики. Только так удастся избежать повторного заражения, внедрения в урогенитальный тракт патогенных микроорганизмов.
Когда лечение необходимо
Уреаплазмоз — инфекционное воспалительное заболевание мочеполовых органов, вызванное патологической активностью уреаплазм.
Эти микроорганизмы являются промежуточным звеном между бактериями и вирусами, а их отличительной особенностью является отсутствие клеточной оболочки.
Уреаплазмоз в венерологической практике считается самым распространенным заболеванием, которое передается при половом контакте.В 70-80% случаев заболевание протекает в форме бессимптомного носительства. То есть, уреаплазмы присутствуют в организме, но активно не размножаются, не провоцируют развития воспалительного процесса. Всего известно 14 биоваров этих представителей условно-патогенной микрофлоры. Но здоровью человека угрожают только три из них:
- Ureaplasma urealyticum;
- Ureaplasma parvum;
- Ureaplasma
Наиболее опасна уреплазма уреалитикум. При резком снижении иммунитета, например, при обострении хронического заболевания, она стремительно активизируется, распространяясь по организму.
Ureaplasma parvum и Ureaplasma species менее патогенны. Тем не менее, при их обнаружении их повышенной активности проводится комплексная терапия.
В остальных случаях лечение не имеет смысла ввиду безвредности микроорганизмов.
В каких случаях лечение не требуется
Можно ли вылечить уреаплазму — конечно, но это не всегда необходимо. В странах Европы и США не занимаются терапией при бактерионосительстве. Ведь использование антибиотиков принесет гораздо больший вред здоровью человеку.
Такие препараты провоцируют снижение иммунитета из-за гибели огромного количества представителей полезной микрофлоры кишечника и влагалища.
Создаются все условия, чтобы оставшиеся ранее мирно «дремавшие» условно-патогенные микроорганизмы активизировались с развитием воспалительных процессов.
Внимание. Неоправданное применение антибиотиков становится причиной нарушения работы желудочно-кишечного тракта. Клинически это проявляется тошнотой, рвотой, метеоризмом, вздутием живота. Возможны побочные реакции со стороны мочевыделительной, дыхательной, сердечно-сосудистой систем.
Но многие, преимущественно частные клиники, заинтересованы избавлением людей от уреаплазм. Практикующие в них врачи назначают пациентам многочисленные тестирования для установления видовой принадлежности микроорганизмов. А затем проводится длительное лечение с использованием дорогостоящих фармакологических препаратов.
Показания к лечению
Диагноз «уреаплазмоз» весьма популярен. Но эта мочеполовая инфекция не представляет угрозы, если человек является бактерионосителем. Уреаплазма излечима, но необходимость в терапии возникает крайне редко.
Врачи давно пришли к выводу, что медицинская помощь нужна при обнаружении воспаления в одном из органов мочеполовой системы, но только после исключения других, наиболее вероятных провоцирующих факторов.
Что может стать причиной для проведения обследования на наличие уреаплазм:
- у мужчин — жалобы на выделения из мочеиспускательного канала, болезненные ощущения при мочеиспускании, простатита, воспаление яичка и его придатков;
- у женщин — наличие незначительных прозрачных или мутных выделений, частое мочеиспускание, боли внизу живота.
Чтобы обнаружить причину появления этих симптомов проводятся исследования биологических образцов — соскоб со слизистых, половых органов, отделяемого секрета, крови. Причиной воспаления обычно становятся активизировавшиеся возбудители специфических и неспецифических инфекций. И только при их не обнаружении назначаются лабораторные исследования для выявления уреаплазм.
Типичные ошибки лечения уреаплазмоза
Нередко после проведения терапии проходит несколько недель или месяцев, и вся негативная симптоматика возвращается. При повторной лабораторной диагностике обнаруживается, что женщина или мужчина не избавились от уреаплазм. Они вновь активно размножаются на клеточных мембранах, формируя свежие воспалительные очаги. Причин у столь неудачного лечения несколько.
Как вылечить уреаплазмоз при помощи народных средств
Несоблюдение врачебных рекомендаций
Самая частая причина того, что не удается избавиться от уреаплазм, — внесение коррективов в терапевтические схемы самым больным. Использование антибактериальных средств нередко несколько ухудшает самочувствие человека. Особенно страдает от этих препаратов пищеварительная система:
- уменьшается аппетит;
- возникает ощущение, что пищевой комок застаивается;
- возникают проблемы с перистальтикой.
Больной снижает дозы лекарственных средств или вовсе прекращает их прием. К неудовлетворительному результату терапии приводят и 1-2-дневные перерывы. Чтобы все уреаплазмы погибли необходимо поддерживать в системном кровотоке определенную концентрацию антибактериальных средств. Делая перерыв в лечении, человек ее значительно уменьшает.
Таким образом, полностью вылечить инфекцию не удается.
Нередки случаи, когда больной не доводит терапию до конца. Он прекращает принимать антибиотики после улучшения самочувствия, которое происходит спустя 2-3 дня. Оставшиеся в организме уреаплазмы вскоре начинают активно размножаться — возникает новый рецидив заболевания.
Возможно даже усиление воспаления из-за некоторого снижения местного иммунитета.
Врачебные ошибки
Существует несколько способов вылечить уреаплазмоз. Например, при острой форме достаточного использования только антибиотиков в течение 7 дней. А при заболевании, принявшем хроническое течение, требуется применение также иммуностимуляторов, противопротозойных препаратов, антимикотиков. Поэтому вылечить патологию не удается, если была неправильно установлена ее стадия.
Проблемы возникают и при неверно проведенной диагностике. Крайне редко урогенитальный тракт поражается исключительно условно-патогенными уреаплазмами. Обычно выявляется смешанная инфекция. В биологических образцах обнаруживаются гонококки, хламидии или бледные трепонемы. Назначаемых доз антибиотиков просто не хватает, чтобы уничтожить одновременно все патогенные микроорганизмы.
Повторное заражение
Можно ли полностью вылечить уреаплазмоз — безусловно, но не навсегда. После внедрения в организм инфекционных агентов и их активизации иммунной системой начинают вырабатываться антитела для уничтожения чужеродных белков.
Но их недостаточно для полного купирования воспалительных процессов. Тот, кто вылечил заболевание, не приобретает стойкого пожизненного иммунитета.
Это означает, что при повторном инфицировании вновь возникнут характерные симптомы.
Нередко пациенты не соблюдают рекомендации врачей и продолжают во время терапии заниматься сексом. Смысла в лечении никакого нет, если половой партнер уже инфицирован. Необходимо не только воздерживаться от подобных контактов. Все половые партнеры должны быть обследованы и при наличии показаний пролечены.Уреаплазмоз в острой форме представляет угрозу и для членов семьи больного. Особенно для ослабленных хроническими патологиями и маленьких детей. Их иммунная система функционирует не в полную силу, поэтому вероятность заражения бытовым путем достаточно высока.
Справочно. Навсегда вылечиться от уреаплазмоза позволит соблюдение профилактических мер. Только исключение всех рисков повторного инфицирования становится надежной гарантией окончательного выздоровления.
Особенности лечения
Как вылечить уреаплазму — строго придерживаться терапевтической схемы, составленной врачом. Он учитывает результаты диагностики, выраженность симптоматики, наличие у пациента хронических заболеваний внутренних органов. Врач определяет и длительность лечебного курса.
Категорически запрещается сокращать его даже на один день. После завершения лечения повторная лабораторная диагностика проводится не сразу, а через 2-4 недели.
Это время необходимо для выведения фармакологических препаратов из организма, ведь они могут несколько исказить результаты анализов.
Применение антибиотиков
Как избавиться от уреаплазмы — курсовым приемом антибиотиков. Несмотря на некую схожесть с вирусами, она хорошо поддается терапии средствами с бактерицидным действием. Но не всем.
Назначение человеку одного и того же антибиотика для лечения кишечных или респираторных инфекций становится причиной потери к нему чувствительности микробов. В том числе и уреаплазм, обычно в небольших количествах постоянно присутствующих на слизистых половых органов.
Поэтому прием уже ставшего привычным антибиотика не всегда дает желаемый результат.
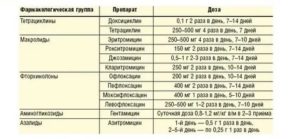
В терапии уреаплазмоза используются средства преимущественно таких клинико-фармакологических групп:
- макролиды — Азитромицин, Кларитромицин, Эритромицин;
- тетрациклины — Тетрациклин, Доксициклин;
- цефалоспорины — Цефтриаксон, Цефазолин, Цефотаксим;
- линкозамиды — Линкомицин, Клиндамицин.
Что же такое уреаплазма уреалитикум (ureaplasma urealyticum)
Нередко применяются и полусинтетические пенициллины, защищенные клавулановой кислотой. Она терапевтически инертна, но препятствует выработке патогенами ферментов, понижающих их чувствительность к антибиотикам.
Важно. Чтобы с первого раза справиться с уреаплазмами, нужен правильный выбор препарата.
Резистентность микроорганизмов к антибактериальным средствам выявляется преимущественно с помощью бактериального посева.
После формирования в питательной среде колоний поэтапным добавлением реактивов выясняется чувствительность уреаплазм. Составляется антибиотикограмма, которая облегчает врачу выбор лекарственного средства.
Использование других средств
Несмотря на то, что препаратами первого выбора в терапии инфекции всегда становятся антибиотиками, часто не обойтись и без других средств. Невозможно избавиться от хронической рецидивирующей патологии без иммуностимуляторов.
Ведь ее обострения практически всегда происходят при ослаблении защитных сил организма. Болезненность при мочеиспускании, жжение появляются при переохлаждении, после острого переживания стрессовой ситуации, во время гриппа или ОРВИ.
Наиболее востребованы такие иммуностимуляторы и иммуномодуляторы:
- экстракт тимуса;
- Лизоцим;
- Левамизол;
- Метилурацил;
- Пантокрин;
- экстракт элеутерококка;
- настойка аралии.
Лечится заболевание и с помощью антигистаминных препаратов. Они стимулируют рассасывание отеков, препятствуют развитию аллергической реакции на используемые медикаменты.
Врачи всегда включают в терапевтические схемы сбалансированные комплексы витаминов, микро- и макроэлементов. Это Супрадин, Витрум, Центрум, Мультитабс, Компливит.
Они дополнительно укрепляют местный и системный иммунитет, повышают невосприимчивость организма к действию негативных внешних и внутренних факторов.
Антибиотики уничтожают не только уреаплазмы, но и многих представителей полезной микрофлоры кишечника и влагалища.
Для восстановления их численности после завершения лечения назначается прием пробиотиков (Бифидумбактерин, Линекс, Хилак Форте, Лактобактерин) на протяжении 10-14 дней.
Они комбинируются с пребиотиками (Лактусан, Энтерол), которые представляют собой питательные среды для полезных бифидо- и лактобактерий.
Немедикаментозное лечение
Антибиотики губительны как для вредных, так и полезных бактерий. После их уничтожения на освободившихся местах достаточно быстро размножаются другие микроорганизмы — патогенные грибки и простейшие.
Чтобы не принимать для сдерживания их роста препараты, снизить фармакологическую нагрузку на организм, больному рекомендовано соблюдение диеты с минимальным количеством сахаров.
Также требуется исключить из рациона питания продукты с высоким содержанием жиров:
- копчености и колбасные изделия;
- полуфабрикаты;
- жирные мясные супы;
- фастфуд.
Их употребление негативно сказывается на эффективности применяемых препаратов, затрудняет пищеварение и перистальтику. Во время лечения нужно пить не менее 2,5 литров жидкости — воды, морсов, соков, компотов, киселей. Это помогает быстро эвакуировать из организма и уреаплазмы, и токсичные продукты их жизнедеятельности.
Можно ли вылечить уреаплазмоз — в течение недели все инфекционные агенты устраняются после курсовой антибиотикотерапии. Происходит полное восстановление поврежденных ими слизистых оболочек, нормализуется работа всех органов мочеполовой системы. Человека больше не беспокоят жжение и рези при мочеиспускании, тянущие боли внизу живота.
Источник: https://venerbol.ru/ureaplazmoz/mozhno-li-vylechit-ureaplazmu.html
