Уреплазма и запах аммиака из уретры
УРЕАПЛАЗМОЗ
Уреаплазмоз вызывается бактерией, внутриклеточным паразитом. Из за своих малых размеров данная бактерия занимает промежуточное состояние между бактериями и вирусами. Однако она охотно колонизирует слизистые половых органов.
Однако не все уреаплазмы вызывают заболевание – патогенные для нашего организма несколько видов: Ureaplasma urealyticum (уреаплазма уреалитикум) и Ureaplasma parvum (уреаплазма парвум).
Инфицирование уреаплазмой:
Половой путь инфицированияБесспорно наиболее частым способом инфицирования является половой путь. Однако справедливости ради, стоит отметить, что около 20-40% из числа инфицированных никаких симптомов самого заболевания не ощущают – потому являются лишь носителями.
При неблагоприятных для организма условиях эти симптомы могут появиться, но пока иммунитет держит под контролем популяцию уреаплазм – о заболевании пациент может даже и не подозревать.
Следует отметить, что инфицирование уреаплазмозом возможно при таких видах контакта как: поцелуи оральный или генитальный половой контакт без барьерных средств защиты.
Вертикальный путь инфицирования (от матери плоду при рождении)Данный вид передачи инфекции возможен именно благодаря тому, что излюбленным местом обитания уреаплазмы является слизистая половых путей – через которые при естественных родах проходит ребенок.
Контактно-бытовой путь передачи
В настоящее время убедительных доказательств возможности инфицирования этим способом нет. Потому всерьез рассматривать возможность инфицирования в бассейне, через общую крышку унитаза или предметы обихода не стоит.
Симптомы уреаплазмоза:
Уретрит (воспаление мочеиспускательного канала)Боли и жжение в области мочеиспускательного канала. Для болей так же характерно резкое усиление при мочеиспускании. Слизистая наружного зева уретры воспалена.
Выделения из влагалища и мочеиспускательного канала. Выделения не обильные, как правило, имеют слизистый характер.
Болезненность при генитальном половом контакте. Возникает в результате дополнительного механического раздражения воспаленной слизистой.
Кровянистые выделения из влагалища после полового генитального контакта. Причиной данного симптома может послужить воспаление слизистой влагалища, его повышенная чувствительность к механическим воздействиям.
Болезненность в нижней части живота. Этот симптом может свидетельствовать о продвижении инфекции по половым путям с поражением слизистой матки, маточных труб. Что может вызвать такие осложнения как эндометрит, аднексит.
Женское бесплодие. При воспалении половых путей, поражении эндометрия матки нормальное зачатие и внутриутробное развитие ребенка невозможно. Потому может наблюдаться женское бесплодие или частые выкидыши на ранних сроках беременности.
Диагностика уреаплазмоза
Выставить диагноз уреаплазмоза на основании внешних симптомов невозможно – лишь данные лабораторных исследований являются достоверным основанием для выставления диагноза. Однако гинекологический осмотр лабораторным обследованиям в обязательном порядке должен присутствовать.
Как подготовиться к посещению врача гинеколога, если имеются подозрения на инфекции передающиеся половым путем?
Следует точно знать, что в обязательном порядке для диагностики подобных заболеваний будет проведен гинекологический осмотр (осмотр в зеркалах).
Это исследование производится для того, чтобы визуально оценить наличие или отсутствия выделений, их свойства, состояние слизистой влагалища и шейки матки, состояние наружного зева канала шейки матки, состояние слизистых наружных половых органов.Наличие слизисто-гнойных выделений, резкий аммиачный запах и воспаление слизистых влагалища и уретры будет свидетельствовать в пользу уреаплазмоза и иных венерических заболеваний.Посещению врача должна предшествовать подготовка:
- За 2 дня до приема у врача необходимо воздержаться от каких бы то ни было половых контактов
- В течение 2-х дней перед осмотром необходимо прекратить использование любых вагинальных свечей, гелей и прочих препаратов вводимых вагинально.
- Необходимо прекратить спринцевания, использование влагалищных тампонов.
- Накануне посещения врача вечером стоит подмыться теплой водой желательно без использования мыла.
- В день обращения подмывания противопоказаны.
Лабораторные анализыЛабораторные анализы для выявления уреаплазмоза производятся с различными видами биоматериала – это кровь пациента и мазок со слизистых половых органов.
В настоящее время в диагностике уреаплазмоза эффективным признается лишь ПЦР диагностика. Все остальные методы диагностики либо малоинформативны , либо производятся с научными целями.
Рассмотрим достоинства и недостатки каждого их применяемых методов.
Бактериологическое исследование мазка на уреаплазму – не производится, так как микоплазмы попросту не видны при осмотре мазка с помощью микроскопа – настолько они малы.
Однако данное обследование производится потому, что в 80% случаев диагностики заболеваний передающихся половым путем уреаплазмоз сочетается еще с несколькими видами инфекций, так же этот метод может выявить сопутствующий бактериальный или грибковый вагиноз, которые должны быть излечены перед назначением основного лечения против уреаплазмы. Потому отказываться от этого обследования не стоит – оно необходимо для назначения комплексного лечения.
Посев с мазка или выделений из половых путей – в отношении уреаплазмы не эффективен. Однако, как уже было оговорено выше, и этот метод представляет определенную ценность в выявлении сопутствующих половых инфекций.
ПЦР диагностика — позволяет размножить и идентифицировать генетический материал возбудителя. Данный метод обладает максимальной достоверностью и чувствительностью. Потому является диагностикой выбора.
Лечение уреаплазмоза:
Сразу стоит оговорить один важный момент — лечение уреаплазмоза должно проводиться по следующим правилам:
- Лечение назначается обоим партнерам одновременно, а назначению лечения должно предшествовать проведение полноценной диагностики.
- В случае выявления сопутствующих инфекционных заболеваний лечение назначается по индивидуальной схеме в зависимости от выявленного спектра инфекций.
- В период лечения любые половые контакты запрещены – в том числе и с использованием барьерных способов защиты.
- Проведенное лечение требует проведения контрольного обследования для диагностики излеченности в установленные врачом сроки.
- Лечение должно проводиться теми препаратами, которые назначил лечащий врач со строгим соблюдением назначенной схемы лечения. Преждевременное прекращение лечения возможно лишь после повторной консультации лечащего врача.
Источник: https://zen.yandex.ru/media/id/5a9527fea936f43fa2d8e969/5aa8c5a38309058d6239131b
Уреаплазма и цистит у женщин: как связаны, чем лечить

Уреаплазма – одно из простейших одноклеточных организмов, того же рода, что и микоплазма. Заселяет слизистые оболочки человека и не имеет мембраны, провоцирует развитие уреаплазмоза.
Циститом называют воспаление внутренних стенок мочевого пузыря, возникающее по разным причинам и приводящее к дисфункции мочевыделительного органа. Два заболевания могут быть связаны друг с другом.
Каким образом?
Что такое уреаплазма, симптомы, причины
Существует множество видов этого микроорганизма, но угрозу здоровью представляют всего две, живущие на органах мочеполовой системы: уреаплазма парвум, уреаплазма уреалитикум.
Их относят к условно-патогенным микробам.
Если количество ureaplasma в организме не превышает нормы и не вызывает дискомфорт, то в лечении нет необходимости.
Из-за анатомического строения уретры женщина более предрасположена к заболеванию. От 40 до 70% взрослых – носители данного микроорганизма. Инфекция передается такими путями:
- Около 90% заражаются при незащищенном половом контакте.
- В редких случаях уреаплазма может проникнуть через плаценту и инфицировать плод.
- Во время родов младенец заселяется имеющимися во влагалище матери микроорганизмами.
- Через предметы личной гигиены заразиться крайне сложно, но тоже не исключено.
Когда иммунитет слабнет, микроб активируется и начинает размножаться, продвигаясь далее по мочевыводному каналу и половым органам.Это сопровождается такими симптомами:
- Увеличивается число походов в туалет «по-маленькому».
- В некоторых случаях выделяется немного прозрачной слизи.
- Если к уреаплазме присоединяются другие инфекции, может ощущаться зуд в области гениталий.
Что такое цистит, симптомы, причины
Циститом называют воспаление мочевого пузыря. Возникнуть такое состояние может по разным причинам. В зависимости от факторов, послуживших толчком к заболеванию, выделяют такие виды патологии:
- Инфекционный цистит – самый распространенный. Чаще всего провоцируется бактериями, особенно кишечной палочкой, которая при неправильном подтирании после испражнения может попасть на мочевыводящий канал.
- Химический – раздражение возникает на средства для ухода за интимной зоной (мыло, гигиенические прокладки).
- Лучевой – проявляется после облучения органов таза радиоволнами.
- Интерстициальный – природа его происхождения неизвестна, поэтому лечению он поддается с трудом. Многие женщины среднего возраста подвержены данному типу цистита.
- Лекарственный – возникает после терапии некоторыми медикаментами, выводящимися из организма вместе с мочой.
- Цистит, развившийся под влиянием инородного тела – к нему приводит частое использование катетера или грубо взятый мазок.
Также цистит может проявиться как осложнение других болезней или в результате носки синтетического и тесного белья. Типичные симптомы воспаления мочевого пузыря:
- частые мочеиспускания, мочи при этом немного;
- в уретре ощущается жжение;
- возможно незначительное повышение температуры;
- моча становится мутной, неприятно пахнет;
- болезненные тянущие ощущения внизу живота.
Цистит и уреаплазмоз – какова взаимосвязь
Уреаплазма расщепляет мочевину на аммиак, тем самым вызывая раздражение тканей. У женщин из-за близкого расположения половых органов и мочевыводящих, она запросто может попасть в мочевой пузырь, спровоцировав цистит.
Этот микроб способен дать такие осложнения:
- Камни в почках.
- Аднексит – воспаление придатков, может стать причиной спайки маточных труб.
- Эндометрит – воспаление эндометрия, слизистого слоя матки.
- Пиелонефрит – воспаление почек.
- Кольпит – воспаление слизистой влагалища.
- Беременность с осложнениями уреаплазмоз подвергает дополнительным рискам: гипоксия плода, выкидыш, преждевременные роды.
- Цервицит – воспаление шейки матки.
- Гонококк и хламидии часто идут с уреаплазмозом в одной связке, что затрудняет диагностику и лечение.
Особенности цистита у женщин, вызванного уреаплазмой
Цистит в данном случае имеет нечеткую симптоматику. Зачастую он протекает скрыто, переходя в хроническую форму с периодическими рецидивами. Высока вероятность присоединения других инфекций мочеполовой системы, среди которых уреаплазму трудно отличить.
Мужчина также может заразиться уреаплазмозом, но его мочевыводной канал длиннее, поэтому микроорганизму трудно добраться до мочевого пузыря.
У девочки, зараженной при рождении, заболевание само проходит при соблюдении правил гигиены.
Диагностирование уреаплазмоза и цистита
Так как симптомы обычно размыты, для четкой постановки диагноза необходимо сделать ряд лабораторных исследований и визуальный осмотр больного органа. Для этого проводят:
- Анализ мочи по Нечипоренко.
- Общий анализ урины – выявляет наличие бактерий, количество эритроцитов, лейкоцитов.
- Иммуноферментный метод диагностики. Устанавливается наличие антител к уреаплазме. Но иммунитет не всегда реагирует на эту инфекцию.
- Цистоскопия позволяет увидеть очаги воспаления на мочевом пузыре, взять частицу слизистой оболочки на анализ.
- Бактериальный посев. Создают оптимальные условия для размножения микроба, затем по изменению цвета индикатора судят о его наличии, устойчивости к антибиотикам.
- ПЦР – полимеразная цепная реакция. Самый точный метод выявления уреаплазмы, поскольку определяет присутствие ее ДНК в анализе. Кроме того, срок для получения результата составляет всего около 5 часов.
Также проверяют наличие уреаплазмы в организме при таких болезнях:
- трихомониоз;
- бактериальный вагиноз;
- гонорея;
- молочница;
- хламидиоз.
Перед сдачей анализов сутки нельзя принимать никакие медикаменты, утром два часа не мочиться. Влагалищные соскобы берутся до или после менструации.
Особенности лечения цистита на фоне уреаплазмы
Раньше уреаплазму лечили антибиотиками тетрациклиновой группы, но со временем микроб выработал к ним иммунитет, поэтому сейчас больше применяют фторхинолоны и макролиды:
- «Азитромицин»;
- «Цифран»;
- «Пефлоксацин»;
- «Вильпрафен»;
- «Ципролет»;
- «Ципрофлоксацин»;
- «Джозамицин»;
- «Офлоксацин».
Помимо противомикробной терапии, лечение осуществляют в таких направлениях:
- Чтобы снять воспаление, принимают препараты «Нитроксолин» и «Монурал».
- Спазмы, боль облегчают «Но-Шпа», «Папаверин», «Кеторол».
- Если цистит возник из-за уреаплазмы в половых органах, ставят вагинальные свечи «Гексикон».
- Чтобы микроорганизмы быстрее вымылись, пьют мочегонные препараты: «Фуросемид», отвары клюквы и шиповника.
- Для восстановления микрофлоры кишечника после антибиотиков рекомендуется пройти курс пробиотикотерапии: «Хилак форте», «Субалин форте», «Бифиформ».
На время лечения нужно исключить раздражающие блюда и напитки: алкоголь, кофеин, жаренное, жирное, копченое, острое, соленое, соки из цитрусовых. Рекомендуется легкоусвояемая пища и мочегонные продукты: арбузы, томаты, компоты и отвары из трав.
Хороший отзыв получило применение препаратов на растительной основе:
- «Канефрон» — выпускают в форме таблеток и раствора;
- «Цистон» — таблетки;
- «Фитолизин» — паста для приема внутрь.
Обязательно надо пролечиться обоим партнерам, чтобы избежать повторного заражения.
Через неделю после терапии сдают контрольные анализы для определения количества живых микробов. Далее рекомендуется проходить профилактический осмотр каждые 6 месяцев.
Профилактика
Чтобы предупредить появление уреаплазмоза, нужно:
- Отказаться от беспорядочных интимных связей.
- Использовать барьерные методы контрацепции.
- Каждые полгода обследоваться у гинеколога, особенно если уреаплазма в организме уже присутствует.
- Поддерживать иммунитет: соблюдать режим работы и отдыха, питаться здоровой пищей, больше времени проводить на свежем воздухе, зимой и весной принимать поливитамины.
Цистит может перейти в хроническую форму, а также дать осложнение в качестве пиелонефрита.
Чтобы его избежать, достаточно соблюдать простые правила профилактики:
- Не терпеть до последнего, вовремя ходить в туалет и опорожнять мочевой пузырь полностью.
- Носить свободное хлопчатобумажное белье.
- Вместо ванны принимать душ.
- Соблюдать гигиену промежности.
- Подтираться спереди назад.
- Как можно скорее помочиться после интима, чтобы вымыть из уретры бактерии, которые могли туда попасть во время близости.
Уреаплазма и цистит у женщин требуют обязательного лечения, в противном случае репродуктивная система может значительно пострадать.
Само по себе отдельно взятое простейшее, население которого не превышает нормы, не несет никакой угрозы. Множество людей живут с уреаплазмой полноценной жизнью, зачастую даже не подозревая ее наличие в своем организме.
Источник: https://UroMir.ru/vospalenie-mochevogo-puzyrya/raznovidnosti/ureaplazma-i-cistit-u-zhenshhin.html
Уреаплазмоз: выделения при инфекции у мужчин и женщин

Уреаплазмоз — заболевание инфекционной природы с возможностью передачи путем незащищенного полового акта.
Ureaplasma urealyticum относится к роду Mollicutes.
Характеризуется отсутствием клеточной стенки и плеоморфной формой, поэтому является грамотрицательной.
Как и другие микроорганизмы семейства Mycoplasmataceae, она паразитируют как внутриклеточно, так и внеклеточно.
Особенности микроорганизма сделали его устойчивым ко многим антибиотикам, включая пенициллины.
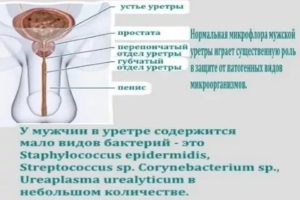
Уреаплазма является частью нормальной микрофлоры мочеполовой системы.
Только на фоне определенных факторов (нарушение соотношений бактерий) начинает активно размножаться, провоцируя различные симптомы.
Наиболее ярким проявлением инфекционного заболевания считается развитие патологических выделений из уретрального канала у мужчины, у женщины — из влагалища.
Количество выделений может увеличиваться в зависимости от ситуации: половой контакт, мочеиспускание, период овуляции.
Кроме изменения выделений, пациенты отмечают появление других, характерных признаков инфекционного процесса: рези, зуд при мочеиспускании, покраснение гениталий.
Сегодня принято выделять три вида уреаплазмы: U. urealyticum, U. parvum, U. species.
Все виды способны провоцировать инфекционно-воспалительные реакции, размножаясь в мочеполовом тракте.
Разновидность выделений при уреаплазмозе
Ureaplasma может по-разному проявляться у мужчин и женщин, особенно это касается выделений.
У женщин при протекающем уреаплазмозе наблюдаются обильные выделения из влагалища.
Как правило, выделения светлого оттенка, имеют слизистую, средней густоты структуру.
В зависимости от менструального цикла количество выделений может увеличиваться.
Выделения, в которых можно рассмотреть прожилки крови, являются следствием поражения мелких сосудов.В результате воспалительного процесса происходит их истончении, они лопаются и сопровождаются выходом крови.
В данном случае следует рассматривать распространении инфекции в более глубокие слои мочеполовой системы.
U.parvum у пациентов мужского пола сопровождается слизистыми выделениями из уретрального канала.
При активном распространении воспаления могут наблюдаться прожилки крови.
Часто выделения сопровождаются болезненностью, жжением в мочеиспускательном канале.
Если длительное время отсутствует лечение, уреаплазмоз с острого течения переходит в скрытую форму, поражая не только слизистую уретры, но и другие органы малого таза.
Особую опасность заболевание представляет для женщин.
Уреаплазма оказывает негативное влияние на репродуктивную функцию и может привести к осложнениям в период беременности.
Если уреаплазма протекает совместно с другими патогенными микроорганизмами, к примеру, с хламидией или гонореей, выделения могут меняться.
Практически прозрачные и слизистые приобретают зеленоватый или коричневатый оттенок.
Гнойные выделения при уреаплазме (U. Parvum) у мужчин и женщин могут быть следствием присоединения Gardnerella vaginalis.В процессе терапевтического воздействия количество выделений нормализуется, они приобретают естественный цвет и структуру.
Если выделения после лечения уреаплазмы остались?
Следует рассматривать варианты неэффективности терапии, неверно подобранных препаратов или не соблюдение пациента рекомендаций врача.
Что делать при обнаружении выделений, куда обратиться?
Если пациент заметил появление специфических выделений, увеличение их объема, изменение цвета и запаха, необходимо обратиться к соответствующему специалисту.
Помочь решить данную проблему смогут: врач-гинеколог, уролог, венеролог или андролог.
При выделениях в обязательном порядке назначаются анализы, позволяющие точно выявить вид возбудителя.
Диагностика выделений при уреаплазмозе заключается в заборе мазка из мочеиспускательного канала у мужчин и из влагалища (шейки матки и дополнительно из уретры) у женщин.
Взятый биологический материал исследуется при помощи бактериологического анализа и полимеразной реакции (ПЦР).
Микроскопическое тестирование позволяет выявить патогенную микрофлору и признаки воспалительного процесса.
Мазок также исследуется путем культурального посева.
Данный метод является наиболее трудоемким и требует больше времени для получения результатов.
Но, диагностика обладает высокой специфичностью и 100% точностью.
При выявлении определенного типа возбудителя не стоит даже сомневаться о его присутствии.ПЦР или полимеразная цепная реакция — еще один высокоинформативный и современный метод обнаружения уреаплазмы.
Позволяет выявить бактерию даже в минимальных концентрациях, еще на доклинической стадии.
Исследование не относится к бюджетным лабораторным тестам, однако имеет точность 98-99% и позволяет получить результаты спустя 1-2 дня.
Характер выделений при уреаплазме у мужчин
Выделение из полового члена является основным симптомом уретрита, который развивается на фоне бактерии Ureaplasma.
Однако стоит отметить, что подобное клиническое проявление наблюдается далеко не у всех мужчин.
Согласно статистическим данным, у мужчин, выделения при уреаплазме наблюдаются только в 25% случаев.
Часто инфекционный агент находится в скрытой или хронической форме, проявляя себя при снижении работоспособности иммунной системы.
Основным проявлением уреаплазмы у мужчин является развитие негонококкового уретрита, при котором наблюдаются патологические выделения.
Стоит отметить, что изменение характера выделений могут быть и при других заболеваниях, передающихся половым путем:
- Chlamydia trachomatis (от 40 до 80% случаев).
- Mycoplasma genitalium (25-30%).
- Trichomonas vaginalis (5-20%).
- Простой герпес (крайне редко.)
Типичными для негонококкового уретрита являются обильные, прозрачные выделения из уретрального канала, преимущественно в утреннее время.
В редких случаях выделения могут иметь гнойный характер, быть желтовато-зеленого цвета с неприятным запахом.
Для мужчины важно обратить внимание на присутствие и другой симптоматики.
Так, кроме появления патологических выделений наблюдается воспаление уретры, как следствие, отмечается резь, жжение и дискомфорт при мочеиспускании.
Возможно появление болезненных ощущений во время полового акта и семяизвержения.
Если инфекционный процесс запустить и проигнорировать первые признаки уреаплазмоза — выделения,увеличивается шанс развития эпидидимита.
Заболевание представляет собой воспалительную реакцию придатков яичка, сопровождается распирающим чувством и болью в паху.При прогрессировании уреаплазмоза и отсутствие адекватной терапии развивается воспаление предстательной железы, которое в состоянии привести к бесплодию.
Выделения при уреаплазме у женщин
Выделения из влагалища у женщин являются нормальным физиологическим признаком.
При этом они могут слегка изменяться в зависимости от менструального цикла.
Также было выявлено, что нервозность, стресс, прием некоторых медикаментозных средств могут влиять на характер выделяемого секрета из половых органов.
Также на количество выделений может повлиять протекающая беременность и менопауза.
Основным фактором, влияющим на изменение влагалищного секрета, является бактериальная микрофлора.
Зачастую при подобных изменениях диагностируется уреаплазма.
Стоит отметить, что при уреаплазмозе, выделения у женщин редко приобретают ярко выраженный патологический характер.
Как правило, выделения на фоне уреаплазмы практически не меняются, остаются прозрачные, редко могут слегка усиливаться и приобретать желтоватый оттенок.
Зачастую более яркие изменения в выделениях наблюдаются при присоединении к уреаплазме других патогенных микроорганизмов — ИППП.
Если у женщины имеется уреаплазма и коричневые выделения в середине менструального цикла следует рассматривать дисфункцию яичников или дефицит прогестерона.
Также симптом связан с острой фазой генитального герпеса, цитомегаловирусом, хламидиозом и микоплазмой.
Gardnerella vaginalis сопровождается умеренными выделениями сероватого оттенка, имеющий дурной запах.Часто классифицируется как запах протухшей рыбы.
Белые выделения при уреаплазме являются следствием присоединения грибковой инфекции.
Слегка комковатые, творожистые выделения, с кисловатым запахом, сопровождаются зудом, жжением вульвы.
Вирусы или одноклеточные организмы также могут привести к увеличению и изменению выделений.
Какие выделения при уреаплазме требуют немедленного обращения к доктору?
В ряде случаев наличие уреаплазмы не требует специального лечения.
Врач может ограничиться выжидательной тактикой до появления выраженных признаков инфекции.
Обратиться как можно скорее за медицинской помощью требуется, если у женщин при уреаплазме наблюдаются выделения гнойного характера, зеленого или коричневого цвета, с примесью крови.
Уреаплазма часто диагностируется при беременности, пациентка жалуется на увеличение выделений из влагалища.
Дополнительно могут наблюдаться симптомы воспаления уретрального канала или мочевого пузыря.
Иногда бактерия может вызывать воспаление влагалища и бартолинит (воспаление железы на входе во влагалище).
Предполагается, что уреаплазмы ответственны за самопроизвольное прерывание беременности на ранних сроках.
Также могут стать причиной преждевременных родов и привести к разрыву плодных оболочек.
В качестве меры предосторожности инфекцию всегда лечат во время беременности, а также в послеродовом периоде.
Как проводится лечение уреаплазмоза
Как правильно лечить выделения?
Терапевтическая тактика состоит из приема препаратов бактериостатического ряда, назначаются антибиотики Тетрациклин, Азитромицин, Доксициклин.
При беременности список препаратов значительно ограничен.
К приему разрешаются наименее токсичные медикаменты макролидной группы: Макропен, Сумамед, Вильпрафен.
Для усиления терапевтического эффекта рекомендуются препараты, повышающие защитные функции иммунитета и пробиотики, для восстановления нормальной микрофлоры.
Если после окончания лечения уреаплазмы наблюдаются выделения, следует повторно обратиться к специалисту и выяснить причину данного явления.
В среднем длительность терапии составляет 7-10 дней.
Когда проходят патологические выделения при лечении уреаплазмы антибиотиками?
При лечении уреаплазмы выделения исчезают в течение 2-3 дней от начала приема антибиотика.Однако подобные симптомы могут наблюдаться и дольше, нередко в течение недели после окончания курса терапии.
Повторные анализы сдаются не ранее, чем спустя 14 дней после лечения.
В противном случае диагностика покажет ложноположительный результат.
Следующий анализ рекомендуется спустя 6 недель, отрицательный результат будет указывать на полное выздоровление.
При подозрении на уреаплазмоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы
Источник: https://onvenerolog.ru/ureaplazmoz/ureaplazmoz-vydeleniya-pri-infekcii-u-muzhchin-i-zhenshhin.html
Уреаплазмоз

Урогенитальный уреаплазмоз – заболевание, при котором инфицируются мочеполовые пути. Проблема бывает у женщин и мужчин, но последние, подвержены заражению реже. Очень опасна патология при беременности, поскольку может вызывать прерывание и заражение плода. В 70% ситуациях болезнь проходит бессимптомно, а для правильного диагностирования сдается сразу несколько анализов.
Что такое уреаплазма?
Уреаплазма – бактериальная инфекция, передающаяся половым путем. Возбудителями являются мелкие микроорганизмы, которые не содержат клеточных стенок.
Особенность вызывает невосприимчивость ко многим лекарствам, нет реакции окрашивания по Граму.
Уреаплазма относится к условно-патогенным бактериям, которые приводят к разным болезням мочеполовой системы. Микроорганизмы могут жить в организме здоровых людей. Основная среда обитания – слизистая половых органов и мочевыводящих каналов. Лечение возможно только после обследования, при уреаплазмозе симптомы появляются не сразу.
Уреаплазма – очень маленькие организмы, которые относятся к промежуточному звену между бактерией и вирусом, быстро развиваются на слизистой оболочке половых органов человека.
Пути заражения уреаплазмозом
Не все уреаплазмы способны провоцировать болезни. Главный путь заражения через интимную связь, но еще вирус может развиваться при некоторых благоприятных для него факторах.
Возбудители заболевания
Возбудителем болезни является уреаплазма, она делится на несколько групп из 6 видов. Патогенными формами считается только парвум и уреалитикум. Основная причина заражения – незащищенный половой акт или роды. Очень часто носители бактерий при уреаплазмозе симптомов не ощущают.
Основные факторы, при которых развивается воспаление и возбудители:
- Нарушение гормонального фона в результате беременности или сбоях эндокринной системы.
- Снижение защитных функций иммунной системы, а чем активнее развитие возбудителей, тем слабее иммунитет.
- Вагинальный дисбактериоз приводит к снижению числа полезной флоры, поэтому патогенные организмы, среди которых уреаплазма, активнее развиваются.
- Инвазивные вмешательства становятся пусковым механизмом для развития вируса. Провокаторами являются аборты, инструментальные способы лечения и диагностики.
- Непостоянные половые партнеры, при наличии других инфекций, передающихся половым путем, уреаплазма начинает быстро развиваться, попадая в половые органы.
Хотя уреаплазмоз симптомы почти не проявляет, но их надо знать, чтобы своевременно начать терапию и исключить последствия. Кроме заражения половым путем, есть и другие методы передачи возбудителей. Среди них выделяют переход микроорганизмов от матери к ребенку во время родов или контактно-бытовым путем. Хотя, последний вариант точно не доказан.
Симптомы уреаплазмоза
У патологии есть инкубационный период, который составляет 22-26 дней. В некоторых случаях уреаплазмоз симптомы может проявлять через неделю, а порой характерные признаки появляются через 2 месяца.
Симптомы у мужчин
Самое первое, что могут наблюдать мужчины – уретрит или воспаление мочеиспускательных путей. Ощущается жжение в уретре, которое становится сильнее при оттоке мочи, вплоть до резей. При интимной близости появляются боли. Именно такое состояние – самый первый признак появления патологии, но описанные симптомы быстро проходят и могут развиваться повторно через некоторое время.
При уреаплазмозе симптомы могут быть другими, к дополнительным признакам входят:
- Выделения из половых органов, по характеру они слабые, жидкие и слизистые.
- Воспаления придатков яичек, которые при тяжелом течение болезни характеризуются болями и чувством распирания. Во время пальпации интенсивность симптомов усиливается.
- Появляются признаки простатита, указывающие на развитие болезни. У мужчин начинаются боли в районе промежности, при сидении и пальпации они усиливаются, кроме того, снижается либидо и сокращается время эрекции. Интимная близость становится невозможной по причине сильного болевого синдрома.
Без лечения инфекция прогрессирует, а самое страшное для мужчин – бесплодие.
Симптомы у женщин
Подозревая уреаплазмоз, симптомы у женщин будут отличаться от мужских, они характеризуются:
- Уретритом, который вызывает жжение и боли при оттоке мочи, а слизистая начинает немного отекать.
- Выделениями из влагалища слизистого вида.
- Болевым синдромом при интимной близости, который появляется вследствие воспалительного процесса.
- Кровянистыми выделения после полового акта.
- Болями внизу живота, что указывают на развитие и перемещение микроорганизмов. Они смещаются выше, поражая на своем пути матку и придатки.
Как и для мужчин, самое опасное последствие – бесплодие.
Уреаплазма и беременность
При беременности уреаплазмоз симптомы не демонстрирует. Заподозрить наличие инфекции можно, если начинается частый зуд и нехарактерные слизистые выделения. Обследование при вынашивании ребенка проводится по назначению врача, если есть задержка развития плода или проблемы с плацентой. После родов заражение становится причиной появления гнойно-септической болезни.
Диагностика инфекции
Для определения болезни потребуется провести дифференциальную диагностику, которая помогает отличить уреаплазму от других инфекций, передающихся половым путем (ИППП). Основными анализами для женщин будет:
- Сдача мочи;
- Соскоб из влагалища, цервикального канала и уретры.
Мужчинам необходимо сделать:
- Анализ мочи;
- Соскоб из уретры;
- По необходимости сдать секрет предстательной железы.
Основная задача обследования – найти патогенные бактерии в организме и лейкоцитоз. Среди лабораторных способов исследований врачи применяют:
- БАК-посев. Суть методики заключается в заборе биологического материала и помещение его в определенную среду для быстрого развития. Способ очень эффективен, помогает на 100% определить вирус, его чувствительность к медикаментозным препаратам и сосчитать количественное число микроорганизмов на 1 мл биоматериала.
- Полимеразная цепная реакция (ПЦР). Способ относится к самому распространенному и точному для обнаружения ИППП. Суть заключается в выявлении любых генетических элементов бактерий.
- Серологический анализ. Помогает определить антитела к уреаплазме. Исследование не относится к самому точному и ценному, ведь антитела появляются при остром развитии патологии и у людей, которые уже прошли курс лечения.
Проведение комплексной диагностики определит не только наличие описываемых микроорганизмов, но и дополнительные инфекции, которые могут развиваться у пациента.
При помощи результатов удается начать своевременную и правильную терапию, результатом которой станет полное восстановление. Обследование лучше проводить вместе с половым партнером.
Осложнения и последствия
Поскольку при уреаплазмозе симптомы появляются редко, количество людей с осложнениями чаще попадают в больницы. Это вызвано длительным бездействием, а самым плохим последствием для женщин и мужчин становится бесплодие. Кроме поражения мочеполовой системы появляются аутоиммунные болезни.
Не оказывая терапии возможно развитие:
- Бесплодия. У мужчин поражается простата или яички, начинается сильный воспалительные процесс, количество спермы снижается и ее качество значительно ухудшается. Сперматозоиды будут менее активными и не могут дойти к нужной точке для зачатия. У женщин поражается матка, поэтому оплодотворение яйцеклетки будет невозможным. Даже если зачатие случилось, то на ранних сроках высок риск выкидыша.
- Импотенции. Поражение бактериями приводит к постепенному развитию простатита, который дополняется болями при эрекции или ее полным отсутствием.
- Преждевременных родов. Во время протекания патологии у беременных часто начинаются ранние роды, поэтому дети могут быть с малым весом и слабым здоровьем.
- Ревматических болезней. Хронизация и длительное течение болезни становится причиной начала аутоиммунных нарушений.
Если диагностирован уреаплазмоз лечение надо проводить сразу, в таком случае прогнозы будут благоприятными.
Лечение уреаплазмоза
При уреаплазмозе лечение обязательно осуществляется в паре с половым партнером. Лучше всего справляются с бактериями антибиотики, которые надо принимать около 2 недель. В дополнение врачи прописывают лекарства, улучшающие защитные свойства иммунной системы и местные препараты для снижения зуда, болей.
На протяжении всей терапии пациентам потребуется отказаться от интимной близости, придерживаться правильного питания. После восстановления проводят дополнительную диагностику для определения эффективности оказанных мероприятий. Больным надо контролироваться в течение 3-4 месяцев.
Антибиотики при уреаплазме
Антибиотики подбираются индивидуально для каждого пациента, учитывая особенности организма и чувствительность микроорганизмов. Лучше всего подходят следующие препараты:
- Тетрациклин. Если болезнь проходит без осложнений, принимать препарат в дозировке 500 мг 4 раза в сутки. Курс лечения 1-2 недели;
- Доксициклин. Современные аналог Тетрациклина, который удобнее принимать. Дозировка взрослым составляет 100 мг, пить по 2 раза в сутки;
- Эритромицин. Эффективное лекарство, но может вызывать диспепсические сбои. Принимать его надо по 500 мг 2 раза в день, курсом до 10 суток. Для сокращения периода терапии, пить дозу 250 мг 4 раза в сутки до 1 недели;
- Ровамицин. Использовать по 3 таблетки в день, курсом 10 дней. У антибиотика накопительный эффект именно в месте воспаления;
- Рулид. Принимать по 150 мг 2 раза в сутки до 2 недель;
- Кларитромицин. Очень эффективный антибиотик, который надо пить дважды в день по 250 мг, курс лечения 2 недели, но при хронической форме патологии увеличить дозу до 500 мг/сутки. Лекарство вводится в вену, предварительно разводится с физраствором. Через время допускается переход на таблетированное лечение;
- Далацин;
- Клиндамицин;
- Олеандомицин.
В дополнение надо принимать противопротозойные и противогрибковые лекарства. Для укрепления иммунной системы обязательно использовать витамины группы В и С, средства для улучшения работы печени и желчного пузыря. Среди иммуномодуляторов стоит выделить:
- Тималин;
- Тактивин;
- Лизоцим;
- Метилурацил.
Важно не только пить таблетки, но и правильно питаться. Оптимальным рационом станет витаминизированная пища и обильное количество молочной продукции. Запрещается есть острое, жирное, жареное и другую вредную еду.
Если у больного был уреаплазмоз, лечение проходилось, но курс не окончен, то инфекция будет возобновляться. Главный минус в том, что используемые ранее антибиотики уже будут бесполезными, бактерии адаптировались к ним.
Физиопроцедуры
В некоторых случаях при уреаплазмозе лечение проводят физиопроцедурами. Их определяет только доктор, а суть заключается в улучшении общего состояния, укреплении иммунной системы и нормализации работы важных систем человеческого организма.
В ходе терапии могут применяться такие процедуры:
- Магнитотерапия – при помощи аппарата происходит воздействие магнитными полями на проблемные зоны. Методика используется для ввода определенных препаратов в места воспалений. После небольшого курса проходят воспаления, боли и другие симптомы. Магнитотерапия часто комбинируется с медикаментозным лечением.
- Лазеротерапия – противовоспалительный эффект достигается благодаря пучку лазера, который направляют на проблемные зоны. Методика улучшает всю иммунную систему и циркуляцию крови.
- Озонотерапия – оказывает сильное бактерицидное действие против уреаплазм, в дополнение озон создает иммуномодулирующий эффект.
- Электрофорез – очень эффективная процедура, особенно при хронизации болезней мочеполовой системы. После курса введения лекарств, через электрофорез, происходит лечение, удаление патогенных бактерий и стимулирование капилляров. Все это купирует воспаления, боли и другие симптомы.
Пока проходит терапия потребуется воздержаться от интимной связи, употребления алкоголя и вредной еды. После всего курса нужно повторно сдать анализы, пройти полное обследование для определения излечимости.
Профилактика уреаплазмоза
Поскольку описанный возбудитель условно-патогенный и может быть в организме здоровых людей, то необходимо использовать правила профилактики, даже есть уреаплазмоз симптомы не показывает. Основные рекомендации по профилактике:
- Исключить беспорядочную половую жизнь;
- При незащищенном контакте с неизвестным партнером сразу применять средства для защиты в виде антисептиков, и пройти обследование;
- Постоянно укреплять и поддерживать иммунную систему;
- Минимум по 2 раза в год посещать уролога или гинеколога;
- Следить за надлежащей гигиеной половых органов.
Профилактика – лучший метод исключить развитие болезней. Общие требования не отличаются от рекомендаций при ИППП.
Правильная гигиена половых органов у мужчин и женщин
Женщинам и мужчинам нужно следить постоянно за гигиеной половых органов. Это правило исключит развитие болезней и других негативных последствий.
Чтобы обезопаситься рекомендуется принимать душ по 2 раза в день, тщательно вымывая области гениталий. Обязательно лечить вагиноз и кандидоз при их развитии.
При уреаплазмозе лучше всего использовать для гигиены антисептики, прописанные доктором.
Соблюдая правильный образ жизни и описанные правила, получится исключить развитие патогенных бактерий в организме. Доктора советуют ходить в тренажерный зал или бегать, чтобы укрепить весь организм.
Источники
- http://healthinfo.ua/articles/zdorovaia_gigiena/17163
- https://okeydoc.ru/ureaplazma-u-zhenshhin-simptomy-lechenie/
- https://venerbol.ru/ureaplazmoz/kak-lechit-ureaplazmu-tabletki-preparaty-lekarstva.html
- http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/ureaplasmosis
- https://www.polismed.com/articles-ureaplazmoz-prichiny-simptomy-sovremennaja-diagnostika-ehffektivnoe-lechenie-profilaktika.html
- http://www.medismed.ru/ginec/zppp/ureaplasmos/
- http://eva-health.ru/desease/ureaplazmoz/lechenie/
Источник: https://venerolog-info.ru/ureaplazmoz/
