Жжение и постреливание в паху, ягодице, на внутренней стороне бедра
Жжение в ногах выше колена с внешней стороны: причины, симптомы и лечение
Спектр причин, которые могут привести к возникновению столь неприятного симптома, как ощущение жжения в области бедер, невероятно широк. К их числу относят системные и специфические заболевания, травмы, индивидуальные особенности организма, врожденные аномалии, а также множество иных.
Однако можно выделить ряд определенных патологий, которые диагностируются у пациентов особенно часто. При этом больные могут проявлять жалобы следующего рода: горят ноги от бедра до колен или с внешней стороны бедер, ощущается жжение под кожей на бедре, а также ряд иных. словом, каждый отдельный случай требует индивидуального подхода.
Проблемы с кровообращением
Снижение чувствительности конечностей, ощущение покалывания, онемение и жжение в бедрах нередко являются следствием нарушения системного или местного кровотока. Этот вариант патологии является наиболее распространенным ввиду широкого спектра причин, которые могут привести к его развитию.
Подобная болезнь порождает приступы неприятных ощущений, которые выражены особенно ярко после длительного нахождения ног неизменном положении. Длительное отсутствие лечения может привести к повреждению крупных, мелких сосудов, а также нервных окончаний, расположенных в тканях бедер.
Эндокринные заболевания
Неприятные ощущения жжения в тазобедренной области могут вызвать нарушения деятельности эндокринной системы. Чаще всего заболевания такого рода, например, диабет, провоцируют нарушения кровотока, обменных процессов, появление дерматологических проблем, явлений застоя и, как следствие, возникновение соответствующей симптоматики, например, жжения.
Патологии нервов и сосудов
Развитие невропатии или нейропатии бедренного нерва также может стать причиной появления неприятных ощущений жжения. Приведенные выше термины объединяют широкий спектр заболеваний, характерной чертой которых является поражение нервных волокон. Помимо ощущения жжения больные нередко чувствуют онемение, болезненность, покалывание бедер.
Патологии опорно двигательного аппарата
Одна из самых частых причин появления неприятных ощущений и дискомфорта в области бедер – заболевания опорно двигательного аппарата. К числу диагностируемых особенно часто относят:
- Воспаление бедренных сухожилий — трохантерит.
- Люмбоишиалгия. Отличительной чертой является следующее: характерные ощущения жжения распространяются по внешней стороне бедра, так называемой «зоне лампас».
- Спинномозговые грыжи, заболевания дегенеративно – дистрофичного характера, вызывающие поражение некоторых участков спинного мозга и позвоночного столба.
- Механические повреждения поясничного отдела позвоночника, непосредственно бедер.
- Артрозы, артриты, а также ряд заболеваний схожей этиологии.
Список подобных заболеваний более чем широк. Для определения истинной причины жжения следует обязательно обратиться к врачу.
Иные причины
Причины жжение в ноге ниже или выше колена могут быть также относительно безопасными, не сопряженными с возможными негативными последствиями.
К примеру, стать причиной появления дискомфорта может банальная аллергическая реакция, повышенная потливость, неумеренные физические нагрузки. Не исключены неприятные ощущения и после подъема больших тяжестей.
Как правило, причины, не несущие потенциальной угрозы здоровью, приводят к появлению симптоматики, имеющей разовый характер.
Как проводится диагностика
Ощущения жжения в мышцах или кожных покровах бедра нельзя отнести к числу физиологических норм. Как правило, симптоматика такого рода свидетельствует о развитии заболеваний, патологий. Для выявления причин дискомфорта необходимым является проведение комплексных диагностических мероприятий, основными среди которых являются следующие:
- Анализ урины и гемолимфы, проводимый в условиях лаборатории.
- Ультразвуковое исследование, направленное на выявление поражений костных, мышечных, хрящевых тканей, а также суставов, кожных покровов бедер.
- КТ, ТМ, рентгенография – методы, необходимые для определения целостности костных элементов.
После осмотра врачом пациенту могут быть назначены дополнительные методы диагностики, которые помогут более поставить более точный диагноз.
Терапевтический комплекс
После постановки соответствующего диагноза, при выявлении какого-нибудь патологического состояния, назначается соответствующий терапевтический комплекс, направленный на причинное заболевание. К общим же врачебным рекомендациям, которые необходимо обязательно принять во внимание, следует отнести:
- Регулярное проведение спортивных упражнений, способствующих улучшению микроциркуляторных процессов. Причем спортивные занятия могут быть совершенно разными, от пробежек в утреннее время до плавания либо занятий по йоге.
- Исключение из рациона крепких напитков (особенно от кофе и алкогольсодержащих). Такие напитки способствуют спазмированию сосудов, что в свою очередь приводит к такого роду дискомфортному состоянию нижних конечностей.
- Увеличить в рационе количество блюд на основе круп, которые богаты всем набором необходимых микроэлементов.
- Прием контрастных ванн и проведение обработок перед сном скипидарной мазью нижних конечностей.
- Исключить переохлаждения. Ношение соответствующей погодным условиям обуви одежды.
В качестве профилактических мер можно назвать следующее:
- Исключить ношение в карманах колющих и режущих предметов, которые могут явиться причиной ущемления или повреждения бедренных нервных волокон.
- Режим работы должен быть рационально организован: своевременный отдых, исключение длительного нахождения в вынужденной позе либо сидячем состоянии (у компьютера).
- В случае отсутствия возможности выполнять спортивные занятия следует чаще проводить прогулки на свежем воздухе.
- Исключить изнурительные велопрогулки.
- Увеличить в рационе присутствие зелени.
Причины и профилактика
Ощущая периодическое жжение правого бедра, необходимо обратиться за помощью к специалистам. Своевременное начало лечения гарантирует положительный исход и длительный эффект. Любую из выше перечисленных болезней могут провоцировать такие факторы:
- нарушение кровообращения в области бедер;
- частые и излишние нагрузки на ноги;
- травмы в области выше колена;
- искривление позвоночника, из-за которого нагрузка распределена не равномерно;
- длительный стресс.
Обратите внимание! Даже при обычном плоскостопии человек может испытывать жжение левого бедра или правого. При ходьбе вес тела «заваливается» на внутренний свод стопы, поэтому и коленные, и тазобедренные суставы смещаются.
С годами они стираются, вызывая неимоверную боль. Необходимо следить за состоянием веса, правильно питаться и регулярно делать зарядку или суставную гимнастику. Такие меры смогут избавить вас от грядущих проблем.
Источник: zudches.ru
Почему возникает ощущение жжения в бедре
Ощущение жжения, покалывания в бедре, сопровождаемое болью и онемением, может свидетельствовать о заболеваниях опорно-двигательного аппарата, нарушении иннервации и кровообращения нижних конечностей, воспалении сухожилий, а также развитии системных эндокринных заболеваний. Среди главных причин возникновения жжения в области бедра можно выделить артроз тазобедренного сустава, невропатию бедренных нервов, трохантерит, синдром грушевидной мышцы и сахарный диабет.
Артроз тазобедренного сустава (коксартроз)
Остеоартроз тазобедренного сустава, или коксартроз — медленно прогрессирующее заболевание, сопровождающееся дегенеративно-дистрофическими изменениями тканей сустава. Развивается заболевание чаще всего у лиц старшего возраста.
Женщины в период менопаузы более подвержены поражению коксартрозом, нежели мужчины. Причинами развития заболевания могут быть наследственная предрасположенность, травмы, эндокринные нарушения в организме.
Часто коксартроз развивается как осложнение другого заболевания сустава как воспалительного, так и невоспалительного характера. Поражать заболевание может как один, так и оба сустава.Одним из симптомов заболевания, помимо скованности, ограничения, болей в области пораженного сустава, может быть жжение, распространяющееся на боковую и переднюю поверхность бедра, а также отдающее в пах и ягодицы. Жжение и боль усиливаются при ходьбе, попытках сесть или встать со стула.
Невропатия бедренного нерва
Поражение бедренного сустава различной этиологии приводит к нарушению проводимости нервных импульсов.
Одной из наиболее частых причин развития невропатии можно считать травмы и поражения, сопровождающиеся сдавлением нерва, а также формированием гематом в забрюшинной области.
Реже причинами невропатии становятся новообразования, нарушения кровообращения и осложнения после оперативных вмешательств.
При невропатии бедренного нерва ощущается покалывание, онемение, жжение в области бедра, которые могут сопровождаться болью, потерей чувствительности и нарушениями походки. Пациенты часто описывают свои ощущения жжением в бедре, как от крапивы, либо как точечные уколы тонкой иглой.
Трохантерит
Воспалению бедренных сухожилий подвержены лица старшего возраста, особенно женщины в период менопаузы, когда мышцы и связки ослабляются.
Также причинами трохантерита могут стать травмы, инфекция, избыточные физические нагрузки, ожирение и нарушения осанки.
Воспаление сопровождается жжением в мышцах пораженной ноги, которое распространяется преимущественно на наружную поверхность бедра. Жжение и боль усиливаются при ходьбе, а также в положении на боку лежа.
Синдром грушевидной мышцы
Компрессионно-ишемическую туннельную невропатию вызывает сдавливание ствола седалищного нерва и окружающих его сосудов в подгрушевидном пространстве. Стойкое патологическое сокращение грушевидной мышцы вызывает её утолщение в центральной части, которая и перекрывает подгрушевидное отверстие в тазовой кости.
Причинами развития синдрома могут стать
- избыточные физические нагрузки,
- длительное пребывание в нефизиологичной позе,
- травмы,
- заболевания опорно-двигательного аппарата,
- воспалительные и инфекционные заболевания органов малого таза.
При синдроме грушевидной мышцы боль и жжение носят выраженный интенсивный характер и распространяются на заднюю поверхность ноги вплоть до самой стопы. Также больной может ощущать жжение на внутренней стороне бедра, в области крестца и ягодиц.
Нарушение кровообращения
Нарушения кровоснабжения тканей в области бедра различной этиологии могут стать причиной возникновения ощущения жжения, онемения, покалывания в области бедра.
Жжение в ногах и, в частности, в бедре, может возникать как при ослаблении стенок сосудов, так и при патологическом сужении их просвета.
При ишемии сосудов, венозной недостаточности, тромбофлебите жжение сопровождается онемением, сухостью и бледностью кожных покровов, судорогами, ощущением тяжести и болью при ходьбе.
Сахарный диабет
Сахарный диабет – хроническое заболевание эндокринной системы, сопровождающееся множеством угрожающих жизни осложнений. Одно из таких осложнений – диабетическая полинейропатия. Системные эндокринные нарушения в организме приводят к нарушению функций периферических нервов, что выражается в том числе в потере чувствительности, ощущению жжения, зуда, онемения, покалывания.
Растяжение и разрыв мышечных тканей
Ощущение жжения в бедре может стать следствием травмы мышечной ткани, полученной во время занятий спортом или при других физических нагрузках. В этом случае чувство жжения будет сопровождаться резкой болью в пострадавшей конечности, отеком и покраснением кожных покровов. При надрыве нарушается целостность мышечной ткани. Помимо боли и жжения, такие травмы могут сопровождаться:
- формированием обширных гематом в зоне поражения,
- патологической подвижностью конечности, сопровождающейся хрустом и щелчками,
- невозможностью опереться на пострадавшую ногу
В месте надрыва мышечной ткани на бедре может визуально различаться выпячивание отошедшей от места своего крепления мышцы.
quot;Ðжение в ÑазобедÑенном ÑÑÑÑаве Ñ Ð¶ÐµÐ½Ñин пÑиÑинÑ{amp}quot; — Ñ Ð´ÐµÑалÑнÑм опиÑанием Ð¾Ñ Ð¿ÑакÑикÑÑÑÐ¸Ñ ÑпеÑиалиÑÑов.»,»word_count»:1331,»direction»:»ltr»,»total_pages»:1,»rendered_pages»:1}
Источник: https://ocrb.ru/ortopediya/zhzhenie-v-bedre-pravoj-nogi.html
Боль в бедре. Боли в паху или ягодицах
Боли в области бедер и ягодиц обычно вызывают
- Артроз тазобедренного сустава — коксартроз;
- Асептический некроз головки бедренной кости — инфаркт тазобедренного сустава, аваскулярный некроз;
- Воспаление бедренных сухожилий — трохантерит;
- Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника;
- Артриты — воспаления суставов.
1. Артроз тазобедренного сустава (коксартроз)
Артроз тазобедренного сустава (коксартроз) — этот диагноз ставят очень часто. Гораздо чаще, чем нужно.
Когда пациент обращается к врачу по поводу болей в бедре, как минимум в половине случаев ему поставят диагноз коксартроз — артроз тазобедренного сустава. К счастью, на самом деле коксартроз встречается реже.
Грамотные врачи знают, что из числа обратившихся по поводу болей в бедрах, больные коксартрозом составляют примерно 25–30%.
Коксартроз обычно возникает после 40 лет, у женщин чуть чаще, чем у мужчин. Болезнь может поражать как один, так и оба тазобедренных сустава. Как правило, коксартроз развивается медленно, за 1–3 года. Хотя бывают и исключения — иногда, после травмы, перегрузки или сильной нервотрепки боли нарастают достаточно быстро, в считанные дни или недели.
Отличительный симптом коксартроза — боль в паху, отдающая вниз по передней и боковой поверхности бедра. Иногда такие болевые ощущения распространяются еще и на ягодицу или отдают в колено. Боли возникают в основном при ходьбе и при попытке встать со стула или с кровати. В покое они почти всегда стихают.
Еще один отличительный симптом коксартроза — ограничение подвижности больной ноги. Заболевшему человеку трудно отвести ногу в сторону, трудно подтянуть ногу к груди; трудно надеть носки или обувь.
Заболевший человек вряд ли сможет сесть на стул «верхом», широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Подробнее об артрозе тазобедренных суставов >>
2. Асептический некроз головки бедренной кости
Асептический некроз головки бедренной кости (инфаркт тазобедренного сустава, аваскулярный некроз) — примерно 5–10% от числа обратившихся по поводу болей в бедрах.
Симптомы асептического некроза практически полностью совпадают с симптомами коксартроза, одну болезнь очень трудно отличить от другой. Но в отличие от коксартроза асептический некроз чаще всего развивается быстро, в считанные дни.
Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток. Причем у многих заболевших боли до конца не проходят даже в покое, ломота в ноге может изматывать человека почти всю ночь.
Отдых от нее наступает только к рассвету, в 4–5 часов.Еще одно отличие от коксартроза: асептическим некрозом чаще болеют относительно молодые мужчины, в возрасте от 20 до 45 лет. Мужчины старше 45 лет заболевают асептическим некрозом намного реже. Еще реже заболевают женщины (в 7–8 раз реже мужчин).
Подробнее об асептическом некрозе >>
3. Воспаление бедренных сухожилий — трохантерит
Воспаление бедренных сухожилий (трохантерит): эта болезнь встречается очень часто — примерно 25–30% от числа обратившихся по поводу болей в бедрах.
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются бедренные сухожилия сразу на обеих ногах.
Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерической перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины.
Болезнь обычно развивается достаточно быстро, в течение 3–15 дней. Проявляется трохантерит приступами болей по наружной поверхности бедра (область «галифе»).
Болевые ощущения возникают чаще всего при ходьбе или в положении лежа на больной стороне. Боль с самого начала может быть достаточно интенсивной, но в отличие от коксартроза при трохантерите нет укорочения ноги и нет ограничения движения в тазобедренном суставе.
Нога без труда отводится в сторону и вращается свободно во всех направлениях. В отличие от человека, болеющего коксартрозом, человек, болеющий трохантеритом, может свободно положить ногу на ногу, без затруднений завязать шнурки, способен легко сесть «верхом» на стул, широко раздвинув ноги.
Подробнее о трохантерите — воспалении бедренных сухожилий >>
4. Синдром грушевидной мышцы
Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника. Встречается очень часто — примерно 30–40% от числа обратившихся по поводу болей в бедре.
Заболевание чаще бывает односторонним (справа или слева). Боль нарастает быстро, чаще всего за 1–3 дня, после неудачного движения, подъема тяжести или сильного эмоционального переживания, стресса. В ряде случаев приступу предшествуют острые или хронические боли в пояснице.
Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы; одновременно может болеть крестец и поясница; в ряде случаев боль может опускаться вниз, по задней поверхности ноги, до самой пятки.
В отличие от коксартроза боль очень редко отдает в пах — и в любом случае при синдроме грушевидной мышцы боль в ягодице будет гораздо сильнее, чем паховая боль.Боли в ягодице могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение в первой половине ночи, а иногда болеющий человек просыпается от боли в 3–4 часа ночи. Однако у половины больных боли возникают только при движениях и при ходьбе.
При этом ограничение движения в тазобедренном суставе при вращении ноги отсутствует: нога вращается в полном объеме. Но зато нередко возникает острая боль в пояснице или в ягодичной области при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами.
Причиной синдрома грушевидной мышцы являются повреждения поясничного отдела позвоночника >>
5. Ревматическая полимиалгия
Ревматическая полимиалгия встречается довольно редко — примерно 1% от числа обратившихся по поводу болей в бедрах. Болеют чаще женщины старше 50 лет. В 70–80% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3–20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (т. е. одинаковые справа и слева) скованность и боль в области бедер (боль не опускается ниже колен) и нерезкие боли в области плечевых суставов. Болевые ощущения сопровождаются неимоверной слабостью заболевшего.
Таких пациентов приводят к врачу буквально «под руки», но не из-за боли, а именно из-за слабости. Именно неимоверная слабость является ключевой точкой в постановке диагноза. Нередко слабость и боль при ревматической полимиалгии сопровождаются снижением аппетита, потерей веса и повышением температуры тела.
Подробнее о ревматической полимиалгии >>
6. Артриты — воспаления суставов
Артриты — примерно 2–4% от числа обратившихся по поводу болей в бедрах. Некоторые виды артритов приводят к воспалению тазобедренных суставов и, соответственно, сопровождаются болью в паху или в бедрах. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы поражаются при артритах чуть ли не в последнюю очередь, гораздо позже других суставов. Тогда дифференциальная диагностика между артритом и, например, коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редких вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает очень трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Но все же существуют некоторые «особые» признаки, которые позволяют отличить артритическое воспаление тазобедренных суставов от других заболеваний бедер, и в первую очередь — от коксартроза.
Главный настораживающий признак, который может указывать на артритический характер воспаления суставов, — утренняя скованность и ломота во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня.
Такая скованность характерна именно для воспалительных заболеваний суставов, в первую очередь для болезни Бехтерева и ревматоидного артрита.
Во-вторых, в отличие от коксартроза при артрите болевые ощущения обычно достигают наибольшей интенсивности в ночное время, примерно в 3–4 часа ночи.
Интенсивность таких болей бывает очень высока, и боли не уменьшаются от перемены положения тела, как это бывает, скажем, при трохантерите. При движении и ходьбе болевые ощущения, в отличие от артроза, наоборот, чаще всего несколько уменьшаются, а не усиливаются.
К вечеру, после того как болеющий «расходился», боли могут вообще исчезнуть, чтобы вспыхнуть с новой силой ночью, под утро.Подсказкой, кроме того, может послужить и возраст больного. Указанными разновидностями артрита чаще заболевают люди молодые, в возрасте от 15 до 40 лет. А трохантерит, ревматическая полимиалгия и коксартроз за редким исключением начинаются в возрасте старше 40 лет.
Подробнее о симптомах артрита >>
Статья доктора Евдокименко для книги «Боль в ногах», опубликована в 2004 году. Отредактирована в 2012 г.
Все права защищены.
Источник: https://www.evdokimenko.ru/bol-v-bedre/
Жжение и боль в области поясницы и ягодицах
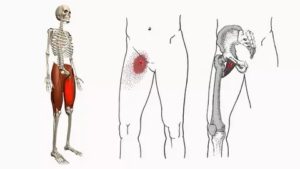
Если человека беспокоит жжение в пояснице и ягодицах – это может быть симптомом многих заболеваний. Однако в большинстве случаев возникновение неприятных ощущений в пояснично-крестцовом отделе и нижерасположенных тканях связано с патологиями опорно-двигательного аппарата или травмами ягодичной мышцы.
Тут важно понять, где именно возникает боль, откуда она «отдает» в другие органы.
К примеру, неприятные ощущения разного характера (жжение, рези, покалывание) в пояснице часто распространяются вниз или вверх, на соседние ткани.
В то же время боль в ягодицах может иррадиировать в поясницу или бедра, голени. Рассмотрим наиболее распространенные состояния/патологии, при которых может возникать жжение одновременно и в пояснице, и в ягодицах.
Причины возникновения жжения
Причины появления симптома могут иметь физиологический или патологический характер. Наиболее распространенные физиологические причины:
- Жжение возникает при сидении в неудобной позе на протяжении длительного времени. Ягодичная мышца в таком случае может «онеметь», а поясница прийти в состояние, которое называют «затекла». После онемения возникает чувство жжения.
- Если человек много времени проводит в положении лежа на спине, да к тому же на неудобном матрасе. Давление тела на ягодицы вызывает разнообразные неприятные ощущения – жжение, покалывание, онемение. А искривление естественного выгиба спины в области поясницы способствует нарушению состояния позвоночника и мышечного корсета, что и вызывает возникновения боли и жжения.
- Повышенная физическая активность или тяжелые физические нагрузки могут стать причиной растяжения ягодичной мышцы или связок и возникновения чувства боли и жжения, которые иррадиируют в поясницу.
Но в большинстве случаев жжение в пояснице и ягодицах появляется из-за каких-то заболеваний. У женщин этот симптом может сигнализировать о развитии болезней мочеполовой системы. А у мужчин наиболее часто жжение возникает из-за травм или развития болезни Бехтерева.
Однако нередко возникновение симптоматики никак не связано с полом пациента. Ведь и женщины могут получить травму, при которой будет болеть спина и ягодичные мышцы:
- травма (перелом, ушиб, смещение) копчика, таза, бедренной кости или позвонков в поясничном отделе позвоночника;
- разрыв мышечных тканей, связок, сухожилий в нижней части тела;
- травмы ректальной области.
Есть также некоторые болезни, которые могут проявляться болью в спине и ягодицах:
- Остеохондроз поясничного отдела позвоночника или межпозвоночная грыжа. Жжение и дискомфорт в таком случае возникают из-за ущемления седалищного нерва. Боль в большинстве случаев появляется с одной стороны тела, и если не пройти лечение, она может распространиться на бедро, голень и даже стопу – это состояние называется ишиас.
- Воспаление седалищного нерва.
- Артрит, который возникает в тканях бедра.
- Опухолевые заболевания костей таза.
- Воспалительные процессы, протекающие в суставах таза.
- Нарушение кровоснабжения тканей в нижней части тела – синдром сдавливания.
- Фибромиалгия.
- Геморрой.
- Стеноз позвоночного канала.
- «Прострел» в пояснице. В этом случае чувство жжения будет очень сильным, вплоть до полной невозможности пошевелится на протяжении 1-2 суток.
Боль при таких заболеваниях может быть периодической или иметь хронический характер. Для постановки точного диагноза при дискомфорте в пояснице и ягодицах потребуется дифференциальная диагностика.
Возможные осложнения
Осложнения, возникающие если жжение в пояснице и ягодицах не вылечить, варьируются в зависимости от первопричины.
Так, если симптом появился из-за развития заболевания почек, в конце концов, у пациента может развиться почечная недостаточность.
А если неприятные ощущения вызваны травмой или болезнью структурных элементов опорно-двигательного аппарата, последствия могут быть более серьезными:
- Хронический болевой синдром.
- Снижение качества жизни.
- Ограниченность, скованность в движениях, невозможность вести активный образ жизни.
- Инвалидизация, потеря трудоспособности.
- Снижение чувствительности, онемение конечностей, парез, частичный или полный паралич.
Чтобы избежать возникновения осложнений, нужно записаться на прием к врачу, как только неприятный симптом возникнет в первый раз.
Диагностика и лечение заболевания
Перед постановкой диагноза врач проведет первичный осмотр, задаст важные для осуществления диагностики вопросы:
- Когда впервые появились симптомы, может ли это быть как-то связано с травмами, полученными в тот период времени, или заболеваниями?
- Когда в течение дня появляется жжение, в какой позе, или в какой ситуации, насколько оно сильное?
- Что помогает устранить дискомфорт (препарат или смена позы) или какие факторы наоборот усиливают боль?
Ответы на эти вопросы нужно подготовить до консультации с врачом. Доктор может также назначить проведение анализов крови и мочи и аппаратные исследования – МРТ или КТ. После этого терапевт обычно ставит диагноз или направляет пациента на дообследование к ортопеду, неврологу, травматологу, вертебрологу или другим специалистам.
Методы лечения жжения в спине и ягодицах напрямую зависят от того, по какой причине возникла такая симптоматика, то есть от основного заболевания. Могут применяться разнообразные приемы консервативной терапии:
- Лечебная физкультура, гимнастика, массажи, вытяжение позвоночника, ношение ортопедического пояса, мануальная терапия.
- Прием медикаментов – нестероидных противовоспалительных средств, обезболивающих, миорелаксантов, спазмолитиков, хондропротекторов. А также применение препаратов для местного нанесения – противовоспалительных мазей и кремов.
Если же консервативное лечение окажется неэффективным, или если далее будет присоединение более тяжелой симптоматики, может понадобиться проведение операции.
Жжение, которое возникает одновременно в поясничном отделе позвоночника и в ягодицах, может быть симптомом заболевания ОДА. А может свидетельствовать о нарушении функции ягодичной мышцы, развитии заболеваний мочеполовой системы или о других патологиях.
Самостоятельно разобраться в причинах появления чувства жжения очень трудно. Но квалифицированный специалист может поставить диагноз уже на первой или второй консультации. Так как заболевания, проявляющиеся болью в спине и ягодицах, могут осложниться, или перейти в хроническую форму, с обращением к врачу медлить нельзя.
Жжение и боль в области поясницы и ягодицах Ссылка на основную публикацию
Источник: https://silaspin.ru/simptomi_i_lechenie/zhzhenie-i-bol-v-oblasti-poyasnitsy-i-yagoditsah
Жжение в тазобедренном суставе у мужчин и женщин: причины, симптомы, диагностика и методы лечения
Этот диагноз врачи ставят достаточно часто. Заболевание характеризуется болью и жжением в паху, отдающими вниз по боковой и передней поверхности бедра. Иногда эти ощущения распространяются на колени и на ягодицы.
Боль и жжение чаще возникают при ходьбе и при вставании (с дивана, со стула). В покое они почти всегда прекращаются.
Этот диагноз врачи ставят достаточно часто.
Заболевание характеризуется болью и жжением в паху, отдающими вниз по боковой и передней поверхности бедра.
Иногда эти ощущения распространяются на колени и на ягодицы. Боль и жжение чаще возникают при ходьбе и при вставании (с дивана, со стула). В покое они почти всегда прекращаются. Коксартроз возникает преимущественно у людей, перешагнувших 40-летний рубеж. Женщины страдают этим заболеванием чаще, чем мужчины. Болезнь может поражать как один, так и оба тазобедренных сустава.
Выясняем причину
Самая распространенная причина почему появляется жжение в мышцах ног – переутомление.
Долгая утомительная ходьба в течение дня приводит к усталости и возникновению неприятных ощущений в нижних конечностях. Данная ситуация не является критической если каждый вечер ухаживать за ногами.
Теплые расслабляющие ванночки и легкий массаж с использованием кремов помогут справиться с неприятными ощущениями.
Обследование
Если боли и жжение в мышце спины появляются в период беременности, необходимо предпринять следующие меры:
- Сменить обувь на более удобную, изготовленную из натуральных материалов.
- Регулярно делать расслабляющий массаж ног.
- Использовать специальную ухаживающую косметику для активизации кровообращения в нижних конечностях.
Но далеко не всегда боль и жжение в мышцах возникают на фоне обычной усталости после тренировки или длительной ходьбы. Существует ряд патологических причин, вследствие которых боль в мышцах сопровождает человека каждый день.
Методы терапии
Тактика лечения жжения в бедре зависит от специфики заболевания, вызвавшего такой симптом. При переломе шейки сустава пациенту показана операция – остеосинтез или эндопротезирование. Если есть противопоказания к операции, назначают консервативное лечение – скелетное вытяжение, медикаментозная терапия, ношение деротационного сапожка.
Последствия ушибов и растяжения связок бедра лечат противовоспалительными медикаментами и физиотерапевтическими методами.
Системные недуги лечат комплексно: прием кортикостероидов, цитостатиков и противовоспалительных препаратов. Пациентам также прописывается ЛФК.
При дегенеративных изменениях хрящевой ткани прописываются обезболивающие препараты и хондропротекторы. В качестве дополнения к лечению назначается физиотерапия и лечебная гимнастика.
При инфекционных и воспалительных заболеваниях, спровоцировавших боль в бедре, прописывают антибиотики, обезболивающие и противовоспалительные средства.При жжении в бедре ни в коем случае нельзя заниматься самолечением, поскольку оно может нанести непоправимый вред здоровью.
К какому специалисту обратиться
Выяснить причину жжения и боли в тазобедренном суставе может только врач, предварительно изучив симптомы пациента. Для постановки точного диагноза назначаются исследования:
- УЗИ сустава;
- рентгенография бедра;
- магнитно-резонансная томография;
- биохимический анализ крови на выявление ревматоидного фактора.
После получения результатов медицинских исследований и выявления патологии, вызывающей жжение в тазобедренном суставе, назначают лечение.
Общая классификация причин
Диагностика нарушения работы тазобедренного сустава сопряжена с некоторыми трудностями, так как провоцирует болезненные ощущения что угодно: травма, болезнь скелета, сопутствующая патология внутренних органов. При этом поврежденная область будет ныть, ощущения становятся жгучими.
Наиболее распространена эта проблема среди людей, перешагнувших 50-летний рубеж. При этом женщины подвержены проблемам с данным суставом или бедром гораздо больше, чем мужчины.
Боли в тазобедренном суставе часто вызываются следующими факторами:
- Травматическими: переломом шейки бедра, прямым ушибом в область сустава, сильным вывихом правого или левого бедра, оссифицирующим миозитом, который развился вследствие травматического повреждения сочленения, переломами косточек таза, эпифизеолизом головки кости бедра.
- Поражениями соединительной ткани тазобедренного сустава: заболеванием Рейтера, артритом, причем только ревматоидным, заболеванием Бехтерева.
- Заболеваниями сочленения, сопровождающиеся дегенеративными процессами в тканях: коксартрозом.
- Остеохондропатиями: рассекающим остеохондритом, патологией Легга-Кальве-Пертеса.
- Проблемами развития скелета: эпифизарной варусной деформацией стопы, развивающейся у подростков.
- Процессами воспаления мягких тканей в суставах: бурситом, переходящим синовитом, суставным кокситом, спровоцированным туберкулезной палочкой.
Отдающие боли в области бедра развиваются вследствие таких поражений: симфизита, корешкового синдрома, патологических процессов внутри крестцово-подвздошного сочленения, энтезопатии. Вообще, поврежденный левый или же правый тазобедренный сустав доставляет значительный дискомфорт и боль. Лечить его нужно при появлении малейших симптомов.
Если болит тазобедренный сустав, причиной развития такого патологического состояния может быть:
- Врожденный вывих бедра, появившийся вследствие неудачных родов или во время внутриутробного развития. Повреждение можно быстро диагностировать еще у новорожденных деток. У ребенка наблюдается неравномерность ягодичных складок, укорочение одной ножки. Также нередко происходит защемление нерва. Для новорожденного данное заболевание является достаточно сложным и опасным, так как последствия травмы могут остаться на всю жизнь.
- Травматический вывих бедра. Он характеризуется резкой болью, сделать какое-то движение человек не может, а о сидении или стоянии не может идти речь. Над суставом появляется отек, гематома. Во время вывиха бедро (бег, спортивные тренировки) только ухудшает состояние, провоцирует прогрессирование изменений и патологических процессов в тазобедренном суставе. Травма такого типа требует незамедлительного лечения.
- Перелом шейки бедренной кости. Такой диагноз часто ставится женщинам, достигнувшим 60 лет. Причиной такого повреждения тазобедренного сустава является банальное падение или целенаправленный удар в область тазобедренного сустава. В момент перелома чувствуется очень резкая боль, усиливающаяся при движении. Неприятные ощущения начинают отдавать во внутреннюю поверхность бедра. В месте повреждения появляется отек, синяк над областью тазобедренного сустава. Поврежденная левая или правая нога становится короче, а у человека развивается хромота, сустав начинает щелкать. Кроме того, травма способствует защемлению нерва, поэтому бедро начинает неметь.
- Чрезвертельный перелом кости бедра. Боль в этом случае является умеренной или сильной. При движении симптомы в бедре усиливаются. Тут защемление нерва тоже вполне возможно. В такой ситуации боль простреливает, и конечности могут неметь.
- Ушиб тазобедренного сустава. Тут боль имеет умеренную интенсивность, однако она может становиться сильной во время активного движения человека. В состоянии покоя симптомы исчезают. Такая причина появления боли в бедре или тазобедренном суставе встречается очень часто, особенно у людей, склонных к падениям. У больного наблюдается хромота, которая быстро проходит.
Травматическое повреждение тазобедренного сустава можно считать главной и распространенной причиной появления неприятных болевых ощущений. Серьезные переломы или вывихи бедренной кости, таза нередко требуют осуществления операции. Если у человека произошло защемление нерва и у больного началось онемение конечности, обращение к врачу должно быть незамедлительным.
Источник: https://neuro-orto.ru/bolezni/perifericheskaya-nervnaya-sistema/nevralgyya/zhzhenie-v-tazobedrennom-sustave.html
