Экстрасистолы при гипотериозе
Опасна ли экстрасистолия при ВСД и как от нее избавиться
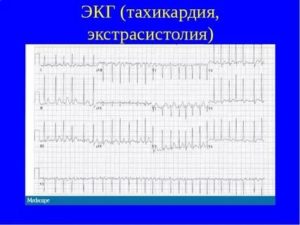
Жизнь человека зависит от многих органов. Если начинают плохо работать почки, лёгкие или кишечник – человек начнёт беспокоиться, но обычно без той тихой паники, которую вызывают любые нарушения в работе сердца. Ведь остальные органы не способны убить человека внезапно, за считанные секунды.
И их работа не ощущается так явно, как сердечный ритм. Сердце может пугать своего хозяина самыми изощрёнными методами: то забьётся слишком быстро, то чересчур медленно, то начнёт пропускать удары. Но самым страшным танцем сердца всегда оказывается экстрасистолия.
Люди с ВСД, которые зачастую страдают ипохондрией, фобией смерти и паническими атаками, особенно чувствительны к перебоям в работе сердца. Но такие больные в силу весомых причин как раз больше остальных подвержены экстрасистолии.
Симптомы экстрасисталии при ВСД
Экстрасистола («экстра» — лишний, «систола» — сердечное сокращение) – это внеочередное, «лишнее» сокращение сердца, причины которого не всегда однозначны. Такое сокращение обычно ощущается больным как небольшой толчок изнутри, сразу воспринимаемый как угроза для жизни: могут появиться паника, холодный пот и жар одновременно, слабость, дезориентация в пространстве.
Пауза в работе сердца после этого внеочередного удара «добивает» выдержку человека. Сердце, которое лишь пытается выровнять свой ритм, кажется сбившимся с толку и готовым в любой момент остановиться. Когда после такого лишнего удара с паузой спустя секунды следует новая экстрасистола, больной полностью отдаётся своей панике и уже не представляет, что делать и как успокоиться.
Порой экстрасистолы при ВСД становятся для больного страшнее самых сильных адреналиновых кризов.
Единожды испытав на себе этот жуткий симптом, ВСДшник с большой вероятностью приобретёт кардионевроз и начнёт бояться за сердце, ежеминутно слушать свой пульс, считать его удары и оценивать их ровность.Если хоть что-то отклоняется от нормы – больной автоматически приписывает себе смертельное заболевание сердца и в ужасе представляет надвигающуюся трагедию. Но почему при ВСД так часто возникают экстрасистолы?
- Страх и тревога вызывают неровность работы сердца. Виной этому как правило стресс, волнение, попадание в ситуацию, связанную с фобией. Иногда причины лежат глубоко в подсознании, и больной склонен думать, что его нервы разбушевались на ровном месте, хотя это не так.
- Остеохондроз, часто идущий в ногу с ВСД. Защемление нерва также может давать дополнительные импульсы в сердце. Если экстрасистолы при ВСД возникают после принятия определённого положения тела, и есть подозрения, что в этом задействован позвоночник, стоит провериться у невролога.
- Кардионевроз. Он может возникнуть как из-за первого страха экстрасистол, так и по вине излишней начитанности медицинской литературой. Когда больной то и дело прислушивается к сердцу, оно обязательно даст о себе знать. И то, на что «обычные» люди вообще не обращают внимания, для ВСДшника может стать стартовой кнопкой для запуска целой панической атаки.
Экстрасистолы в сердце — опасно ли это?
Экстрасистолия при ВСД, как правило, не связана с состоянием сердца и не является признаком его нездоровья и уж тем более предвестником остановки. Да, порой экстрасистолы переходят в более опасное состояние – мерцательную аритмию, грозящую летальным исходом. Об этом читал каждый ВСДшник, но внимание главным образом обратил на самые худшие моменты, на которых и зациклился.
Смерть от экстрасистол случается, во-первых, крайне редко, а во-вторых – на фоне серьёзных сердечных патологий, которых у ВСДшника чаще всего никогда не бывает. Но начитанные, «мудрые» дистоники могут написать о своём состоянии целую диссертацию или книгу, в конце которой главный герой обязательно умирает. Из-за остановки или разрыва сердца.
Именно повышенная мнительность ВСДшника, его страх перед собственным сердцем становятся зачастую причиной опасных состояний. И эти состояния опять же совершенно не связаны с сердечными заболеваниями. Дело в том, что при экстрасистолии количество выброса крови значительно ниже.
Постоянные экстрасистолы ухудшают кровоснабжение организма, что в свою очередь ведёт к развитию разных неприятных состояний: стенокардия, головокружение, почечная недостаточность. Но больной сам себя помещает в замкнутый круг: экстрасистолы – страх и накрутки – провокация новых экстрасистол на фоне невроза. Если это колесо не остановится, рано или поздно белка потеряет все силы.
Как избавиться от экстрасистолии
Ошибка ВСДшника в том, что он пытается вылечить свой «сердечный» недуг у кардиолога, хотя этот доктор ему совершенно не нужен. Единственное, что можно сделать – пройти обследование сердца (УЗИ, ЭКГ, «Холтер») и убедиться, что никакой сердечной патологии не было и нет. Бесполезно принимать антиаритмические препараты, они лишь усугубят картину.
Проблема носит психологический характер, поэтому решать ее нужно у психолога. Только там с помощью бесед и специальных техник можно воздействовать на очаг экстрасистолии – подсознание пациента.
Если состояние тяжелое то помимо этого необходимо добавить противотревожные препараты.
В качестве самостоятельной помощи можно порекомендовать всячески стараться переключиться на приятные события, чтобы «отключить» свою тревожную часть, из-за которой появляются экстрасистолы.
Успех притягивают те, кто в него верит. На планете много людей, кто гораздо более безнадёжен перед смертью, чем типичный ВСДшник с его ипохондрией и паникой. Конечно, это не повод успокоиться и молча терпеть свои страхи. Но это повод задуматься над тем, что шансы на выздоровление будут стопроцентными, стоит только захотеть.
Источник: https://vsdshnik.com/ekstrasistoliya-pri-vsd.html
Щитовидная железа и опасное влияние на сердце
Эндокринная система регулирует большинство органов нашего организма.
Влияние щитовидной железы на сердце особенно явно при различных патологичных состояниях, корда изменяется количество тиреоидных гормонов в крови.
Но и в абсолютно здорового человека тироксин играет огромную роль для полноценной работы миокарда. Чтобы лучше понять, как щитовидка влияет на сердце, нужно немного объяснить физиологию данного органа.
Физиология функционирования щитовидной железы
Щитовидная железа состоит из тироцитов. Они имеют огромное число ферментов, среди которых выделяется тиреопероксидаза. Этот энзим присоединяет атомы йода к белку тирозину.
Конечным этапом данной реакции является образование тироксина и трийодтирозина.
С помощью аденилатациклазы молекулы этих веществ выходят с ткани железы в системный кровоток, где в соединении с белками разносятся по всему организму.
Для нормального функционирования щитовидки особенно важно достаточное поступление йода. При этом его количество не должно превышать показатели нормы, поскольку это может приводить к развитию новообразований.
С другой стороны, огромное значение имеет отсутствие нарушений в системе обратной связи щитовидной железы с гипофизом. Повышение или понижение количества тиреотропина не только регулирует активность синтеза тиреоидных гормонов, но также является главным биохимическим маркером многих заболеваний.Негативное влияние щитовидной железы на сердце прогрессирует во времени и может приводить к декомпенсации его функции.
Влияние гормонов щитовидной железы на сердце
Трийодтиронин – наиболее активная форма тиреоидных гормонов. При воздействии на сердце он вызывает следующие биологические эффекты:
- повышает захват глюкозы из крови клетками органа;
- стимулирует процессы гликолиза;
- усиливает липолиз, уменьшает количество жира в клетках, тормозит его образование;
- повышает чувствительность миокарда к воздействию гормонов надпочечников – катехоламинов (адреналина, норадреналина);
- в малых количествах стимулирует синтез белков (наличие анаболического эффекта);
- в больших концентрациях приводит к распаду протеинов и отрицательному азотистому балансу;
- повышает эффективность работы миокарда при значительных физических нагрузках;
- повышает частоту сердечных сокращений (ЧСС) и артериальное давление (АД);
- стимулирует рост и пролиферацию тканей миокарда;
- повышает потребность клеток в кислороде;
- приводит к повышению скорости метаболических процессов.
Сердце при тиреотоксикозе
Важно учесть, что повышение уровня гормонов щитовидной железы при различных заболеваниях приводит к развитию тиреотоксической кардиомиопатии. Она относится к группе метаболических патологий сердца.
Эта болезнь способна манифестировать только в поздней стадии своего развития, что осложняет её лечение. Современные исследования показали, что наиболее часто она возникает у возрастной категории старше 70 лет. Существует тенденция к учащению развития кардиомиопатии у подростков.
К прогрессированию симптоматики и ухудшению общего состояния больного приводят следующие механизмы:
Для профилактики и лечения заболеваний щитовидной железы наши читатели советуют «Монастырский Чай». Он состоит из 16 самых полезных лекарственных трав, которые обладают крайне высокой эффективностью при профилактике и в лечении щитовидной железы, а также при очищении организма в целом. Эффективность и безопасность Монастырского чая неоднократно доказана клиническими исследованиями и многолетним терапевтическим опытом. Мнение врачей… »
- чрезмерное расщепление белков в клетках миокарда;
- увеличение количества рецепторов к катехоламинам;
- стабильная повышенная нагрузка на орган;
- развитие дистрофических изменений;
- замещение нормальной ткани миокарда соединительными волокнами;
- прогрессирование сердечной недостаточности.
Первые признаки заболевания неспецифические и их сложно выделить на фоне общего возбуждения пациента, и неврологических нарушений. Но постепенно больного все больше начинают беспокоить следующие симптомы:
- частые головокружения;
- повышение температуры тела, потливость;
- невозможность длительной концентрации на работе;
- повышенная утомляемость и общая слабость;
- бессонница;
- головные боли (чаще всего в висках);
- боли за грудиной давящего или колючего характера;
- одышка при физической нагрузке;
- отеки конечностей, которые усиливаются вечером;
- ощущение сердцебиения и нарушений сердечного ритма.
При клиническом обследовании таких пациентов выявляют:
- увеличение печени и селезенки;
- постоянную тахикардию (частота сердечных сокращений больше 100 за 1 минуту);
- лабильность пульса при различных физических нагрузках;
- увеличение размеров сердца (особенно влево);
- появление систолического шума над основой сердца;
- акцент 2 тона над аортой;
- увеличение пульсового давления (разница между систолическим и диастолическим АД);
- мерцательную аритмию;
- желудочковую экстрасистолию;
- дилатацию и утончение стенок камер сердца.
Очень важно при гипертиреозе успокоить быстрое сердцебиение и выключить чрезмерное воздействие катехоламинов на ослабленный миокард. Для этого используют бета-блокаторы. При развитии сердечной недостаточности также назначают петлевые диуретики.
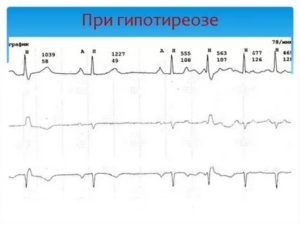
Влияние гипотиреоза на сердце
Следует выделить, что снижение уровня гормонов щитовидной железы приводит к развитию гипотиреоидного сердца.
Среди его причин наиболее выделяются угнетение метаболических процессов, накопление мукоида в тканях миокарда и перикарда. На фоне белкового истощения также прогрессирует фиброз.
Это может приводить к клинике специфического перикардита с миокардитом. Со стороны сердца выявляют следующие отклонения:
- брадикардию (частота сердечных сокращений менее 60 за минуту);
- приглушенность сердечных тонов;
- боли в районе сердца, которые не зависят от физической нагрузки;
- снижение показателя систолического АД, при отсутствии изменений диастолического;
- расширение всех границ сердца;
- снижение объема сердечного выброса;
- дилатация камер (особенно левого желудочка).
Патология сердца при гипотиреозе обусловлена также изменениями со стороны коронарных артерий. Снижение концентрации гормона трийодтиронина в крови нарушает липидный обмен в организме.
Возрастает количество триглицеридов и холестерина, что провоцирует прогрессирование атеросклеротических процессов в стенках сосудов.
Как следствие, у пациентов с гипотиреозом возрастает частота возникновения ишемической болезни сердца и инфаркта миокарда.
Лечение гипотиреоидного сердца начинают с заместительной терапии гормонами щитовидной железы. Помимо того обязательно назначают статины для понижения уровня холестерина.
Все равно кажется, что вылечить щитовидку непросто?
Учитывая, что Вы сейчас читаете эту статью, можно сделать вывод, что этот недуг до сих пор не дает Вам покоя.
Вас наверняка также посещали мысли о хирургическом вмешательстве. Оно и ясно, ведь щитовидная железа — один из важнейших органов, от которого зависит Ваше хорошее самочувствие и здоровье. А отдышка, постоянная усталость, раздражительность и прочие симптомы явно мешают наслаждаться Вам жизнью…
Но, согласитесь, правильнее лечить причину, а не следствие. Рекомендуем прочесть историю Ирины Савенковой о том как ей удалось вылечить щитовидную железу…
Читать далее »
Источник: https://shhitovidka.ru/funkcii/vliyanie-shhitovidnoj-zhelezy-na-serdtse.html
Как связаны щитовидная железа и сердце
Тироксин и трийодтиронин являются регуляторами сердечной деятельности. Под их влиянием увеличивается работа сердца и возрастает нагрузка на миокард. Сердечный выброс повышается одновременно с учащением ритма, период диастолического расслабления становится короче, что приводит к быстрому изнашиванию мышцы.
При этом важно, что гормонов стресса (адреналина и норадреналина) при этом не становится больше, но их рецепторы начинают реагировать даже нормальные концентрации. То есть сердце функционирует в режиме постоянного стрессового перенапряжения.
Под действием тироидных гормон в клетках сердца быстро меняется способность к возбуждению, проведению импульсов, сократимости.
Антитела к клеткам миокарда, которые образуются при токсическом зобе, оказывают также прямое повреждающее действие на сердце. Они вначале усиленно его стимулируют, а затем приводят к быстрому развитию дистрофических процессов, изнашиванию и ослаблению мышцы.
Гормоны щитовидной железы изменяют основные показатели гемодинамики:
- уменьшают периферическое сопротивление артерий (расширяют их);
- увеличивают частоту сокращений сердца в состоянии покоя;
- повышают эффективность выброса крови левым желудочком;
- стимулируют рост капилляров в миокарде.
Гипотиреоидный тип кровообращения характеризуется:
- повышенным тонусом артерий и высоким сопротивлением кровотоку
- низким систолическим давлением (слабая насосная функция) и высоким диастолическим (задержка воды и натрия),
- пониженным выделением ренина;
- возрастанием давления при поступлении натрия;
- низким уровнем эритропоэтина, бывает анемия.
При гипертиреозе развивается тиреотоксическая кардиомиопатия, дистрофия миокарда из-за чрезмерной стимуляции функций сердца. При гипотиреозе повышается содержание холестерина в крови, что вызывает атеросклеротические изменения коронарных артерий и ишемическую болезнь со стенокардией, инфарктом, кардиосклерозом.
Длительный тиреотоксикоз приводит к частому сокращению сердца, при этом основное воздействие приходится на синусовый узел. В результате изменений предсердие не может нормально заполняться кровью, ее меньше проходит в желудочки. Поэтому со временем сердечный выброс снижается, возникает недостаточность кровообращения.
При ослаблении миокарда после стадии гипертрофии возникает относительная недостаточность митрального клапана, что также ухудшает внутрисердечное кровообращение. У больных появляется одышка при физической нагрузке, а затем и в состоянии покоя, учащенное сердцебиение, отеки на ногах к концу дня, увеличивается печень.
Для предупреждения сердечной недостаточности и при первых признаках ее появления рекомендуется применение бета-адреноблокаторов (Атенол, Анаприлин). Целью лечения является замедление ритма до нормальных показателей. Одновременно применят тиреостатические препараты или радиоактивный йод.
У больных тиреотоксикозом обнаруживают:
- синусовую тахикардию;
- наджелудочковые внеочередные сокращения (экстрасистолы);
- мерцательную аритмию;
- желудочковые нарушения ритма (редко).
При адекватном лечении синусовые сокращения восстанавливаются.
Если несмотря на предпринятое лечение аритмия сохраняется, то это является признаком далеко зашедших изменений миокарда. После достижения нормальной концентрации гормонов применяется медикаментозная или электроимпульсная нормализация ритма (кардиоверсия).
Появление дискомфортных или болезненных ощущений в области сердца нередко является одним из самых первых признаков заболеваний щитовидной железы. При тиреотоксикозе это связно с тем, что из-за частого сердечного ритма нарушается фаза расслабления миокарда.
Гипотиреоз также приводит к нарушению венечного кровообращения, но это действие проявляется на фоне атеросклеротических изменений.
В результате формируются холестериновые бляшки, которые ограничивают питание миокарда.
Синдром кардиомегалии (большое сердце) обнаруживается при длительном нарушении функции щитовидной железы – гипер- и гипотиреозе. В первом случае причиной является гипертрофия миокарда как реакция на усиленную стимуляцию сокращений, а на более поздних стадиях отмечается расширение камер (дилатация) на фоне ослабления мышцы, нарастания дистрофических процессов.
При токсической аденоме одышка, тахикардия и кардиомегалия выходят на первый план, когда еще типичные для тиреотоксикоза глазные симптомы и повышенная возбудимость нервной системы отсутствуют.
При недостаточной функции железы типично увеличение сердца, редкий пульс, повышение диастолического показателя давления, застой жидкости в легких и печени. Часто к ним присоединяется выпот в околосердечную сумку. При тяжелом и нелеченном гипотиреозе сердце на рентгенограмме выглядит как бы распластанном на диафрагмальной поверхности, его дуги сглажены.
Читайте подробнее в нашей статье о щитовидной железе и сердце.
Прямое влияние гормонов щитовидной железы на сердце
Тироксин и трийодтиронин являются регуляторами сердечной деятельности. Под их влиянием увеличивается работа сердца и возрастает нагрузка на миокард. Сердечный выброс повышается одновременно с учащением ритма, период диастолического расслабления становится короче, что приводит к быстрому изнашиванию мышцы.
При этом важно, что гормонов стресса (адреналина и норадреналина) при этом не становится больше, но их рецепторы начинают реагировать даже нормальные концентрации. То есть сердце функционирует в режиме постоянного стрессового перенапряжения.
Тиреоидные гормоны имеют влияние и на движение через мембрану солей кальция, натрия и калия, глюкозы и аминокислот. В клетках сердца при этом быстро меняется способность к возбуждению, проведению импульсов, сократимости. В целом все эффекты носят стимулирующее воздействие, повышаются:
- сила сокращений;
- способность к автоматизму – спонтанной деполяризации (изменению электрического заряда);
- реакции на раздражители;
- восприятие и передача импульсов.
Интересно, что не только гормоны, но и антитела к клеткам миокарда, которые образуются при токсическом зобе, оказывают прямое повреждающее действие на сердце. Они вначале усиленно его стимулируют, а затем приводят к быстрому развитию дистрофических процессов, изнашиванию и ослаблению мышцы.
Рекомендуем прочитать статью об аутоиммунном тиреоидите. Из нее вы узнаете о причинах развития аутоиммунного тиреоидита, классификации и стадиях заболевания зоба Хашимото, а также о методах диагностики,
лечении острой и хронической формы.
А здесь подробнее о диффузно-токсическом зобе.
Связь тиреоидных гормонов и кровообращения
Гормоны щитовидной железы изменяют основные показатели гемодинамики:
- уменьшают периферическое сопротивление артерий (расширяют их) за счет выделения внутренней оболочкой оксида азота;
- увеличивают частоту сокращений сердца в состоянии покоя;
- повышают эффективность выброса крови левым желудочком;
- стимулируют рост капилляров в миокарде.
При активации системы ренин-ангиотензин-альдостерон в почках задерживаются натрий и вода, возрастает образование эритропоэтина (стимулирует кроветворение). В результате этих процессов повышается объем крови, который циркулирует в сосудистом русле. При тиреотоксикозе он может возрастать на 100%, а при тяжелом течении более, чем в три раза.
В случае низкой функциональной активности (гипотиреоз) количество крови в кровеносных сосудах снижается наполовину, она накапливается в тканях.
Гипотиреоидный тип кровообращения характеризуется:
- повышенным тонусом артерий и высоким сопротивлением кровотоку
- низким систолическим давлением (слабая насосная функция) и высоким диастолическим (задержка воды и натрия),
- пониженным выделением ренина;
- возрастанием гипертензии при поступлении натрия;
- низким уровнем эритропоэтина, бывает анемия.
Щитовидная железа и проблемы с сердцем
При гипертиреозе развивается тиреотоксическая кардиомиопатия, дистрофия миокарда из-за чрезмерной стимуляции функций сердца. При гипотиреозе повышается содержание холестерина в крови, что вызывает атеросклеротические изменения коронарных артерий и ишемическую болезнь со стенокардией, инфарктом, кардиосклерозом.
Сердечная недостаточность
Длительный тиреотоксикоз приводит к частому сокращению сердца, при этом основное воздействие приходится на синусовый узел. Через атриовентрикулярное соединение проходят не все импульсы, что вызывает преобладание предсердного ритма над желудочковым.
В результате предсердие не может нормально заполняться кровью и ее меньше проходит в желудочки. Поэтому со временем сердечный выброс снижается, возникает недостаточность кровообращения. Диастолическое наполнение желудочков в условиях быстрых сокращений укорачивается.
При ослаблении миокарда после стадии гипертрофии наступает расширение полостей (дилатация) и перерастяжение отверстия между предсердием и желудочком.
Возникает относительная недостаточность митрального клапана, что также ухудшает внутрисердечное кровообращение.
У больных появляется одышка при физической нагрузке, а затем и в состоянии покоя, учащенное сердцебиение, отеки на ногах к концу дня, увеличивается печень.Для предупреждения сердечной недостаточности и при первых признаках ее появления рекомендуется применение бета-адреноблокаторов (Атенол, Анаприлин). Целью лечения является замедление ритма до нормальных показателей. Одновременно применят тиреостатические препараты или радиоактивный йод.
Аритмия
Тиреоидные гормоны стимулируют проведение сигналов в большей степени в синоатриальном узле, побуждают его клетки к частой генерации импульса. У больных тиреотоксикозом обнаруживают:
- синусовую тахикардию;
- наджелудочковые внеочередные сокращения (экстрасистолы);
- мерцательную аритмию;
- желудочковые нарушения ритма (редко).
При постоянном воздействии избытка тироксина наступает слабость синусового узла и появление аномальных очагов в миокарде, которые становятся основными водителями ритма. При адекватном лечении синусовые сокращения восстанавливаются.
Если несмотря на предпринятое лечение бета-адреноблокаторами и тиреостатиками аритмия сохраняется, то это является признаком далеко зашедших изменений миокарда. После достижения нормальной концентрации гормонов (эутиреоз) применяется медикаментозная или электроимпульсная нормализация ритма (кардиоверсия).
Боли в сердце
Появление дискомфортных или болезненных ощущений в области сердца нередко является одним из самых первых признаков заболеваний щитовидной железы. При тиреотоксикозе это связно с тем, что из-за частого сердечного ритма нарушается фаза расслабления миокарда.
Так как в диастолу происходит заполнение коронарных сосудов кровью, а она при тахикардии короткая, то возникает недостаточность питания клеток. Из-за стимулирующего действия тироксина кардиомиоциты требуют больше кислорода, а резерв для его повышенного поступления отсутствует. В сердечной мышце обнаруживаются признаки ишемии, что проявляется болью.
Смотрите на видео о болях в сердце:
Гипотиреоз также приводит к нарушению венечного кровообращения, но это действие проявляется на фоне атеросклеротических изменений.
Дефицит тиреоидных гормонов изменяет соотношение липопротеинов, снижает защитные (высокой плотности) и повышает «плохой» холестерин (низкой и очень низкой плотности, триглицериды).
В результате формируются холестериновые бляшки, которые ограничивают питание миокарда.
Увеличенное сердце
Синдром кардиомегалии (большое сердце) обнаруживается при длительном нарушении функции щитовидной железы – гипер- и гипотиреозе. В первом случае причиной является гипертрофия миокарда как реакция на усиленную стимуляцию сокращений, а на более поздних стадиях отмечается расширение камер (дилатация) на фоне ослабления мышцы, нарастания дистрофических процессов.
Сердечная недостаточность в таких случаях бывает ранним симптомом нарушений гормонального баланса. При токсической аденоме одышка, тахикардия и кардиомегалия выходят на первый план, когда еще типичные для тиреотоксикоза глазные симптомы и повышенная возбудимость нервной системы отсутствуют.
При недостаточной функции железы типично увеличение сердца, редкий пульс, повышение диастолического показателя давления, застой жидкости в легких и печени. Часто к ним присоединяется выпот в околосердечную сумку. В редких случаях появляется гипертрофия в области аортального клапана, затрудняющая выброс крови из левого желудочка.
При тяжелом и нелеченном гипотиреозе сердце на рентгенограмме выглядит как бы распластанном на диафрагмальной поверхности, его дуги сглажены.
Рекомендуем прочитать статью о симптомах и лечении гипотиреоза. Из нее вы узнаете о причинах появления, симптомах гипотиреоза у мужчин и женщин, а также о диагностике, лечении болезни и профилактике.
А здесь подробнее о гормоне адреналин.
Нарушения работы щитовидной железы проявляются изменениями сердечной деятельности. При гипертиреозе из-за прямого влияния гормонов ускоряется ритм, проводимость, возрастает возбудимость и сила сокращений. Это приводит к кардиомиопатия, аритмии, сердечной недостаточности, боли в сердце и увеличению его размеров.
С течением времени развивается дистрофия миокарда и расширение камер. При гипотиреозе изменения связаны с нарушением липидного обмена и коронарным атеросклерозом, а также задержкой жидкости и недостаточным уровнем обмена, ослабляющим сердечную мышцу.
Источник: https://endokrinolog.online/shhitovidnaja-zheleza-i-serdce/
Нет желания менять жизнь к лучшему – ищите гипотиреоз! — cardio.today — Информационный проект о сердце и сосудах

Снижение функции щитовидной железы замедляет обмен веществ в организме, снижает мотивацию и лишает энергии. В ответ тело набирает лишний вес, движения и речь становятся замедленными, а на элементарный отдых с семьей на даче просто не хватает сил.
Cardio.today уже рассказывал об опасности для сердца увеличенной щитовидки. Теперь поговорим о влиянии на сердечно-сосудистую систему дефицита гормонов щитовидной железы.
Щитовидка – генератор энергии
В норме щитовидная железа отвечает за процессы обмена веществ, теплообмен, расход жиров, белков и углеводов, то есть представляет собой настоящий генератор энергии.
Кроме того, щитовидка ответственна за выделение из организма калия и воды, функционирование половых и молочных желез, надпочечников и даже стимуляцию центральной нервной системы.
Почему возникает дефицит гормонов щитовидной железы
Гипотиреоз («hypo» с лат. – меньше нормы) — результат нарушения функции щитовидной железы из-за длительного стойкого дефицита либо недостаточного действия ее гормонов.
См. также: Жир из сена. Умный гипоталамус
В редких случаях недостаток гормонов наследуется по причине мутации гена, который ответственен за формирование щитовидной железы. Такие дети резко отстают в развитии от сверстников, имеют аномалии строения костей, суставов и внутренних органов.
Чаще дефицит гормонов приобретаем.Запускают его мощные факторы, воздействующие на щитовидку: удаление ее частей, разрушение их радиацией (лечение химиопрепаратами, облучение органов шеи), травма, опухоль, прием некоторых лекарств (препаратов лития, бета-адреноблокаторов, гормонов коры надпочечников, витамин А в больших дозах) или стойкий дефицит йода в пище. Крайне редко патология возникает из-за «поломки» гипоталамуса – регулятора процессов высшей нервной деятельности.
Сонливость, прибавка веса, постоянные простуды – симптомы снижения работы щитовидки
Внешний вид и внутренний стержень таких людей кардинально меняется.
Желание полежать, подремать, отдышаться возникает после, во время и даже перед работой
Подниматься пешком даже на 3-й этаж становится в тягость.
Речь замедляется, слова педантично проговариваются, словно на зажеванной пленке аудиокассеты. В голосе, прежде звонком, слышится осиплость.
Зябкость и чувство холода чувствуются даже летом (из-за замедления обмена веществ).
Усталый мужчина. Фото с сайта odysseyonline-img.rbl.ms
Лицо округляется, ноги тяжелеют на глазах и наливаются к вечеру (отеки отличаются от сердечных своей неестественной рыхлостью и отсутствием ямки при надавливании). Вес растет, как на дрожжах, несмотря на отсутствие аппетита, а тело всё больше начинает напоминать переливающееся в стакане желе.
Как следствие снижения моторики мышц кишечника возникают запоры. Мышцы становятся дряблыми и слабыми. Волосы делаются ломкими, больше выпадают, кожа шелушится (особенно на локтях и стопах), ногти истончаются и быстро ломаются.
Желание украшать собой мир и дополнять свою вторую половину уходит.
Из-за снижения образования красных и белых кровяных телец падает уровень гемоглобина (кожа бледнеет и истончается, как папиросная бумага) и постоянно одолевают простуды (даже летом в жару).
Сердце увеличивается в объеме, сила и частота сердечных сокращений снижаются. А в «сумочке-контейнере», обволакивающей сердце (в полости перикарда), навязчиво собирается лишняя жидкость. Артериальное давление падает (впрочем, нередки случаи парадоксального его повышения).
Обращайте внимание на снижение жизненного тонуса и хроническую лень
Насколько быстро будут прогрессировать угрожающие симптомы, зависит от причины, вызвавшей гипотиреоз, и от резервных возможностей организма. Долгое время болезнь никак не проявляется именно благодаря резервным возможностям организма.
В легких случаях обращает на себя внимание медлительность движений, возрастающая задумчивость и снижение жизненного тонуса. Ваше окружение заметит, что привычную работу вы выполняете в 2 раза дольше, по дороге домой заходите во всевозможные магазины (просто поглазеть) и ужин готовите до позднего вечера.
При умеренных изменениях урежается пульс, кожа шелушится, сбивается режим сна и отдыха (сонливость днем и бессонница ночью), бытовая рутина начинает раздражать, однако желание сменить что-либо в привычном укладе жизни тоже не приходит.
По мере прогрессирования болезни отказывают почки и сердце, появляются отеки ног, одышка, нарушения сердечного ритма.
Инфаркт и инсульт при гипотиреозе развиваются быстрее
Если проигнорировать начальные симптомы заболевания, пустить их на самотек, грозные осложнения не заставят себя долго ждать. Виной тому раннее развитие атеросклероза (по вине «вредного» холестерина) и высокий риск инфаркта и инсульта. Добавим сюда снижение иммунитета вкупе с постоянными простудами, а также отсутствие интереса к противоположному полу.
Вырисовывается эдакий пассивный толстячок, заплывший жирком, отечный, постоянно утирающий нос рукавом, который божится, будто ничего не ест
А есть лишнего, оказывается, и не надо! Уклад жизни и прогноз определяет щитовидная железа.
Выявить гипотиреоз и его осложнения помогают рассказ пациента и анализы крови
Доказать наличие болезни несложно, если предоставить доктору четкую и конкретную информацию без лишней воды. Жалуйтесь на навязчивые проблемы со здоровьем (ломкие ногти; нет аппетита, а вес растет; сил, несмотря на отпуск, поубавилось; давление и пульс упали, хотя раньше были частыми).
Вспоминайте, находили ли какие изменения при прежних УЗИ щитовидной железы.
Сдайте анализ крови на гормоны (ТТГ, свободный Т4, антиТПО) и холестериновый профиль.
В случае перенесенной ранее операции позаботьтесь о выписке эпикриза из больницы с заключением эндокринолога и записью о лечении.Акцентируйте внимание на риске развития сердечных болезней: допустим, холестерин раньше был нормальным, а теперь вырос, появились боли в сердце и изменения на ЭКГ.
Гормоны щитовидной железы можно принимать в таблетках
Лечить гипотиреоз нужно как можно раньше во избежание опасных осложнений.
Основной вид лекарственных препаратов – химически созданные гормоны щитовидной железы.
Принимают их неопределенно долго, подбирая дозу по самочувствию, гормонам крови, частоте пульса и ЭКГ
В помощь сердцу назначают лекарства, улучшающие питание сердечной мышцы, и витамины.
Как меняется питание
В рацион питания добавляют морепродукты и йодированную соль, салаты из овощей и свежей зелени, каши (гречневую, пшенную), орехи.
Салат из свежих овощей. Фото с сайта the-challenger.ru
Накладывают табу на сдобную выпечку, торты, пирожные, жареные, жирные блюда, крепкий чай или кофе.
Распознать болезнь, пока она не вызвала необратимые изменения, и начать прием таблеток желательно как можно раньше.
Вовремя начатое лечение уже в первые 1-2 недели вызывает обратное развитие симптомов
Не списывайте постоянную сонливость и безынициативность на природную лень и плохую погоду. Нет желания менять жизнь к лучшему – ищите гипотиреоз!
См. также:
Увеличенная щитовидка изнашивает сердце
Грипп и сердце
Опасные для жизни антибиотики. Убивая микробы, молитесь о сердце
Почему после простуды возникает миокардит
Главное фото статьи с сайта dropi.ru
Источник: https://cardio.today/self-control/tests/hypothyroidism/
Экстрасистолия: 6 групп причин, основные симптомы, особенности лечения
https://pixabay.com/illustrations/heart-curve-crack-ecg-health-66892/
Что же такое экстрасистолы в сердце? У здорового человека сердце сокращается ритмично. Импульсы генерирует водитель ритма – синусовый узел.
Электрические сигналы распространяются сверху вниз к желудочкам. Но иногда, в силу определенных причин, эта система претерпевает изменения.
Внизу в желудочках возникает внеочередной электрический импульс, и сердечная мышца сокращается раньше срока.
Это экстрасистола, после нее небольшая пауза, а затем сердце снова начинает биться ритмично. Главный смысл сокращения сердца – это выброс крови.
Экстрасистолы возникают во время диастолы, когда сердце отдыхает и заполняется кровью.
Итак, сердце не успевает заполниться достаточным количеством крови, соответственно крови выбрасывается мало, вследствие чего ко всем органам и тканям поступает меньше крови.
https://pixabay.com/illustrations/heart-care-medical-care-heart-1040227/
Основные причины экстрасистолии
Нужно разобраться, какая причина экстрасистолии? Мы должны понимать, что экстрасистолия – это вторичное заболевание, симптом какой-то проблемы. Необходимо найти причину и ее устранение приведет к успеху в лечении экстрасистолии. Этиология экстрасистолии:
- Идиопатическая форма (20%) — при невозможности найти явную причину экстрасистолии. Обычно под этой формой скрываются перенесённые миокардиты.
- Нарушение электролитного баланса.
- Патология сердечно-сосудистой системы:
- Патология внутренних органов:
- проблемы с позвоночником,
- патология желудочно-кишечного тракта,
- онкологические заболевания,
- эндокринные заболевания,
- анемия.
- Острая и хроническая интоксикация.
- Приём лекарственных препаратов.
https://pixabay.com/photos/woman-person-desktop-work-aerial-3187087/
Выделяют экстрасистолию желудочковую, предсердную (наджелудочковую) и экстрасистолию из атриовентрикулярного соединения.
Экстрасистолы бывают единичные, парные и залповые. По ритмичности экстрасистолы делятся на периодические (бигимения, тригимения) и непериодические.
По количеству очагов – монотопная и политопная. Классификация по Лауну, основанная на количественных характеристиках экстрасистол, довольно популярна в России. Но хочу подчеркнуть, что ее можно использовать только по отношению к больным, перенесшим инфаркт миокарда.
Надо бояться не количества экстрасистол, а их качества.
Дело в том, что у человека может быть 20-30 тысяч экстрасистол, но абсолютно безопасных, и 10 экстрасистол, но с плохими характеристиками. А вот классификация Биггера, предложенная еще в 1984 году, довольно актуальна и сегодня.
Вот какие разновидности аритмий он предлагает:
- прогностически безопасные аритмии (функциональные) – редкие, одиночные экстрасистолы с хорошими характеристиками, эффективно лечатся и быстро проходят;
- потенциально опасные аритмии – это огромное количество экстрасистол, безопасные по своим характеристикам. Но они могут в дальнейшем привести к неприятным последствиям;
- прогностически опасные для жизни аритмии («злокачественные») — это аритмии у тех, у кого уже есть ишемическая болезнь сердца, в прошлом были тахикардии, переносили клиническую смерть, неясные потери сознания. Либо сниженная фракция выброса, расширение полостей сердца и значимая брадикардия.
Многие люди экстрасистолию никак не ощущают, то есть она может протекать бессимптомно. В таком случае она впервые выявляется на электрокардиограмме. У некоторых людей экстрасистолия все же проявляется. Что же беспокоит больного при экстрасистолии?
Это перебои, единичные или частые паузы в работе сердца, приступы учащенного неритмичного сердцебиения, чувство «удара кулаком в грудь». Когда экстрасистолы возникают ночью, то человек, соответственно, плохо спит, тревожится. Все это сопровождается иногда одышкой, головокружением, слабостью, болями в области сердца различного характера.
Аускультация сердца
Во время общего осмотра у больного никаких особых изменений нет. При аускультации сердца выслушивается обычный правильный ритм и на фоне этого преждевременное сокращение. Это и есть экстрасистола. Для нее характерны громкий I тон и ослабленный II тон. Необходимо пальпаторное исследование пульса. Для экстрасистолии характерна неритмичность и дефицит пульса.
Чтобы поставить диагноз экстрасистолии, достаточно пройти электрокардиографию и холтеровское мониторирование ЭКГ. При исследовании электрокардиограммы больного можно определить наличие экстрасистолии, ее локализацию, морфологию, плотность и ритмичность.
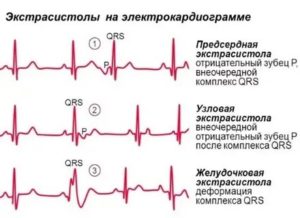
Характерные признаки экстрасистол на ЭКГ:
- предсердные: измененный зубец P, нормальный желудочковый комплекс QRS;
- желудочковые: комплекс QRS расширен и изменен;
- экстрасистолы из атриовентрикулярного соединения: нормальный комплекс QRS, зубец P отсутствует или появляется после комплекса QRS в измененном виде.
Холтер
Холтеровское мониторирование проводится в течение 24 или 48 часов и предоставляет более детальный анализ экстрасистол.
Определяет их количество в течение суток, вид, связь с различными факторами и в какое время суток преимущественно они возникают. Дополнительно рекомендуются эхокардиография, нагрузочные тесты.
Эхокардиография выявляет органическую патологию сердца у человека. Нагрузочные тесты проводят для исключения ишемической патологии сердца.В более редких случаях рекомендуется МРТ сердца, когда неясна причина возникновения либо есть подозрение на наследственный характер экстрасистол. Электрофизиологическое исследование сердца проводят в отдельных ситуациях, когда уже имеется ишемическая болезнь сердца и неблагоприятные эхокардиографические признаки.
https://pixabay.com/photos/ambulance-emergency-medic-health-3592155/
Лечение экстрасистолии
При выявлении экстрасистол не нужно заниматься самолечением. В первую очередь нужно выяснить причину. Во время опроса выясняется, какие заболевания есть у больного, наследственность, наличие заболеваний сердца.
Если экстрасистолию можно не лечить, то желательно ее не лечить.
Выбор терапии экстрасистол зависит от того, на каком сердце они возникли. Если у человека нет органической патологии сердца, это один случай. Если экстрасистолы возникли на фоне заболеваний сердца, подход совсем другой.
Поэтому самой главное – нужно определить есть заболевания сердца или нет. Что же такое органическая патология сердца? Это перенесенный инфаркт миокарда, низкая фракция выброса, клапанная патология сердца.
Еще при лечении экстрасистолии нужно учитывать вид экстрасистол (желудочковая или наджелудочковая).
Рекомендации академика А. Ревишвили
Вот какие подходы к лечению предлагает знаменитый академик А. Ревишвили:
- считается опасным и необходима терапия при экстрасистолии более 20000/сутки и если имеются болезни сердца;
- не требуется лечение при экстрасистолии меньше 20000/сутки и человек их не чувствует;
- требуется лечение при наличии 100 экстрасистол в сутки. Человек каждую их них чувствует как «удар в грудь».
- также лечение не требуется при обнаружении 200 экстрасистол в сутки и когда нет заболеваний сердца.
Лечение экстрасистолии у пациентов без сердечно-сосудистой патологии
Итак, рассмотрим лечение экстрасистол у человека без патологии сердца. Большинство таких экстрасистол являются безопасными. При функциональных экстрасистолах важно лечение основного заболевания.
Рекомендованы наблюдение у врача и контроль за экстрасистолами с помощью эхокардиографического исследования два раза в год. Можно использовать седативные средства. При выраженных симптомах назначаются антиаритмические препараты.
Это в основном 2 класса антиаритмических препаратов — бета-адреноблокаторы и препараты Iс класса (Пропафенон, Аллапинин). Основная роль бета-адреноблокаторов – это их влияние на характеристики экстрасистол, но они не устраняют симптомы заболевания.
А препараты Iс класса уменьшают количество экстрасистол.
Лечение экстрасистолии на фоне заболеваний сердца
Если же экстрасистола связана с заболеваниями сердца, то используются препараты калия, магния, метаболические средства (омега-3 ПНЖК).
Из антиаритмических препаратов для лечения желудочковых экстрасистол используются бета-адреноблокаторы (Метопролол, Бисопролол) в сочетании с Амиодароном. Амиодарон может быть рекомендован для устранения симптомов аритмии.
Нужно помнить, что больным после инфаркта миокарда нельзя принимать препараты Iс класса.
Антагонисты кальция (Верапамил, Дилтиазем) применяются преимущественно при наджелудочковых нарушениях ритма. Также при наджелудочковой экстрасистолии эффективны бета-адреноблокаторы и препараты I класса (Аллапинин, Пропафенон). Если у больного имеется брадикардия, то нужно осторожно подбирать дозы препаратов.
Хирургическое лечение
Если лечение лекарственными средствами не помогает, то ставится вопрос о хирургическом лечении. Это так называемая радиочастотная абляция эктопических участков. На поздних стадиях болезни необходима трансплантация сердца.
https://pixabay.com/illustrations/pill-capsule-medicine-medical-1884775/
Осложнения экстрасистолии
- Фибрилляция предсердий;
- желудочковая тахикардия;
- сердечная недостаточность;
- угроза внезапной смерти.
Прогноз
Прогноз при функциональных экстрасистолах благоприятный. Злокачественные экстрасистолы при неправильном и несвоевременном подходе к лечению могут привести к серьезным осложнениям и внезапной смерти.
Профилактика
Основой профилактики всех заболеваний является здоровый образ жизни.
Это — правильное сбалансированное питание, обогащенное калием, магнием; отказ от вредных привычек (курения, распития алкогольных напитков), крепкого чая, умение бороться со стрессом.
Полезны регулярные физические нагрузки умеренной активности, прогулки на свежем воздухе. Также необходим контроль над содержанием сахара и холестерина в крови.
https://pixabay.com/photos/a-change-in-lifestyle-banana-diet-1430599/
Заключение
Относитесь к своему сердцу бережно. Не занимайтесь самолечением. Любые нарушения ритма требуют индивидуального подхода. Только врач сможет выяснить причину экстрасистолии и определить то лечение, какое нужно именно вам. Чем раньше начато лечение, тем лучше прогноз заболевания.
Литература
- Беленков Ю. Н., Оганов Р. Н. Кардиология. Национальное руководство.//М., 2012 – 569 с.
- Белялов Ф. И. Аритмии сердца.// Иркутск, 2014 – 182 с.
- Струтынский А. В.
Электрокардиограмма: анализ и интерпретация//М., 2012- с.100.
- Киякбаев Г. К. Аритмии сердца. Основы электрофизиологии, диагностика, лечение и современные рекомендации.//М., 2014 – с. 99.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(2 5,00 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
Вам будет интересно
Источник: https://UstamiVrachey.ru/kardiologiya/ekstrasistoliya
