Подапоневротическая гематома на голове
Лечение гематомы на голове у новорожденного
Рождение ребенка физиологический процесс. При благоприятном течении беременности, родов рождается здоровый малыш.
В ряде случаев на эти процессы действует множество факторов, в результате чего у новорожденного обнаруживают гематому в области головки:
- Маловодие (количество околоплодных вод меньше, чем это необходимо),
- Крупновесный плод (актуально при наличии сахарного диабета у матери),
- Стремительные роды ситуация, когда первый период протекает крайне быстро,
- Затяжной характер родовой деятельности, ее слабость,
- Малые размеры таза (разные формы узкого таза).
Также при родах может произойти перелом ключицы у новорожденного.
Гематома на голове у новорожденного
Гематомой у ребенка на голове при родах называют скопление крови. Субапоневротическое (под апоневрозом, мощной сухожильной структурой на голове) кровоизлияние относится к родовой травме. Гематома на голове при рождении возникает при клинически узком тазе несоразмерности размеров головки плода размерам между костными структурами таза.
Родовую гематому на голове у новорожденного необходимо лечить под присмотром врача.
Причиной могут быть экзостозы «костные выросты» в результате различных заболеваний, стремительно текущие роды.
При этом голова новорожденного увеличена в своих размерах, деформирована из-за припухлости немалого диаметра в затылочной и теменной области.
Черепно-мозговая грыжа порок развития, при котором через дефект в костной основе черепа проникают оболочки мозга (менингоцеле), содержимое желудочков головного мозга (энцефалоцеле) или серое и белое вещество собственно мозга (самый тяжелый вариант, энцефалоцистоцеле).
Кроме мозговой грыжи и подапоневротической гематомы у новорожденного на голове могут обнаружиться родовая опухоль, кефалогематома, гематома после падения.
Отличия родовой опухоли от гематомы
В затылочно-теменной области часто во время родов и сразу после них у младенца можно диагностировать родовую опухоль. Это образование не является гематомой, однако очень на него похоже.
Тестообразная консистенция, буроватый оттенок кожи, припухлость, на фоне которой точечные вкрапления вишневого цвета или пятна типичные характеристики родовой опухоли.
Перечислим ее особенности, отличающие от других гематом:
- Возникает во время родов, в безводный период (когда отошли околоплодные воды),
- Деформирует череп,
- Не пульсирует,
- Нет костных дефектов,
- Самостоятельно рассасывается за 2-4 дня,
- Локализовано в различных областях головы,
- Пересекает швы, нет четких границ.
Кефалогематома на голове у новорожденного
Еще одним часто встречаемым последствием родового травматизма является формирование поднадкостничного скопления крови.
В этом случае несвернувшаяся кровь (у новорожденных не хватает собственных свертывающих факторов) скапливается между надкостницей (соединительнотканной структурой, покрывающей кость и питающей ее) и подлежащей костью черепа.
Наиболее часто встречаемая локализация кефалогематомы теменная область. Реже затылочные, лобные, височные кефалогематомы.
Механизм возникновения сводится к смещению при процессе прохождения головки рождающегося плода по родовому каналу (утробе матери, ее костным тазовым структурам) кожи и надкостницы костей черепа.
Эти структуры, отслаиваясь друг от друга, нарушают целостность сосудов. Кровь заполняет пространство, и возникает гематома.
Среди причин развития этой патологии чаще можно встретить следующие нарушения нормального хода беременности и родов:
- Перенашивание беременности (малоконфигурируемые кости черепа как результат их уплотнения),
- Затяжное или стремительное течение процесса родов,
- Малые размеры таза, их несоразмерность по отношению к размерам предлежащей части плода,
- Применение акушерских щипцов,
- Крупные размеры плода, в том числе как результат диабетической фетопатии,
- Водянка головного мозга,
- Ягодичное, ножное, лицевое предлежание плода.
Внешне проявление кефалогематомы можно обнаружить после того, как исчезнут признаки родовой опухоли, то есть через 3 суток в среднем. Этот вид кровоизлияния представляет собой пальпируемое, заполненное кровью образование.
Оно увеличивается в размерах, ведь свертывающих факторов у новорожденного еще мало. Надкостница плотно сращена с костью в тех участках, где находятся швы. На всем остальном протяжении эти структуры соединены рыхло, поэтому эти гематомы имеют четкие контуры, швы не пересекающие.
Лечение кефалогематом небольших размеров не требует оперативного лечения: назначения препаратов витамина К, кальция глюконата будет достаточным. В ситуациях, когда гематома осложняется наличием гноя, необходимо выполнить разрез, удалить скопившуюся кровь, гнойные сгустки.
Необходимо дренирование и перевязка с использованием антибиотиков и антисептических средств.При больших размерах гематома подвергается пунктированию с ликвидацией скопившейся крови.
Гематома на голове у ребенка после падения
Кровоизлияние после травмы в течение первых месяцев, лет жизни возникает очень часто. Любое падение, удар о находящийся рядом предмет может повлечь излитие и скопление крови в мягких тканях головы.
Учитывая, что костные структуры еще очень непрочны, швы, соединяющие кости черепа также несовершенны, травма может повлечь за собой кроме развития гематомы перелом костей черепа, сотрясение мозга, менингоцеле.
Следует после любой травмоопасной ситуации самостоятельно осмотреть голову ребенка.
Если формируется отек, припухлость, которые увеличиваются в размерах, а тем более если кожа над ними становится теплее, нужно вызывать доктора. Иначе можно упустить тяжелые осложения значит подвергнуть младенца большому риску.
На какие неспецифические симптомы следует также заострить свое внимание после травмы:
- Ребенок теряет сознание,
- Нарушение темпа двигательных реакций заторможенность или же беспокойное поведение,
- Сонливость,
- Младенец срыгивает принятое молоко.
Гематома на голове у новорожденного после падения требует осмотра врача и правильного лечения
Последствия гематом
Сами по себе гематомы у младенца на голове опасны развитием дефицита гемоглобина анемией. Также при скоплении крови увеличивается образование билирубина, грозящего появлением желтухи. При своевременном лечении и желтушка, и анемия проходят бесследно.
Возможные опасные последствия гематомы на голове у новорожденного: инфицирование и нагноение скопившейся несвернувшейся крови.
Любое воспаление требует вмешательства защитных сил организма, а иммунитет у младенцев еще не сформирован в требуемой мере. Поэтому есть опасность распространения процесса, что лечить крайне сложно.
Давление на мозговые структуры, на желудочки мозга чревато их гипоксией. В условиях быстрого развития нервных клеток недостаток кислорода при гипоксии может вызвать запаздывание развития психических процессов.
Подробнее про лечение гематом на голове, в том числе у детей, здесь.
Источник: http://MedTelo.ru/travmy/lechenie-gematomy-na-golove-u-novorozhdennogo.html
Узи гематомы на голове (лекция на диагностере) — диагностер

Статья находится в разработке.
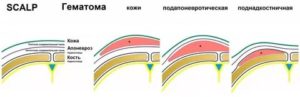
Мягкие ткани головы содержат несколько слоев — кожа (skin), слой плотной соединительной ткани (textus cormectivus), апоневроз (aponeurosis), слой неплотной соединительной ткани (loose connectiv tissue) и надкостница (pericranium). Начальные буквы названий слоев дают аббревиатуру мягких тканей головы — «SCALP». Первые три слоя скальпа плотно приращены друг к другу, а надкостница к наружной поверхности кости.
Гематома скальпа — ограниченное внечерепное скопление крови, возникающее обычно сразу после травмы. В зависимости от местоположения внутри слоев кожи головы различают гематомы кожи головы, подапоневротические и поднадкостничные гематомы. Гематома на голове может может появиться после ушиба, у новорожденных — следствие родовой травмы.
Гематомы кожи головы представляет собой геморрагический отек участка кожи головы, наблюдаются чаще у новорожденных и возникают в результате ущемления сегмента головы плода в родовом канале (caput saccedaneum, отечная голова) или вакуумной экстракции. Локализация — свод головы. Отек проходит самостоятельно через несколько дней.
Подапоневротическая гематома — это скопление крови в пространстве между апоневрозом и надкостницей, часто встречаются после переломов или даже травм средней тяжести. Пациенты замечают мягкое флуктуиирующее скопление, которое не ограничивается костными швами.
Преимущественная их локализацией в лобно-теменной области. Даже если гематома очень большая показана наблюдение. Введение иглы или дренирование разрезом может привести к инфицированию. Наибольшая опасность этих гематом связана с синдромом острой кровопотери у младенцев.
При обширных гематомах дети госпитализируются.
Рисунок. Мальчик в возрасте 2-х дней, на голове разлитая опухоль, мягкой консистенции, гиперемия кожи, в анамнезе долгие роды. На УЗИ внутри скальпа сбор жидкости, пересекающей шов. Заключение: Эхо-признаки подапоневротической гематомы головы.
Рисунок. Девочка в возрасте 14 дней с опухолью над правой и левой теменными костями после родовой травмы. На УЗИ два анэхогенных очага в подапоневротическом пространстве правой и левой теменной области, кровоток в пределах поражения не определяется. Заключение: Подапоневротическая гематома.
Поднадкостничная гематома, или кефалогематома, — скопление крови между надкостницей и костью. Кефалогематома — это самая частая родовая травма, реже образуется в месте трещин костей черепа. С учетом места возникновения различают теменную (наиболее характерная), лобную, затылочную (менее распространенные) и височную (крайне редкая) кефалогематомы.
Признаки кефалогематомы — безболезненное флюктуирующее образование мягкой или упругой консистенции, с четкими краями, не выходящими за границы одной из костей черепа.Это объясняется тем, что у младенцев между костями черепа (в области швов) надкостница очень плотно приращена к твердой мозговой оболочке и потенциальное поднадкостничное пространство четко ограничено черепными швами, окружающими кость.
При небольшом диаметре (до 3 см) кровоизлияние обычно без лечения уменьшается на 7-9 сутки и полностью исчезает спустя 5-8 недель.
Редко по периферии кефалогематомы формируется узкая пластинка петрификации — этап «яичной скорлупы», в дальнейшем гематома кальцифицируется, возникает некоторая ассиметрия головы.
Большие кефалогематомы (свыше 8 см), необходимо пунктировать для аспирации содержимого – самостоятельно они не рассасываются.
Рисунок. Девочка в возрасте 1-го месяца с опухолью над правой теменной костью, в анамнезе вакуумная экстракция. На УЗИ поднадкостничное скопление жидкости в пределах правой теменной кости в сравнении с нормальным строением скальпа слева. Двусторонние костные выступы на теменных костях, которые связаны с оссифицированием кефалогематом.
Необходимо учитывать, что у 10-25% детей с кефалогематомой обнаруживают переломы черепа, которые могут сопровождаться как экстра, так и интракраниалъным кровотечением, формируя «поднадкостнично-эпидуральную гематому». Поэтому детям с поднадкостничной гематомой целесообразно провести УС с оценкой внутричерепного состояния и целостности костей черепа в области гематомы.
Рисунок. Девочка в возрасте 5-ти недель с рождения опухоль над теменной костью, в анамнезе вакуумная экстракция.
На УЗИ определяется кожа (звездочку), прерывистость коркового слоя кости — ступенчатая кортикальная деформация (треугольник), а так же организованная гематома (стрелка).
Диагноз был подтвержден рентгеном — над верхним краем кефалогематомы симптом «яичной скорлупы». Заключение: Кальцинированная кефалогематома.
Рисунок. Мальчик в возрасте 7 дней с опухолью над правой теменной областью справа после родовой травмы. На УЗИ гипоэхогенный подапоневротическое скопление жидкости толщиной 3 мм, связанное с переломом кости и небольшой поднадкостничной гематомой (красная стрелка).
В подапоневротическом или поднадкостничном пространствах может скапливаться не только кровь, но и ЦСЖ. В этих случаях припухлость не имеет синюшного цвета и появляется не сразу после травмы (как гематома), а обычно спустя 1—3 суток.Это экстракраниальные гигромы, и их наличие указывает на более серьезную травму, сопровождающуюся не только повреждением скальпа и/или кости черепа, но и разрывом твердой и арахноидальной оболочек мозга с истечением ликвора в мягкие ткани головы.
Такие дети подлежат госпитализации, обследованию с целью уточнения состояния костей черепа и исключения внутричерепных оболочечных скоплений. В большинстве наблюдений эктракраниальные ликворные скопления исчезают самостоятельно в течение 1—2 недель. В редких случаях необходимо тугое бинтование головы.
Наличие линейного перелома с экстракраниальной гигромой требует повторного проведения УС-краниографии для исключения растущего перелома.
Рисунок. Мальчик в возрасте 5-ти недель с опухолью на затылке.
На УЗИ в падапоневротическом пространстве определяется гипоэхогенное образование, неоднородное за счет гиперэхогенных фиброзных структур, с четким и ровным контуром, гипоэхогенный туннель проходит внутрь черепа, размер 12*16 мм.
На МРТ кистозное образование в подапоневротическом пространстве сообщается с задней межполушарной кистой, которая проходит вдоль персистент синуса фальциформис. Заключение: Цефалоцеле.
Инфантильная гемангиома головы на УЗИ
Инфантильная гемангиома — наиболее распространенная сосудистая опухоль детства. Отсутствует при рождении, становится видной в первые недели жизни. Кожа — наиболее пораженный орган, чаще в области головы и шеи (60%) и туловища (25%). На УЗИ гипо- или гиперэхогенное образование четко отграниченное, кровоток заметно усилен.
Рисунок. Девочка в возрасте 1 месяца с шишкой на волосистой части головы, лобная кость справа. На УЗИ гиперэхогенный, гиперваскулярный узел в пределах скальпа, размером 2,2*2,0*0,5 см.
Рисунок. Девочка в возрасте 4-х месяцев с шишкой в надглазничной области слева. На УЗИ хорошо отграниченный гипоэхогенный гиперваскулярный подкожный узел, размер 1,7*1,5*0,5 см без костного поражения.
Эпидермальная киста головы УЗИ
Эпидермоидная киста — отказ от полного отделения эктодермальной поверхности (3-5 недель беременности).
Менее 5% головных поражений, слабое пристрастие для мужчин и большинства пациентов, присутствующих в первые четыре десятилетия. Три типа: эпидермоидный, дермоидный и тератоидный.
Обычно одноглазные, с медленным ростом. На УЗИ гипоэхогенное кистозное поражение с четко определенными пределами.
Рисунок. Мальчик в возрасте 10-ти месяца, на волосистой части головы пальпируется небольшое образование.
На УЗИ хорошо ограниченный подкожный узел с твердыми и кистозными компонентами, кровоток не определяется.При МРТ определяется экстракраниальное кистозное образование в средней линии на теменной области вблизи брегматического родничка, напоминающее эпидермоидную кисту без жирового компонента.
Липома головы на УЗИ
Липомы — доброкачественные опухоли, состоящие из зрелых адипоцитов. Они являются наиболее распространенной опухолью мягких тканей, наблюдаемой у ~ 2% населения.
Как правило, липомы подкожно расположены и присутствуют во взрослом возрасте как мягкая безболезненная масса. Они, вероятно, присутствуют в течение многих лет и могут изменять размер с изменением веса.
Доброкачественные липомы представляют собой ограниченные мягкие массы, обычно инкапсулированные и состоящие почти полностью из жира.
Часто присутствует небольшое количество неадипозных компонентов, представляющих собой волокнистые перегородки, участки некроза жира, кровеносные сосуды и расположенные между ними мышечные волокна. Любые неадипозные компоненты должны быть тщательно оценены, чтобы исключить более агрессивный компонент.
На УЗИ липома гипер- (20-52%), изо- (28-60%) и гипоэхогенные (20%) образования, капсула трудно отделима от окружающих тканей, без акустической тени, возможен минимальный внутренний кровоток. Эхоструктура неоднородная — линейные и/или точечные гиперэхогенные включения.
Рисунок. Пациент с опухолью волосистой части головы в течение 8 лет. На УЗИ в мягких тканях кожи головы гипоэхогенный очаг, неоднородной эхо-структуры за счет линейных структур, яйцевидной формы с четким и ровным контуром, размер 38*35*2 мм,внутренний кровоток не определяется, рядом проходит небольшого калибра вены.
Пиломатрикома головы на УЗИ
Пиломатрикома — редкая опухоль, которая возникает из волосяного фолликула. В 40% случаев начало заболевания происходит в первом десятилетии жизни, 60% — в возрасте до двадцати лет.
Он представляет собой мобильную, каменистой консистенции, покрытую нормальной кожей, без повторения после удаления. Расположен в основном на лице, шее и верхних конечностях.
На УЗИ гиперэхогенный узел, хорошо демаркационный, расположенный в подкожной клетчатке, с соответствующими кальцификациями.
Рисунок. 7-летний мужчина-пациент с головными пальпируемыми конкрециями с жесткой консистенцией на коже головы лобной области.На УЗИ два твердых, кальцинированных и четко определенных узелков, подкожных с дискретным потоком периферической крови в цветном доплеровском, размером 2,4*2,0*1,6 см и 1,5*1,0*0,4 см, расположенных в области головы лобной области. Заключение по результатам гистологии: Пиломатрикома.
Эозинофильная гранулема головы на УЗИ
Рисунок. Девочка 3-х лет с плотной шишкой на голове, которая появилась 3 недели назад.
На УЗИ плотное остеолитическое образование с неровными границами, пролабирует в подапоневротическое пространство и в полость черепа, кровоток не определяется. На рентгене — остеолитическое образование с неровными границами в левой теменной области.
На КТ видно, что образование нарушает наружный и внутренний кортикальный слой кости и пролабирует в подапоневротическое пространство и в полость черепа.
Миязис на УЗИ
Миязис — различные двухкрылые используют человека и животных для развития личинок. В Латинской Америке наиболее распространенной причиной является Dermatobia hominis. На УЗИ гиперэхический узел, представляющий личинки, окруженные гипоэхогенным ореолом (полости), с последующим акустическим затенением, при ЦДК можно видеть поток жидкости внутри личинок.
Рисунок. Девочка с конкрециями волосистой части головы. На УЗИ небольшие твердые конкреции в скальпе, четко определенные, с гиперэхогенным центром и гипоэхогенным периферическим ободком гало, задним акустическим затенением, центральным кровотоком.
Берегите себя, Ваш Диагностер!
Источник: http://diagnoster.ru/uzi/lektsii/uzi-gematomyi-na-golove/
Что опасней субдуральная или эпидуральная гематома головы?

Травма головы это всегда опасно, но наибольшую опасность для человека представляет субдуральная (наиболее распространенная) или эпидуральная гематома (диагностируемая в 1-2% случаев от общего количества травм). Опасность данных гематом заключается в сдавливании головного мозга, в результате чего могут возникнуть осложнения с психикой больного, а в особо критичных случаях возможен летальный итог.
Где скрывается опасность?
Как правило, при травме головы происходит сотрясение головного мозга, однако в случае разрыва венозных или артериальных сосудов могут развиться субдуральные и эпидуральные гематомы, отличающиеся друг от друга характером сдавливания головного мозга и локализацией.
В чем разница между субдурально и эпидуральной гематомой
Возникновение кровоподтека почти всегда связано с травмой головы, а характер ее получения может быть отличный, так субдуральная или эпидуральная гематома возникает вследствие:
Удар тупым предметом в область черепа, приводит к вдавливанию или перелому костей черепной коробки, в результате может произойти разрыв венозных или артериальных сосудов, что приведет к кровоизлиянию.
Удар головой в процессе падения с движущегося транспортного средства, выпадения из окна и тп, которое также сопровождается вдавливанием костей черепа приводит к аналогичным последствиям.
Субдуральная
Наиболее распространенная форма. Субдуральная гематома головного мозга характеризуется возможностью затрагивать несколько участков головного мозга, как правильно локализуется между паутинной оболочкой мозга и твердой. В большинстве процентов случаев возникает в результате разрыва венозных сосудов головы, в частности при разрыве мостиковых вен.
Мостиковые вены соединяют твердую мозговую оболочку с мягкой.
Классификация:
острая;
подострая;
хроническая.
Острая – возникает в первые несколько часов после травмы.
Подострая – проявляется через несколько дней (не позднее 2 недель).
Хроническая – дает о себе знать через несколько недель.
Субдуральная гематома на снимке
Если в случае с острым типом основной причиной является первичное кровоизлияние, то подострая субдуральная гематома или же хроническая могут возникать при вторичном кровоизлиянии.
Кроме того, существует опасность развития обратного кровоизлияния, которое представляет собой кровоподтек, образовавшийся на противоположной от места удара стороне.
Эпидуральная
Эпидуральная гематома возникает вследствие травмы головы, однако в данном случае происходит вдавливание костей черепа, что и объясняет локализацию кровоподтека. В отличие от субдуральной она практически всегда образовывается в месте удара, а не с противоположной стороны.
Помимо местной, эпидуральная гематома головного места может быть общей – то есть затрагивать несколько отделов мозга.
Классификация:
острая;
подострая.
Хронического течения данной болезни не отмечалось.
Как правило, гематома образуется вследствие кровотечения из средней менингеальной артерии (в большинстве случаев) или из передней решетчатой атерии, поэтому локализация отмечается в височной и лобной долях головного мозга. Кровь же скапливается между черепной коробкой и твердой мозговой оболочкой.
Средняя менингеальная артерия – самый крупный кровеносный сосуд, который отходит от верхнечелюстной артерииПередняя решетчатая артерия – одна из артерий глазного отдела
Данной гематоме подвержены чаще взрослые люди, так как у маленьких детей имеются особенности строения черепной коробки, которые физически не позволят произойти подобному кровоизлиянию.
Объем скапливающейся крови, в среднем составляет от 40 до 200 мл, диаметр, как правило – 7-8 мм.
Характерные симптомы
Субдуральные и эпидуральные гематомы имеют некоторое различие в симптомах проявления. Самое основное, это наличие и длительность, так называемого «светлого» периода после получения травмы.
При эпидуральной гематоме головного мозга присутствует такой период, после чего происходит постепенная либо мгновенная утрата сознания.
Субдуральная гематома головного мозга, в свою очередь характеризуется последовательно увеличивающейся головной болью и нарастанием беспокойности человека.
Расположение менингеальной артерии
Общие симптомы, свидетельствующие о наличии гематомы:
головокружение;
головная боль;
слабость;
потеря памяти (кратковременна либо долговременная);
рвота;
потеря сознания;
коматозное состояние;
повышение артериального давления;
возбужденное состояние.
Кроме того, для субдуральная гематома головного мозга характеризуется следующими признаками:
невнятная речь;
паралич;
ухудшение или потеря зрения;
судороги;
слабость в конечностях;
онемение.
К тому же эпидуральные гематомы, также имеют симптомы, характерные только для данного вида, например – расширение зрачка и опущение века, на той стороне, где диагностирована гематома. На противоположной стороне отмечается мышечная слабость или пирамидальная недостаточность.Пирамидальная недостаточность – нарушение пирамидальных клеток пятого слоя коры головного мозга. Проявляется в гипертонусе мышц, частичном или полном параличе частей тела, судорогами, снижении рефлекторной деятельности.
Пора определиться, что за гематома…
Так как эпидуральная гематома головного мозга возникает вследствие травмы головы, невозможно предсказать какой объем крови находится в гематоме, поэтому обязательно назначают рентгенографию головы.
Кроме того, для того чтобы определить какая именно гематома у человека назначают компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), так как по общеклиническим симптомам поставить верный диагноз нельзя.
При проведении КТ и МРТ исследований врачу будет ясна полная картина происходящего. Чаще, эпидуральные гематомы на снимке, полученной при КТ образуют двояковыгнутую линзу, притом как субдуральные – серп. Причем неважно какой вид – подострая субдуральная гематома или острая, в любом случае будет серп.
Слева эпидуральная, справа субдуральная
Кроме того, специалист назначает стандартный набор анализов:
общий анализ крови;
биохимический анализ крови;
анализ мочи.
К примеру, наличие пониженного содержания эритроцитов в крови больного – указывает на потерю крови, и чем их меньше, тем больше гематома.
Также, доктор обязан проверить сердцебиение больного и его давление, что поможет установить или опровергнуть наличие внутреннего кровотечения из артерии.
Кроме того, в качестве дополнительной диагностики может выступать офтальмоскопия, в процессе которой доктор анализирует глазное дно пациента и наличие там частичной атрофии зрительных нервов.
Без интенсивной терапии не обойтись…
Неважно, эпидуральная или субдуральная гематома для ее устранения показано хирургическое вмешательство.
Безоперационное лечение возможно, однако не всем оно показано. Кому назначают консервативное лечение:
Больным с гематомой менее 5 мм в диаметре, увеличение которых не отмечено.
Пациентам, пребывающим в коме, при условии, что объем гематомы не превышает 40 мм в диаметре.
Во всех остальных случаях – хирургическое вмешательство.
Консервативное лечение заключается в приеме больным следующих препаратов:
кровоостанавливающие;
мочегонные;
препараты, способствующие рассасыванию кровоподтека.
В случае ухудшения состояния больного, лечение прекращают и проводят операцию.
Операция по удалению кровоподтека в головном мозгу заключается в:
проведение трепанации черепа (вскрытии черепной коробки);
удаление (отсос) непосредственно гематомы;
поиск источника кровотечения;
купирование данного источника;
зашивание раны..
В крайне тяжелых случаях возможно удаление части головного мозга при проведении оперативного вмешательства.К сожалению, головной мозг имеет сложную структуру, и не всегда получается отыскать все источники кровотечения, поэтому возможно повторное кровоизлияние, а значит и повторная операция.
Успех проведенного вмешательства зависит от многих факторов, в том числе от остроты течения болезни, к примеру, хроническая гематома головного мозга имеет более благоприятные прогнозы, чем острая.
После оперативного вмешательства больному назначают поддерживающую терапию.
Что дальше?
Несомненно при таком серьезном недуге имеются последствия или осложнения, однако не всегда.
К примеру, при хроническом течении болезни и своевременном и правильном лечении последствий можно избежать вообще, но чем острее проходило заболевание, тем ярче будут последствия.
Так, для людей, перенесших данный недуг характерно:
судорожный синдром;
параличи конечностей;
слабость в мышцах;
кома или смерть.
Причем летальный итог возможен после проведения оперативного вмешательства, в случае если было упущено достаточное количество времени.
Итак, так как субдуральная или эпидуральная гематома возникает вследствие ударов по голове, ДТП или т.п., не стоит халатно относиться к своему здоровью и отказываться от осмотра специалиста. Возможно, легкое головокружение после падения и не будет являться гематомой мозга, но проверить это стоит, так как неизвестно, как себя проявит болезнь в будущем.
Источник: https://zen.yandex.ru/media/id/595f61ded7d0a69b431e48f9/5977293b3c50f73278d2f4a9
Гематома: что это такое, как избавиться от синяка, убрать (вывести), лечение, подкожная, ушибы, почему появляются, рассосать (снять)

Гематома — это патологическое состояние, характеризующееся разрывом кровеносных сосудов и накоплением крови в мягких тканях (под кожей или во внутренних органах). Разновидностью гематомы, полученной в результате травмы, является синяк.
Незначительное скопление крови не представляет большой опасности для человека.
Крупные гематомы (особенно внутренние) при отсутствии должного лечения могут стать причиной сдавливания органов (головного мозга, нервов, крупных сосудов) и истечения крови в естественные полости.
Что такое гематома
Гематому в быту часто называют «синяком», отчасти это так, но понятие это значительно более серьезное и обширное, чем кажется на первый взгляд.
Под гематомой подразумевается некая локальная область тела человека, наполненная свернувшейся или жидкой кровью в следствие удара, ушиба, сдавливания этой области. Возникает она из-за разрыва капилляров или сосудов.
Как выглядит гематома
При излитии крови в подкожную клетчатку на месте травмы формируется плотная и болезненная припухлость. Внешне синяк выглядит как пятно на коже, по цвету которого можно определить давность травмы.
На начальном этапе кожа краснеет, а затем постепенно становится багрово-синюшной. Спустя 2-3 суток синяк становится желтоватым, а через 4-5 дней – зеленоватым. На протяжении этого времени происходит распад гемоглобина.
За 4-5 дней пятно может сползти немного вниз.
Гематома – виды и фото
Видов и стадий гематом или ушибов существует множество: некоторые из них допустимо лечить в домашних условиях – другие запрещено.
Гематомы делятся на три группы.
Они следующие:
- Локальные – небольшие поражения, которые самостоятельно проходят через некоторое время.
- Масштабные – занимающие значительные площади, часто чреваты возникновением нагноения и осложнениями.
- Внутриполостные (субсерозные, субдуральные, внутримышечные), сдавливающие соседние органы или мягкие ткани – тяжелые повреждения, требующие серьезного лечения.
Ретрохориальная (не жидкостная) гематома
Это поступление крови между плодовым яйцом, в котором находится зародыш в начале беременности, и стенкой матки. Кровь вытекает из разрушенных сосудов стенки матки.
Причин возникновения патологии несколько. Не всегда они зависят от неправильного поведения женщины. При этом существует угроза выкидыша. Исчезает эта проблема, когда оболочка яйца трансформируется в плаценту.
Субдуральная гематома
Локальное заполнение кровью области между паутинной и твердой мозговой оболочкой, которое провоцирует местное и общее сдавливание головного мозга. Симптомы проявляются не сразу, если травма не сильная или была серия из нескольких слабых травм. Бывают парными. Лечится только оперативным вмешательством.
Виды внутречерепных гематом.
Эпидуральная гематома
Это отслоение твердой мозговой оболочкой от костей черепа и поступление в образовавшуюся полость крови.Образуется значительное давящее воздействие на мозг, которое может привести к серьезным последствиям. Возникает вследствие травмы. Помощь исключительно операционная – проведение трепанации черепа, удаление скопления крови и пресечение ее источника.
Параорбитальная гематома
Она характеризуется подкожным кровотечением в окружности глаза, что можно определить на основании нарушения функции мышц зрения, сильного опухания области вокруг глаз, двоения и других нарушений зрения. Возникает при тяжелых черепно-мозговых травмах.
Осумкованная гематома
Осумкованная гематома – это кровоизлияние в ткани, при котором образуется локальная полость. Появляется она как после травм, так и самопроизвольно – из-за спонтанного разрыва сосуда. Она может пропитаться солями кальция и остаться надолго.
При разрастании соединительной ткани вокруг гематомы, образуется киста. Тяжелые последствия может иметь нагноение гематомы, тогда потребуется срочная операция. В легких случаях лечение проходит терапевтически.
Подапоневротическая гематома
Шишкообразное скопление крови, расположенное между костями черепа и кожей головы. Самая «легкая» из гематом в этой области. Но отнестись к ней следует внимательно и без лечения не оставлять. Особенно тяжело она сказывается на младенцах до 1 года.
Ретроплацентарная гематома
Возникает ближе к середине беременности вследствие частичного или полного отслоения плаценты. Опасна и для матери, и для плода. Лечение исключительно в больнице, так как возможно срочное хирургическое вмешательство.
Источник: https://gb4miass74.ru/bolezni/gematoma-eto.html
Что делать, если ушиб голову?
Ушиб головы – это механическое повреждение ее мягких тканей или головного мозга без разрыва кожи. Травму классифицируют по степеням сложности.
Возникнуть она может вследствие падения на твердую поверхность, например, асфальт или кафель, при ДТП, при ударе тупым предметом.
В зависимости от типа ушиба и его степени сложности назначается стационарное или амбулаторное лечение с привлечением медикаментов или народных средств.
Степени поражения мягких тканей головы
При ушибе кожа не разрывается, но повреждается подкожная клетчатка. Обратитесь к травматологу, если у вас болит голова после падения или удара. Чем он сильнее, тем глубже будет поражение слоев, а значит, выше степень тяжести. По глубине воздействия на мягкие ткани различают несколько видов травм:
- Подкожная гематома. Причина ее образования – повреждение сосудов и кровоизлияние под кожу человека. особенность – смена цвета с течением времени. Пятно на коже будет сначала красным, затем станет синюшным (из-за этого такую гематому в народе называют синяком), а после пожелтеет и совсем исчезнет. Смена окраски связана с этапами рассасывания. Сначала кровь накапливается, образуется кровоподтек, а потом эритроциты распадаются, и гематома совсем исчезает. Важный момент, который нужно учитывать при синяке, – его местонахождение. Особенно опасным считается район глаз, поэтому во время драк многие люди стараются сильно ударить кулаком именно в переносицу, лоб или надбровную дугу. «Очки» часто свидетельствуют о переломе основания черепа, что очень опасно.
- Подапоневротическая гематома – это ушиб скальпа, кровоизлияние при котором происходит между апоневрозом и надкостницей. Травма характеризуется большими размерами, выходящими за пределы одной кости. Наиболее частое местонахождение – лобная часть. Такая гематома особенно опасна для младенцев и годовалых детей, так как их черепная коробка еще не до конца сформирована и является очень хрупкой. Часто мамочки утверждают, что они уронили новорожденного или он упал с кроватки. Будьте аккуратны с малышами. При ушибах головы детишек чаще всего забирают в стационар.
- Поднадкостничные переломы характеризуются кровоизлиянием между надкостницей и костью, причем его границы точно очерчивают одну кость и не выходят за ее пределы. Чаще встречаются у детей до 1 года, располагаются над макушкой. При неосложненных травмах малыши обычно находятся на амбулаторном лечении, так как гематома спонтанно рассасывается в течение месяца. В редких случаях может возникнуть асимметрия головы, сглаживающаяся через 5 лет, или пальпируемый валик, похожий на перелом. При данной травме лучшим решением будет обследование с помощью рентгена или УС-краниографии, так как 25 % маленьких пациентов кроме поднадкостничной гематомы имеют и перелом костей черепа. Такая же методика подходит и взрослым.
На месте удара вместо синяка может появиться шишка, при пальпации которой отмечается дискомфорт. Сама она выглядит как бугорок на коже, может быть окрашена. Причиной ее возникновения является либо кровоизлияние из-за разрыва сосудов, либо отек из-за истечения плазмы в ткань.
Основные симптомы ушиба мозга
Существует 3 синдрома, характеризующих симптоматику ушиба:
- Общемозговой. Сюда относят нарушение сознания, головокружение, укачивание, судороги, сильную боль распирающего характера или тяжесть в лобно-височной, затылочной и теменной части. Этот синдром может быть обусловлен поражением какого-то одного района мозга, но его признаки характерны для всех травм органа.
- Локальный. Данный синдром часто является спутником сотрясения мозга у пациента. Он позволяет четко диагностировать проблему из-за воздействия на определенный локальный центр на голове. Ушиб затылка почти всегда сопровождается поражением функций зрения. При этом появляются двоение видимых предметов в глазах, слепота, ощущение «пелены». Ушиб лобных долей характеризуется спутанностью сознания, агрессией или безразличием к окружающей обстановке, быстрой сменой настроения, снижением способности трезво оценивать ситуацию. Удар в висок может либо привести к потере сознания, либо стать смертельным, так как влияет на значимые участки мозга, даже если легонько стукнуться.
- Менингеальный. Фактически не предполагает благоприятных исходов, так как указывает на поражение мозга в самой тяжелой степени. Его признаками являются сильная головная боль, коматозное состояние, напряженность мышц шейного отдела и спины, рвота, которая не прекращается длительное время и не вызывает нормализации состояния, потеря памяти.
Степени ушибов головного мозга
Все ушибы головы классифицируются на три степени:
- Легкое повреждение. Не подразумевает серьезных последствий, может лечиться амбулаторно. Для него характерны общемозговой синдром, обморок, беспорядочные движения зрачков. Обычно симптомы и причина этой степени ушиба устраняются за 2–3 недели.
- Среднетяжелая травма. Сопровождается нарушением общего состояния больного. Пациент может потерять сознание на пару часов, после его появления он иногда долго не приходит в себя и бывает отрешенным. Здесь выражен общемозговой синдром с примесью менингеального. Могут наблюдаться изъяны речевого центра, неспособность управлять конечностями, частое дыхание, пациента может клонить в сон.
- Сильная травма головы. Третья степень – самая опасная для жизни, она требует быстрого вмешательства специалистов, медикаментозного лечения. Для нее характерен менингеальный синдром, сопровождаемый амнезией и психической возбудимостью.
Первая помощь
Ушиб головы может повлечь за собой тяжелые последствия, поэтому важно как можно скорее оказать грамотную помощь, иначе есть риск довести до летального исхода или инвалидности.
- Травмированному человеку необходимо лечь на кровать, если он находится в сознании. Если оно уже потеряно, нужно положить пострадавшего на ровную твердую поверхность без подушки.
- Зафиксировать шейный отдел.
- Повернуть голову больного набок, чтобы он не захлебнулся рвотными массами.
- Приложить лед, холодный предмет или сделать охлаждающий компресс. Для последнего смачивают ткань в ледяной воде и прикладывают к месту ушиба, повязку меняют каждые 5–7 минут. Держать холод рекомендуется 2 часа, но дробить их. Если держать лед у головы более 10 минут, можно добиться застужения мозга.
- Позвонить по номеру 03 или 112 и вызвать медиков. Они осмотрят пациента и поставят верный диагноз.
- В первые два часа после получения травмы пациент должен отказаться от пищи и питья, тем более не рекомендуется принимать внутрь обезболивающие и другие медикаменты, они мешают дальнейшему обнаружению патологий и могут непредсказуемо повлиять на здоровье.
- При ушибах с повреждением кожи следует обработать рану антисептиком и наложить бинтовую повязку. Если травма расположена на поверхности с волосяным покровом, то мазать ее не рационально, можно применить жидкие антисептические средства, такие как перекись водорода, Мирамистин, Хлоргексидин. Если внутри раны найден инородный предмет, не извлекайте его самостоятельно, это может привести к усилению кровотечения.
Лечение
Если вы обратитесь к врачу, он может назначить вам 2 вида терапии: амбулаторную и стационарную. Лечение в домашних условиях допустимо при несерьезных травмах и ушибах третьей степени.
Пребывание в стационаре подразумевает постоянный контроль доктора на протяжении всего курса и больничные методы терапии.
Но два вида объединяются общими положениями, которые стоит соблюдать для выздоровления. Озвучим их:
- В первую очередь пациенту необходимы постельный режим и покой. Лучше всего будет просто уснуть. Многие после травмы становятся свето- и звукочувствительными, поэтому в помещении, где находится пострадавший, надо создать благоприятные условия. Свежий воздух тоже помогает восстанавливать организм, поэтому не допускайте в комнате духоты.
- На следующий день после травмы нужно менять холодные компрессы на теплые. Повязки с добавлением спирта разогревают, заставляя кровь быстрее рассасывать гематому, снимают отек.
- При сильных травмах и опухолях признание заслужил такой компресс: подогревается яблочный уксус, смешивается с теплой водой в соотношении 1 : 1. В микстуру добавляется пищевая сода и соль по одной чайной ложке. Когда все сухие ингредиенты растворятся, прикладывать смоченную в жидкости марлю или тряпку на ушибленное место. Если повторять процедуру несколько дней, шишка рассосется быстрее, чем обычно.
- При простом синяке эффективным считается такое средство: очищенную сырую картофелину и луковицу средних размеров натереть и смешать с мелко нарезанной белокочанной капустой, заправить получившийся «салат» парой ложек простокваши, допустимо использовать кефир. Намазать пораженный район, сверху наложить клеенку и замотать бинтами. Держать компресс нужно более двух часов, а затем смыть и уже сухую голову тепло укутать. При регулярном повторении по несколько раз в сутки синяк исчезнет за 2–3 дня.
- Если недуг найден у ребенка, нужно внимательно провести пальпацию, измерить температуру, а лучше – вызвать скорую помощь. Голова – слабое место детей, особенно грудничков, потому что их череп еще хрупкий. То же самое можно сказать о пожилых людях, но их кости хрупкие из-за недостатка кальция и коллагена.
- Допустимо применение массажа головы.
- Рациональным считается плавный переход от компрессов к сухим тепловым процедурам. Это электрофорез, прогревание раскаленным песком и солью.
- Постельный режим продолжается от 3 до 7 дней, двигательная активность ограничивается на две недели, чтобы не «встряхивать» мозг. В этот промежуток времени нужно стараться употреблять меньше воды, чтобы сузить круг возможностей развития отека до минимума.
Источник: https://cefalea.ru/bolezni/ushib-golovy.html
