Прыщик в пупке у ребенка
Прыщи на животе вокруг пупка: причины высыпания у мужчин, женщин и детей
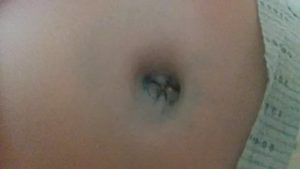
Прыщи на животе могут появиться у любого человека. В подавляющем большинстве случаев они не несут опасности здоровью и проходят сами собой в течение нескольких дней.
Тревогу нужно бить, когда прыщи внизу живота не проходят в течение длительного времени и становятся источником неприятных ощущений. Это может указывать на наличие серьезного заболевания, требующего незамедлительного лечения.
Речь может идти как об инфекционных болезнях, так и о проблемах в работе внутренних органов.
Виды высыпаний
На животе чаще всего появляются следующие типы высыпаний:
- Мелки и красные прыщики. Они, как правило, чешутся. Могут появляться при аллергии, из-за паразитов или просто по причине несоблюдения правил гигиены.
- Белые высыпания. Могут появляться при стрессовых состояниях или из-за гормональных нарушений в организме.
- Водянистая сыпь. Чаще всего имеет инфекционное происхождение.
- Болезненные высыпания, наполненные гнойным содержимым — верный признак воспалительного процесса.
- Небольшие единичные прыщики обычно проходят сами собой.
Причины появления прыщей на животе
Высыпания — это клинический симптом каких-либо патологических изменений в организме. Чтобы справиться с сыпью, нужно выяснить ее причины. Очень часто прыщи появляются по причине развития аллергической реакции, но бывает и так, что сыпь имеет неврологическую природу. Впрочем, высыпания могут указывать и на куда более серьезную болезнь, например, ветряную оспу.
Самыми распространенными считаются следующие причины появления прыщей:
- Болезни половой сферы. Они нередко становятся причиной появления прыщей на животе. Например, при вторичном сифилисе появляются прыщи вокруг пупка по своему внешнему виду напоминающие узелки. Такая сыпь совершенно не чешется и не болит. Она очень быстро проходит, но, спустя некоторое время, возвращается.
При повторном появлении сыпь имеет склонность к слиянию, но при этом единичные прыщи менее выражены.
- Если появляются прыщи внизу живота с гнойным содержимым, то это повод для немедленного обращения к дерматологу. Есть вероятность, что причиной их появления стал половой герпес или другое, не менее опасное заболевание.
- Красные прыщи на животе чаще всего появляются из-за аллергии. Она может быть вызвана самыми разными причинами: стиральным порошком, пылью, тканью, гигиеническими средствами и т. д. Иногда сыпь появляется при употреблении какой-либо пищи или лекарственных средств.
По внешнему виду аллергическая сыпь может напоминать крапивницу: прыщей становится все больше, и они сливаются между собой. В этом случае не стоит заниматься самолечением. Нужно вызвать скорую помощь.
- Инфекционные болезни, передающиеся по воздуху. Это частая причина появления высыпаний на животе.
Такие болезни особенно опасны для людей с ослабленным иммунитетом. Если сыпь сопровождается значительным повышением температуры, ломотой во всем теле, кашлем и чиханием, то, вероятнее всего, ее причина грипп или ОРВИ.
- Прыщи могут быть симптомом, указывающим на развития опоясывающего лишая. В этом случае сыпь будет болезненной.
- Прыщи на животе могут появиться из-за чесоточного клеща. Начинаясь с пальцев рук и ног, чесотка достаточно быстро перебирается на другие участки тела. Сыпь на животе при этой болезни сначала имеет вид одиночных папул, которых становится все больше. Такие прыщи склонны к слиянию. В дальнейшем сыпь становится водянистой.
При чесотке высыпания сильно чешутся. Если человек расчесывает их, то может занести в ранки инфекцию, которая станет причиной нагноений.
Прыщи на животе у ребенка
Сыпь на животе у малыша может появиться по самым разным причинам. Их не меньше, чем у взрослых людей. К неинфекционным причинам следует отнести аллергию, вероятность появления которой у детей намного выше, чем у взрослых. Причиной красных прыщиков на животе у ребенка может стать банальная потница, с которой можно справиться, просто искупав ребенка.
Опасность представляют следующие причины появления прыщей на животе у малышей:
- Ветряная оспа. При ней на животе детей появляются высыпания в виде мелких прыщиков, похожих на пузырьки. Прыщи изначально могут появиться на любой другой части тела, но в дальнейшем обязательно появятся и на животе. В течение нескольких суток поверхность высыпания сморщится и покроется коркой.
Прыщи под коркой очень сильно чешутся. Дети не могут сдерживаться себя и расчесывают высыпания, что вызывает бактериальное инфицирование ранок. Последующие гнойные процессы могут оставить отметины на всю жизнь.
- Корь. Эта «летучая» инфекция очень быстро передается от одного ребенка к другому.
Как только вирус попадает в организм, он сразу приводит к ухудшению общего самочувствия. У ребенка повышается температура тела, появляются насморк и кашель. После этого на лице появляются мелкие высыпания, которые быстро переходят на все тело.
- Краснуха.
Внешне она очень похожа на корь, но имеет менее выраженную симптоматику, а высыпания на животе не столь ярко окрашены.
- Чесотка. Как и взрослых людей виновником этой болезни у детей является клещ.
Он вызывает появление на коже пустулезных высыпаний, которые сначала поражают руки и ноги, а затем перебираются на живот, грудь и в пах.
- Контагиозный моллюск. Это вирусная болезнь. Заражение происходит при физическом контакте с предметами, на которых находилась инфекция.
Высыпания имеют вид округлых бугорков розового цвета с углублением на вершине. При надавливании на прыщ из него выделяются сгустки, похожие на творог. Высыпания обычно располагаются группами и локализуются на боках и внизу живота.
ЧИТАТЬ ТАКЖЕ: Симптомы уретрита у мужчин и особенности его лечения
Причины прыщей на животе у мужчин
У мужчины высыпания на животе появляются в большинстве случаев по тем же причинам, что и у женщин. Разве что в подростковом возрасте прыщи могут быть следствием гормональной нестабильности.
Самые распространенные причины прыщей у мужчин:
- Недостаточное внимание к личной гигиене. Грязь забивает поры кожи, что и становится причиной прыщей.
- Обилие волос. Волосяные фолликулы могут воспалиться и тогда появляются болезненные гнойные высыпания.
- Раздражение от натирающего брючного ремня. Проявляется мелкими красными прыщиками.
- У мужчин, серьезно занимающихся тяжелой атлетикой и бодибилдингом, прыщи могут быть следствием приема анаболиков и потребления спортивного питания.
Прыщи на животе у женщин
Обычно у женщин высыпания на животе появляются на фоне гормональных колебаний. Чаще всего это случается во время беременности. Прыщики в этом случае появляются на животе. Они имеют вид мелкой сыпи красного цвета. Как правило, они не беспокоят женщину, но иногда могут зудеть.
Такие высыпания быстро проходят после рождения ребенка. В редких случаях сыпь сохраняется на протяжении нескольких месяцев.
У женщин, как и у мужчин, сыпь вокруг пупка может быть следствием различных инфекционных заболеваний, в том числе передающихся половым путем.
Источник: https://clever-lady.ru/beauty/pryschi-na-zhivote-vokrug-pupka-prichiny-vysypaniya-u-muzhchin-zhenschin-i-detey.html
Прыщи на животе: причины у мужчин и женщин, почему появились мелкие красные прыщики и чешутся у ребенка? Болячки у грудничка и взрослого
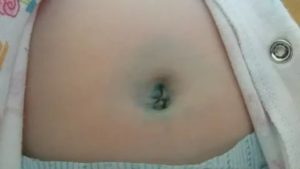
Практически каждый человек сталкивался с такой проблемой, как сыпь на животе и других участках тела. Прыщики на животе у ребенка довольно частое явление. У новорожденных это заболевание особенно неприятно видеть.
Кожа младенцев очень уязвима, так как их иммунитет полностью еще не сформировался и на животе у грудничка могут появляться покраснения и прыщи.
Существует множество причин, когда появляются прыщи на животе у ребенка, некоторые высыпания не требуют особого внимания, а другие без медицинской помощи не обойдутся.
Виды прыщей на животе у ребенка
Разновидность высыпаний различается, в зависимости от того, какая причина вызвала их появление. Прыщи могут быть таких видов:
- Пятнышки маленьких размеров, которые могут сливаться между собой.
- Маленькие прыщики, которые располагаются на различных участках живота, их обычно немного.
- Прыщики, которые дополняются гиперемией кожного покрова.
- Пузырьки с мутным или светлым содержимым, вокруг обычно наблюдается шелушение эпидермиса.
- Чешуйчатые образования.
- Сыпь различного окраса.
Зачастую такие симптомы возникают не только на поверхности живота, но и на других частях тела.
Как поставить диагноз?
Определить причину сыпи можно по результатам комплексного обследования. После опроса и осмотра врач направит пациента на ряд дополнительных исследований, помогающих уточнить характер поражения. Могут понадобиться такие процедуры:
- Общий анализ крови.
- Серологические тесты.
- Аллергопробы.
- Микроскопия соскоба.
При кожных заболеваниях врач проводит дерматоскопию, если есть необходимость, привлекает к диагностике инфекциониста, аллерголога, ревматолога. Итоговое заключение дается по совокупности результатов, позволяя установить характер процесса.
Прыщики на животе встречаются у взрослых и детей. Они являются следствием различных процессов – не только локальных, но и системных.
Для определения происхождения кожных симптомов необходимо пройти диагностику с участием врача.Обычно речь идет о патологии, но бывают физиологические или довольно банальные причины, которые не должны внушать тревогу, но все же требуют определенных изменений в образе жизни.
Причины появления
Не всегда такой симптом может свидетельствовать о развитии инфекционного заболевания. Если прыщики небольшие, окрашены в красный или ярко-розовый цвет, это может быть признаком развивающейся потнички у новорожденного или у грудничка.
Кроме этого, одной из распространенных причин появления прыщей на животе является аллергическая реакция (в том числе и диатез). Раздражителями могут стать: косметическое средство, которое используется для ухода за ребенком, применение некачественных синтетических пеленок или детской одежды, стиральный порошок.
Чесотка тоже сопровождается появлением прыщей на животе. Но появляется дополнительный симптом, который характеризует именно это заболевание — сильный зуд.
Вызвать появление высыпаний могут и различные инфекционные заболевания, к которым относят:
- Ветрянку.
- Корь.
- Скарлатину.
- Краснуху.
Профилактика у детей
- Носят свободную одежду из натуральных тканей.
- Используют гипоаллергенные мыло, гель.
- При склонности к аллергии желательно с помощью тестов выявить аллерген и исключить контакт с ним.
- После поездок в общественном транспорте мыть руки с мылом или обрабатывать антибактериальными салфетками.
- Во время полового акта использовать барьерные контрацептивы.
Пройти противовирусную вакцинацию, болезнь лучше предупредить, чем лечить.
Пузырный свищ
В редких случаях образование выделений из пупка связано с такими заболеваниями:
- Тромбофлебит пупочной вены. Диагностируется как у новорожденных, так и у взрослых. Обнаруживается после реанимационных процедур, катетеризации пупочных сосудов.
- Следствие пупочной грыжи. Если содержимое, выходящее из пупочного кольца, было ущемлено, это может приводить к выделениям и развитию воспаления.
- Киста урахуса. Врожденная патология, связанная с нарушением зарастания мочевого протока. Может обнаруживаться как после рождения, так и после 20-30 лет жизни.
У женщин эндометриоз матки иногда распространяется настолько широко, что достигает пупочных тканей. Врастая в брюшную стенку, эндометрий выходит к пупку, в результате чего он начинает гноиться и воспаляться.
Причин мокнущего пупка у взрослых достаточно много, поэтому самостоятельно диагностировать факторы развития воспаления невозможно. Для получения точного диагноза необходимо обращаться к хирургу за консультацией.
Врач назначит сдачу анализов, в том числе биохимический анализ крови, даст направление на УЗИ и рентген. Инструментальная диагностика нужна для исключения воспалительных процессов в глубоких слоях брюшной стенки.
Схему лечения мокнущего пупка у взрослых должен разрабатывать доктор, исходя из установленной причины патологии и сопутствующих заболеваний. Для терапии омфалита обязательно используют антисептические препараты:
- 10% спиртовой раствор йода;
- 2% раствор зеленки;
- 5% раствор марганцовки;
- раствор азотнокислого серебра 2%.
Перед нанесением антисептика промывают пупочную зону перекисью водорода 3%.
Источник: https://dshi10krd.ru/problemy/pryshchi-na-zhivote-u-rebenka.html
Что может спровоцировать появление прыщей в области пупка. Прыщи на животе у взрослых и детей
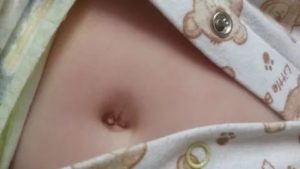
Одна из причин сыпи в пупке — недостаточная гигиена
Наиболее распространенная причина сыпи – это несоблюдение личной гигиены. Если пупок чешется изнутри, это указывает на недостаточный уход. Его нужно регулярно чистить, если этого не делать, сыпь может появиться вокруг отверстия. Она будет небольшой, без гноя и невыносимого зуда.
Внутри пупка грязь скапливается в больших объемах, чем на поверхности кожи. Тщательно прочистив впадину и обработав сыпь хлоргексидином, человек через 2-3 дня избавиться от неприятных ощущений.
Иногда у девушек с пирсингом появляется сыпь вокруг указанного места. Это также связано с повышенным скоплением бактерий в области прокола и ниже, в отверстии от пуповины.
Нервные расстройства как причина
У некоторых людей зудящие ощущения образуются в период сильных стрессов и эмоционального напряжения. Особенно подвержены состоянию женщины. На почве стресса может измениться гормональный баланс, что нередко становится причиной появления зуда.
Потница
Наиболее распространенная причина сыпи у новорожденных детей. Потница появляется при несбалансированной терморегуляции. Это состояние часто встречается у малышей, однако не представляет опасности и не причиняет дискомфорта, проходит быстро. Главный симптом – маленькие прозрачные прыщики, расположенные рядом со складками.
Контактный дерматит
Это нарушение связано с ношением синтетической одежды, а также с чрезмерным давлением (ремень, пояс). Патология проявляется маленькими пятнышками и пузырьками.
У людей с лишним весом на животе образуются складки. Контактный дерматит может развиваться как большие красные пятна вокруг пупка. Опасность контактного дерматита – риск инфицирования и присоединения грибковой инфекции.
Зуд и сыпь во время беременности
В период вынашивания ребенка женщина сталкивается с колоссальными переменами в организме. На 2 триместре живот начинает сильно увеличиваться в размерах, растягивается кожа. Временно ухудшается местный иммунитет, что может привести к образованию сыпи. Иногда у женщин чешется пупок без появления красных пятнышек и прыщиков. Это естественное состояние, не требующее коррекции.
При появлении сыпи, нестерпимого зуда, признаков воспаления, нагноения необходимо обратиться к доктору. Это может быть следствием инфицирования.
Травмы живота
Травмирование кожи наблюдается при нанесении тату, прокалывании пирсинга. Кожа подвергается агрессивному действию и при некачественной обработке подвержена инфицированию. Возможны и другие травмы, например, сильное повреждение кожных покровов острыми предметами.
Заболевания как причины сыпи и зуда на животе
Если у пациента чешется вокруг пупка, это указывает на развитие аутоиммунных, грибковых или инфекционных, вирусных заболеваний:
- Псориаз. Хроническое нарушение, которое почти не поддается лечению. На животе раны с белыми и розовыми чешуйками появляются редко, но такие случаи встречаются. Если чешуйки соскоблить, появится кровотечение.
- Грибковые поражения. Встречается не менее десятка возбудителей, для определения вида грибка требуется лабораторная диагностика. Патология часто развивается у людей, не соблюдающих гигиену и обладающих слабым иммунитетом.
- Вирус герпеса. Наиболее распространенный вирус, вызывающий зуд и покраснение в области пупка. Это системная болезнь, полностью избавиться от которой невозможно. Сыпь выглядит, как красные пузырьки с жидкостью. Появляется сильный зуд и болезненность, самопроизвольное вскрытие прыщиков.
- Ветрянка. Отличить заболевание можно по большому количеству прыщей по всему телу. Они обладают ярким красным цветом. У большинства людей поднимается температура. Чаще всего ветряная оспа встречается у детей. Взрослые тяжело переносят вирус.
- Корь и краснуха. В первом случае сыпь обычно появляется на лице и груди, потом охватывает живот. Корь – это большие красные пятна. Краснуха – заболевание, при котором высыпания мелкие, но обширные.
- Скарлатина. Высыпания располагаются по бокам, шелушатся и чешутся.
- Чесотка. Патология, возбудителем которой становится чесоточный клещ. Начинается с чувствительных зон – между складками пальцев, на внутренних сгибах. Появляются мелкие пузырьки, а затем – сильный зуд, который усиливается вечером. При расчесывании происходит инфицирование.
Другая группа причин сыпи и прыщей возле пупка – хронические поражения ЖКТ: панкреатит, гастрит, гельминтоз, энтероколит, СРК, цирроз печени, а также авитаминоз.
Организм может реагировать на употребление определенных продуктов: с красителями, консервантами, ароматизаторами. Если страдает печень, сыпь появляется при любом нарушении диеты.
Половые инфекции
Эти причины можно выделить в отдельную группу. Чаще всего они обнаруживаются только у взрослых людей, тогда как остальные болезни и поражения нередко встречаются у детей.
- Начальная стадия СПИДа. Иммунитет практически не функционирует. Любая инфекция, вирус или грибок тут же отражается на состоянии кожи.
- Сифилис. Сыпь в этом случае очень яркая, но она совсем не чешется. Исчезает без лечения через 2 месяца.
- Молочница. Покраснения, сыпь и микроэрозии развиваются как осложнение кандидоза.
- ВПЧ. Вирус папилломы человека проявляется образованием остроконечных папиллом и бородавок. Дискомфорта они обычно не доставляют.
Существуют и другие причины появления сыпи вокруг пупка.
Спектр дополнительных причин чешущейся сыпи
Сыпь часто появляется у людей в ответ на употребление продуктов, на которые у человека аллергия. Проявляется патология крапивницей – зудящими волдырями и пятнами.
Еще одна патология, которая сопровождается аналогичными симптомами – омфалит. Формируется в основном у новорожденных детей и связано с инфицированием околопупочной ранки:
- покраснение охватывает окружающие ткани;
- развивается интоксикация;
- из раны выделяется гной и слизь;
- выпячивается пупок, появляется отечность;
- повышается кожная температура.
Воспаление может проникнуть вглубь органов, если его не лечить.
Способы диагностики состояния пациента
Выявить точную причину нарушения невозможно без проведения полноценного обследования. Пациенту нужно обратиться к дерматологу, а затем сдать анализы:
- общее исследование крови и мочи;
- биохимический анализ крови;
- соскоб кожного покрова в зоне поражения;
- аллергические пробы.
Если по результатам анализов врач заподозрит заболевания внутренних органов, он назначит УЗИ, рентген и другие тесты. В большинстве случаев дополнительно требуется консультация аллерголога, инфекциониста, гастроэнтеролога и эндокринолога.
Профилактика:
- Соблюдение гигиены пупка, который заживает, что является лучшей профилактикой.
- Обработка антисептическими препаратами.
- Обращение за врачебной помощью в случае возникновения симптомов.
При неправильном заживлении пупок новорожденного может стать входными воротами для инфекций.
Поэтому новоиспеченным мамам нужно быть особо внимательными, а при малейших признаках гноения пупка (заболевание еще называют «мокрым пупком») немедленно обратиться к врачу.
На заметку! В большинстве случаев пупок гноится на 2-й неделе жизни ребенка.
Чтобы вовремя диагностировать заболевание, следует знать об основных его симптомах.
Аллергии и прыщи ниже или около пупка
Многие виды аллергии могут привести к сыпи на животе ниже или около пупка Возможно, у вас появилась аллергия на новую одежду из не дышащей синтетической ткани, новое мыльное или моющее средство, которое использовалось для стирки вашей одежды или даже из-за пирсинга пупка и т д.
Подобные прыщи в районе пупка и сыпь должны лечиться вашим лечащим врачом Вам нужно принимать антигистаминные препараты Если сыпь является серьезной, возможно, вам даже понадобится антигистаминные инъекции, чтобы полностью вылечить аллергию.
Лечение домашними средствами
Изучая две основные причины инфекций, мы рассмотрели способы лечения каждой из них – бактериальной и дрожжевой. Теперь мы опишем важные правила и методы народной медицины.
Соблюдайте гигиену
Принимайте душ регулярно, тщательно высушивая пупок после каждого раза. Если у Вас форма пупка, завернутая внутрь, Вы должны уделить больше внимания очищению его внутри, обернув на свой палец кусок ткани смоченной в мыльной воде. Соляной раствор идеально подойдет для промывания глубокого пупка и/или для людей, у которых есть пирсинг.
Масло чайного дерева
Специалисты рекомендуют использовать разбавленное масло чайного дерева, чтобы избавиться от инфекции пупка, так как оно обладает «противогрибковыми, антибактериальными и антисептическими свойствами» [ool.com]. Нанесите смесь из нескольких капель масла чайного дерева и оливкового или кокосового масла в чайную ложку, используя ватный шарик. Смойте через 15 минут.
Источник: https://pro-acne.ru/zheludok/syp-v-rajone-pupka-u-vzroslyh-i-detej-prichiny-diagnostika-lechenie-i-profilaktika.html
Сыпь вокруг пупка у ребенка
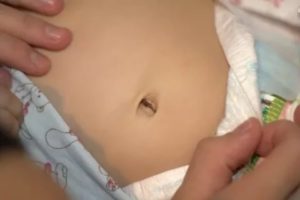
Высыпания часто не сопровождаются дополнительными признаками. Иногда они протекают даже без зуда и температуры.
При аллергии кожные высыпания приобретает ярко-красный оттенок, похожи на пятнышки. Располагаются они на разных частях тела, сильно чешутся. Неблагоприятные признаки сохраняются в течение того времени, пока на организм действуют аллергены.
При интенсивном нажиме пятно бледнеет и исчезает – это способ, с помощью которого можно отличить аллергию от других нарушений. Если у близких родственников есть аллергия на продукты или другие вещества, риск аналогичного состояния повышается. Для его выявления требуется генетический анализ на разные аллергены.
Перинатальная сыпь встречается только у новорожденных детей и проходит в течение нескольких недель. Редко сохраняется на срок до 7 месяцев. Сыпь не причиняет дискомфорта и боли, она незаразна.
Розеола — инфекционное заболевание в виде красных пятен. Температура может появиться за несколько дней до начала болезни, однако при появлении пятен сразу же спадает. Появившаяся сыпь проходит через 5-10 дней и обычно не требует лечения. Встречается у детей от 3 до 4 лет.
Сыпь при болезнях крови – это небольшие кровоизлияния, вызванные лопнувшими сосудами. Диагностика требует сдачи анализов и прохождения дополнительного обследования у врачей.
При потнице образуется сыпь в виде красных и белых пятен. Болезнь часто развивается в жаркое время, когда родители слишком тепло одевают малыша. Перегрев провоцирует потоотделение и приводит к этому заболеванию.
Краснуха и корь протекают с мелкими высыпаниями по всему телу. Начинаться могут с живота. Температура может повышаться, но у некоторых пациентов отсутствует. При краснухе и кори мелкая сыпь очень яркая, красная.
Ветряная оспа (ветрянка): на коже живота образуются ярко-красные пятна, они могут распространяться по всему телу. Через некоторое время пятна превращаются в мелкие пузырьки, наполненные серозными выделениями и сукровицей. При прорыве жидкость вытекает наружу и остается нарыв. Сохраняются симптомы в течение 3-7 дней.
Сыпь на животе появляется при частых укусах насекомых, особенно бытовых клещей, которые живут в натуральных одеялах и подушках. Сыпь расположена на животе и спине чаще всего. В тяжелой форме после укуса развивается аллергия, если ребенок склонен к ней.
Многочисленные кожные высыпания, которые могут зудеть, — следствие интоксикации и заражения организма паразитами. Токсичные вещества, выделяемые глистами, раздражают разные клетки организма. Гельминтная сыпь обычно выглядит как ярко-красный участок, в размере пятна могут достигать нескольких сантиметров.
Чесотку провоцирует особый клещ, который живет на теле. Заразиться им можно в разных местах. Начинается болезнь с чувствительных участков кожи – пальцев, области в зоне живота.
Как и в других ситуациях, происхождение высыпаний и зуда предполагают на основании сведений о клинической картине. Сначала врач оценивает жалобы и анамнез, а затем проводит непосредственный осмотр. Физикальному обследованию подвергается не только область вокруг пупка, но и другие системы, которые могут быть вовлечены в патологический процесс. Так формируется предварительный диагноз.
Аллергия
Очень часто сыпь вокруг пупка имеет аллергический характер. Она может быть в виде крапивницы – зудящих волдырей – или других элементов (пятна, папулы). Возникает подобная реакция из-за непосредственного контакта с кожей аллергена или введения его внутрь (продукты питания, лекарства). Характерным признаком является интенсивный зуд, из-за чего площадь раздражения только увеличивается.
Особенно часто подобное состояние можно заметить у ребенка. И если в раннем возрасте речь идет лишь о диатезе (аномалия конституции), то при продолжающемся воздействии аллергена формируется стойкая гиперчувствительность с атопическим дерматитом (нейродермитом) или другими последствиями сенсибилизации организма (вплоть до бронхиальной астмы).
Чесотка
Возбудителем чесотки считается микроскопический клещ, передающийся от уже инфицированных лиц. На месте внедрения в кожу сначала образуется маленький прыщик (пузырек), который зачастую остается без внимания. Далее клещ образует в эпидермисе продольные ходы, что ведет к появлению интенсивного зуда. Кожа начинает чесаться в основном вечером и ночью, когда пациент отдыхает.
Наряду с чесоточными ходами, на коже появляются парные высыпания в виде узелков или везикул. Сильный зуд вокруг пупка приводит к образованию расчесов (экскориаций), что может стать причиной присоединения вторичной инфекции. В таком случае клиническая картина чесотки смазывается пиодермией.
Излюбленным местом обитания клеща является не только зона вокруг пупка, но и другие участки с нежной кожей: межпальцевые складки, боковые поверхности туловища, бедра, молочные железы у женщин. Иногда бывают и стертые формы болезни, когда высыпания не выражены, но беспокоит сильный зуд.
Предлагаем ознакомиться Красные пятна после прыщей на лице
Омфалит
Воспаление тканей рядом с пупочным кольцом называется омфалитом. Чаще всего подобное состояние встречается у новорожденных, когда в ранку заносится инфекция. Проявления омфалита следующие:
- Разлитое покраснение.
- Отечность и выпячивание пупка.
- Выделения из ранки (серозно-гнойные).
- Повышение кожной температуры.
- Лихорадка и интоксикация.
Воспаление у ребенка может распространиться и на окружающие ткани, что ведет к поражению пупочных сосудов и даже сепсису. Это наиболее опасное осложнение бактериальной инфекции.
Чтобы понять, почему возникло покраснение пупка у взрослых или детей, необходимо провести дополнительную диагностику. Исходя из конкретной ситуации, врач может назначить такие процедуры:
- Общий и биохимический анализы крови.
- Соскоб из кожи и посев выделений.
- Аллергические пробы.
Однако диагностические мероприятия могут этим не ограничиться. Если есть подозрение на системную патологию печени или почек, врач назначит УЗИ и соответствующие лабораторные тесты. Помимо дерматолога, иногда требуется консультация аллерголога, инфекциониста, педиатра. И лишь на основании комплексного обследования удается выяснить природу кожных изменений.
Прыщик или пятнышко вокруг пупка могут быть банальной потницей или укусом комара. Однако среди причин кожных изменений бывают и гораздо более серьезные состояния, требующие своевременного выявления и полноценного лечения.
Другие причины сыпи без температуры
Следующие заболевания, которые могут сопровождаться появлением зуда и сыпи, встречаются реже:
- Токсическая эритема. Патология сопровождается появлением папул, покраснений, узелков, которые проходят в течение нескольких дней. Связана болезнь с воздействием на организм вредных веществ.
- Пузырчатка. Нарушение с красной сыпью, которая сильно чешется. Внутри образующихся пузырьков находится вязкая мутная жидкость. Если пузырек лопается, под ним обнаруживается красное основание.
- Болезнь Риттера. Появляются красные высыпания без температуры и зуда, расположены у детей на животе или в других местах. Пузырьки увеличиваются в размерах и постепенно лопаются.
- Рожистое воспаление. Заболевание провоцирует инфекционный агент. Начинается оно с области пупка и распространяется по всему животу, часто обнаруживается у новорожденных малышей с незажившей пуповиной.
- Лишай. Пятна, покрытые чешуйками, сильно чешутся, увеличиваются в размерах.
- Псориаз. Аутоиммунное заболевание, при котором появляются бесцветные розовые пятна, наблюдается умеренный зуд и шелушение.
Предлагаем ознакомиться Сыпь на лице во время беременности
Любое из заболеваний и нарушений требует диагностики у доктора, но есть патологии, при которых обращаться к врачу нужно экстренно.
Тревожные признаки сыпи
Собственными силами можно справиться только с той сыпью, которая связана с аллергией или потницей. Однако при появлении тревожных симптомов не обойтись без медицинской помощи:
- появляется температура, развивается лихорадка;
- у маленького пациента болит горло;
- сыпь распространяется очень быстро;
- образуются ранки и гнойники;
- постоянная сонливость, усталость, головные боли, при этом образуются пятна пурпурного цвета или черные точки;
- выраженный зуд и жжение, которые не дают малышу спать;
- появление сыпи у других членов семьи.
Все эти симптомы указывают на развитие тяжелых заболеваний и нарушений.
К какому врачу обратиться
Для выявления причины мелкой сыпи на животе ребенка, похожей на мурашки, прыщи или большие пятна, необходимо обратиться к педиатру. В некоторых случаях одного визита достаточно. Если врач ставит лишь предварительный диагноз, он направляет пациента на обследование к детскому дерматологу. Также потребуется сдача лабораторных анализов.
Если болезнь протекает остро, родителям не рекомендуют водить ребенка в детский сад или в школу – он должен оставаться дома до постановки диагноза и облегчения симптомов.
Дерматолог назначает специфическое лечение. Если оно не помогает, требуется дополнительное обследование. Иногда анализ на аллергены не проводится при первичной диагностике.
Его делают при отсутствии улучшений в ходе лечения.
Методы терапии красных высыпаний
Начинать лечение врачи рекомендуют только после постановки диагноза. Если известно о наличии аллергии, нужно исключить контакт с провоцирующим фактором. Дополнительные меры:
- дать ребенку гипоаллергенные средства гигиены;
- отказаться из синтетической одежды, постельного белья;
- кормящим матерям нужно исключить из рациона продукты, которые могут быть потенциальными аллергенами;
- при потнице нужно использовать детский крем и пересмотреть методику одевания ребенка – отказаться от слишком теплой одежды в жаркий период (масла для тела не следует использовать);
- если врач установил бактериальную, вирусную или инфекционную природу болезни, он назначает специальные кремы и таблетки антибактериального или противовирусного характера;
- если аллергия очень сильная, врач назначает прием антигистаминных средств;
- при чесотке и других паразитарных заболеваниях используют средства, подавляющие активность микробов, симптоматические вещества.
Источник: https://womenpages.ru/syp-vokrug-pupka-rebenka/
Фунгус пупка у новорожденных: что это такое и как лечить
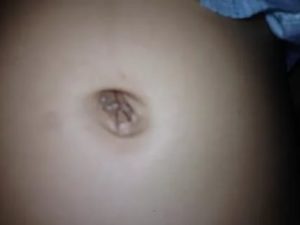
После рождения детям перерезают пуповину, а на ее остаток накладывают специальную прищепку. В течение недели он отсыхает и самостоятельно отпадает.
Иногда по причине неправильной обработки пупка новорожденного во время заживления появляются негативные проявления, например, фунгус (или гранулема).
К счастью, патология не угрожает жизни, однако, некоторый дискомфорт все же присутствует. В любом случае, оставлять без внимания ее нельзя.
Фунгус (гранулема) — грибовидное разрастание на пупочной ранке грануляционной ткани в результате длительного ее заживления. Заметить его можно сразу после отпадания культи пуповины, либо спустя несколько дней. Сначала образование состоит из небольших узелков розоватого оттенка, затем оно начинает разрастаться и становится похожим на гроздь винограда.
Фунгус пупка не угрожает здоровью и жизни грудничка, но, иногда он становится причиной развития воспалительного процесса. Кроме того, может вызвать несколько неприятных явлений, таких как зуд, кровоточивость, выделение экссудата, из-за которых младенец становится плаксивым, беспокойным.
Воспалительный процесс у каждого новорожденного происходит по-разному, поэтому родителям необходимо следить за заживлением пупочной ранки в течение всего этого периода (в среднем 3-4 недели).
Для фунгуса пупка характерна самостоятельная остановка роста, но, к сожалению, происходит такое не всегда. Учитывая вероятность развития осложнений — омфалита, то с лечением гранулемы затягивать не стоит.
Почему появляется
До сих пор точно не установлено точной причины развития фунгуса пупка. При одинаковых условиях у одного ребенка может наблюдаться образование, у другого — нет. Поэтому невозможно точно определить, что именно стало причиной развития подобного явления. Однако существуют некоторые факторы, которые могут повлиять на появление гранулемы:
- рождение раньше положенного срока;
- крупный вес новорожденного;
- большое пупочное кольцо (после отпадания остатка пуповины остается достаточно места, которое заполняется грануляционной тканью);
- омфалит — воспаление пупочной ранки, развивающееся в результате попадания в нее бактерий (заболевание может стать причиной роста гранулемы, так и быть его следствием).
Большинство врачей считают, что развитие фунгуса пупка напрямую связано с физиологической особенностью организма.
Основной признак — наличие грибовидного образования на поверхности пупка малыша. Обычно родители обнаруживают его после купания или во время очередной обработки ранки.
Гранулема имеет следующие характерные признаки:
- бледно-розовый цвет, редко — бордовый, красный;
- однородная, плотная консистенция;
- имеет вид гриба или виноградной грозди;
- при пальпации безболезненный;
- растет медленно.
При присоединении инфекции и развитии воспаления возможны:
- повышение температуры тела;
- нарушение сна;
- потеря аппетита, снижение веса;
- плаксивость, капризность;
- болезненность при пальпации;
- покраснение пупка и кожи вокруг него, отечность;
- выделение гноя.
Воспаление может привести к сепсису. Чтобы этого не допустить, необходимо своевременно его диагностировать и начать лечение.
Диагностика
Диагностикой гранулемы должен заниматься только врач, так как, визуально она схожа с другими более серьезными заболеваниями — пупочный свищ, омфалит, грыжа, липома.
Врач осмотрит ребенка и назначит терапевтические мероприятия. При присоединении инфекции, даст направление на дополнительные обследования:
- общие анализы крови, мочи;
- бактериологическое исследование выделений из ранки;
- УЗИ околопупочной области для выявления осложнений.
Лечение фунгуса
Выбор тактики лечения зависит от размера гранулемы и состояния малыша. Если образование небольшое (до 3 мм), не растет, то за ним наблюдают и родители ежедневно самостоятельно проводят обработку пупочной области.
Грануляционную ткань большого размера удаляют хирургическим путем. Удаление ее происходит скальпелем или лазером под наркозом, затем рану промывают и накладывают повязку. Также к операции прибегают при неэффективности лечения.
Для обработки фунгуса врачом могут быть назначены следующие препараты:
- 3% перекись водорода, 1% бриллиантовая зелень утром после ночного сна и вечером после купания;
- раствор 5% йода после водных процедур;
- антибактериальная мазь или крем;
- прижигание Ляписным карандашом (серебра нитрат) 2 раза в сутки;
- раствор Фукорцина или Хлорофиллипта.
В качестве народного метода лечения применяют обычную поваренную соль для прижигания фунгуса. Согласно заключению некоторых врачей и многочисленным отзывам родителей, такая терапия показывает хорошие результаты. Соль засыпают в пупок 2 раза в день, накладывают стерильную повязку и оставляют на 30 минут. Затем ранку промывают.
Каких-то специфических профилактических мероприятий не существует, поскольку фунгус пупка у ребенка связан с физиологическими особенностями организма. Задача родителей — не допустить развития воспалительного процесса в пупочной ранке.
Для этого необходимо соблюдать правила гигиены, выполнять правильную обработку пупка и следить, чтобы он всегда был сухим, чистым. Ни в коем случае нельзя злоупотреблять местными антисептическими препаратами, ухаживая за ранкой.
Правила обработки ее просты:
- тщательно вымыть руки с антибактериальным мылом;
- капнуть 1-2 капли 3% перекиси водорода на дно пупочной ямки;
- немного поджать, затем аккуратно убрать размякшие корочки чистой ватной палочкой;
- просушить ранку ватным диском;
- обработать ватной палочкой, смоченной в 1% растворе бриллиантовой зелени.
Также все вещи младенца необходимо проглаживать с двух сторон после стирки, регулярно проводить влажную уборку, проветривать комнату, в которой он обитает. Важно не допускать контакта подгузника или одежды с пупочной ранкой.
Для этого необходимо покупать на время ее заживления специальные подгузники с вырезанной под пупок частью, либо сделать такой вырез самостоятельно на обычных. Одежда должна быть просторной, изготовленной из натуральных тканей.
При соблюдении таких несложных рекомендаций, пупочная ранка заживет быстро, без осложнений.
Фунгус — распространенное заболевание у новорожденных. Он хоть и не считается опасным, но может стать причиной развития инфекционного процесса.
Чтобы снизить риск разрастания гранулезной ткани, следует придерживаться рекомендаций врача, регулярно обрабатывать пупочную область, поддерживать чистоту вещей, комнаты.
При обнаружении характерного светло-розового образования нужно обратиться к педиатру или хирургу за консультацией.
3540.
Источник: https://moykarapuz.com/zdorove-rebenka/fungus-pupka-u-novorojdennyih.html
