Веретеноклеточная злокачественная опухоль
Веретеноклеточная кожная меланома
Обнаруженная веретеноклеточная меланома на тела пациента гораздо менее опасный вид болезни рака кожи, нежели остальные. Но при ее нахождении и распознании нужно срочно начинать лечение. От своевременности проведенной операции зависит прогноз выживаемости пациента.
Такое уплотнение имеет специфическую форму возвышающегося купола, с удлиненными ядрами, что дает возможность легко распознать недуг. В основном такие проявления характерны для зоны лица, рук и шеи.
Систематическая диагностика родинок у дерматолога и онколога поможет избежать серьезных проблем со здоровьем.
Веретеноклеточная меланома кожи – не самое агрессивное раковое образование, которое, всё же, требует оперативного лечения.
Что собой представляет?
Веретеноклетачный рак — один из видов онкологического заболевания кожи — меланомы. Образование злокачественное, с высокой скоростью поражения организма.
Название веретеноклеточной меланомы походит от специфики ее строения, схожей на веретено, купол. Клетки удлиненные, возвышающиеся над поверхностью кожи в виде бугорка.
Имеет розовый или коричневый цвет, темного оттенка. Преимущественно поражает кожу детей и подростков.
Образование имеет гладкую поверхность, хотя наблюдаются случаи и с шероховатостью. Зачастую рост волос на ней отсутствует. Появляется в форме маленького узелка и развивается до 2 см в диаметре. Требует обязательного лечения.Проявляется бессимптомно, человек ее может не ощущать. При раке кожи пигментные клетки подвергаются делению при высокой скорости, поэтому болезнь развивается быстро и распространяется на другие ткани и органы.
Консистенция может быть и мягкой и плотной.
Частая локализация
Появление веретеноклеточной меланомы способно затрагивать любую зону тела. Самыми частыми местами локализации является зона головы, в местах роста волос, лице, шея, рук и ног. Такие травмоопасные участки подверженные высокому риску механического повреждения, что только ускоряет развития раковых клеток.
Поскольку такие меланомы имеют широкую сетку капилляров, то при повреждении поверхности новообразования начинается обильное кровотечение, которое невозможно остановить подручными методами. Распознать такие образования легко, за счет специфического удлинения ядер.
Поэтому при опасном расположении удаление не стоит откладывать.
Развитие веретеноклеточной меланомы кожи сопровождается зудом, покраснением кожи, изменениями невусов.
Симптомы и диагностика веретеноклеточной меланомы кожи
Возникновение и развития веретеноклеточных раковых клеток проходить без боли. Визуально такое образование легко спутать с доброкачественным невусом, если не знать о наличии онкологии у пациента:
- Обычная неопасная родинка может перерождаться в веретенообразную. При этом изменяется цвет, края, наблюдается быстрое увеличение размера.
- Покраснением окружающих тканей не сопровождается.
- Зуд, жжение, шелушение не характерно для такого типа меланомы.
- Диагностика проводится поэтапно.
Методы проверки меланомы
| Визуальный осмотр и опрос | Исследуется внешний вид родинки, симптомы проявления, плотность опухоли |
| Дерматоскопия | Осмотр образования в увеличенном масштабе, предварительно на узелок наносится масло. Дает характеристику структуры, типа и патологии уплотнения |
| УЗИ | Распознается глубина залегания опухоли, ее влияние на ткани и органы |
| КТ | Распознавания характеристик образования через компьютерный снимок |
| МРТ | Определяет патологию развития и хронизацию распределения метастаз |
После осмотра, дерматолог, хирург или онколог назначает дальнейшие аппаратные процедуры и анализы для пациента с веретеноклеточной меланомой.
Анализ крови дает понимание о наличии раковых клеток, которые обнаруживаются с помощью онкомаркеров. Гистологический анализ проводится только после операции, с удаленного материала.
Веретеноклеточную родинку заметить тяжело, так как она имеет небольшие размеры и не сильно выделяется на фоне кожи. Поэтому важно проходить диагностику образований каждый год, а пациентам, в роду у которых есть предрасположенность к онкологии кожи — раз в полгода. При пальпации дерматолог проверяет не только сам узел, но и кожу вокруг него. При осмотре использует увеличительное стекло.
Особенности лечения
Специфика лечения зависит от стадии, на которой был обнаружен веретеноклеточный тип меланомы и степень распространения метастаз. Изначально хирург проводит удаление опухоли посредством хирургической операции, при необходимости вырезая и ткани вокруг.
Такая операция проводится в условиях стационара, анестезия зависит от размера опухоли и тяжести болезни. При таком методе риск повторного появления меланомы снижается. Курс реабилитации не длителен.
Он включает в себя постельный режим в первую неделю после операции, применение иммуностимулирующих препаратов и ограждение стрессов. На 3 и 4 стадиях развития рака эпидермиса, в комплексе с хирургическим иссечением, используют химию или лазерную терапию.
Самолечение и лечения по народным рецептам недопустимо. Методику избавления от недуга может назначить только онколог.
Прогнозы после операции
Вследствие низкой скорости возрастания веретеноклеточных образований прогнозы влияния на организм благоприятны. Летальный исход наблюдается только у 1% пациентов. Метастазирование начинается только при диаметре образования свыше 1,5 см.
Если злокачественный невус обнаружить и удалить до этого времени, распространения раковых клеток удастся избежать. Возможный рецидив после операции наступает через 10―15 лет. Хирургия в комплексе с химиотерапией дает положительный прогноз и имеет высокие результаты.
Чем раньше начато лечение, тем лучше итог.
Источник: http://StopRodinkam.ru/obrazovaniya/melanomy/veretenokletochnaya-melanoma-kozhi.html
Доброкачественные опухоли мягких тканей
Редкое заболевание, локализуется чаще в коже. Встречается у людей с нарушенным липидным обменом, обычно множественное. Локализуется также в сухожилиях. Представлено мелкими узелками, частью типа ксантелазм.
Юношеская ксантогранулема
Небольшой узелок в толще дермы или подкожной клетчатке. Исчезает спонтанно.
Фиброзная гистиоцитома
Чаще встречается в среднем возрасте, локализуется преимущественно на нижних конечностях. Обычно имеет форму плотного узла до 10см, растет медленно. После хирургического удаления рецидивы редки.
Липома
Одна из самых частых доброкачественных опухолей (30—40%). Может возникнуть всюду, где есть жировая ткань. При локализации в дерме обычно инкапсулированная, в других участках тела слабо отграничена.
Озлокачествляться могут опухоли, локализованные в забрюшинном пространстве, другие локализации практически не озлокачествляются. Липомы нередко бывают множественными, иногда развиваются симметрично. Рост их не связан с общим состоянием организма. Опухоль имеет форму узла дольчатого строения.
При длительном существовании в липоме могут развиваться дистрофические изменения, обызвествление, оссификация.Существуют многочисленные варианты зрелых жировых опухолей, которые отличаются от классической липомы как клиническими проявлениями, так и некоторыми морфологическими особенностями.
Миелолипома
Редкая опухоль, чаще встречается в забрюшинном пространстве, клетчатке малого таза, надпочечниках. Не озлокачествляется.
Подкожная ангиолипома
Многочисленные болезненные узлы. Встречается чаще в молодом возрасте у мужчин на передней стенке живота, на предплечье.
Веретеноклеточная липома
Наблюдается чаще у взрослых мужчин (90%). Узел округлой формы, плотный, медленно растущий, чаще локализован в области плечевого сустава, спины. Рецидивы и метастазы после иссечения не описаны, несмотря на тот факт, что опухоль может инфильтрировать окружающие ткани.
В хондро- и остеолипомах выявляют метапластические участки костной и хрящевой ткани.
Доброкачественный липобластоматоз
Подразделяется на узловатую (добр. липобластома) и диффузную (добр. липобластоматоз) формы. Болеют чаще мальчики до 7 лет (88%).
Опухоль локализуется на нижней конечности, в области ягодиц и на верхней конечности — надплечье и кисть. Описаны также поражение шеи, средостения, туловища.
Опухолевый узел инкапсулированный, дольчатый, шаровидной формы, может достичь 14 см. После хирургического лечения возможны рецидивы, иногда повторные. Метастазы не описаны.
Гебернома (фетальная липома)
Липома из липобластов, псевдолипома — исключительно редкая опухоль, локализуется в местах, где имеется бурый жир (шея, аксилярная область, сина, средостение). Представлен дольчатым узлом обычно маленького размера. Не рецидивирует и не метастазирует.
Доброкачественные опухоли мышечной ткани
Опухоли мышечной ткани делят на опухоли гладких мышц — лейомиомы, и поперечно полосатых — рабдомиомы. Опухоли встречаются достаточно редко.
Лейомиома
Зрелая доброкачественная опухоль. Возникает в любом возрасте у лиц обоих полов. Нередко бывает множественной. Опухоль может озлокачествляться. Лечение хирургическое.
Лейомиома, развивающаяся из мышечной стенки мелких сосудов — небольшие, часто множественные нечетко отграниченные и медленно растущие узлы, часто с изъязвленной кожей, клинически очень напоминает саркому Капоши.
Генитальная лейомиома образуется из мышечной оболочки мошонки, больших половых губ, промежности, сосков молочной железы. Может быть множественной. В опухоли нередко отмечается клеточный полиморфизм. Гормонозависимая. Лечение хирургическое.
Ангиолейомиома из замыкающих артерий
Клинически резко болезненная опухоль, которая при внешних воздействиях или эмоциях может менять размеры. Размеры обычно маленькие, чаще встречается у пожилых людей, на конечностях, вблизи суставов. Характеризуется медленным ростом и доброкачественным течением.
Рабдомиома
Редкая зрелая доброкачественная опухоль, имеет в своей основе поперечно полосатую мышечную ткань. Поражает сердце и мягкие ткани. Представляет собой умеренно плотный узел с четкими границами, инкапсулированная.
Метастазов рабдомиомы не описано. Рецидивы крайне редки. Микроскопически различают 3 субтипа — миксоидный, феталный клеточный и взрослый. Выделяют также рабдомиому женских гениталий. Рецидивирует в основном взрослый тип.
Доброкачественные опухоли кровеносных и лимфатических сосудов
Эти поражения включают в себя различные процессы, значительное число из них рассматриваются в дерматологии. Часть из них относится к порокам развития сосудистой системы опухолевидного характера, часть к истинным опухолям.
Капиллярная ангиома
Истинное новообразование с пролиферацией эндотелиальных клеток.
Доброкачественная гемангиоэндотелиома
Врожденная патология, встречается у новорожденных и грудных детей, чаще у девочек, с локализацией в области головы.
Капиллярная гемангиома
После липомы наиболее частая опухоль мягких тканей, часто бывает множественной, максимальной величины достигает к 6 месячному возрасту, при множественном поражении возможны локализации во внутренних органах
Кавернозная гемангиома
Образование, состоящее из причудливых полостей типа синусоид различной величины. Локализуется в коже, мышцах, внутренних органах. Имеет доброкачественное течение.
Старческая гемангиома
Истинная опухоль, характеризуется пролиферацией капилляров с последующей их кавернизацией с вторичными изменениями.
Гемангиома
Зрелая доброкачественная опухоль сосудистого происхождения, встречается часто. Поражает чаще людей среднего возраста, локализуется на слизистой оболочке носа, губы, на коже лица, конечностей, в молочной железе. Представляет собой четко отграниченный узел серовато-розового цвета 2—3 см. Опухоль нередко может озлокачествляться и перейти в ангиосаркому.
Артериальная ангиома
Конгломерат порочно развитых сосудов, не имеет признаков опухоли.
Гломангиома (гломусная опухоль, опухоль Барре—Массона)
Встречается в виде изолированной опухоли или в виде множественной диссеминированной семейной гломусангиомы.
Опухоль доброкачественная, встречается у пожилых людей, в кистях и стопах, чаще в зоне ногтевого ложа. Может поражать кожу голени, бедра, лица, туловища.
В единичных наблюдениях отмечена в почках, влагалище, костях. При локализации в коже опухоль резко болезненная. Не рецидивирует и не метастазирует.
Гемангиоперицитома
Встречается редко, может возникнуть в любом возрасте. Локализуется в коже, реже в толще мягких тканей. Имеет вид отграниченного плотного узла красного цвета. Опухоль может озлокачествляться — давая рецидивы и метастазы, считается потенциально злокачественным процессом. Озлокачествление до 20% случаев описано у взрослых. Процесс у детей имеет доброкачественный характер.
Лимфангиома
Наблюдается чаще у детей как порок развития лимфатических сосудов, однако может встречаться в любом возрасте. Чаще локализуется на шее, слизистой полости рта.
Доброкачественная синовиома без гигантских клеток
Существование доброкачественных синовиом обсуждается. Большинство авторов склоняется к тому, что все синовиомы являются злокачественными независимо от степени зрелости. Опухоль поражает главным образом коленный сустав, в виде небольших плотных узлов. Лечение хирургическое, однако больные должны наблюдаться в течение 5—9 лет. Болезнь может дать рецидивы и метастазы.
Доброкачественная гигантоклеточная синовиома (нодулярный тендосиновиит)
Псевдоопухолевый процесс, встречается достаточно часто. В 15% процесс возникает в области синовиальной оболочки суставов, в 80% — в сухожильных влагалищах, в 5% — в слизистых сумках.
Представляет собой узловатое образование, чаще локализованное на пальцах кистей, реже стоп и еще реже в области крупных суставов. Излюбленная локализация — межфаланговые суставы. Чаще встречается у женщин 30—60 лет.
При длительном существовании может вызвать атрофию окружающих тканей, в том числе и кости. Процесс часто рецидивиреут, большая часть рецидивов связана с неполным удалением. Метастазов не дает.
Пигментный виллонодулярный синовит
Располагается внутри оболочки суставов, чаще в зоне коленного локтевого и плечевого суставов. Встречается в среднем возрасте. Этиология не ясна.
Травматическая или ампутационная неврома
Возникает как результат посттравматической гиперрегенерации нерва. Представляет собой небольшой болезненный узел.
Нейрофиброма
Одиночная, медленно растущая доброкачественная опухоль мезенхимальной оболочки нервного ствола любой локализации, но чаще всего развивается на седалищном нерве и межреберных нервах. Возникает у людей любого возраста.
Клинически определяется в виде небольших размеров плотно-эластической консистенции с гладкой поверхностью опухолевого узла, при пальпации которого боль иррадирует по ходу нерва. Некоторые опухоли могут достигать больших размеров.
Рост опухоли может происходить как к периферии от нерва, так и в толще нервного ствола, что выявляется при ее морфологическом исследовании.
Лечение хирургическое. Прогноз хороший. Особое заболевание — множественный нейрофиброматоз (болезнь Реклингхаузена), которое относится к группе диспластических процессов. Описаны случаи озлокачествления одной из множественных нейрофибром при этом заболевании.
Неврилеммома (невринома, шваннома)
Доброкачественная опухоль шванновской оболочки. Образуется по ходу нервных стволов. Бывает одиночной. Прогноз благоприятный.
Источник: http://eesg.ru/spetsialistam/klinicheskie-rekomendacii/dobrokachestvennye-opukholi-mjagkikh-tkanei/
Веретеноклеточная саркома: лечение, стадии, симптомы и прогноз
Злокачественную опухоль представляет недифференцированная ткань, к которой относится саркома. Виды:
- круглоклеточная;
- веретеноклеточная;
- полиморфноклеточная саркома;
- плеоморфная;
- гигантоклеточная.
Веретеноклеточная саркома – это зрелая саркома, которая по структуре представляет переплетение волокнистых нитей и густая по консистенции. Как и рак, упомянутая саркома представляет собой опухоль. Злокачественный процесс поражает слизистые оболочки и кожу. Если лечить на ранних стадиях – прогноз наилучший.
Веретеноклеточную саркому используют для характеристики редкого рака костной ткани. Развиваться может у людей старше 40-50 лет. В молодом возрасте как правило не встречается. Для лечения применяют методику борьбы с остеогенной саркомой. Часто для характеристики веретеноклеточной саркомы используют термин: злокачественная фиброзная гистиоцитоксантома.
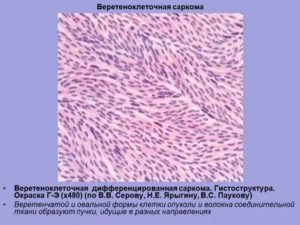
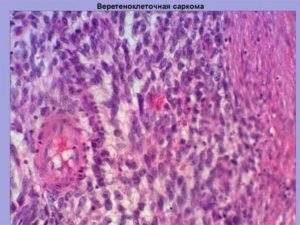
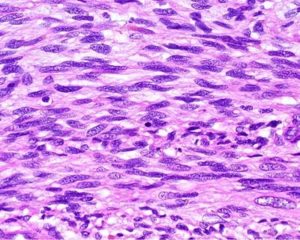
Микропрепарат – злокачественное веретенообразное образование, окрашенное гематоксилином и эозином. Клетки овальной формы, ядро с острыми концами. Клетки могут состоять из ядер неправильной формы. Соединительный процесс осуществляется за счёт веретенообразной ткани.
Симптомы
Общими характерными симптомами признаны:
- Быстрая утомляемость.
- Постоянная слабость.
- Резкое снижение веса.
- Опухоль визуально видима, выступает над поверхностью.
- Деформация и отечность поражённых тканей.
- Если веретеноклеточная опухоль заденет нервные окончания, появится боль.
Клетки веретеноклеточной саркомы
В начале болезни симптоматика скудная, со временем приобретает характерные признаки. Всё зависит от локализации новообразования.
Разновидность веретеноклеточной саркомы
Среди разновидностей злокачественных новообразований мягких тканей неспецифированная фиброзная гистиоцитома встречается у большей части пациентов.
Поражает такая саркома: соединительные ткани туловища, конечностей. Поражение веретенообразной саркомой забрюшинного пространства происходит редко.
Развиваться такое новообразование может в глубине соединительной ткани, что ухудшает диагностику.
Новообразования, относящиеся к фиброзной гистиоцитоме, известны нескольких типов:
- гигантоклеточная;
- ииксоидная;
- воспалительная;
- типичная.
Явной чертой фиброзной злокачественной гистиоцитомы признаётся периодический рост, частые рецидивы. Типичная форма клеток включает в себя веретенообразный вид клеточной ткани, напоминающий фибробласты.
Симптоматика болезни зависит от места образования саркомы. Если опухоль локализуется наружно (на плечах, бёдрах), образуется уплотнение на теле диаметром 10 сантиметров. Внешний слой кожи над образованием краснеет. Если место локации в забрюшинном пространстве, вероятные признаки заболевания:
- сонливость, возможна потеря сознания;
- плохой аппетит;
- резкое снижение массы тела;
- повышение температуры;
- болезненные ощущения в области живота.
При появлении первых признаков фиброзной гистиоцитомы необходимо сделать диагностическое исследование, которое включает детальную диагностику новообразования. Томография установит характер патологии, определит метастазы, способные поразить головной мозг, печень или лёгкие.
Ультразвуковое обследование предоставит информацию обо всех особенностях фиброзной гистиоцитомы, а также оценит появление метастатического лимфогенного процесса.
Одним из самых важных методов обследования является микроскопическое изучение анализов. Изучение биопсии поставит точный диагноз и определит правильное лечение больного.Современная медицина не способна сказать о факторах, провоцирующих появление заболевания, но выделяет несколько случаев, способствующих возникновению болезни:
- Наследственно-генетическая предрасположенность.
- Ослабленная иммунная защита организма.
- Взаимодействие с сильно токсичными веществами.
- Травмированные кожные покровы.
Морфологическое исследование
Морфологическая диагностика – очень сложный процесс вследствие больших различий опухолей, даже внутри одного подтипа. Выделяют больше 100 видов, которые требуют индивидуального лечения.
Характеристики сарком мягких тканей строятся на определении от доброкачественной опухоли без проявления метастазов с медленным ростом, до злокачественных с высоким ростом метастазов.
Склонность к осложнениям у каждого вида опухолей зависит от уровня злокачественности. Разработаны две методики определения характеристики злокачественности: NCI, FNCLCC.
Веретеноклеточная саркома
По методу NCI оцениваются гистологические группы, количество видимых клеток, плеоморфизм, количество поражённых органов и наличие явных мест воспаления.
- G1 – низкая степень злокачественности (высокодифференцированная опухоль): благоприятный прогноз, распространение на другие органы не происходит, реакции на химиотерапию нет.
- G2 – промежуточная степень злокачественности (умеренно дифференцированная опухоль).
- G3 – высокая степень злокачественности (низкодифференцированная опухоль): неблагоприятный прогноз, высокий потенциал метастазирования, в большинстве случаев чувствительна к препаратам химиотерапии.
По системе FNCLCC определяется трёхступенчатой методикой. Рассматривается сумма баллов, показывающая специфику клеток опухоли. Степени обеих систем совпадают.
Выявление уровня злокачественности – абсолютно субъективная процедура, поэтому предусмотрено классифицирование саркомы на 2 типа: высокой и низкой степени злокачественности.
Патогенез
Патогенез веретенообразной опухоли определяется генетическими факторами. Новообразование может быть единичным дефектом генома, так и следствием множественного нарушения в геноме.
В группу риска попадают люди с иммунодефицитными синдромами или принимающие средства, направленные на снижение защитных свойств организма.
Преимущественно в риске поражения оказываются:
- лёгкие;
- печень;
- кости;
- головной мозг.
Особенности распространения метастазов нужно знать для проведения терапевтических мероприятий и наблюдения за больным. Сроки проявления поражений разные для каждого вида образования. Рецидивы обычно появляются через пару месяцев, они либо схожи с удалённой саркомой, либо отличаются от неё по нескольким параметрам.
Этапы болезни
Выделяют 4 стадии протекания болезни. Для назначения правильного лечения полагается точно знать, на какой стадии развития находится веретеноклеточная саркома.
Начальная
На первой стадии образование не распространяется за пределы поражённого органа. Размеры малы и роста не наблюдается. Болевой синдром отсутствует, метастазов нет. На этом этапе саркома хорошо лечится, даже если это высокодифференцированная клетка, образовавшаяся в лёгком или матке.
Вторая стадия
На соседние ткани не распространяется. Начинает проникать во все слои поражённого органа. Увеличивается размер. Возможно, появляются метастазы, образующиеся в лимфоузлах. Прогноз на полное выздоровление удовлетворительный, появление рецидива маловероятно.
Третья стадия
Опухоль прогрессивно распространяется на соседние ткани. Проявляются симптомы (боль, дискомфорт в зоне поражения). Нарушается процесс кровоснабжения. Деформируется кость или кожные покровы в месте локации опухоли. При лечении на этой стадии возможны частые рецидивы.
Четвёртая стадия
Опухоль достигает огромных размеров, может распадаться и кровоточить. Метастазы поражают большую часть органов. Прогноз на выздоровление практически отсутствует.
Лечение
Веретеноклеточная саркома лечится комплексом терапевтических методик. Главное – хирургическое удаление. Лучевую терапию проводят после операции для удаления остатков новообразования. Химиотерапия проводится на всех стадиях лечения.
Проведение процедуры химиотерапии
Комплекс мероприятий по лечению веретеноклеточной саркомы определяется исходя из полученной диагностической информации об опухоли: степень дифференциации, тип, на какой стадии находится опухоль и есть ли метастазы.
Хирургическое удаление
Перед операцией проводится микроскопическое изучение биоматериала саркомы. Удаляют опухоль скальпелем, и все соприкасающиеся с ней клетки. Если размер новообразования большой, то применяют дополнительный комплекс мер.
Лучевое облучение
Для такого метода характерно применение облучающей терапии после удаления, ликвидирует оставшуюся ткань. Эффективно использовать, если нужно сохранить поражённые конечности. Однако лучевая терапия имеет сильные последствия в виде новых опухолей, поражения здоровых органов.
Точечное удаление
Инновационная методика удаления злокачественных опухолей. Наилучший исход прогнозируется на ранних стадиях лечения. Метод позволяет использовать сильное излучение, направленное только на злокачественные клетки.
Химиотерапия
Терапия чаще проходит до хирургического вмешательства и после. Бывают случаи, когда необходимо применить препараты во время операции.
Трансплантация органов
Пересадка органов при обнаружении злокачественной опухоли запрещена.
Реабилитационный период
По окончанию терапевтических процедур больному следует находиться под присмотром специалистов. Пациент продолжает получать симптоматическое лечение. Также проводят обследования: томография, УЗИ, рентген. Назначают поддерживающее лечение.
Следует после удаления веретеноклеточной саркомы ещё пару лет постоянно проходить обследование у онколога. Благодаря этому можно вовремя обнаружить осложнения после операции и вовремя назначить повторное лечение рецидива.
Диета после удаления
Диета после операции строится на ряде принципов.
- Приём пищи маленькими порциями, но часто, 5-6 раз в день. Перекусы и фаст-фуд исключить, могут плохо повлиять на состояние организма. Комплексно пропивать витаминные стимуляторы, минеральные вещества. Чаще включать в рацион овощи (термической обработки), фрукты (кроме цитрусовых). Больше пить свежих соков, кушать ягоды некислых видов и пить ягодные морсы.
- Печень животного происхождения содержит комплекс полезных веществ. Морковь, петрушка, тыква, перепелиное яйцо насыщены витамином А (антиоксидант), улучшают защитную работу организма..
- Постоянное применение крупы: гречиха, ячневая, геркулес. Полезны кедровый, грецкий и лесной орехи, обеспечивают нормальный клеточный обмен.
- Помидор, бобовые, свекла, брюссельская капуста и кисломолочная продукция играют главную роль в обновлении и росте клеток.
- Чтобы вывести вредные микроэлементы из организма, надо включить в рацион продукты с высоким содержанием витамина С, Е.
- Морская рыба, лук и чеснок предотвращают появление рецидивов.
- Чтобы поддержать гормональный баланс в организме, рекомендуется пища, насыщенная йодом. Можно рыбу или рыбий жир, а также йодированную соль применять для готовки.
- Воздержаться от употребления консервированных продуктов, полуфабрикатов, кондитерских изделий.
- Пиво и алкоголь запрещено употреблять.
- Воздержаться от потребления кислых продуктов, опухоль быстро размножается в кислой среде.
- Еда призвана содержать минимум быстрых углеводов, так как злокачественные клетки питаются глюкозой.
Источник: https://onko.guru/zlo/veretenokletochnaya-sarkoma.html
Саркома мягких тканей: фото начальной стадии, симптомы, прогноз и лечение
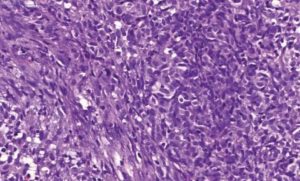
Саркома мягких тканей – это группа злокачественных опухолей, развивающихся из тканей человеческого организма: жировой, соединительной, синовиальной, эпидермоидной, подкожной клетчатки, мышечной, нервной. Возможно, мезодерма или эмбриональный листок является составляющей опухоли. К особенностям относится локализация опухоли на любых участках. В 15% встречается низкодифференцированная саркома.
Соединительный слой ткани защищает тело человека от механических повреждений и опасных веществ. Каждая клетка соединительной ткани является вспомогательной для всех органов.
Поражение нижних конечностей составляет 60%, головы и тела – 30%. Встречается у детей и у людей старшего поколения в равной степени.
Код по МКБ-10: С45-С49, зависит от типа саркомы.
Что такое саркома и ее виды
Обратите внимание! Подобные опухоли могут диагностироваться как у мужчин, так и у женщин возрастной категории от 20 до 50 лет, треть таких заболеваний диагностируется у детей.
Саркома формируется в структурах мягких тканей, содержащих жировую клетчатку, прослойки соединительной ткани, сухожилия, а также поперечнополосатые мышцы.
Мягкотканая саркома относится к онкологическим заболеваниям с высокой смертностью, он имеет склонность к быстрому метастазированию и образует вторичные очаги в легочных, печеночных и прочих тканях.
Саркома может возникнуть на любой части человеческого тела, где имеются мягкие ткани – на ягодицах, пальцах, спине, предплечьях, голенях, стопах и т.д.
Чаще опухоли мягких тканей (ОМТ) располагаются на нижних конечностях, на бедрах, реже их можно встретить на руках, шее, голове.
Мягкотканая саркома на ощупь бывает плотной, мягкой или желеобразной, без капсулы, обычно формируется как одиночная опухоль, но встречаются и множественные формирования. Например, фибросаркома – плотная на ощупь опухоль, липосаркома или ангиосаркома – мягкая, миксома – желеобразная.
Как проходит лечение
Для пациента с диагнозом «саркома» лечение подбирается в зависимости от типа новообразования и стадии развития патологического процесса. В современной онкологии используют следующие методы терапии:
| Вид новообразования | Лечебные мероприятия |
| Опухоль в мягких тканях | Хирургическое удаление. Радиационная терапия.Брахитерапия.Назначение лекарств от рака (Декарбазина, Андриамицина, Эпирубицина) |
| Саркома Капоши | Операция (хирургическое иссечение, замораживание онкологических образований). Химиотерапия Гемцитабином, Таксотером.Биологическая терапия. |
| Саркома Юнга | Пересадка стволовых клеток. Прием лекарственных препаратов (Доксорубицина).Локализованная терапия (местная хирургия или применение радиационного излучения). |
Чаще всего врачи прибегают к комплексному лечению злокачественной опухоли. Закрепить полученные результаты помогают занятия ЛФК, физиотерапевтические процедуры. Не исключается применение народных средств, гомеопатических продуктов, иглоукалывания. В тяжелых случаях, сопровождающихся масштабным повреждением конечностей, прибегают к их ампутации.
Важное значение в благополучном завершении терапевтического курса играет правильное питание больного. К пище, рекомендованной при раковых новообразований, относятся:
- печень (говяжья, куриная, свиная);
- качественное сливочное масло;
- орехи, крупы;
- кисломолочная продукция;
- фрукты и овощи, богатые витамином С.
При злокачественных опухолях запрещенными становятся мучное, сладкое, жареное, жирное, копченое, и другие тяжелые для организма продукты.
После завершения лечения ракового образования пациент должен периодически посещать онколога, проходить медицинское обследование каждые 2-3 месяца. Больные, благополучно прошедшие терапевтический курс, пребывают на учете у доктора на протяжении 3-6 лет.
Ведущие клиники в Израиле
Ассута
Израиль, Тель-Авив
Ихилов
Израиль, Тель-Авив
Хадасса
Израиль, Иерусалим
Этого типа саркомы можно классифицировать на следующие разновидности:
- альвеолярная;
- ангиосаркома;
- гемангиоперицитома (злокачественная);
- хондросаркома внескелетная;
- эпителиоидная;
- фибросаркома;
- липосаркома;
- лейомиосаркома;
- мезенхимома (злокачественная);
- фиброзная гистиоцитома (злокачественная);
- шваннома (злокачественная);
- саркома синовиальная;
- рабдомиосаркома.
Также есть классифицирование сарком по злокачественности. Опухоли с малой злокачественностью отличаются высокой дифференцированностью и мизерным кровоснабжением, в них немного онкоклеток и очагов некроза, зато присутствует много стромы.
Высокозлокачественные опухоли характерны низкой дифференцированностью и активно делятся. Кровоснабжение таких клеток хорошее, присутствуют очаги некроза и онкоклеток, стромы мало. В этом случае развитие болезни происходит намного быстрее.
Запомните! Из-за того, что такие виды новообразований имеют много нозологических форм и вариантов, этот вид опухоли относят к самому трудному разделу онкоморфологии.
Среди таких новообразований встречаются доброкачественные, полузлокачественные (деструирующие или промежуточные) и злокачественные. У полузлокачественных есть мультицентричные зачатки и ярков выраженный агрессивный рост. И хотя они не дают метастазы, но могут давать рецидивы даже после удаления и комбинированного лечения.
Международная классификация болезней (код по Мкб10 – С49) различает огромное количество опухолей мягких тканей:
- жировой ткани;
- фибропластические (миофибробластические);
- фиброгистиоцитарные;
- гладкомышечные;
- перицитарные (периваскулярные);
- скелетной мускулатуры;
- сосудистые;
- костно-хрящевые;
- стромальные ЖКТ;
- опухоли нервов;
- неопределенной дифференцировки;
- недифференцированные саркомы.
Каждая из этих видов опухолей подразделяется еще на несколько типов.
Среди них: светлоклеточные, десмопластические мелкокруглоклеточные, плеоморфные, фибромиксоидные (низкой злокачественности), веретеноклеточные и т.д.
Также диагностируют: саркофибромы, мягкотканные бластомы, саркому Капоши, нейрофибросаркомы, лимфангиосаркомы, миксофибросаркомы, липофиброматоз, опухоль Тритона и другие виды.
Саркома у детей
У детей от рождения и до 21 года можно диагностировать такие виды опухолей в порядке убывания частоты:
- рабдомиосаркому (РМС) (классическая и альвеолярная) – 57% случаев. Альвеолярная саркома редко встречается у взрослых, но у детей обычно поражает легкие. Эмбриональная формируется из конкретного вида мягкой ткани;
- внекостную саркому Юинга или экстраоссальную (ППНЭО) – 10 % случаев;
- синовиальную – 8 %;
- шванному – 4 %;
- фиброматоз, недифференцированную саркому, периферическая нейроэктодермальная опухоль (ПНЕТ) – в 2 % случаев.
В детской онкологии эти опухоли относят к группе «солидные опухоли», такого рода опухоли составляют около 6-7 % от всех видов рака и находятся на третьем месте по частоте диагностирования у детей после новообразований ЦНС и нейробластом.
Источник: https://gb4miass74.ru/bolezni/liposarkoma-myagkih-tkanej.html
Веретеноклеточная саркома: симптомы, причины возникновения, лечение, прогноз
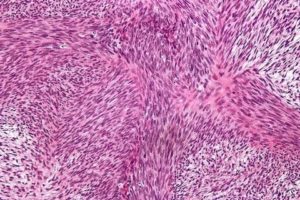
Веретенообразноклеточная саркома – это новообразование злокачественного характера, происходящее из соединительной ткани. По сравнению с другими разновидностями саркомы, она является более зрелой по своему структурному строению.
Что такое
Веретеноклеточная саркома представляет собой злокачественную опухоль, строение которой состоит из таких же веретенообразных клеток.
В некоторых случаях при осуществлении гистологического изучения данное образование имеет схожесть с фибросаркомой.
Это объясняется наличием полной консистенции, а также светлых волокнистых нитей, которые переплетаются между собой и по форме напоминают клубок.
Особенность веретеноклеточного новообразования заключается в беспорядочном или самостоятельном росте атипичных клеток. Кроме того, опухоль может достигать различных размеров и локализуется в любых частях тела.Онкологическое заболевание может поражать слизистую и кожные покровы, фасции и серозную ткань.
Согласно исследованиям, было установлено, что патология одинаково часто выявляется как у детей, так и у взрослого населения. При диагностировании болезни на ранней стадии и вовремя начатом проведении терапевтических мероприятий прогноз на излечение удовлетворительный.
Классификация
Веретенообразноклеточная саркома подразделяется на несколько разновидностей.
Высокодифференцированная
Раковые клеточные структуры практически ничем не отличаются от здоровых клеток. Кроме того, они с затруднением выявляются в очаге поражения и формируются в небольших количествах.
Умеренно-дифференцированная
Патологические клетки перестают нормально функционировать. Происходит их деление, начинает развиваться устойчивость к определенным группам принимаемых медикаментозных средств.
Низкодифференцированная
Симптоматика пораженной ткани выявляется слабо. Кроме того, новообразование характеризуется высокой степенью агрессивности, которая сопровождается бесконтрольным делением атипичных клеток и распространением метастазов.
Недифференцированная
По сравнению с вышеописанными типами веретеноклеточной саркомы не поддается дифференциальной диагностике. Также отмечается отсутствие восприимчивости к проведению химиотерапии.
Стадии
Как и любая другая разновидность саркомы, данный тип опухолей проходит несколько стадий своего развития.
Первая
Новообразование растет в пределах пораженного органа и не достигает крупных размеров. Также не происходит нарушения в работе анатомической структуры. Болезненность и дискомфорт отсутствуют, нет метастазирования.
Даже если говорить о высокодифференцированном типе опухолей, при которых поражается маточное тело или легкие, прогноз будет вполне благоприятным при правильно подобранной схеме лечения.
Вторая
Также не происходит выхода опухоли за границы органа, однако наблюдается ее активное прорастание в слои. Новообразование быстро увеличивается и может привести к дисфункции пораженных структур. Не наблюдается на данной стадии и распространение метастазов в отдаленные органы, но уже поражению подвергаются региональные лимфоузлы.
Третья
Происходит интенсивное распространение новообразования в другие органы, мышечные и костные ткани, а также сосуды. Кроме того, опухоль метастазирует в лимфатические узлы.
Патологический процесс сопровождается проявлением характерной симптоматики. Кроме того, кожа и слизистые начинают деформироваться.
Четвертая
Данная форма относится к наиболее тяжелым. Опухолевое образование достигает огромных размеров. В результате, рядом расположенные ткани начинают сдавливаться. Метастазы определяются во всех лимфатических узлах. В большей степени поражению подвергаются легкие, головной мозг, молочные железы и бедренная область.
Причины
Специалисты выделяют множество факторов, которые могут спровоцировать развитие веретеноклеточной саркомы.
Точная причина болезни до сих пор не установлена. Но существуют определенные факторы, повышающие вероятность формирования злокачественного новообразования.
К ним относят:
- ионизирующее излучение;
- генетические патологии, например, Синдром Гарднера, Вернера и прочие;
- заболевания вирусной природы происхождения;
- раны, нагноение;
- применение иммуносупрессивной и комбинированной химиотерапии.
Часто патологический процесс появляется в результате негативного воздействия окружающей среды, наследственной предрасположенности, травмирования и других.
Диагностика
Для подтверждения или опровержения онкологического заболевания назначают проведение диагностического обследования, которое включает ряд инструментальных и лабораторных исследований.
Данный метод необходимо в том случае, когда врач подозревает развитие остеосаркомы или злокачественного поражения костной ткани.
Эти методики относятся к более информативным. Позволяют наиболее точно отобразить состояние костной структуры и мягких тканей.
При поверхностном расположении очага поражения делают забор фрагмента патологического материала. В дальнейшем проводят его гистологическое и цитологическое изучение. Если опухоль локализуется глубоко в слоях или на внутренних органах, до данный процесс осуществляется под контролем ультразвукового аппарата.
УЗИ
Врачи применяют ультразвуковое исследование, чтобы выявить онкологическую опухоль в области мягких тканей, а также во внутренних анатомических структурах.
В сосуды вводят контраст, который имеет свойство накапливаться в месте пораженной области. Это дает возможность более внимательного изучения характера нарушения кровотока в полости новообразования.
Радиоизотопная диагностика
Необходима для оценки онкопроцесса, глубины его распространения, а также прорастания на соседние ткани и органы.
Осложнения
Среди возможных осложнений специалисты выделяют интоксикацию, развитие кровоизлияний, нарушение в работе жизненно важных систем и органов.
Также при длительном отсутствии терапевтических мероприятий опухоль начинает распространять метастазы на близлежащие и отдаленные структуры.
Прогноз
При прогнозировании дальнейшего исхода необходимо принимать во внимание некоторые факторы, например, месторасположение саркомы, степень дифференцировки, стадию онкологического процесса, а также состояние больного.
Так, если диагностирована опухоль в матке, то продолжительность жизни в течение 5 лет отмечается в 0-50 процентах случаев, при поражении легких данный показатель составляет от 0 до 70%.
Веретеноклеточная саркома – онкологическое заболевание, которое требует незамедлительного лечения. Поэтому при обнаружении первых симптомов необходимо сразу обратиться за медицинской помощью. Только раннее диагностирование болезни и вовремя начатая терапия позволят увеличить шансы на выздоровление.
Источник: https://onkologia.ru/obschee/veretenokletochnaya-sarkoma/
