Спермограмма и замершая беременность
Замершая беременность
Проблема многих бесплодных пар заключается в беременности, замершей на том или ином сроке развития, и оборачивающейся самопроизвольным выкидышем или хирургическим вмешательством (выскабливанием). Она случается примерно в половине случаев невынашивания беременности.
При замирании беременности происходит гибели эмбриона, вызванная нарушением условий его нормального развития. Это часто случается в первом триместре, но может произойти и на более поздних сроках. Наиболее критичный период для замершей беременности – восьмая неделя. В это время у эмбриона полным ходом идет развитие жизненно важных органов.
Акушерская практика выделяет еще два кризисных срока – 9-11 и 16-18 недели.
Внутриутробная гибель плода часто не сразу дает о себе знать. Какое-то время женщина может не подозревать об этом. Нормальная реакция организма – отторжение плода. Иногда на это уходит две и более недель.
Опасность для здоровья женщины представляет разложение плода, как источник распространения воспалительной реакции и инфекции.
Если самоотторжение не случается вовремя, то замерший плод извлекают с помощью хирургических методов.
Признаки остановки развития эмбриона
С момента зачатия плод начинает свой рост, увеличиваясь в размере вместе с маткой. Каждому периоду беременности соответствует нормальный размер матки.
Если при очередном посещении гинеколога выясняется, что размер матки не соответствует норме для текущего срока, то врач назначает уточняющее ультразвуковое исследование и выполняет прослушивание сердцебиение эмбриона.
Кроме визуальной оценки изображения матки с эмбрионом в ходе УЗИ, врач обращает внимание на косвенные признаки, которыми сопровождается неразвивающаяся беременность. К таким признакам относится:
- повышение температуры и ощущение озноба;
- не проходящая слабость в теле;
- коричневатые или кровянистые выделения из влагалища;
- тяжесть и боли в области матки;
- резкое прекращение характерного для беременных токсикоза;
- отсутствие подвижности плода (на поздних сроках вынашивания).
Все указанные признаки могут возникать и по причинам, не связанным с гибелью эмбриона. Поэтому ни один из них не может служить верным симптомом замирания плода, но становится поводом для внепланового посещения гинекологического кабинета. Однако задержка развития плода может произойти совершенно незаметно для самочувствия. В таком случае его обнаруживают на плановом осмотре врача.
Во втором триместре и тем более на поздних сроках гибель эмбриона возникает гораздо реже, но все же встречается в акушерской практике. Начиная с четырнадцатой недели шевеление плода уже ощущается женщиной, и с каждым днем развивающийся плод ведет себя все более активно.
На этом этапе долгое отсутствие признаков шевеления эмбриона считается основным признаком неправильного хода беременности. Если эмбрион замирает во втором триместре, то именно отсутствие шевеления внутри становится для нее тревожным сигналом.
Также при замирании плода во втором триместре характерны дополнительные признаки:
- изменение влагалищного секрета. Нормальный цвет выделения меняется на коричневатый, возможно с кровяными прожилками;
- боль внизу живота, иррадиирующая в поясницу;
- исчезновение тяжести груди и уменьшении объема бюста;
- прекращение сердцебиения у плода, которое во втором триместре прослушивается фонендоскопом;
- слабость;
- высокая температура как реакция организма на разложение.
Если эти симптомы присутствуют на фоне продолжительной паузы в шевелении плода, то необходимо срочно обратиться к доктору, поскольку замирание беременности и выкидыш на среднем и позднем сроке несет серьезную угрозу здоровью и даже жизни матери.
Почему случается замирание?
К нарушению нормального вынашивания приводит целый ряд факторов, которые можно сгруппировать по происхождению:
- генетические;
- иммунные;
- эндокринные;
- инфекционно-воспалительные.
Генетический фактор возглавляет список причин неслучайно. Медицинская наука доказала связь замершей беременности с хромосомной патологией эмбриона. И это наиболее распространенная причина самопроизвольного прерывания беременности.
Остальные факторы относятся к вторичным, обеспечивающим неблагоприятный фон для развития плода. Немалое значение имеет гормональный статус женщины, ожидающей ребенка.
Проблемы с вынашиванием очень часто отмечаются при стертых формах гормонального дисбаланса.Общеизвестно, что женщина, готовая к зачатию ребенка, должна беречься от любых стрессов, соблюдать щадящий режим, исключить запрещенные медикаменты, алкоголь, сигареты. Все эти вещи соответственно вредят плоду и могут привести не только к патологиям, но и к его гибели.
Гормональные нарушения, хронические заболевания внутренних органов, не вылеченные инфекции нередко становятся решающим фактором возникновения патологий развития плода, выкидышей, гибели эмбриона.
Для беременных опасность представляет даже ГРИПП, поскольку иммунитет плода недостаточно мощный, чтобы противостоять агрессивным вирусам. Еще большую опасность представляют цитомегаловирус и краснуха.
Инфекционные заболевания опасны для беременных еще и риском возникновения антифосфолипидного синдрома, который становится ответом организма на некоторых возбудителей и является причиной выкидыша.
Нанести непоправимый вред плоду могут и сильные эмоциональные переживания, которые приводят к перенапряжению нервной системы и выбросу в кровяное русло больших порций стрессовых гормонов.
К иммунологическим факторам, приводящим к осложнениям беременности, относится резус-конфликт матери и ребенка. Иммунные клетки резус-отрицательной матери атакуют плод с положительным резус-фактором, принимая его за чужеродное тело. В результате плод отторгается и погибает. Хотя эту проблему медицина научилась преодолевать, она остается причиной возможного замирания беременности.
И необходимо сказать о генетической тромбофилии – предрасположенности к тромбообразованию. Свертывающая способность крови повышается когда организм готовится к имплантации эмбриона, и способствует выкидышу на ранних сроках.
Причем при обычных условиях эта генетическая предрасположенность может себя никак не проявлять до конца жизни. Иногда в анамнезе у близких родственников и у самой женщины были эпизоды тромбозов, ранних инсультов, инфарктов, тромбоэмболий, варикозной болезни.
Эти данные выясняются при опросе у врача.
Диагностика
Поскольку гибель плода может произойти бессимптомно, о проблеме женщина может узнать только при очередном контрольном УЗИ. Несоответствие размеров плода сроку беременности – то, на что врачи обращают внимание в первую очередь. В первом триместре зародыш еще слишком мал, поэтому диагностика на ранних сроках не всегда бывает точной.
Врач обязательно поинтересуется у будущей матери насчет ее самочувствия, наличия токсикоза, состояния молочных желез, поднималась ли температура. Сбор анамнеза в совокупности с данными УЗИ помогают с большой вероятностью определить состояние эмбриона.
Дополнительным маркером нормального протекания беременности служит характерное нарастание ХГЧ (хорионического гонадотропина человека), прогестерона и эстрадиола.Начиная со второго триместра определить состояние плода, кроме УЗИ, помогает прослушивание его сердцебиения.
Лечение
Если у женщины с данным диагнозом не происходит выкидыш, то мертвый плод необходимо извлечь хирургическим путем методом вакуум-аспирации или/и выскабливания.
Естественное отторжение переносится легче, поскольку в этом случае не травмируется полость и шейка матки.
Но при задержке погибшего плода хирургическое извлечение неизбежно, ведь в противном случае инфекция, распространяемая некротическими тканями эмбриона, приведет к заражению внутренних органов интоксикации всего организма и сепсису.
При самопроизвольном выкидыше детородная функция женщины восстанавливается через три месяца.
Хирургическое воздействие на эндометрий потребует более долгого восстановления: следующее зачатие можно планировать не ранее, чем через три месяца-полгода.
В любом случае возможность следующего зачатия можно обсуждать после налаживания менструального цикла. На это обычно уходит от двух недель до двух месяцев.
Алгоритм действия врачей при абсолютном подтверждении гибели плода зависит от срока вынашивания. Если инцидент произошел на сроке до 8 недель, то пациентке по показаниям возможно назначить препараты-антагонисты прогестерона. Эти вещества провоцируют выкидыш.
Хирургическое выскабливание применяется по показаниям на сроках более 7-8 недель. Очень распространенное явление при замершей беременности – наличие инфекции при посеве материала из мазка влагалища.После выхода или извлечения безжизненного плода пациентка назначают курс антибиотиков широкого спектра.
Для нормального восстановления и сохранения детородной функции врачи определяют причину патологии: проводится гистология тканей эмбриона, генетическое исследование эмбриона и при необходимости исследуется кариотип обоих родителей с последующей консультацией генетика.
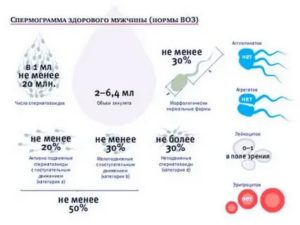
Программа обследования направлена на обнаружение скрытых инфекций, проводится анализ гормонального профиля, особое внимание отводится щитовидной железе. Для исключения влияния мужского генетического фактора назначается спермограмма.
Все эти действия необходимы для минимизации рецидивов неразвивающейся беременности при следующем зачатии. Невозможность выносить ребенка, если она не вызвана стрессом или острым инфекционным заболеванием, говорит о проблеме в организме.
Поэтому обследоваться и лечиться нужно, даже если женщина больше не планирует ребенка.
Реабилитация после замершей беременности
После прерванной беременности в результате гибели плода женщина страдает не только физически, но и психически. Поэтому восстановление ведется сразу в двух плоскостях.
После курса лечения, который может состоять из противовоспалительной, гормональной терапии, физиотерапии назначают длительный (до 4 мес.) курс витаминов и минералов как подготовку для нового зачатия.
Физическая реабилитация в основном сводится к восстановлению эндометрия.
Для предохранения используют презерватив или другие способы контрацепции. Но если беременность прервана хирургическим способом, то во избежание недопустимой на этом этапе беременности пациенткам назначают прием комбинированных контрацептивов на протяжении шести месяцев.
Потеря ребенка на стадии вынашивания для женщины оборачивается психологической травмой. В период реабилитации ей необходима консультация профильного психолога, а также максимальная поддержка родных и близких.
Одно из нежелательных последствий замершей беременности – приобретенный страх неудачи перед новым зачатием, а также излишнее эмоциональное напряжение в ходе вынашивания, которое крайне нежелательно.
Консультации психолога в совокупности с психотерапией помогают восстановить эмоциональное равновесие и приобрести уверенность в своих силах.
Замершая беременность после ЭКО
Вспомогательные репродуктивные технологии, в частности программа ЭКО, позволяет преодолеть многие виды бесплодия, но на ход беременности почти не влияет.
Единственный фактор, который исключается при экстракорпоральном оплодотворении, – морфологические отклонения сперматозоидов, что в значительной мере снижает мужской хромосомный фактор.
Ввиду того, что к искусственному оплодотворению обращаются женщины, имеющие проблемы с репродуктивной функцией, вероятность замирания беременности у них выше.
Поскольку основным фактором не вынашивания считаются хромосомные аномалии эмбриона, то вероятность в частности неразвития беременности растет с возрастом женщины. У рожениц после 40 лет статистика генетических отклонений у эмбриона свыше 80%.В случае неудачи при первой имплантации по программе ЭКО пациенткам не назначают обследований, поскольку вероятность прерывания беременности по причине неправильного формирования эмбриона высока. Повторный выкидыш или гибель плода уже вызывают необходимость искать причину в организме женщины.
Как уменьшить вероятность замирания?
К сожалению, гарантировать абсолютную жизнестойкость плода особенно на ранних сроках невозможно. Но можно исключить факторы, повышающие вероятность самопроизвольных абортов и замирания. Для этого необходимо:
- готовиться к зачатию за полгода, укрепляя иммунитет, очищая организм;
- бросить курить, принимать алкоголь, сильнодействующие препараты;
- не использовать лекарства от молочницы, содержащие интроконазол), анальгетики, косметические средства, содержащие ретиноиды;
- принимать фолиевую кислоту, препараты йод и другие витамины.
К профилактике замершей беременности и других осложнений при вынашивании относится целевое обследование на предмет наличия в организме герпеса, ВПЧ, микоплазмы и других скрытых инфекций, опасных для эмбриона. Планирование рождения ребенка, подготовка и профилактика на порядок повышают шансы выносить и родить здорового ребенка.
Наряду с факторами риска, будущие мамы должны знать, что для плода, если беременность протекает без отклонений, не представляют опасность авиаперелеты после 12 недель, умеренная физическая нагрузка, занятия сексом с супругом.
Планирование семьи после замершей беременности
Все женщины и их партнеры переживают потерю даже не рожденного ребенка как большую трагедию. О ней не получится быстро забыть, но лучше всего взять себя в руки и подумать о будущей беременности. Сосредоточение на следующей задаче помогает пережить утрату.
Очень важно при планировании следующей беременности после замершей, подготовить организм. Необходимо дождаться восстановление менструального цикла, а также полной регенерации поврежденного при хирургическом выскабливании (если таковое имело место) эндометрия.
Менструации при отсутствии осложнений восстанавливаются до шести недель. Но если супружеская пара занимается сексом, то зачатие не исключается и в этот период.
Наступление беременности ранее трех месяцев нежелательно, поэтому женщина должна предохраняться до того момента, когда ее организм будет готов к зачатию.
Подходящее время для новой беременности после замершей зависит от состояния здоровья женщины, а также от способа выхода погибшего плода. Если это был выкидыш, то зачать ребенка можно после трех месяцев. Хирургическое извлечение требует полугодовой реабилитации, а потом, не затягивая долго, нужно стараться забеременеть.
Источник: https://KRMed.ru/articles/zamershaya_beremennost.html
Клиника ЭКО | Мужской фактор и невынашивание беременности

Невынашивание беременности — многофакторная проблема, причинами которой может быть патология как со стороны женщины, так и со стороны мужчины. О роли мужского фактора в невынашивании беременности рассказывают уролог, андролог, оперирующий уролог Клиники МАМА Ярослав Игоревич Мельник и уролог, андролог, оперирующий уролог НИИ урологии РФ Елена Владимировна Касатонова.
Невынашивание является наиболее частым осложнением беременности на ранних сроках. Эпизодические выкидыши в основном представляют собой потерю беременности вследствие нежизнеспособности эмбриона с аномальным кариотипом, тогда как повторные и последовательные выкидыши имеют под собой определенную причину.
Исторически сложилось, что исследования, в первую очередь, коснулись женского вклада в эту патологию течения беременности и наиболее часто приписываемой этиологией являлись аномалии кариотипа плода, а также женский генетический, анатомический, эндокринный, иммунный факторы и тромбофилия.
Генетические дефекты, особенно хромосомные аномалии, являются наиболее распространенными причинами самопроизвольного выкидыша в первом триместре беременности. Хромосомные аномалии встречаются приблизительно в 60% таких случаев.
Наиболее распространенные нарушения первого триместра, которые наблюдаются как при естественном планировании, так и при применении вспомогательных репродуктивных технологий: трисомии (27,6%), синдром Тернера (8,6%), триплоидия (8,6%), 48 хромосом ( 3,3%), и смешанные хромосомные аномалии (1,2%).
Проспективные когортные исследования с использованием высокочувствительных тестов ХГЧ у женщин, пытающихся забеременеть, показали, что лишь около одной трети запланированных беременностей заканчиваются родами. По приблизительным оценкам, потеря эмбрионов до имплантации составляет 30% и еще 30% после имплантации, но до задержки менструации, то есть на третьей или четвертой неделе беременности.
Таким образом, патология затрагивает 1-3% всех женщин, и примерно в 50% случаев причина не может быть идентифицирована.Поэтому в последние годы появляются сообщения о вкладе мужского фактора в привычное невынашивание беременности (ПНБ).
Оценка ПНБ фокусируется на скрининге генетических факторов и антифосфолипидного синдрома, оценке анатомии матки, гормональных и метаболических факторов и даже переменных образа жизни.
Невынашивание беременности: диагностика
Обследование для установления возможных причин невынашивания беременности имеет решающее значение. Необходимо понимать, что обследоваться необходимо не только женщине, но и мужчине.
Полный диагностический план для супругов назначают лечащие врачи — репродуктолог и андролог.
При этом есть исследования, которые обычно назначаются подавляющему большинству пар, столкнувшихся с данной проблемой.
Диагностика привычного невынашивания беременности может включать:
- периферический анализ кариотипа обоих родителей;
- скрининг на волчаночный антикоагулянт, антикардиолипиновых антител и анти-b2 гликопротеин I;
- соногистерограмма,
- гистеросальпингограмма, и/или гистероскопия;
- скрининг гормонов щитовидной железы или пролактина;
- анализ кариотипа продуктов зачатия может быть крайне полезным.
Что может предложить андролог в случае замершей беременности или привычного невынашивания:
- оценка спермограммы;
- нормализация всех параметров эякулята;
- исключение или терапия варикоцеле и инфекций;
- поддерживающая антиоксидантная терапия;
- оценка кариотипа мужчины;
- оценка фрагментации ДНК сперматозоидов;
- при высоких значениях и повторяющихся неудачах — использование сперматозоидов из яичка (хирургически).
Невынашивание беременности: роль мужского фактора
Стандартные параметры спермы, включая морфологию сперматозоидов, не предсказывают вероятность невынашивания. Некоторыми исследователями сообщается о корреляции между подвижностью и морфологией сперматозоидов и привычным невынашиванием в сравнении с контрольными группами.
Анеуплоидия и фрагментация ДНК сперматозоидов встречаются по данным исследователей чаще в парах с невынашиванием. Увеличение фрагментации ДНК наблюдают в парах при возрастном отцовстве или как результат корректируемых факторов окружающей среды (такие как экзогенное тепло и токсические воздействия), при варикоцеле или увеличении активных форм кислорода в семенной жидкости.
Для того, чтобы объяснить связь между повреждениями ДНК и невынашиванием беременности с нарушением раннего эмбриогенеза или врожденными дефектами плода, следует учитывать, что любые, даже незначительные нарушения в уникальной организации хроматина сперматозоида, могут повлиять на передачу и регуляцию генов отца на ранней стадии эмбриогенеза.
Считается, что экспрессия генов отца начинается на стадии от 4 до 8 клеток, таким образом, геном отца играет важнейшую роль в развитии эмбриона еще до стадии бластоцисты и имплантации.
Несмотря на то, что цитоплазма яйцеклетки обладает способностью восстанавливать поврежденную ДНК, это свойство может сильно варьироваться в зависимости от качества яйцеклетки в цикле и между женщинами разного возраста.
Механизмы репарации ооцитов также могут быть подавлены путем накопления окисленных оснований генома сперматозоида. Накопление таких аддуктов ДНК является мутагенным и может увеличить общую мутагенную нагрузку в раннем эмбриогенезе.
Даже при отсутствии морфологических аномалий зиготы не исключен неблагоприятный ход развития эмбриона, поздний отцовский эффект участвует в возникновении дефектов плода и повышает вероятность невынашивания.
Таким образом, целостность генома и эпигенома сперматозоида имеет решающее значение для возможности зачатия и рождения здорового потомства.
Мужской фактор: лечение в Клинике МАМА
Существует целый ряд потенциально эффективных мер для уменьшения фрагментации ДНК и повреждений хроматина.
Коррекция негативных факторов образа жизни, как было показано, уменьшает фрагментацию ДНК, в том числе была предложена ежедневная эякуляция.
Здоровый образ жизни, отказ от курения, увеличение фруктов и овощей в рационе улучшат качество эякулята за счет уменьшения активных форм кислорода.
У бесплодных мужчин с варикоцеле фрагментация ДНК значительно снижалась после варикоцелеэктомии.При применении методов вспомогательных репродуктивных технологий оптимально использование сперматозоидов из яичка (хирургическая аспирация), поскольку фрагментация ДНК в них до пяти раз ниже, чем в придатке.
Применение пероральных антиоксидантов выраженно снижает индекс фрагментации ДНК, в частности, в условиях окислительного стресса.
Клиника МАМА проводит полный спектр диагностических мероприятий для супругов, по собственному опыту знающих, что такое невынашивание беременности. По результатам диагностики мы рекомендуем полноценную предгравидарную подготовку, а также оптимальный именно для Вашей семьи способ достижения беременности, чтобы зачатие привело к рождению ребенка!
Сделайте первый шаг — запишитесь на прием!
Источник: https://www.ma-ma.ru/encyclopedia/information-articles/muzhskoy-faktor-i-nevynashivanie-beremennosti/
Замершая беременность: причины и признаки деликатной проблемы
Не всегда долгожданная и такая желанная беременность заканчивается рождением малыша. Иногда женщины узнают, что беременность замерла. К сожалению, такая проблема не является редкой. По статистике примерно в 15% случаев запланированные малыши «замирают» в утробе по тем или иным причинам.
- Что это такое?
- Опасные сроки: когда может случиться?
- Почему это происходит?
- Как врачи определяют замершую беременность?
- Признаки и симптомы
- Как восстановиться после замершей беременности?
- Какие анализы сдать после?
Что это такое?
Замершей называется такая беременность, которая изначально соответствовала всем медицинским нормам, но в определенный период внезапно перестала развиваться. Прекращение прогресса в развитии плода приводит к его гибели, но он остается в полости матки. По этой причине такую патологию именуют несостоявшимся выкидышем.
По сути, в самом начале происходит все, как и при обычной беременности – яйцеклетка оплодотворяется, попадает в матку и имплантируется для дальнейшего развития, но оно в один момент прекращается.
К этой патологии относят также синдром «пустого плодного яйца». Он представляет собой развитие плодных оболочек, в которых отсутствует эмбрион.
При таком синдроме положительным оказывается тест на беременность, а также анализ на ХГЧ.
Опасные сроки: когда может случиться?
Прекратиться развитие плода может в любое время до 28 недель (в редких случаях прекращение развития может произойти и позднее), но наибольшая вероятность такой патологии приходится на первый триместр. Существует также несколько периодов с наиболее высокими рисками возникновения замершей беременности, к ним относятся следующие сроки:
- 3-4 неделя;
- 8-10 неделя;
- 16-18 неделя.
Именно эти сроки чаще всего становятся критическими для беременности.
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
Как врачи определяют замершую беременность?
На каждом осмотре беременной женщины врач-гинеколог определяет размеры матки, поэтому при их несоответствии текущему сроку специалист может заподозрить замирание плода. Но такой диагноз ставится только после проведения ультразвукового исследования. В редких случаях УЗИ не проводят – если женщина поздно обратилась к врачу и уже произошла интоксикация организма из-за гибели плода.
Признаки и симптомы
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
- выделения из влагалища с кровяными примесями;
- общая слабость, озноб, повышение температуры тела;
- тянущие боли в нижней части живота;
- прекращение набухания и болезненности молочных желез;
- резкое исчезновение проявлений токсикоза;
- отсутствие шевелений плода (при патологии во втором триместре).
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
Как восстановиться после замершей беременности?
При возникновении такой патологии обязательно необходимо удалить погибший эмбрион из полости матки, если это не произошло естественным путем. Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки.
Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Врачи рекомендуют воздержаться от следующей беременности в течение полугода (по рекомендации Всемирной Организации Здравоохранения). Этого времени хватает для восстановления организма после случившегося. Поэтому в течение этого времени женщинам рекомендуется принимать оральные контрацептивы, которые минимизируют вероятность зачатия, а также позволяют нормализовать гормональный фон.
Во время восстановления также рекомендуется вести максимально здоровый и активный образ жизни, позаботиться о сбалансированном рационе и приеме витаминных комплексов.
Женщине обязательно нужна психологическая поддержка, а если случившееся она перенесла особенно тяжело, может понадобиться помощь специалистов – психолога или психиатра.
Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Какие анализы сдать после?
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию.
Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода.
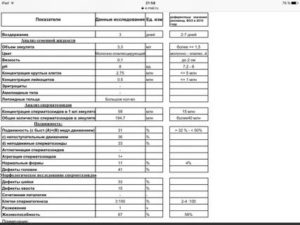
По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями.Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
- генетическое обследование супругов;
- анализы на ТОRCH-инфекции;
- исследование гормонального фона;
- коагулограмма крови;
- УЗИ гинекологическое;
- спермограмма;
- иммунограмма.
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии.
Источник: https://implant-ivf.com/ru/about-us/blog/pregnancy-has-stopped-causes-signs-delicate-problem/
Замершая беременность при ЭКО

15 Декабрь 2019
Положительный тест на беременность после переноса эмбриона – один из самых счастливых моментов и наверняка самый ожидаемый для бездетной пары, решившейся на ЭКО. Жизнь обретает новый смысл, появляются новые заботы, и ближайшие 9 месяцев оказываются расписанными чуть ли не по часам.
Трудно представить себе разочарование будущих родителей, услышавших слова, которые больше похожи на приговор: «замершая беременность»… Общее количество беременностей после ЭКО, заканчивающихся прерыванием по разным причинам, составляет от 15 до 30%, в зависимости от возраста. И треть (6-9% от общего числа) из них являются замершими.
Что же это такое и почему это случается, как при обычной беременности, так и после ЭКО?
Причин, почему замерла беременность после ЭКО, много. Обсудим главные.
1. Генетические нарушения у плода. Считается, что даже в естественных условиях больше половины (а по некоторым данным до 75%) оплодотворенных яйцеклеток (зигот) уже имеют хромосомные нарушения, большинство из которых не совместимы с жизнью. Вспомним основные моменты, которые нужно учитывать при осуждении этого вопроса.
Овариальный запас женщины содержит определенную часть непригодных к оплодотворению ооцитов: с нарушениями в хромосомах, с неправильной морфологией и прочими «поломками». Процент непригодных ооцитов в возрасте до 35 лет – до 50-60%.
С возрастом негативные изменения в ооцитах накапливаются и процент непригодных возрастает. К 38 годам он может составить 80%, а после 42-43х лет достигнет 90-95%. Этот процесс протекает на фоне общего снижения овариального запаса (запаса яйцеклеток).
Таким образом, с возрастом снижается возможность получения «здоровых» эмбрионов.
Добавим к имеющимся цифрам возможность оплодотворения «неправильными» сперматозоидами и ошибки во время деления эмбриона, и станет понятно, почему проблема генетических нарушений занимает ведущее место в причинах невынашивания (замершая беременность – лишь часть причин невынашивания беременности).
В естественных условиях подавляющее число эмбрионов, появившихся с нарушениями генетики, не имплантируются («не приживаются»). Этому противодействует существующий в эндометрии механизм опознавания нездоровых эмбрионов.
Но и этот механизм иногда дает сбой и тогда имплантируется эмбрион с нарушениями в хромосомах либо иной патологией. Если нарушения грубые, развитие такого эмбриона останавливается на малых сроках – принято говорить, что эмбрион «замер».
На УЗИ обнаруживают, что плодное яйцо не содержит эмбрион, либо эмбрион визуализируется, а сердцебиение его не определяется.
https://www.youtube.com/watch?v=d-kZ9c0w6go
Изредка эмбрионы с генетическими нарушениями дорастают до второго триместра беременности и даже до родов. «Замирание» может случиться на любом сроке беременности, но эмбрионы с критичными генетическими нарушениями останавливаются в развитии на ранних сроках.
2. Гормональные нарушения. Беременность предъявляет к организму матери повышенные требования. Даже у абсолютно здоровой до того женщины во время беременности могут выявиться нарушения в работе гормонов.
Практически все процессы на малых сроках беременности зависят от гормонов, «обслуживающих» беременность. В протоколе ЭКО пациентка проходит гормональную стимуляцию (гонадотропины – гормоны), затем, в процессе подготовки к переносу эмбрионов в матку, получает т.н.
«поддержку», которая также содержит гормональные препараты.
От того, насколько точно подобраны препараты, во многом зависит как процесс имплантации, так и развитие уже имплантированного эмбриона. К сожалению, подобрать точные дозировки не всегда возможно, особенно в случаях, когда у пациентки уже имеются заболевания, вызывающие гормональные нарушения.В случае, когда «обеспечение» плодного яйца гормонами срывается, может произойти «замирание». Именно поэтому в первые 2 месяца беременности репродуктологи настоятельно рекомендуют наблюдаться именно там, где проводилось ЭКО: доктора таких клиник имеют громадный опыт коррекции подобных нарушений.
3. Инфекционные и воспалительные заболевания. В настоящее время замершая по причине инфекции беременность – редкость. Все пациентки, готовящиеся к ЭКО, проходят тщательное обследование, включая обследование на инфекции; обнаруженная патология должна быть пролечена до вступления в протокол ЭКО.
То же относится к воспалительным заболеваниям: острые состояния и обострения хронических болезней – противопоказание к началу протокола, а пациенты с хроническими заболевания после стихания обострения должны быть проконсультированы профильными специалистами на предмет возможности стимуляции и вынашивания беременности.
Особняком стоят пациентки, у которых диагностирован хронический эндометрит; в большинстве случаев эта патология требует от репродуктолога специальных знаний, а от пациента – тщательного выполнения рекомендаций и, зачастую, терпения.
Обычно у таких пациентов не возникает проблем с получением яйцеклеток и эмбрионов, но трудности появляются при подготовке к переносу эмбриона – эндометрий оказывается либо слишком тонким, либо «неправильной» структуры…
В большинстве случаев репродуктологу удаётся справится с ситуацией, однако, такие пациентки требуют максимально внимательного к себе отношения и на этапе поддержки имплантации, и на этапе вынашивания беременности. К сожалению, не всегда проблему удаётся локализовать на 100%, поэтому риск получения замершей беременности у таких пациенток повышен.
4. Нарушения системы гемостаза. Проблемы с нарушением свёртываемости стали диагностировать как причину невынашивания/замершей беременности сравнительно недавно.
Для выявления нарушений вне беременности необходима консультация опытного гемостазиолога; может понадобиться углубленное гемостазиологическое обследование и повторное консультирование. В ряде случаев подготовка к ЭКО/беременности может занять несколько месяцев.Консультация гемостазиолога может понадобиться и в протоколе ЭКО и в процессе вынашивания беременности.
5. Различные болезни и вредные привычки. Самые различные заболевания могут спровоцировать «замирание» плода. Даже вполне компенсированная и не нарушающая качества жизни хроническая «болячка» может помешать нормальному течению беременности. То же нужно сказать и о вредных привычках/производственных вредностях.
Желательно уже на этапе подготовки к беременности отказаться от алкоголя (особенно крепкого!), курения, постараться исключить вредное воздействие химии, радиации и пр. вредных факторов. Повторим: нужно постараться получить максимально подробную консультацию от профильных специалистов, которые наблюдают пациента в связи с хроническим заболеванием.
Не нужно забывать и о необходимости санации полости рта: больные зубы – источники многих инфекций!
Признаки замершей беременности
Объективную информацию о беременности малого срока дает ультразвуковое исследование. Первое УЗИ проводится через 23-25 дней после переноса эмбрионов; задача на этом этапе – убедиться в том, что беременность маточная (внематочная тоже возможна!) и располагается в матке правильно. Также можно увидеть, нет ли гематом (кровоизлияний) в плодном яйце.
На этом этапе можно и не увидеть эмбрион; он еще очень мал и может не визуализироваться ультразвуком. Для уверенной визуализации эмбриона, а также желточного мешка и амниотической оболочки делают второе УЗИ – на сроке 35 дней после переноса. Если на этом УЗИ эмбрион не визуализируется, это повод для внимательного изучения ситуации.
Обычно исследование повторяют через 3-5 дней и уже тогда диагносцируют замершую беременность (если эмбрион не был визуализирован ни разу, говорят об анэмбрионии). Бывает и так, что эмбрион визуализирован, но через некоторое время сердцебиение перестало регистрироваться. Остановка в развитии может происходить на долее поздней стадии.
Субъективно можно почувствовать отсутствие признаков беременности – исчезновение тошноты, пищевых «странностей», исчезновение реакции груди (молочные железы во время беременности обычно набухают). На гинекологическом осмотре можно заподозрить замершую беременность при несоответствии размера матки сроку беременности. Но ведущим методом диагностики остается УЗИ.
Что делать дальше
Если диагноз замершей беременности установлен, важно правильно спланировать свои действия. В первую очередь, нужно понять, необходимо ли выскабливание (хирургическое удаление плодного яйца).
Изредка в случае, если плодное яйцо еще маленькое (до 15мм), бывает возможно применение фармакологического прерывания беременности. Если такой возможности нет, показано выскабливание. Операция проводится под внутривенным наркозом и длится недолго – 5-10 минут.
Крайне важно провести анализ соскоба на кариотип плода! Это даст пищу для размышлений репродуктологу, позволит сделать правильные выводы для дальнейшего ведения пациентки.
После выскабливания — обсудить с хирургом необходимость и длительность антибактериальной, сокращающей и противовоспалительной терапии, а затем – контрацепции. Рутинно назначают прием контрацептивов на 4-6 месяцев, однако последнее слово всегда за лечащим врачом!
Замершая беременность – всегда повод попытаться разобраться в случившемся. Особенно в случаях, когда такого исхода ничто не предвещало; необходимо провести углубленное обследование с учетом анамнеза (истории жизни) пациента.
К примеру, гемостазиолог внимательно изучает наследственность, указания на тромбозы у родственников. А получение 2-х случаев замершей беременности (не обязательно после ЭКО) или иного прерывания беременности является показанием к преимплантационному генетическому тестированию.
Важно также провести углубленное изучение состояния эндометрия, попытаться скорректировать гормональную поддержку в последующих протоколах.
Частота встречаемости замершей беременности после ЭКО одинакова по всему миру и процент варьирует в зависимости от возраста. К счастью, бурное развитие репродуктологии приводит к новым достижениям, позволяющим испытать счастье стать родителями большинству пациентов. Важно правильно выбрать клинику и репродуктолога!Обращайтесь к нам! Наши врачи смогут помочь Вам даже в самых сложных случаях!
Принимаем к оплате
| Первичная консультация М.Б.Аншиной (включает УЗИ) | 5 500 рублей |
| Первичная консультация гинеколога-репродуктолога | 3 000 рублей |
| Первичная консультация гинеколога-репродуктолога с УЗИ | 3 900 рублей |
| Повторная консультация гинеколога-репродуктолога | 1 300 рублей |
| Повторная консультация гинеколога-репродуктолога с УЗИ | 2 200 рублей |
Источник: https://www.fertimed.ru/hotite-znat/zamershaya-beremennost-pri-eko.php
