После дисцизии
Лазерная дисцизия вторичной катаракты
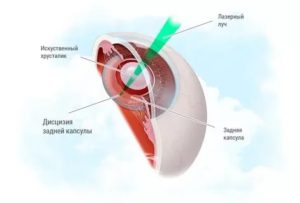
Лазерная дисцизия вторичной катаракты — способ оперативного вмешательства, при котором рассекается мутная задняя капсула.
Процедура проводится для восстановления зрительного восприятия.
После проведения оперативного вмешательства пациента не госпитализируют. Процедура абсолютно безболезненная.
Показания к лазерной дисцизии
Лечение вторичного помутнения назначается при повреждении задней стенки капсулы, которая вызывает серьезное снижение зрительного восприятия.
Лазерное рассечение проводится, если зрение больного ухудшается при ярком свете или при плохом освещении. Также операция показана при быстром образовании в прооперированном органе фиброзной ткани и вторичном помутнении капсулы двояковыпуклой линзы.
Противопоказания к операции
Лазерное рассечение противопоказано выполнять при наличии рубцовых тканей на прозрачной наружной оболочке, воспалительных процессах и отечности сетчатки.
Также процедура не рекомендуется при инфекционных заболеваниях глаз, во время беременности и лактации. Лазерное рассечение не проводится больным с сильными неврологическими и психическими расстройствами.
Причины вторичной катаракты
Вторичная катаракта — это пролиферация эпителиальных клеток в задней капсуле прозрачной двояковыпуклой эластичной линзы. Обычно развивается у молодых пациентов, перенесших процедуру по удалению мутной линзы.
Это происходит, когда мембрана вокруг капсулы, которая не была удалена во время хирургического вмешательства и теперь содержит искусственный хрусталик/интраокулярную линзу (ИОЛ), становится мутной и начинает ухудшать зрение. Белки меняются, и новые клетки начинают расти на задней части капсулы, закрывая диапазон зрения.
Существует два основных типа вторичной катаракты: жемчужная и волокнистая. В некоторых случаях наблюдается их сочетание. Выглядит как сморщенная область на задней части капсулы линзы.
Требуются месяцы или годы для развития вторичной катаракты. К сожалению, нет способа, чтобы наверняка узнать будет у прооперированного больного заболевание или нет. Врачи изучают способы предотвращения или снижения риска развития патологии, но это по-прежнему распространенное осложнение после первичной операции по удалению катаракты.Факторы, повышающие риск развития:
- сахарный диабет;
- увеит — воспаление, покраснение и зуд средней части глаза, называемой увеа;
- миотоническая дистрофия — унаследованное заболевание, вызывающее длительное сокращение мышц и затруднение в расслаблении определенных мышечных групп;
- пигментный ретинит — распад и гибель клеток в сетчатке, приводящие к снижению видения;
- повреждения травматического характера.
Почему происходит помутнение задней капсулы хрусталика
Помутнение задней капсулы (ПЗК) — осложнение, которое происходит после удаления катаракты. Оно распространенное. У 10% людей развивается в течение 2 лет после хирургического вмешательства.
Катаракта — это помутнение двояковыпуклой линзы в глазу и обычно является частью процесса старения, есть и другие причины, по которым болезнь развивается раньше.
Во время операции естественная линза, которая стала мутной, заменяется прозрачной искусственной, также известной как интраокулярная или ИОЛ. Эта новая искусственная линза помещается внутри капсулы (мембраны) которая первоначально держала естественный хрусталик. Она прозрачна и остается прозрачной после операции по удалению катаракты.
Помутнение задней капсулы происходит, потому что клетки, оставшиеся операции, растут над задней частью. Это означает, что свет плохо проходит через сетчатку в задней части глаза. Зрение становится размытым и мутным, возникают проблемы с бликами.
Воздействие ПЗК на зрение очень похоже на изменения, которые пациент имел, когда катаракта впервые начала вызывать проблемы. Если была операция по удалению катаракты в обоих глазах, ПЗК влияет на оба зрительных органа, но каждый поражается в разное время.
Подготовка к операции
Лечение осуществляется в медицинском учреждении, специальной подготовки к операции не требуется. Перед началом закапывают обезболивающие и мидриатические капли для расширения зеницы.
В инновационном центре «Сколково» презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться… Читать полностью
Если у пациента существует риск увеличения ВГД, вводят Иопидин.
Проведение лазерной дисцизии задней капсулы хрусталика
Как только зрачок расширится, и местное обезболивание подействует, пациент садится на стул. Его фиксируют ремнями, голову кладут на подголовник лазерной установки и тоже фиксируют, чтобы во время операции она оставалась неподвижной.
Лазер направляется на заднюю часть капсулы хрусталика с помутнениями. Используется длина волны света, которую невозможно увидеть, но пациент замечает красное свечение, помогающее врачу сфокусировать лазерный луч и направить в нужное место. Боли и дискомфорта больной не чувствует.
У лазера отсутствуют температурные реакции и коагуляционные свойства. Благодаря этому пациентам удается избежать негативных последствий. В задней части тонкого эластичного мешочка формируется круглое отверстие вдоль зрительной оси. Такой подход позволяет лучу попасть на центр ретины и купировать все симптомы ухудшения зрения.
Наложение швов, повязок или бандажных линз не требуется. Через 2-3 часа после оперативного вмешательства пациент отправляется домой.
Послеоперационный период
После процедуры пациента проводят в зал ожидания, где он будет отдыхать 60 минут. Чтобы гарантировать успешное восстановление после операции, потребуется пройти период реабилитации, который имеет свои правила.
В день после операции рекомендуется отдыхать. В этот период глаза очень чувствительны к любым раздражителям, нельзя тереть, использовать мази, посещать душ и не употреблять алкоголь. В первые сутки после операции не рекомендуется садиться за руль автомобиля.
На второй день после процедуры разрешается:
- принять душ, избегая попадания мыла и воды в глаза;
- читать, писать — но недолго;
- смотреть телевизор и работать за компьютером, регулярно увлажняя;
- летать на самолете и наносить макияж, но не на глаза;
- поднимать предметы до 3 кг.
На третьи сутки начинают выполнять специальные упражнения, разрешается бегать или заниматься на велотренажере. Полезно больше проводить времени на свежем воздухе, надевая солнцезащитные очки при ветре и солнце. Вождение автомобиля еще запрещено, садиться за руль рекомендуется не ранее чем через неделю.
Через месяц реабилитационный период заканчивается. Пациент возвращается к привычной деятельности. Через 3 месяца разрешены другие вмешательства, например, блефаропластика.
Осложнения
Лазерное лечение считается самым безопасным способом. Ни один врач не даст 100% гарантии, что их не возникнет. Несмотря на быструю и безболезненную операцию, повлечет временные осложнения. К ним относят:
- возникновение черных точек при попытках внимательней рассмотреть предмет;
- кистевидный отек сетчатой оболочки;
- занесение инфекции — врачебная ошибка.
Лазерное лечение редко вызывает отслоение сетчатки, которое способно произойти в любое время после процедуры. Если отслойка произойдет, проводят дополнительную операцию по прикреплению ретины.
Данные риски являются крайне редкими осложнениями лазерного лечения. Подавляющее большинство людей получают превосходное и постоянное улучшение зрения.
К другим, тяжелым осложнениям относят:
- внутриглазное кровоизлияние;
- астигматизм.
Прогноз
Успешно проведенная операция гарантирует восстановление зрительного восприятия. В 98% случаев зрение пациента улучшается полностью. Эффект операции станет заметен через 2–3 дня после ее проведения.
Вероятность развития побочных эффектов очень низкая. Если они появились, следует немедленно обратиться за медицинской помощью.
Цена операции
Стоимость хирургического вмешательства, прежде всего, зависит от клиники, где оно проводилось. Цена может значительно варьироваться.
Средняя стоимость лазерной дисцизии составляет 8–11 тысяч рублей. Если операция выполнялась в той клинике, в которой проводилось первичное удаление катаракты, цена будет составлять 2–3 тыс. руб.
Отзывы пациентов
Кристина: Проводила операцию удаления вторичной катаракты на одном глазу дважды. В 2017 году зрение ухудшилось после первой ЛДВК, решилась на повторную. Процесс такой же, но вторичная катаракта удаляется дольше. На данный момент зрение не ухудшилось, только приходится регулярно посещать офтальмолога.
Лариса: После ЛДВК нужно выпить мочегонный препарат, врач должен дать, он вытягивает лишнюю жидкость из головы и препятствует отечности. На второй день глаз и голова сильно болели, пришлось принять обезболивающее. Так длилось целую неделю, но боль постепенно стихала. Сама операции безболезненная, проводят на современной аппаратуре. Зрение полностью восстановилось через 2 дня.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной? Оцените материал по пятибальной шкале! (3 4,00
Источник: https://proglazki.ru/katarakta/lazernaya-distsiziya-vtorichnoj-katarakty/
Лазерная дисцизия: что это такое и когда назначается. Доставка контактных линз и очков по Москве и России
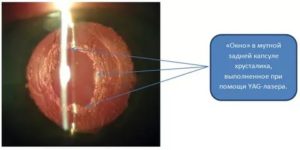
Лазерная дисцизия проводится при вторичной катаракте. Ее образование не означает повторное проявление болезни, так как имеет иное происхождение. При вторичной катаракте отмечается помутнение участков задней капсулы хрусталика. Оперативное решение проблемы помогает полностью восстановить остроту зрения.
Почему изменяется структура капсулы хрусталика?
Структура капсулы хрусталика может измениться после проведения оперативного вмешательства по удалению первичной катаракты, но если при катаракте зрение ухудшается из-за помутнения хрусталика, то при вторичной острота зрения снижается из-за уплотнений эластичного мешка, в котором находится хрусталик.
Уплотнения эластичного мешка при вторичной катаракте влияют на прозрачность волокон и затрудняют прохождение светового потока сквозь преломляющую систему глаза.
Поэтому пациентам с этим недугом рекомендуют операцию лазером — быструю, абсолютно безопасную и высокоэффективную.
Симптоматика при вторичной катаракте:
- пелена, туман перед глазами;
- постепенное снижение остроты зрения;
- ухудшение контрастной чувствительности;
- двоение изображения, потеря видимости четких форм
- у рассматриваемых объектов;
- оптические эффекты в виде черных и белых точек в
- поле зрения;
- засветы, блики от источников света.
Среди причин, влияющих на образование вторичной катаракты, наиболее частыми являются: сильная миопия, дегенеративные процессы в сетчатке, воспаления сосудистой оболочки глаз, аутоиммунные процессы, эндокринные патологии, остатки частей хрусталика из-за неполного его извлечения.
Также развитие сопутствующего заболевания провоцируют появление сахарного диабета, ревматизма, гипертонии. На процесс активного разрастания эпителия может влиять форма и материал имплантируемой интраокулярной линзы.
Считается, что после вживления силиконовых линз округлой формы риск развития патологии выше, чем при внедрении полиакриловых имплантов квадратной формы.
Точно знать, появится ли повторная катаракта после экстракции, нельзя, все зависит от индивидуальных особенностей организма пациента и имеющихся системных заболеваний.Данные статистики таковы, что подобная проблема возникает у каждого пятого человека, перенесшего операцию. Дело в том, что после оперативного вмешательства организм запускает регенеративные процессы, способствующие образованию уплотнений. Это отчасти объясняет тот факт, что вторичная катаракта чаще диагностируется у пациентов молодого возраста.
Дисцизия при вторичной катаракте — преимущества метода лечения
Вторичная катаракта характеризуется разрастанием фиброзной ткани в капсуле, в которой находится хрусталик, и диагностируется при осмотре с использованием щелевой лампы. Лазерная дисцизия вторичной катаракты позволяет полностью избавиться от разросшегося эпителия и полностью восстановить зрение.
В ходе операции используется YAG-лазер, тонкий луч которого способен точно фокусироваться на определенных участках, не задевая остальные зоны. Избавиться от помутнений с помощью только медикаментозного лечения не получится, необходима операция.
После основной операции должно пройти не менее трех месяцев, а после имплантации интраокулярной линзы — не менее полугода.
Преимущества операции с использованием YAG-лазера:
- проводится амбулаторно — пациент находится в
- клинике несколько часов и после операции отправляется домой;
- абсолютно безболезненна, для анестезии
- используются обезболивающие капли;
- быстрое восстановление зрения;
- отсутствие ограничений на различные нагрузки.
Проведение операции с использованием ИАГ-лазера эффективно и безопасно, а главное, позволяет вернуть исходную остроту зрения. Среди противопоказаний к проведению процедуры: воспаление радужки, отек макулы сетчатки глаза, некомпенсированная глаукома, отечность роговицы. Лазерную дисцизию можно выполнять после устранения патологий и нарушений.
Как проходит лазерная дисцизия задней капсулы хрусталика
Лазерная дисцизия проводится на участках задней капсулы хрусталика. Инструментальный способ выбирается, если существуют препятствия к лазерному воздействию, связанные с технической невозможностью выполнения необходимых манипуляций.
Например, отсутствие подхода к задней капсуле. В некоторых случаях может применяться комбинированный метод: лазерно-инструментальный. Формирование отверстия происходит за счет взаимодействия импульсов ИАГ-лазера и иссечения центрального участка капсулы цанговыми ножницами.
Перед проведением операции пациент получает местную анестезию, также глаза закапываются мидриатическими препаратами, расширяющими зрачок.
Это необходимо, чтобы специалист хорошо видел заднюю капсулу хрусталика. Если существует риск повышения внутриглазного давления, вводится препарат «Апраклонидин».
Во время процедуры используется YAG-лазер, действие которого направлено на деструкцию участков задней капсулы хрусталика с помутнениями. Благодаря тому, что у лазера нет реакций на температуру, нет свойств, влияющих на свертывание и сгущение мелких частиц дисперсных систем, риск появления негативных последствий после оперативного вмешательства минимален.
Метод лазерной дисцизии предусматривает создание отверстия в задней камере хрусталика, что позволяет световому потоку без помех фокусироваться на сетчатке.
Неприятные ощущение во время процедуры человек может испытывать только из-за интенсивного светового потока, который необходим специалисту для того, чтобы хорошо видеть нужные участки капсулы хрусталика.
Пациентам, перенесшим такую операцию, потребуется постоянный контроль за состоянием сетчатки. Повторное развитие вторичной катаракты встречается очень редко.
Возможны ли осложнения после лазерного воздействия на заднюю капсулу хрусталика?
Лазерная дисцизия проводится быстро, безболезненно и с высокой эффективностью.
После такого оперативного вмешательства практически не бывает ухудшений, потому что процедура проста и при должной квалификации специалиста протекает без осложнений.
Негативные последствия после операции имеют место быть, если во время процедуры органы зрения инфицируются патогенными микроорганизмами. Поэтому оперируемые ткани обрабатываются антибактериальными средствами.
В связи с индивидуальными особенностями организма иногда появляются небольшие отечности на тех участках, где проводилось рассечение, но они проходят достаточно быстро и не вызывают значительного дискомфорта. При отсутствии осложнений и сопутствующих основному заболеванию патологий зрение пациента после лазерной дисцизии восстанавливается в течение одного-двух дней.
Источник: https://www.ochkov.net/informaciya/stati/lazernaya-disciziya-chto-eto-takoe-i-kogda-naznachaetsya.htm
Вторичная катаракта после замены хрусталика
Оперативное вмешательство катаракты – это простой, быстрый и безопасный способ избавиться от проблемы. Проводится процедура в амбулаторных условиях под местной анестезией. Но несмотря на простоту и высокую эффективность, оперативное вмешательство способно вызвать осложнение.
Повторная катаракта после замены хрусталика – это серьезная офтальмологическая проблема. Конкретные причины хирургического осложнения до конца не изучены. Суть патологии заключается в разрастании эпителиальной ткани на хрусталике. Это приводит к помутнению хрусталика и ухудшению зрения.
Согласно статистике, в двадцати процентах случаев после операции развивается повторная катаракта. Лечение вторичной катаракты после замены хрусталика включает в себя лазерную коррекцию или хирургическое вмешательство. Итак, почему возникает осложнение?
Причины
Несмотря на то что истинные причины до сих пор изучаются специалистами, установлены провоцирующие причины данного осложнения:
Признаки афакии глаза
- отягощенная наследственность;
- возрастные изменения;
- механические повреждения;
- воспалительные процессы;
- ультрафиолетовое излучение;
- нарушение метаболизма;
- заболевания глаз – миопия, глаукома;
- нарушение метаболизма;
- радиация;
- нарушение обмена веществ;
- прием препаратов со стероидами;
- вредные привычки (курение, алкоголизм);
- интоксикация.
Специалисты отмечают роль некачественно проведенной операции и врачебной ошибки в возникновении осложнения. Возможно, что вся проблема заключается в реакции клеток капсулы хрусталика на искусственный материал.
Симптомы
Хирургическое осложнение – это достаточно длительный процесс. Первые признаки вторичной катаракты появляются спустя месяцы или даже годы. Если после операции у вас ухудшилось зрение и снизилась цветовая восприимчивость, незамедлительно обратитесь к специалисту. Чаще всего осложнение возникает у маленьких детей и людей преклонного возраста.
Замена хрусталика может через время вновь спровоцировать ухудшение зрения
По мере прогрессирования вторичной катаракты появляются такие симптомы:
- пятна перед глазами;
- диплопия – двоение;
- расплывчатость границ предметов;
- сероватое пятно на зрачке;
- желтизна предметов;
- чувство «тумана» или «дымки»;
- искажение изображения;
- линзы и очки не корректируют зрительную дисфункцию;
- одностороннее или двустороннее поражение.
На ранних этапах зрительная функция может не страдать. Начальная стадия может длиться до десяти лет. Клиническая картина во многом зависит от того, в какой части хрусталика произошло помутнение. Помутнение в периферийной части практически не влияет на качество зрения. Если же катаракта приближается к центру хрусталика, тогда начинает ухудшаться зрение.
Осложнение развивается в виде двух форм:
- Фиброз задней капсулы. Уплотнение и помутнение задней капсулы вызывает снижение зрения.
- Жемчужная дистрофия. Эпителиальные клетки хрусталика медленно растут. В итоге значительно снижается острота зрения.
При пленчатой форме определенный участок ткани хрусталика рассасывается, а капсулы между собой срастаются. Пленчатая катаракта рассекается лазерным лучом или специальным ножом. Искусственный хрусталик помещается в образовавшееся отверстие.
Помутнения капсулы бывают первичными и вторичными. В первом случае осложнение возникает сразу же после операции или спустя короткое время. Помутнение имеет различную форму и размер.
Как правило, такого рода помутнение не влияет на качество зрения, поэтому не требует проведения обязательного лечения.Вторичные помутнения чаще возникают из-за клеточных реакций и способны ухудшать результаты операции.
Одним из признаков вторичной катаракты является появление бликов перед глазами
Последствия
Удаление вторичной катаракты может приводить к таким осложнениям:
- повреждение линзы;
- отек сетчатки;
- ·отслойка сетчатки;
- смещение хрусталика;
- глаукома.
Диагностическое обследование
Перед коррекцией специалист проводит расширенное офтальмологическое обследование:
- проверка остроты зрения;
- с помощью щелевой лампы специалист определяет тип помутнения, а также исключает отек и воспаление;
- измерение внутриглазного давления;
- исследование сосудов глазного дна и исключение отслойки сетчатки;
- при необходимости проводится ангиография или томография.
Перед лечением проводится комплексное обследование органов зрения, после которого врач скажет, что делать дальше
Способы лечения
В настоящее время существует два основных метода борьбы с помутнением хрусталика:
- Хирургический. Мутная пленка рассекается с помощью специального ножа.
- Лазерный. Это простой и безопасный способ избавиться от проблемы. Не требует никаких дополнительных обследований.
В целях профилактики больным назначают противокатаральные капли для глаз. Дозировка подбирается строго врачом. В последующие четыре-шесть недель после операции используют капли, обладающие противовоспалительным эффектом и предотвращающие развитие инфекционного процесса. Единственным противопоказанием к применению оперативного вмешательства является отказ самого пациента.
В послеоперационном периоде больным следует избегать резких движений, поднятия тяжестей. Не следует нажимать на глаз и тереть его. В течение первых месяцев не рекомендуется посещать бассейн, баню, сауну и заниматься спортом. Также в первые четыре недели нежелательно пользоваться декоративной косметикой.
Первое, что нужно сделать при возникновении симптомов вторичной катаракты, – записаться на прием к офтальмологу
Лазерная дисцизия вторичной катаракты
Лазерная терапия была разработана врачом-офтальмологом, который на протяжении длительного времени изучал физику и возможность применения лазера в медицинской практике. Показаниями к лечению лазером являются такие нарушения:
- помутнение хрусталика со значительным ухудшением зрения;
- снижение качества жизни;
- травматическая катаракта;
- глаукома;
- киста радужки;
- нарушение зрения при ярком свете и в условиях плохой освещенности.
В отличие от инвазивной операции, лазерная терапия не связана с рисками инфицирования, а также не вызывает отека роговицы и образования грыжи. Во время хирургического вмешательства искусственный хрусталик часто смещается, лазерный метод не повреждает и не смещает хрусталик.
Стоит выделить преимущества лазерной методики в следующем:
- амбулаторное лечение;
- быстрый процесс;
- отсутствие необходимости развернутой диагностики;
- минимальные ограничения в послеоперационный период;
- не влияет на работоспособность.
Лазерная дисцизия – это современный малоинвазивный способ устранения вторичной катаракты
Лечение вторичной катаракты лазером имеет ряд своих ограничений, к ним можно отнести:
- рубцы на роговице, отек. Из-за этого врачу во время оперативного вмешательства будет сложно рассмотреть структуры глаза;
- макулярный отек сетчатки;
- воспаление радужки;
- некомпенсированная глаукома;
- помутнение роговицы;
- с большой осторожностью операция проводится при разрыве и отслоении сетчатки.
Имеются также и относительные противопоказания:
- ранее шести месяцев после операции по удалению катаракты при артифакии;
- ранее трех месяцев после операции по поводу катаракты при афакии.
Лазерная дисцизия проводится под местной анестезией. Перед процедурой больному закапывают капли, расширяющие зрачки. В итоге хирургу будет легче увидеть заднюю капсулу хрусталика.
Уже через несколько часов пациент сможет вернуться домой. Нет нужды в наложении швов и повязок. Во избежание развития воспалительных реакций врачи назначают глазные капли со стероидами. Через неделю и через месяц после лазерной дисцизии следует показаться офтальмологу для оценки результатов.
Иногда после операции пациенты могут предъявить жалобы, подобные тем, которые были до операции. Так, может ухудшиться зрение, появиться туман и блики перед глазами.
Резюме
Вторичная катаракта после замены хрусталика – это серьезное осложнение, требующее проведения оперативного вмешательства. Признаком патологии является ухудшение зрения, расплывчатость предметов, искажение изображения.
Больные жалуются на появление бликов перед глазами. При появлении этих симптомов следует незамедлительно обратиться к специалисту. Устранение вторичной катаракты в наше время проводится с помощью лазерной дисцизии.
Это простое, безопасное, а главное, эффективное решение проблемы.
Источник: https://gsproekt.ru/bolezni/vtorichnaya-katarakta-posle-zameny-hrustalika
Лазерная дисцизия вторичной катаракты: что это такое, послеоперационный период после процедуры на задней капсуле хрусталика

Лазерная дисцизия вторичной катаракты — один из видов оперативного вмешательства, при котором проводится восстановление функционирования зрительного аппарата. После процедуры пациенту не требуется продолжительная реабилитация. Рассмотрим все нюансы лазерной дисцизии.
Класснуть
Отправить
Вотсапнуть
Что такое вторичная катаракта?
Катаракта — заболевание, характеризующееся помутнением хрусталика. Это происходит в результате недостаточного его питания. Он теряет свои оптические функции, вследствие этого больной теряет зрение. Лечение первичной катаракты заключается в удалении помутневшего хрусталика, замене на интраокулярную линзу.
Важно знать! Ни один современный метод оперативного вмешательства при первичной катаракте не может гарантировать исключение повторного развития заболевания. Поэтому возникновение вторичной катаракты в будущем не стоит исключать.
Вторичная катаракта представляет собой помутнение задней стенки капсулы, в которой находилась интраокулярная линза. С течением времени она уплотняется, перестает пропускать свет.
В таком состоянии зрение постепенно ухудшается. Причем патология не всегда развивается стремительно.
В итоге вторичная катаракта заканчивается полной слепотой и инвалидностью, если не начать своевременное лечение.
Причины возникновения
Вторичная катаракта может проявиться через несколько месяцев или лет после операции. Причинами ее возникновения считаются:
- Фиброз задней капсулы. Обычно возникает в результате воспалительных процессов в окружающей клетчатке.
- Миграция гиперпластических эпителиоцитов. Появляется вследствие чрезмерной регенерации эпителиальных тканей.
- Неправильная имплантация интраокулярной линзы. Является результатом фиксации линзы в области цилиарной борозды.
Риски проявления
В группу риска входят:
- Лица преклонного возраста — около 60-70 лет. В организме пожилого человека замедляются метаболические процессы, ослабляется иммунитет. Зрительный аппарат получает меньше питательных веществ, ткани медленнее восстанавливаются.
- Люди с сахарным диабетом. Диабетики должны постоянно наблюдаться у офтальмолога, поскольку при такой патологии существенно возрастает риск развития глазных болезней. Вторичная катаракта в данном случае зачастую возникает из-за нарушения обмена веществ.
- Офтальмологические заболевания воспалительного характера, отслоение сетчатки глаза.
- Недостаточное количество витаминов в организме.
Обратите внимание! Развитие вторичной катаракты всегда начинается с патологического разрастания эпителиальной ткани на внутренней стенке глазного яблока. Они начинают занимать все свободное пространство, препятствуют прохождению света.
Признаки
Первые признаки вторичной катаракты наблюдаются через некоторое время после операции по замене хрусталика. У человека начинает постепенно ухудшаться зрение, особенно в вечернее время. После того, как человек посмотрит на яркий свет, перед глазами остаются блики. Затем добавляются такие симптомы:
- черные точки перед глазами, мелькание искр, вспышки;
- пелена в глазах, нарастающее ощущение тумана или дыма;
- неправильное восприятие цветов, оттенков;
- размытые контуры предметов;
- больной не может сразу сфокусировать взгляд.
Средства, корректирующие зрение, перестают помогать.
Алгоритм диагностики
Перед тем, как приступать к терапевтическим действиям, врач-офтальмолог проводит развернутое исследование, которое заключается в проведении таких мероприятий:
- Оценка остроты зрения.
- Биомикроскопия глаза с использованием щелевой лампы. Определяется тип помутнения задней стенки. Также такая диагностическая процедура позволяет исключить отсутствие воспалительного процесса в передней части глаза.
- Измерение внутриглазного давления.
- Исследование глазного дна. Требуется проверить, есть ли отслоение сетчатки, патологии в макулярной части.
Такие диагностические процедуры помогают полностью оценить состояние зрительного аппарата пациента, назначить необходимый вид повторного оперативного вмешательства.
Лечение
Различают несколько разновидностей лечения вторичной катаракты. Рассмотрим современные варианты.
Лечение вторичной катаракты:
Хирургическое
Хирургическое лечение вторичной катаракты проводится под местным наркозом. Суть операции заключается в удалении помутневшей части хрусталиковой стенки капсулы через микроразрез. Но такой тип лечения проводится не очень часто, поскольку показывает меньшую эффективность, большее количество побочных действий и противопоказаний к проведению.
Капсулотомия
Капсулотомия представляет собой иссечение задней капсулы, в которой находится линза, с удалением разросшихся эпителиальных тканей, именно они и стали причиной помутнения. Капсулотомия выполняется механическим способом — хирургическим путем. Сопровождается травмированием глаза, поэтому требуется продолжительная реабилитация. Также не исключены осложнения.
Показания к операции
Повторное оперативное вмешательство назначается в таких случаях:
- значительное снижение зрения в послеоперационный период;
- повторное помутнение стенки капсулы, где находится интраокулярная линза;
- стремительное разрастание в прооперированной части эпителиальных клеток.
Противопоказания
Обратите внимание! Противопоказания к проведению лазерной дисцизии при вторичной катаракте носят временный характер. После устранения соответствующих проблем можно приступать к оперативному вмешательству с использованием лазера.
Лазерную дисцизию не проводят в таких случаях:
- отечность макулы глазной сетчатки;
- полное прилегание вживленной интраокулярной линзы к капсуле;
- отек роговой оболочки, возникновение в ней фиброзных клеток;
- воспалительные процессы в радужке;
- патологическое разрастание сосудистых тканей в мембране зрачка.
Выполнение лазерной дисцизии возможно только по истечении 3 месяцев после первичной операции по удалению хрусталика без его замены. Или через 6 месяцев после внедрения интраокулярной линзы.
Подготовка к процедуре
Лазерная дисцизия проводится в специализированных клиниках, особой подготовки не требует. Перед ее проведением пациенту закапывают глаза обезболивающими средствами, а также медиатрическими каплями для расширения зрачков. Если у больного есть склонность к повышению внутриглазного давления, ему вводится инъекция Иодипина.
Техника проведения операции
Лечение вторичной катаракты с использованием лазера не требует нахождения в стационарных условиях. Оперативное вмешательство проводится таким образом:
- делается местная анестезия;
- лазерным лучом делаются специальные отверстия в задней капсуле хрусталика глаза;
- через проделанные отверстия удаляются соединительные ткани.
Применяемый в процессе лазерный луч абсолютно безопасен для глазных тканей. Он фокусируется только выбранной части, не повреждая остальные области. У лазера отсутствуют температурные реакции и коагуляционные свойства. Благодаря этому, получается избежать отрицательных последствий.
Возможные осложнения
Несмотря на то, что лазерная дисцизия является самым безопасным способом лечения вторичной катаракты, 100% гарантии отсутствия осложнений не даст ни один доктор. К временным осложнениям после операции можно отнести:
- появления черных мушек в глазах при попытке внимательно рассмотреть определенный объект;
- кистевидная отечность сетчатки глаза;
- попадание инфекции — ошибка врача.
В редких случаях наблюдается отслаивание сетчатки. В таких ситуациях проводится дополнительная операция по ее прикреплению. Другими тяжелыми осложнениями считаются внутриглазное кровоизлияние и астигматизм.
Заключение
Лазерная дисцизия — лучший способ лечения вторичной катаракты. Процедура помогает полностью восстановить остроту зрения, практически не имеет побочных эффектов и противопоказаний. А период реабилитации сведен к минимуму. Человек уже в скором времени может вернуться к привычному образу жизни.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник: https://proglaza.net/lechenie/operatsii-na-glazah/lazernaya-distsiziya-vtorichnoj-katarakty
Лазерная дисцизия вторичной катаракты: особенности процедуры
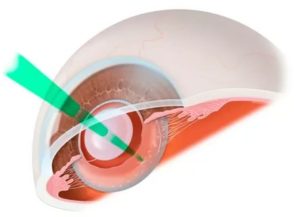
Вторичная катаракта – это помутнение, а потом и уплотнение задней части хрусталика, что в итоге приводит к различным нарушениям зрения. Лазерная дисцизия вторичной катаракты часто рекомендуется в том случае, если причиной болезни стало осложнение после вживления ИОЛ.
Вторичная катаракта и её симптомы
Люди без медицинского образования часто путают обычную катаракту и вторичную. Мало того, многие считают, что болезнь называется вторичной из-за того, что она развилась вновь после лечения.
Природа этих болезней совершенно разная, в первом случае зрение ухудшается за счёт нарушения прозрачности хрусталика, во втором за счёт уплотнения его задней части.
Такое уплотнение препятствует нормальному прохождению света через хрусталик к сетчатке, за счёт этого зрение и понижается.
Заболевание протекает с характерными симптомами. Основным признаком этого заболевания является прогрессирующее снижение зрения, особенно после операции по замене хрусталика. Кроме этого, появляются и такие симптомы:
- Нарушается качество зрения в сумерках.
- Перед глазами появляются яркие блики, особенно после того, как человек посмотрит на яркую лампу.
- Ухудшается восприятие цветов.
- Глаза быстро устают.
- Возникает двоение и искажение формы предметов.
- Периодически появляется пелена перед глазами.
Визуально никаких патологических изменений на глазах не видно. Обычно первые признаки такого осложнения появляются спустя пару месяцев после замены хрусталика.
При такой катаракте зрение не поддаётся коррекции при помощи обычных методов.
Суть процедуры лазерной дисцизии и показания к проведению
Дисцизия задней капсулы хрусталика сводится к нанесению мелких перфорационных отверстий лазерным лучом. В последующем через эти отверстия полностью удаляется разросшаяся соединительная ткань.
Операция проводится лазером, при предварительном местном обезболивании. Спустя всего несколько часов после процедуры пациент может идти домой.
Такая операция совершенно не нарушает трудоспособность человека.
Этот метод лечения необычайно надёжный. Такая надёжность достигается за счёт точной фокусировки лазерного луча. Очищение задней капсулы хрусталика от разросшихся тканей продолжается не больше 2-х минут.
Проводится такая лазерная операция в несколько последовательных этапов:
- Проблемный глаз закапывают специальными каплями, которые сильно расширяют зрачковое пространство и предотвращают повышение внутриглазного давления.
- Делают несколько движений лазерным лучом, благодаря чему появляется прозрачное окошко в задней части хрусталика, через которое затем удаляют соединительную ткань.
После такой операции на глаз не накладывают повязку. Период восстановления продолжается около месяца и обычно проходит безболезненно. В это время больной должен регулярно осматриваться офтальмологом и соблюдать все его рекомендации. Важно использовать и прописанные гормональные капли.
Согласно статистическим данным, при соблюдении рекомендаций врача, риск повторных осложнений минимальный.
Особенности и ход процедуры
Лечение вторичной катаракты при помощи лазера проходит за один день и не требует госпитализации пациента. Проводится процедура в несколько последовательных этапов:
- Пациент удобно располагается в специальном кресле, после чего глаза закапывают лекарственным раствором, который расширяет зрачковое пространство.
- Далее проводится местное обезболивание. Перед такой анестезией нужно удостовериться, что у пациента нет аллергии на лекарственные препараты.
- Далее при помощи лазерного луча делают небольшие отверстия в задней капсуле глазного хрусталика и через них удаляют соединительную ткань.
Используемый в процессе лечения лазер абсолютно безопасен для тканей глаза. Он фокусируется только на заданной области и не повреждает хрусталик.
Лазерная дисцизия позволяет избавиться от катаракты и вернуть остроту зрения, которая была до болезни.
Восстановительный период
После лазерного лечения зрение нормализуется практически сразу. На протяжении двух недель после хирургического вмешательства рекомендуется применять противовоспалительные и противомикробные капли, чтобы предотвратить развитие инфекции.
Желательно отказаться от тяжёлых физических нагрузок, посещения сауны и бассейна. Не следует тереть глаза и использовать лекарственные препараты без назначения врача. Не стоит пренебрегать и профилактическими осмотрами врача. Если после лечения лазером стало что-то беспокоить, стоит безотлагательно посетить офтальмолога.
Возможные последствия лазерной дисцизии
При своевременном лечении вторичной катаракты прогноз хороший. Если же операция была проведена некорректно или восстановительный период был организован неправильно, может наблюдаться необратимая потеря зрения.
У некоторых пациентов возникают жалобы на мелькание чёрных мушек перед глазами. В основном такое явление наблюдается при повреждении хрусталика.
Серьёзным осложнением считается кистевидный отёк сетчатки. Чтобы такого осложнения не возникло, следует сделать перерыв в несколько месяцев после первичного лечения катаракты.
Лазерная дисцизия считается самым оптимальным способом лечения вторичной катаракты. В этом случае в глазу лазерным лучом делают небольшие отверстия и удаляют разросшуюся соединительную ткань. Все манипуляции проводятся под местным наркозом.
Источник: https://oculistic.ru/protsedury/operacii/kak-delayut-lazernuyu-distsiziyu-vtorichnoj-katarakty
