Вторичная катаракта
Вторичная катаракта
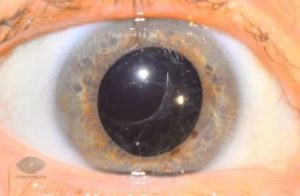
Вторичной катарактой называют помутнение задней капсулы хрусталика в позднем послеоперационном периоде. Это служит причиной снижения качества зрения и обращения к офтальмологу. Появление вторичной катаракты – процесс, скорее, физиологический и не является осложнением проведенной операции.
Симптоматика вторичной катаракты
Основные жалобы – ухудшение зрения. Характерные для вторичной катаракты проявления:
- прогрессирующее ухудшение четкости зрительного восприятия;
- затруднение при чтении, работе за ПК или с мелкими деталями;
- окружающие предметы видны нечетко, как через матовое стекло или целлофан;
- изменение цветопередачи – цвета теряют яркость, приобретают грязноватый оттенок.
Симптомы зрительного расстройства постоянные, прогрессирующие и не сопровождаются болевыми ощущениями или покраснением глаза.
| Вторичная катаракта сопровождается субъективными признаками, которые могут встречаться и при других глазных заболеваниях — для точной постановки диагноза обязателен осмотр офтальмолога. |
Сроки проявления признаков вторичной катаракты индивидуальны. Чем пациент моложе, тем больше шансов его развития на протяжении первого года после операции.
Причины появления вторичной катаракты
Для понимания процессов, которые приводят к вторичной катаракте, напомним суть операции по замене хрусталика.
При факоэмульсификации или экстракапсулярной экстракции офтальмохирурги убирают переднюю капсулу и «вычищают» помутневшие хрусталиковые массы.
В заднюю капсулу (или сумку) имплантируют искусственную интраокулярную линзу (ИОЛ). У большей части прооперированных на протяжении десятилетий оптическая структура остается прозрачной.
У 3-х пациентов из 10-и задняя сумка хрусталика подвергается изменениям – появлению шаров Эльшнига или фиброзированию, это и называется вторичной катарактой.Строение задней сумки таково, что ее клетки продолжают рост и формируют неполноценные хрусталиковые волокна. Последние имеют округлую, шарообразную форму и похожи на икринки лососевых рыб, их еще называют шарами Адамюка-Эльшнига.
Располагаясь плотными рядами, они приводят к понижению прозрачности оптических сред и неправильному преломлению света. В результате качество изображения становится нечетким, пациентам кажется, что катаракта вернулась.
Такой сценарий развития вторичной катаракты характерен для молодых.
| Вторичная катаракта после удаления хрусталика возникает только однажды. |
У людей преклонного возраста чаще наблюдается дистрофический процесс – фиброз. В ряде случаев излишне плотная, фиброзно измененная задняя стенка хрусталика определяется в ходе хирургического вмешательства. На послеоперационных осмотрах офтальмохирург акцентирует внимание пациента на возможном ухудшении зрения в ближайшие 3-6 месяцев.
Повторно катаракта может развиться в любой промежуток времени после операции. Чаще это происходит в течение 6-18-ти месяцев.
Диагностика вторичной катаракты
Для точного определения причин ухудшения зрительных функций врач проводит полный осмотр всех отделов глазного яблока.
Диагностическое обследование при подозрении на вторичную катаракту включает:
- проверку остроты зрения и рефракции;
- тонометрию (измерение внутриглазного давления);
- осмотр переднего отрезка глаза в проходящем свете и на щелевой лампе (биомикроскопию);
- осмотр сетчатки (с расширением зрачка).
При появлении сопутствующих заболеваний список диагностических мероприятий может быть расширен.
Удаление вторичной катаракты
Среди пациентов бытует выражение: «Мне сняли пленку» или «Почистили хрусталик». Офтальмологи называют процедуру удаления вторичной катаракты лазерной дисцизией.
Вмешательство выполняется на YAG-лазерной установке. Особенности процедуры:
- амбулаторное проведение;
- не требует предварительной подготовки и сбора общеклинических анализов;
- бескровная;
- малоболезненная – дискомфорт причиняют только вспышки яркого света;
- кратковременная – занимает несколько минут.
В лазерном кабинете перед проведением операции измеряют внутриглазное давление и расширяют зрачок. После достижения максимального мидриаза (около 60-ти минут) больному закапывают анестезирующие капли.
Удаление вторичной катаракты проводят в положении сидя, приставляя к поверхности глаза гониолинзу. Через нее фокусируют лазерный луч на поверхности задней сумки и формируют округлое отверстие – «окошко» в оптической зоне. Операция занимает несколько минут. Обязательное условие – неподвижность во время операции – нельзя двигать головой или глазом, ерзать на стуле.
Лазерная дисцизия вторичной катаракты. Противопоказания
Для оперативного вмешательства существуют противопоказания.
Операцию делать не станут в следующих случаях:
- если основной причиной плохого зрения служат другие заболевания – например, дистрофии сетчатки или атрофия зрительного нерва;
- дислокация ИОЛ – ее смещение относительно зрительной
- патологии переднего отрезка глаза. Это могут быть острые воспалительные реакции в роговице — кератиты, радужке – иридоциклиты и т.п.;
- снижение прозрачности оптики переднего отрезка глаза – рубцы или дистрофии роговицы, ее отек и т.п.;
- повышение внутриглазного давления.
Часть противопоказаний – относительная. После купирования острой воспалительной реакции или медикаментозного снижения внутриглазного давления возражения снимают и проводят лечение.
Послеоперационный период
Зрение после операции восстанавливается по мере сужения зрачка – в среднем в течение 4-6-ти часов.
Основные жалобы пациентов после удаления вторичной катаракты – «мушки» или черные точки в поле зрения, видимые на светлом фоне.
Это обусловлено остатками задней капсулы, плавающими в стекловидном теле глаза и отбрасывающими тень на сетчатку. Помехи исчезают в течение 2-3-х месяцев и специальной терапии не требуют.
После удаления вторичной катаракты, реабилитационный период занимает 2 недели. На протяжении этого периода необходимо закапывать назначенные врачом капли. Зрительные нагрузки не ограничены, физическая активность должна быть умеренной до конца периода закапывания капель. Следует избегать общего перегревания или переохлаждения организма.
Контрольные осмотры проводят на следующий день после операции и через 2 недели.
С этой статьей читают: Врожденная катаракта у детей и взрослых
Большую половину всех врожденных патологий органов зрения составляет катаракта. Это заболевание представляет собой помутнение хрусталика, что приводит к резкому ухудшению зрения.
Подробнее >> Возрастная катаракта
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
Подробнее >> Хирургическое лечение катаракты
Достаточно большой процент офтальмологических болезней составляет катаракта, которая по сути своей является прогрессирующим помутнением хрусталика. Хирургическое лечение катаракты на сегодняшний день является единственным эффективным методом лечения данной патологии…
Подробнее >> Возможные последствия операции по удалению катаракты глаза Катаракта — заболевание, связанное с помутнением хрусталика внутри глаза, которое приводит к снижению зрения. Она является частой причиной слепоты и успешно поддается хирургическому лечению. Потеря зрения…
Подробнее >>
Источник: https://fedorovmedcenter.ru/stati/oft-katarakta/vtorichnaya-katarakta/
Вторичная катаракта: причины, симптомы, лечение — CVZ
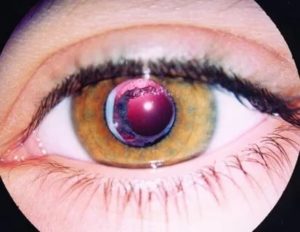
Известно, что среди наиболее распространенных заболеваний органа зрения офтальмологи во всем мире обязательно упоминают катаракту – состояние патологического помутнения хрусталика.
Изменение прозрачности самой главной естественной линзы глаза связано с нарушением свойства белковых молекул на клеточном уровне, из которых частично состоит хрусталик, а этот процесс, в свою очередь, может возникать под воздействием различных факторов.
Однако, кроме первичной формы патологии, которую чаще всего диагностируют на приеме у офтальмолога, согласно классификации заболеваний, существует также вторичная катаракта. Это состояние, которое возникает в качестве осложнения оперативного вмешательства по поводу коррекции изначально выявленных нарушений.
Операция при катаракте включает в себя удаление хрусталика с его последующей заменой на интраокулярную искусственную линзу (ИОЛ). Искусственный хрусталик подбирается индивидуально с учетом всех особенностей состояния органа зрения пациента.
В дальнейшем повторные вмешательства не требуются – ИОЛ полностью выполняет все функции оптического элемента. Однако любая операция подразумевает риск осложнений, несмотря на стремительное развитие технологий микрохирургических вмешательств.
Поэтому в случае проведения экстракции хрусталика никто не может быть застрахован от формирования вторичных изменений в виде повторного нарушения прозрачности.
Симптомы заболевания
Первично после проведения операции человек ощущает улучшение зрения – имплантированная интраокулярная линза полноценно выполняет функции хрусталика.
Однако через определенное время после замены помутневших элементов может наблюдаться постепенное ухудшение остроты зрения.
Прогрессирование симптомов вторичной катаракты происходит постепенно, и через 1-1,5 года пациент получает клиническую картину, похожую на изначальные проявления катаракты.
Важно сразу обратить внимание на проявления таких признаков:
- прогрессирующее ухудшение остроты зрения;
- отсутствие четкости зрения при рассматривании предметов;
- ощущение «тумана» или «пленки» перед глазами;
- появление темных или светлых точек, пятен, бликов и других дискомфортных проявлений при рассматривании предметов;
- двоение в глазах;
- искажение предметов;
- расстройство темновой адаптации – ухудшение сумеречного и ночного зрения;
- ухудшение цветовосприятия;
- снижение контрастной чувствительности;
- появление цветных ореолов или ярких вспышек вокруг источников света;
- отсутствие эффекта от коррекции при помощи очков или контактных линз.
Длительный период времени основная жалоба пациентов – снижение остроты зрения, которое появляется по неизвестным причинам, не связанным с усилением зрительных нагрузок. Нарастающую зрительную дисфункцию при взгляде на близко и далеко расположенные объекты невозможно устранить при помощи эффективных ранее методов коррекции.
Постоянные нагрузки на орган зрения в попытках рассмотреть различные объекты становятся причиной формирования астенического синдрома – ощущения постоянной усталости, головных болей, головокружения, отсутствия физических сил и энергии.
Такие симптомы обычно становятся поводом к незамедлительному обращению к офтальмологу – после операции каждый пациент с особой внимательностью следит за состоянием своего органа зрения.
Первые признаки обычно появляются не раньше, чем через 3-6 месяцев после коррекции, поэтому любые изменения до этого времени можно считать временными функциональными.
Прогрессирование симптомов вызывает значительный дискомфорт, увеличивает нагрузку на зрительную и нервную систему, вызывает неудобства в работе и быту.
Однако визуально со стороны органа зрения изменений не наблюдается, поскольку вторичная катаракта подразумевает локализацию патологического процесса в области задней стенки хрусталиковой капсулы, а имплантированная интраокулярная линза не подвергается видимому помутнению.
Методы диагностики
Обращение пациента к офтальмологу всегда подразумевает тщательный сбор жалоб, данных анамнеза заболевания и жизни, подробного изучения хронологии возникновения проблем зрительной системы.
После сопоставления фактов об оперативном вмешательстве в анамнезе и характерных симптомов помутнения хрусталика офтальмолог может сделать соответствующие выводы.
Чтобы выявить патологию проводят комплекс диагностических методов способен подтвердить подозрения специалиста.Диагностический алгоритм в кабинете окулиста всегда включает в себя стандартные методики обследования:
- Визометрия. Изучение остроты зрения субъективным и объективным способами приводит к первичному заключению по поводу влияния патологии на зрительные функции. Современное диагностическое оборудование и возможность автоматической рефрактометрии исключает влияние субъективных факторов на точность результатов обследования. Также параллельно проводится коррекция и оценка влияния различных линз на показатели остроты зрения.
- Периметрия. Определение полей зрения – важный метод диагностики, который позволяет изучить наличие выпадений определенных участков, дисфункцию центрального или периферического зрения.
- Осмотр глазного дна. Этот способ обследования позволяет оценить состояние сосудов и диска зрительного нерва, что помогает определить, в каком отделе зрительной системы возникают нарушения. Также в случае подозрения на развитие вторичной катаракты важно исключить отслойку сетчатки и проблемы, локализованные в макулярной области.
- Тонометрия. Измерение внутриглазного давления важно проводить каждому пациенту в возрасте старше 40 лет, а в данном случае метод позволит исключить глаукому.
- Биомикроскопия. Щелевая лампа позволяет безболезненно оценить состояние оптических сред и структур переднего отдела глаз с многократным увеличением. Также этот метод дает возможность исключить отечные и другие процессы в передней части глазного яблока, что важно для дифференциальной диагностики.
При необходимости врач назначает пациенту дополнительные способы визуализации процессов, которые происходят во внутриглазных средах:
- УЗИ. Диагностика при помощи ультразвука дает возможность оценить особенности строения внутренних элементов глаза, расположение имплантированной интраокулярной линзы и получить другие важные сведения для диагностики заболеваний зрительной системы.
- ОКТ. Оптическая когерентная томография – это относительно новый метод, который применяется для изучения топографических особенностей внутриглазных структур. Патологические изменения задней камеры, которые становятся причиной вторичной катаракты, чаще всего выявляются именно на ОКТ. Метод также позволяет исключить отек структур в макулярной области.
Однако если характерные изменения внутри глаза еще не успели сформироваться, можно косвенно оценить причины выявленных симптомов при помощи лабораторных методов исследования:
- Измерение специфических биомаркеров. Уровень провоспалительных и противовоспалительных биологических агентов может свидетельствовать о наличии и степени выраженности патологического процесса.
- Уровень антител. Титр специфических защитных структур, которые целенаправленно воздействуют на хрусталиковую ткань, повышается при значительном риске развития вторичной катаракты.
Лечение вторичной катаракты
Современный уровень развития офтальмологии и микрохирургии позволяет полностью восстановить зрительные функции даже в случае появления такого осложнения лечения катаракты. Однако консервативные методы терапии не в состоянии изменить течение осложнения оперативного вмешательства при катаракте.
Хирургические методики лечения также постоянно совершенствуются, применяется лазерное и ультразвуковое оборудование, малоинвазивные технологии и щадящие техники. Обычно офтальмологи предлагают такую схему оперативного лечения вторичной катаракты:
- Лазерная дисцизия. Дисцизия при помощи высокоточного лазера подразумевает нанесение небольших перфораций и удаление патологических разрастаний соединительной ткани. Поскольку введение пациента в наркоз не требуется, уже спустя несколько часов после операции можно самостоятельно покинуть клинику. Лазерная дисцизия подразумевает фотодеструкцию помутненных тканей, которые образовались в участках задней хрусталиковой капсулы. Осложнения вмешательства сводятся к минимуму за счет отсутствия повышенных температурных реакций и коагуляционного действия.
- Автоматизированная аспирационно-ирригационная методика. Эпителий, который пролиферировал, можно удалить с помощью специальной системы. Капсульное кольцо при необходимости также можно удалить или заменить.
Противопоказаниями к современным лазерным методикам лечения могут быть такие состояния:
- рубцовые изменения роговицы;
- отек роговичных элементов или макулярной области;
- воспалительные изменения любого участка зрительной системы;
- разрывы сетчатки.
Удаление катаракты вторичного типа при помощи лазерной методики показано пациентам с ухудшением качества жизни за счет симптомов, а также в случае угрозы развития патологии сетчатки.
Прогноз
Считается, что при условии своевременной диагностики и правильно выбранной тактики лечения прогноз для жизни и трудоспособности пациента благоприятный. Однако если оставить симптомы осложнения без должного внимания, в дальнейшем возможна необратимая потеря зрительных функций.
Длительное течение вторичной формы катаракты грозит потерей зрения, которая в дальнейшем перестает поддаваться классическим методам коррекции. Повреждение роговицы во время операции также может осложнить течение основного заболевания.
Обычно оно ассоциируется с высокой вероятностью дополнительных заболеваний органа зрения.
Воспалительные процессы могут проходить с осложнениями в виде нарушений различных тканей органа зрения и глубокого воспаления его структурных элементов.
Существуют также средства профилактики вторичной катаракты – грамотный подход к планированию первичной операции, индивидуальный подбор модели и материала интраокулярной линзы. Пациентам также важно придерживаться всех рекомендаций офтальмолога в послеоперационном периоде, применять согласно схеме противовоспалительные препараты и другие лекарственные средства местного и общего действия.
Источник: https://www.cvz.ru/articles/katarakta/vtorichnaya/
4 вида вторичной катаракты и прогноз
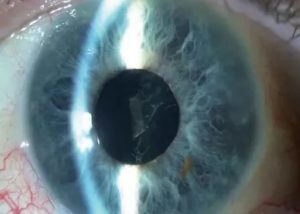
Вторичная катаракта – патология, которая развивается у пациентов после проведения экстракапсулярной экстракции первичной катаракты, то есть после удаления хрусталика глаза с признаками помутнения.
У больных вторичной катарактой отмечается замедленное понижение зрительной функции, которое постепенно сводит достигнутые от операции положительные результаты на нет.
Это осложнение обычно наблюдается у 10-50% пациентов, которые проходили экстракапсулярную экстракцию.
У данного заболевания есть много причин развития. Но, как правило, действуют они в совокупности.
Это означает, что для развития вторичной катаракты требуется не только проведение операции в области хрусталика, но и любой другой сопутствующий фактор.
Определив и устранив его, можно заметно снизить интенсивность процессов, которые протекают в капсуле хрусталика. При этом следует сразу же начинать лечение, так как это позволит сохранить до 90% зрительной функции.
Причины возникновения
У первичной причины достаточно простые: естественное изменение органа зрения из-за старения, внешние воздействия.
Вторичная глаукома вызывается несколько иными факторами, в числе которых:
- Неполное рассасывание масс хрусталика, если таковой был травмирован;
- Неполное извлечение частей хрусталика в процессе проведения операции;
- Нарушенный обмен веществ и эндокринные патологии;
- Аутоиммунные процессы;
- Высокая степень близорукости;
- Отслойка сетчатки;
- Воспаление в области сосудистой оболочки глаз.
Определить конкретную причину можно только у офтальмолога. Самолечение вторичной катаракты чревато полной утратой зрения.
Важно! Что это такое – вторичная катаракта, вам ответит лишь врач. Но следует понимать, что несмотря на прогрессирование заболевания сохранить зрительную функцию есть шанс, если вовремя обратиться к врачу.
Виды вторичной катаракты
В целом вторичную катаракту делят как и первичную по тем же типам:
- Задняя и передняя субкапсулярная катаракта. Передняя отличается расположением под капсулой. Для задней характерно расположение впереди под задней капсулой. Из-за такого расположения этот тип чаще всего приводит к потере зрения. Если сравнивать ее с кортикальной или ядерной катарактой, то она больше влияет на остроту зрения в целом. Но при этом у пациентов наблюдается остаточное зрение. Они хуже видят при суженном зрачке, ярком свете и свете фар. В большей мере способность видеть страдает в отношении ближних предметов.
- Ядерная катаракта развевается в тех случаях, когда возрастные изменение протекают анормально. В процесс вовлекается ядро хрусталика. Этот тип патологии практически всегда сопровождается близорукостью. При этом склероз ядра в первое время может иметь желтоватый оттенок, что вызывается отложением пигмента. Когда патология прогрессирует, то оно становится буроватым.
- При кортикальной катаракте охватывается задняя, передняя и экваториальная части полностью или частично.
- Ёлочкообразная катаракта протекает в достаточно редкой форме. Глубокие слои хрусталика страдают от отложения в них множественных разноцветных игловидных масс, которые напоминают ель. Отсюда и пришло название.
Как быстро будет прогрессировать вторичная катаракта, а также насколько помутнеет хрусталик – играют многие факторы. В частности наиболее значимыми являются возраст пациента, сопутствующие патологии и выраженность воспалительных процессов.
Важно! после имплантации ИОЛ вторичная катаракта может на фоне улучшившегося зрения существенно влиять на зрительную функцию. При этом снова менять линзы врачи отказываются, так как проблему это не решит. Сказать, какое лечение поможет, можно только после обследования.
Клинические стадии и разные сценарии развития патологии
Если говорить непосредственно о патологических процессах, которые протекают в процессе развития вторичной катаракты, то они протекают четыре стадии:
- Начальная;
- Незрелая или набухающая;
- Зрелая;
- Перезрелая.
Начальная стадия
Начальная стадия предполагает расслаивание волокон хрусталика. Образуются между ними щели. Под самой капсулой формируются постепенно вакуоли, которые заполняются жидкостью.
Отмечается, что у больных кортикальной формой жалобы наблюдаются крайне редко. Они могут говорить о незначительном снижении зрения, наличии мушек перед глазами, точек или штрихов. Ядерная катаракта же протекает достаточно быстро, ухудшая центральное зрение.
В результате происходит помутнение хрусталика. При этом также может параллельно ухудшиться и зрение вдаль. Признаки близорукости если и проявляются, то на непродолжительный отрезок времени.
Советуем прочитать: Артифакия – послеоперационное состояние, с которым теперь человеку жить, до конца его дней.Важно! Уже при первых симптомах следует обратиться к врачу. Есть шанс остановить патологические процессы в хрусталиковой капсуле медикаментозным путем. При затягивании с обращением к врачу результат будет один – оперативное вмешательство. Поэтому поход к врачу и профосмотры откладывать нельзя.
Зрелая катаракта
На второй стадии происходит набухание вещества с последующим помутнением хрусталика. При этом отдельные участки помутнения могут сливаться между собой и дальше распространяться на все большие области хрусталика.
Поверхностные слои у него все еще остаются прозрачными. Хрусталик начинает увеличиваться в размерах, занимая все больше и больше места в передней камере глаза.
Советуем прочитать: Возврат к полноценной жизни с помощью удаления катаракты.Такое течение ведет к развитию офтальмогипертензии, которая в свою очередь еще больше ухудшает состояние зрительного аппарата и провоцирует ускоренное развитие патологии. При этом, если терапия отсутствует, то может развиться и глаукома.
В таких случаях лечение одно – полное удаление хрусталика. Участки, в которых присутствует помутнение, постепенно захватывают все большую территорию и со временем закрывают зрачковое отверстие. Именно в это время цвет начинает меняться на серо-белый.
На этой стадии зрительная функция очень быстро снижается.
Зрелая стадия
Зрелая стадия характеризуется уменьшением хрусталика. Его слои полностью мутнеют. Сам же он сжимается, теряет влагу и постепенно приобретает форму звезды.
У зрачка появляется мутно-белый или ярко-серый оттенок. На этой стадии пациенты перестают различать предметы.
Вся функция сводится к светоощущению, то есть больной может увидеть луч света, определить, откуда он исходит и различить цвета.
Перезрелая
Перезрелая катаракта характеризуется полным разрушением структуры волокон хрусталикового тела. Вся масса становится однородной. Корковый слой становится молочным, жидким. Со временем он рассасывается.
Ядро уменьшается, становится плотным и тяжелеет. Из-за этого оно опускается на дно камеры, которая увеличивается.
Если на этом этапе не провести операцию, то в результате останется только маленькое ядрышко, а сама капсула хрусталика покроется холестериновыми бляшками.
При другом варианте развития патологии белки хрусталика разрушаются, создавая условия для разжижения хрусталика. В капсуле начнет повышаться осмотическое давление. Ядро также опускается на дно камеры, но при этом оно не затвердевает, а наоборот – размягчается, пока полностью не распадется и не растворится.
Вторичная катаракта
Вторичная катаракта является по сути разрастанием фиброзной ткани в задней капсуле хрусталика. Начинаются эти процессы не сразу, а через какое-то время после стороннего вмешательства – травмы, операции.
Так как для операции по имплантации искусственного хрусталика или ИОЛ врачи стараются сохранить камеру хрусталика, то со временем она может начать самостоятельно продуцировать клетки хрусталика.
После установки ИОЛ вторичная катаракта нередко наблюдается из-за помутнения этих самых клеток, которыми организм пытался восстановить хрусталиковые волокна. Со временем они начинают мутнеть, что и провоцирует патологическое течение периода после операции.
Если говорить более простым языком, то эти клетки, которым дали название клетки Амадюка-Эльшинга, начинают перемещаться. Они переходят в центральную часть оптической области. После этого формируется непрозрачная пленка. Именно она и снижает остроту зрения.Важно! Такое течение патологии после операции не является результатом халатности и непрофессионализма хирурга. Это индивидуальная особенность конкретного организма, результат клеточных реакций, происходящих в хрусталиковой капсуле.
Признаки вторичной катаракты
Если говорить о конкретных симптомах, вторичная катаракта проявляется:
- Ухудшением зрения, которое происходит постепенно;
- Пеленой перед глазами;
- Засветом возле источников света;
- Затуманиванием зрения.
Эти симптомы могут назревать годами или прогрессировать в течение месяца. Это зависит от формы и сопутствующих заболеваний. Рассказать более точную картину и спрогнозировать течение патологии может только врач.
Важно! Симптоматика вторичной катаракты может быть схожа с другими патологиями глаза. Поэтому прежде чем начинать лечение – проконсультируйтесь с врачом. Нередко болезнь прячется за другими заболеваниями, а неправильное или неполноценное лечение только усугубит состояние зрительного аппарата.
Диагностика и лечение
Диагностика предполагает проведение ряда исследований, которые помогут выявить форму заболевания. На основании этих данных можно решать, какое именно лечение поможет сохранить пациенту зрение и устранить патологические процессы. К диагностическим процедурам при вторичной глаукоме относят:
- Биомикроскопию;
- Визометрию;
- Осмотри через щелевую лампу.
Исходя из полученных данных можно будет определиться с типом лечения. Обычно применяют лазерное или хирургическое в зависимости от того, какими средствами и оборудованием располагает клиника, а также от того, какой метод предпочтительнее. Лазерное лечение более распространено, так как оно более безопасно и имеет меньше противопоказаний и последствий, чем обычное хирургическое вмешательство.
Лазерное лечение или дисцизия позволяет рассечь заднюю капсулу хрусталика. Такое вмешательство считается наиболее безопасным и эффективным. Стоит только учитывать, что лазером может быть повреждена ИОЛ. Поэтому врачи предварительно проводят диагностику, осмотр и решают, какой именно тип процедуры лучше использовать.
Отмечается, что лазерная дисцизия – амбулаторное вмешательство, при котором пациенту даже не нужно вводить общий наркоз. Достаточно капельно инстиллировать анестезию в обрабатываемый глаз и можно начинать операцию. В процессе используется высокоточный лазер, с помощью которого производится избирательное воздействие на ткани. С задней стенки устраняется мутная часть капсулы.
Важно! Перед тем, как соглашаться на операцию, убедитесь, что клиника имеет соответствующее оснащение и оборудование, а также в опытности специалистов. В противном случае гарантировать успешное течение операции и восстановительный период после нее никто не сможет.
Возможность восстановления первоначальной остроты зрения минимальна. Обычно восстанавливается около 90% от исходного видения. Пациенты после такого воздействия отмечали буквально сразу улучшение зрительной функции. При хирургическом вмешательстве же требуется некоторое время на восстановление.
При хирургическом типе операции также используется местная анестезия. При этом через микроразрез врачи воздействуют на помутневшую часть хрусталиковой капсулы, удаляя ее. В целом же, выбирая между хирургическим и лазерным методом, врачи по возможности стараются выбирать второй вариант, так как он показывает большую эффективность, меньшее количество побочных эффектов и противопоказаний.
Медикаментозное лечение
Многие хотят обойтись без операций при первичной и вторичной катаракте. Врачи в таких случаях прописывают лекарственные препараты на основе:
- Солей калия;
- Солей кальция;
- Солей магния;
- Йода;
- Гормонов;
- Биогенных препаратов;
- Веществ растительного и животного происхождения;
- Витаминов.
Такой тип лечения в лучшем случае позволяет затормозить процесс. Устранить же само образование пленки медикаментозно не удается в силу анатомической недоступности данной области. Поэтому вылечиться такими медикаментами не удавалось никому.
Важно! для полного излечения следует обращаться к врачу и определиться с тем, стоит ли проводить операцию. Современные методики малоинвазивны и при правильном исполнении проходят максимально безболезненно. В результате зрение существенно улучшается без массивного воздействия на ткани.
Прогнозы при вторичной катаракте
Прогнозы при вторичной катаракте во многом зависят от того, как быстро за помощью обратился пациент. Если терапия была начата в самом начале, когда зрение только начало падать, то есть шанс приостановить медикаментозно патологию или устранить образовавшуюся белковую пленку оперативным путем.
Если пациент обратился, когда симптоматика стала проявляться более интенсивно, то положительный исход операции гарантирован, но медикаментозное лечение результатов уже не дает в таких случаях. Хирургическое или лазерное лечение позволяет вернуть до 90% зрительной функции.
При обращении на поздних стадиях следует понимать, что патологические процессы слишком долго прогрессировали.
В таких случаях врачи, как правило, могут незначительно улучшить зрительную функцию оперативным или лазерным методом, но полностью восстановить зрение уже не получится.Медикаментозная терапия будет актуальна только при наличии сопутствующих патологий. На последней стадии нередко развиваются осложнения вроде глаукомы, а потому есть риск полной утраты зрительной функции.
Стоит отметить, что вторичная катаракта не имеет каких-либо профилактических мер. Единственное, что может предпринять человек в таких случаях – это регулярно посещать врача на предмет профосмотров. Если вторичная катаракта будет выявлена на ранних стадиях, то есть шанс остановить патологический процесс медикаментозно без развития осложнений.
Стоит отметить, что в таких случаях использовать лекарственные средства придется практически постоянно, периодически их меняя. Делается замена для того, чтобы не развилась толерантность на состав средств.
Правильный подход к реабилитации и лечению позволит сохранить зрение на длительный период после операции.
после операции проконсультируйтесь с врачом в отношении того, какие меры предпринять, чтобы не допустить в будущем такое развитие событий.
Источник: https://BeregiZrenie.ru/katarakta/vtorichnaya-katarakta/
Вторичная катаракта после замены хрусталика – лечение, симптомы
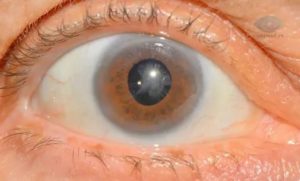
Вторичная катаракта может возникать после проведённой операции по замене хрусталика и способна полностью нивелировать эффект от оперативного лечения. Последствия развития патологии – значительное снижение зрения, несмотря на улучшения непосредственно после вмешательства.
Что такое вторичная катаракта?
Чтобы понять, что такое вторичная катаракта, и как именно она появляется после операции, необходимо обратить внимание на физиологию глазного аппарата и клеточные реакции в глазном яблоке.
Важный момент: несмотря на схожие названия, обычная и вторичная катаракты являются разными заболеваниями. Потому лечение вторичной катаракты после проведённой замены хрусталика будет иметь мало общего с терапией первичной патологии.
Вторичная катаракта появляется за искусственным хрусталиком и выглядит как тонкая клеточная плёнка, «загораживающая» свет. Она состоит из собственных клеток организма. Именно образующееся уплотнение на задней капсуле хрусталика и называется вторичной катарактой. Сам хрусталик (как искусственный, так и естественный) при данном заболевании не страдает.
Фиброзная
Диагностируется: в первые 3 месяца после имплантации хрусталика.
Особенность: в составе плёнки – фиброзная (соединительная) ткань, затрагивает только заднюю капсулу.
Пролиферативная
Диагностируется: спустя год после имплантации, через 3 месяца и более с начала заболевания.
Особенность: специфические клетки-шары Адамюка-Эльшнига и кольца Земмерринга в плёнке, разрастается на интраокулярной линзе и капсуле хрусталика.
Симптомы появления вторичной катаракты
Симптомы вторичной катаракты могут проявиться ранее чем через год после операции:
- постепенное снижение зрения, по мере утолщения задней капсулы хрусталика и появления большего количества эпителиальных клеток;
- засветы, удвоения и световые пятна перед глазами (в отдельных случаях может наблюдаться светобоязнь);
- туман или дымка перед глазами без видимых причин;
- появляются проблемы с восприятием контраста;
- трудности при чтении, распознавании изображений (при развитии патологии).
Пациенту следует насторожиться, если подобные симптомы появляются после замены хрусталика. При длительном отказе от лечения повторная катаракта приводит к полной слепоте.
Причины возникновения заболевания
Причины наращивания эпителиальной ткани (и последующего развития вторичной катаракты) на хрусталик после его замены до конца не выяснены.
Большинство офтальмологов сходятся во мнении, что на развитие данной патологии оказывает влияние целый комплекс факторов.
- Наличие у пациента системных заболеваний, таких как сахарный диабет, ревматоидный артрит.
- Тяжёлые обострения имеющихся хронических болезней.
- Негативные реакции на операцию по имплантированию интраокулярной линзы.
- Наследственная склонность к разрастанию эпителиальной ткани.
- Травмы или повреждения глазного яблока после операции.
- Длительный приём лекарственных препаратов (в том числе глюкокортикоидов).
- Частое употребление алкоголя, курение.
Стимулирующие факторы в анамнезе пациента встречаются часто, но не всегда. Иногда утолщение на хрусталике развивается без выявленных причин. Несмотря на это, вторичная катаракта считается полиэтиологическим заболеванием (возникающим по совокупности нескольких различных причин).
Диагностика
Диагностическими процедурами при подозрении на вторичную катаракту являются:
- врачебный осмотр, с определением остроты и чёткости зрительных функций, угла зрения и внутриглазного давления;
- УЗИ глаза;
- биомикроскопия глаза с помощью щелевой лампы;
- обследование глазного дна на предмет отслойки сетчатки.
После проведённой диагностики врач определяет степень развития патологических изменений и рекомендует лечение.
Лечение заболевания
Медикаментозное лечение при вторичной катаракте не предусмотрено. Используется только оперативный метод.
Повторная операция по замене хрусталика при вторичной катаракте часто не требуется. Используется другая методика, позволяющая удалить разросшийся эпителий.
Чистка хрусталика лазером при вторичной катаракте называется лазерной капсулотомией.
Как происходит повторная операция?
Вмешательство проводится амбулаторно. Процедура занимает 15-20 минут.
При операции используется капельная анестезия, пациенту закапывают анестетик в глаза непосредственно перед вмешательством. Воздействие лазера проходит безболезненно.
Во время операции пациент располагается в кресле в положении сидя, сама лазерная чистка занимает 3-5 минут на каждый глаз.
После удаления вторичной катаракты лазером зрение полностью восстанавливается. Пациенту рекомендуют 1 день провести дома.
После проведённой операции особых ограничений нет. Посетив врача для послеоперационного осмотра, можно вернуться к обычной жизни.
Противопоказания к удалению вторичной катаракты
Проведение лазерной капсулотомии противопоказано при:
- отёке роговицы,
- кистозном отёке макулярной области,
- помутнении и рубцовом изменении роговицы,
- воспалительных процессах глазного яблока,
- патологиях сетчатки.
Возможен ли рецидив заболевания?
Рецидив вторичной катаракты маловероятен. При отсутствии стимуляции эпителиальная ткань прекращает разрастаться после первой чистки.
Для профилактики врачи рекомендуют на протяжении года после очищения хрусталика посещать офтальмолога не менее 1 раза в месяц, чтобы контролировать возможное повторное появление плёнки.
Осложнения, возникающие при отсутствии лечения
В случае длительного отсутствия лечения пациент может столкнуться со следующими осложнениями:
- повреждение имплантированного хрусталика,
- отёк сетчатки (в особенно тяжёлых случаях – её отслоение),
- эндофтальмит,
- потеря зрения.
Рекомендуется провести операцию как можно быстрее после выявления заболевания.
Источник: https://www.visus-novus.ru/info/pacient/vtorichnaya-katarakta/
